Строение тазобедренного сустава. Анатомо-функциональные особенности тазобедренного сустава
Травматические вывихи бедра встречаются значительно реже вывихов плеча, предплечья и ключицы, но несколько чаще вывихов кисти, голени и костей стопы. Частота их колеблется в пределах 5-20% и в значительной мере объясняется анатомо-физиологическими особенностями, знание которых приобретает существенное практическое значение.
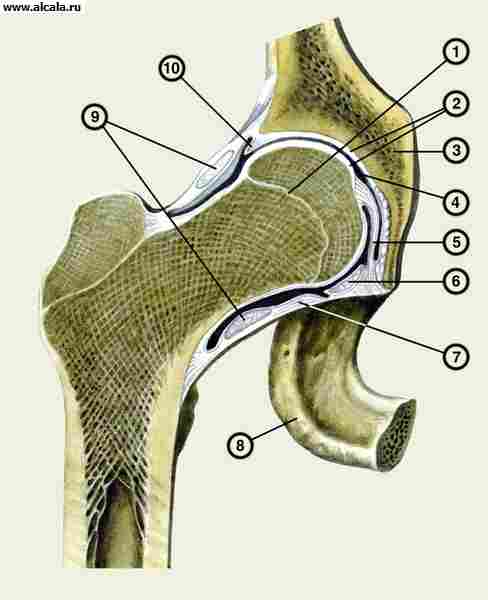
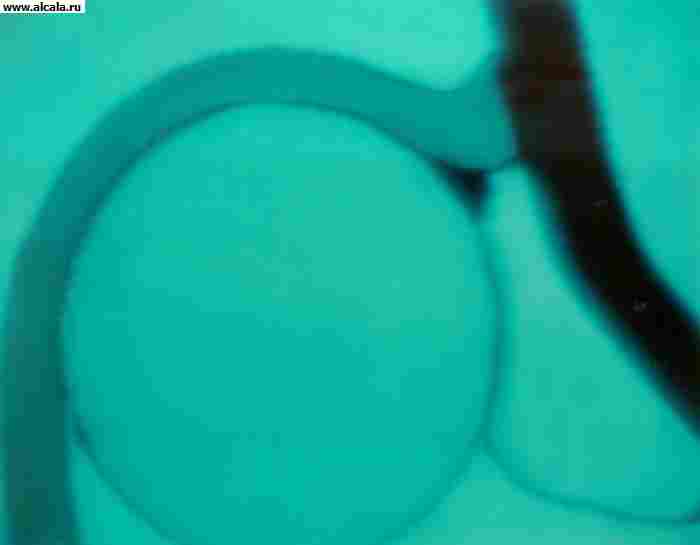
Тазобедренный сустав (рис. 109) является не только самым крупным, но и самым сложным по своему анатомическому строению. Он образован суставной поверхностью головки бедренной кости, которая на всем протяжении, за исключением небольшого углубления, расположенного в центре, место прикрепления круглой связки, покрыта гиалиновым хрящом и вертлужной впадиной, которая покрыта только по периферической части полулунной поверхности. Нижне-центральная часть вертлужной впадины лишена хряща. Она выполнена жировой клетчаткой и покрыта синовиальной оболочкой. У задне-нижнего края ее расположена вырезка, над которой натянута поперечная связка вертлужной впадины. Суставная впадина образована слиянием 3 тазовых костей. Верхний край ее составляет подвздошная кость, внутренний - лобковая и нижний - седалищная. Это важно учитывать при определении местонахождения головки при ее вывихе. Хрящевая губа вертлужной впадины, прикрепляясь на всем протяжении свободного края впадины и достигая высоты 0,5-0,6 см, еще больше увеличивает глубину вертлужной впадины, которая в среднем достигает 3 см при ширине 4,5 см. По своей форме вертлужная впадина напоминает половину шара, а головка бедра - примерно две трети его. Такое анатомическое соотношение позволяет головке бедра глубоко, более чем на половину, погружаться в полость вертлужной впадины, обеспечивая себе надежную защиту от механических воздействий и хорошую опору для нижней конечности. Конгруэнтность суставных поверхностей и почти полное соответствие между величиной и формой головки, с одной стороны, формой, емкостью и глубиной вертлужной впадины - с другой, позволяют из разряда предрасполагающих факторов перевести их в предохраняющие сустав от возможных вывихов.
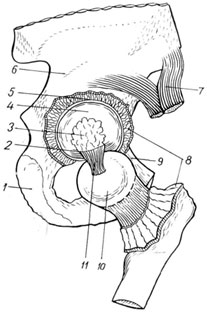
1 - os ischii;
2 - lig. Transversum acetabuli;
3 - fossa acetabuli заполнена жировой клетчаткой;
4 - facies lunata;
5 - labrum acetabulare;
6 - os ilium
7 - m.rectus femoris;
8 - capsula articularis;
9 – os pubis;
10 - caput femoris;
11 - lig. Pubofemorale
Следует иметь в виду, что ось головки и шейки, образующие с диафизарной частью бедра шеечно-диафизарный угол 125-127° во фронтальной плоскости не совпадают. Ось головки и шейки чаще всего отклонена кпереди и реже кзади. Причем угол этого отклонения колеблется в широких пределах (от 10 до 22°).
Капсула сустава представляет собой весьма плотное фиброзное образование. Начинаясь по окружности костного края вертлужной впадины, она направляется к проксимальному концу бедра и прикрепляется спереди к межвертельной линии, а сзади - несколько проксимальнее межвертельного гребешка. В силу этого передняя поверхность шейки бедра полностью находится в полости сустава, а задняя - только на 2/3 своей поверхности. Винтообразное направление капсулы и плотное ее прилегание к шейке, с одной стороны, как бы ввинчивает головку в полость вертлужной впадины, что предохраняет ее от повреждения, а с другой стороны, она значительно ограничивает емкость тазобедренного сустава (до 15-20 мл), что обусловливает резкую болезненность даже при незначительных кровоизлияних в полость сустава. Поверхностные пучки наружного фиброзного слоя капсулы имеют продольное направление, а более глубокие, переплетаясь между собой, создают ей дополнительную прочность более тонкого синовиального слоя, у мест прикрепления которого образуются складки, смягчающие механические воздействия, направленные на суставные концы.
Прочность капсулы сустава в различных участках неодинакова. Одни из них имеют весьма прочное подкрепление окружающими связками, другие этого подкрепления не имеют. Наиболее существенное значение приобретают те связки, которые подходят к капсуле со стороны тазовых костей.
Подвздошнобедренная связка находится на передней поверхности тазобедренного сустава (рис. 110). Начинаясь своим широким основанием у нижнего края передне-нижней ости подвздошной кости, она направляется веерообразно вниз и кнаружи, латеральным пучком прикрепляется к большому вертелу и верхней части межвертельной линии, создавая как бы навес над суставом, а медиальным, идущим более вертикально, перекрещивая передний отдел сустава, прикрепляется к малому вертелу и нижней части межвертельной линии. Указанная связка является самой прочной. Она ограничивает разгибание в тазобедренном суставе, приведение и наружную ротацию бедра и принимает участие в удержании туловища в положении стоя.
Винтообразное направление имеют и две другие связки. Лобково-бедренная связка идет от верхней ветви лобковой кости вниз и латерально, вплетаясь в капсулу сустава, и своими пучками заканчивается у внутреннего края межвертельной линии. Она ограничивает разгибание, отведение и внутреннюю ротацию бедра.
Седалищно-бедренная связка подкрепляет задний отдел капсулы (рис. 111). Она начинается на передней поверхности тела седалищной кости, винтообразно переходит на заднюю поверхность, затем верхнюю, частично вплетается в капсулу сустава и достигает дна вертельной ямки. Эта связка ограничивает приведение и внутреннюю ротацию бедра. Волокна указанных связок частично переходят в круговую связку, которая располагается в толще капсулы и в виде петли охватывает среднюю часть шейки бедра, направляясь к нижней ости подвздошной кости.
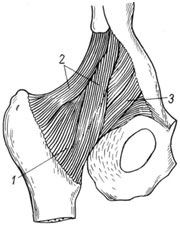
1 - capsula articularis
2 - lig. ileofemorale;
3 - lig. pubofemorale

1 - lig. ischiofemorale;
2 - lig. iliofemorale;
3 - capsula articularis
Винтообразное направление связок тазобедренного сустава, как и самой капсулы, значительно усиливает ее прочность. Однако капсула сустава имеет и свои слабые места. Они расположены у передне-внутреннего края, между подвздошнобедрен-ной и лобковобедренной связками, у нижнего края, вблизи запирательного отверстия, между седалищ-нобедренной и лобковобедренной и сзади между подвздошнобедренной и седалищнобедренной связками. Эти участки капсулы лишены подкрепляющих связок. Они являются наиболее слабыми, и при их разрывах головка бедра покидает полость сустава.
Тазобедренный сустав со всех сторон защищен мощными мышцами (рис. 112), которые непосредственно прилегают к капсуле сустава. Передне-наружную поверхность сустава прикрывает прямая мышца бедра, пояснично-под-вздошная и гребешковая мышцы. Более поверхностно располагается мышца, напрягающая широкую фасцию бедра, и портняжная мышца. Указанные мышцы имеют продольное направление и при разогнутом бедре, напрягаясь, плотно прилегают к суставу, особенно пояснично-подвздошная мышца, которая покрывает почти всю переднюю часть сустава, а при сгибании они расслабляются, что влечет за собой потерю функции защиты сустава от возможного вывиха головки кпереди. Заднюю и отчасти нижнюю часть сустава прикрывают мышцы (рис. 113), идущие поперечно. Все они являются сравнительно короткими и прикрепляются в области большого вертела. К верхнему краю капсулы прилежит малая ягодичная мышца, несколько ниже располагается грушевидная мышца, которая почти полностью перекрывает капсулу сустава. Средний слой составляют внутренняя запирательная мышца, близнецовая, квадратная мышца бедра и средняя ягодичная мышца, а поверхностный - большая ягодичная мышца. Указанные мышцы прижимают бедро к вертлужной впадине, а при его вывихе головка или раздвигает мышцы, или их разрывает.
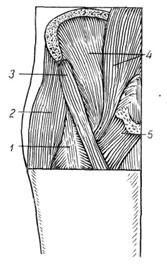
112. Топография мышц тазобедренного сустава спереди:
1 - m. rectus femoris;
2 - m. tensor fasciae latae;
3 - m. sartorius;
4 - m. iliopsoas;
5 - m. pectineus
![]()
113. Топография мышц тазобедренного сустава сзади:
1 - m. gluteus maximus
2 - m. gluteus medius;
3 - m. gluteus minimus;
4 -m. pyriformis;
5 - m. obturatorius internus;
6 - m. quadrates femoris;
7 - mm. gemlli
Источниками кровоснабжения служат многочисленные концевые сосудистые ответвления. Существенную роль в этом играет медиальная огибающая артерия бедра, а также восходящая ветвь латеральной огибающей артерии бедра. Эти сосуды свободно анастомозируют, обеспечивая питанием капсулу сустава, а через нее и шейку бедра. Хорошо здесь развиты и сосуды типа а. nutritiae, а также отходящие от межвертельной области ветви нижней ягодичной артерии. В кровоснабжении сустава принимает участие и ветвь запирательной артерии, которая проникает в полость сустава под поперечной связкой1. Кровоснабжение головки бедра значительно хуже. По-видимому, этим и объясняются нередко возникающие асептические некрозы ее, особенно при застарелых вывихах.
Иннервация передне-наружного отдела сустава осуществляется ветвями бедренного нерва, передне-внутреннего- запирательного и заднего - ветвями седалищного и верхнеягодичного нервов.
Тазобедренный сустав относится к ореховидным, являясь разновидностью многоосных шаровидных суставов. Ему присущи 3 степени свободы движений, вокруг 3 главных осей (рис. 114). Вокруг фронтальной оси осуществляется сгибание и разгибание, вокруг сагиттальной - отведение и приведение, а вокруг вертикальной оси - наружная и внутренняя ротация. Причем ротационные движения совершаются по дуге в 49° (наружная ротация - на 13°, а внутренняя - на 36°), а в положении сгибания бедра и голени под прямым углом амплитуда их достигает 90°.
Рис.114 Амплитуда движений в тазобедренном суставе: 1 – разгибание, 2 – сгибание, 3 – внутренняя ротация, 4 – наружная ротация
Движения в сагиттальной плоскости совершаются по дуге в 105-180°, а во фронтальной - сгибание возможно до соприкосновения передней поверхности бедра с передней брюшной стенкой, а переразгибание до 10-15°. Движения в тазобедренном суставе возможны во всех направлениях и в большом объеме. Однако в жизни такая большая функциональная возможность, которая ставила бы тазобедренный сустав в какое-либо вынужденное положение, способствующее вывиху, используется редко, так как в этом нет необходимости, то есть в этом суставе большие функциональные возможности не соответствуют их запросам, что в значительной степени снижает вероятность возникновения травматических вывихов.
Атлас травматических вывихов. М.И. Синило, 1979
образован вертлужной впадиной тазовой и головкой бедренной костей. По краю вертлужной впадины проходит волокнисто-хрящевая губа, благодаря которой увеличивается конгруэнтность суставных поверхностей. Т. с. укреплен внутрисуставной связкой головки бедренной кисти, а также поперечной связкой вертлужной впадины, охватывающей шейку бедренной кости (рис. 1, 2 ). Снаружи в капсулу вплетаются мощная подвздошно-бедренная, лобково-бедренная и седалищно-бедренная связки. Т. с. - разновидность шаровидного (так называемого чашеобразного) сустава. В нем возможны движения: вокруг фронтальной оси (сгибание и разгибание), вокруг сагиттальной оси (отведение и приведение), вокруг вертикальной оси (наружная и внутренняя ротация).
Кровоснабжение Т. с. осуществляется через артерии, огибающие бедренную кость, ветвями запирательной и (непостоянно) ветвями верхней прободающей, ягодичных и внутренней половой артерий. Отток крови происходит по венам, окружающим бедренную кость, в бедренную вену и через запирательные вены в подвздошную вену. Лимфоотток осуществляется в лимфатические узлы, расположенные вокруг наружных и внутренних подвздошных сосудов. Т. с. иннервируется бедренным, запирательным, седалищным, верхним и нижним ягодичными и половыми нервами.
Методы исследования
В вертикальном положении проверяют осанку и походку больного, выраженность поясничного лордоза, положение конечностей по отношению к тазу и их длину. Например, при двустороннем врожденном вывихе бедер может наблюдаться компенсаторный гиперлордоз. Определяют наличие симптома Тренделенбурга, который отмечается при нарушении опорности нижней конечности и слабости ягодичных мышц, - в положении стоя на больной ноге и согнутой в тазобедренном и коленном суставах другой таз наклоняется в здоровую сторону и более низко располагается ягодичная складка.
В положении больного на спине устанавливают истинное положение конечности на стороне поражения (при этом необходимо ликвидировать гиперлордоз путем сгибания в тазобедренном и коленном суставах противоположной конечности).
Проверяют объем активных и пассивных движений в тазобедренных суставах. Пальпаторно определяют положение больших вертелов. В норме они расположены симметрично на уровне линии Розера - Нелатона, соединяющей верхнюю переднюю повздошную ости и седалищный бугор. При смещении кверху большого вертела нарушаются также симметричность расположения линий Шемакера (проводятся от большого вертела через верхнюю переднюю подвздошую ость с каждой стороны до пересечения со средней линией живота) и равнобедренность треугольника Брайента. Построение последнего проводится следующим образом: на линию, являющуюся продолжением оси бедра и проходящую по его наружной поверхности через большой вертел, опускается перпендикуляр от верхней передней подвздошной ости; вторая линия соединяет верхнюю переднюю подвздошную ость и верхушку большого вертела. В норме расстояние от верхушки большого вертела до точки пересечения перпендикуляра с линией, являющейся продолжением оси бедра, равно длине опущенного перпендикуляра. У новорожденных помимо измерения длины нижних конечностей и определения объема движений в тазобедренных суставах необходимо проверить глубину и симметричность паховых, бедренных и ягодичных складок.
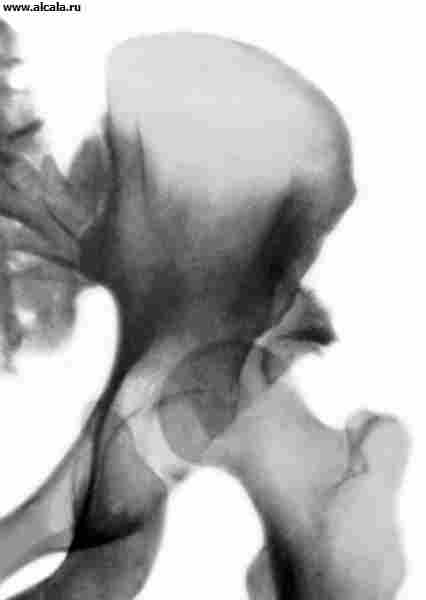
Значительную роль в диагностике поражений Т. с. играет рентгенологическое исследование. В связи с тем, что в формировании Т. с. участвуют кости, имеющие неправильную форму, рентгенологическое проекционное изображение зависит от укладки больного (рис. 3). Правильность укладки проверяется по однотипности контуров запирательных отверстий, симметричности положения крестцовых отверстий, равномерности рентгенологической щели крестцово-подвздошных сочленений и размеров крыльев подвздошных костей. Необходимо учитывать также возрастные особенности, связанные со структурными преобразованиями костей, формирующих тазобедренный сустав.
Головка бедренной кости у новорожденных хрящевая. Ядро окостенения появляется в первом полугодии (к 4-6 месяцам), увеличиваясь примерно в 10 раз к 5-6-летнему возрасту. Рост шейки бедренной кости продолжается до 18-20 лет. На первом году жизни шеечно-диафизарный угол составляет в среднем 140°. Вертлужная впадина образована подвздошной, лобковой и седалищной костями и соединяющим их У-образным хрящом. Полное синостозирование костей в области вертлужной впадины происходит к 14-17 годам.
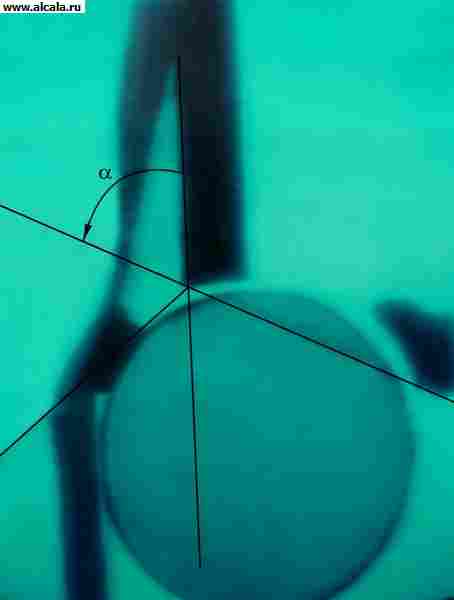
Для определения соотношения элементов Т. с. используются различные ориентиры (рис. 3, 4, 5 ). Так, внутренняя стенка (дно) вертлужной впадины и стенка, ограничивающая полость малого таза в этой области, образуют «фигуру слезы». Головки бедренных костей располагаются в норме на одинаковом расстоянии от «фигуры слезы». Также симметрично проецируется на нижневнутренний квадрант головки бедренной кости «фигура полумесяца», образованная бороздой между задним участком полулунной поверхности и телом подвздошной кости. Вертикальная линия (линия Омбреданна), опущенная из наружной точки верхнего края вертлужной впадины, проходит снаружи от головки бедренной кости или через ее наружный сегмент. Дугообразная линия (линия Шентона) плавно переходит с нижнего контура шейки бедренной кости на верхний край запирательного отверстия. Угол, образованный горизонтальной линией (линией Хильгенрейнера), проведенной через симметричные участки У-образного хряща с обеих сторон, и линией, проходящей через наружную и внутреннюю точки свода вертлужной впадины, не превышает 22-26° (рис. 5). Увеличение угла свидетельствует о скошенности (недоразвитии) крыши вертлужной впадины. Смещение головки бедренной кости по отношению к перечисленным ориентирам указывает на наличие ее подвывиха или вывиха. У взрослых в норме могут встречаться добавочные костные образования Т. с. (рис. 6).
Патология
Пороки развития включают дисплазию Т. с., врожденные варусную и вальгусную деформации шейки бедренной кости.
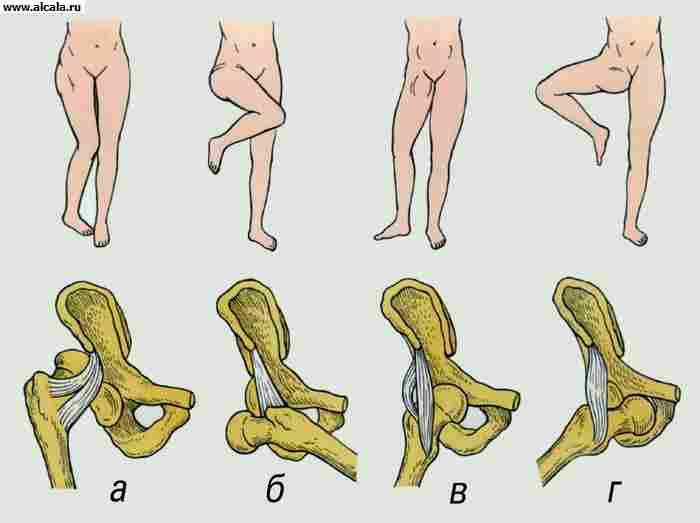
Дисплазия тазобедренного сустава проявляется недоразвитием вертлужной впадины и проксимального отдела бедра. Среди других ортопедических заболеваний у новорожденных занимает одно из первых мест (от 5 до 16 на 1000 новорожденных). Частота случаев рождения детей с дисплазией Т. с. увеличивается при неблагоприятной наследственности, пожилом возрасте родителей, инфекционном заболевании матери, эндокринопатии, токсикозе беременных, ягодичном предлежании плода. Все большее внимание обращают на тератогенное действие ионизирующего излучения. Возникает дисплазия внутриутробно и является первичной, а смещение головки бедренной кости (подвывих или вывих) наступает вторично, как правило, в постнатальном периоде. С возрастом нарастает число подвывихов и вывихов.
Различают три степени дисплазии Т. с.: предвывих, подвывих и вывих. Наиболее частыми клиническими признаками дисплазии тазобедренного сустава, которые можно выявить в первые месяцы жизни ребенка, являются симптом соскальзывания, или симптом «щелчка», ограничение пассивного отведения бедра на стороне поражения, асимметрия кожных складок на бедрах ребенка, укорочение всей нижней конечности, установка нижней конечности в положение наружной ротации.
У детей старше 1 года при одностороннем вывихе отмечают неустойчивость или хромоту при ходьбе, а при двустороннем - переваливающуюся, так называемую утиную, походку. Классическим признаком сформировавшегося вывиха является положительный симптом Тренделенбурга. Кроме того, при давлении на пяточную кость определяется увеличение подвижности большого вертела в продольном направлении и смещение его вверх. В норме головка бедренной кости пальпируется на уровне пульсации бедренной артерии, при вывихе бедра на этом месте головка не прощупывается.
В диагностике дисплазии Т. с. значительная роль принадлежит рентгенологическому исследованию. Ранними рентгенологическими признаками данной патологии считают повышение скошенности крыши вертлужной впадины, смещение проксимальиого конца бедренной кости кнаружи и кверху относительно вертлужной впадины, позднее появление и гипоплазия ядра окостенения головки бедренной кости.
У детей старше 1 года выделяют 5 степеней дисплазии Т. с.: головка бедренной кости находится латерально, но на уровне впадины (I степень); головка располагается выше горизонтальной линии У-образных хрящей у верхней части вертлужной впадины (II степень); головка находится над козырьком вертлужной впадины, возможно образование неовпадины (III степень); вся головка покрыта тенью крыла подвздошной кости (IV степень); крайне высокое расположение головки бедренной кости у верхней части крыла подвздошной кости (V степень).
У новорожденных и детей до 1 года для определения нарушений развития Т. с. используют также ультразвуковое исследование (ультрасонографию). Основными преимуществами данного метода являются его безвредность для пациента, визуализация мягкотканных структур, формирующих сустав в этом возрасте. С помощью ультрасонографии осуществляют динамическое наблюдение за развитием сустава в процессе роста ребенка и его лечения. На ультрасонограмме определяют степень формирования костной и хрящевой частей крыши вертлужной впадины, расположение лимбуса (хрящевой части вертлужной впадины), а также появление ядер окостенения в головке бедренной кости. Для количественной оценки данных ультрасонографического исследования проводят 3 вспомогательные линии: основную линию параллельно крылу подвздошной кости; линию от нижнего костного края впадины к верхнему; линию от верхнего костного края крыши вертлужной впадины к середине лимбуса. Угол, образованный основной линией и линией костной крыши, характеризует степень развития костной крыши. Угол, образованный основной линией и линией хрящевой крыши, характеризует степень развития хрящевой части крыши вертлужной впадины. В зависимости от ультрасонографической картины Т. с. и соотношения величин указанных углов все суставы разделяются на 4 типа, в каждом из которых выделяются подтипы. Нормально сформированному суставу соответствует тип 1, подтипы А и В (рис. 7, 8 ). Тип 2 А (рис. 9) выявляется у детей в возрасте до 3 месяцев с физиологической задержкой оссификации крыши вертлужной впадины. Тип 2 В (рис. 9, г ) определяется у детей в возрасте после 3 месяцев, развитие сустава у этих детей требует наблюдения ортопеда. Тип 2 С соответствует предвывиху бедра, такие дети нуждаются в лечении, обеспечивающем условия для правильного развития сустава. Тип 3 А (рис. 10) соответствует подвывиху бедра, в этом случае ультрасонографически определяют нормальную структуру хрящевой части крыши вертлужной впадины. При типе 3 В (рис. 11) имеются признаки изменения этой структуры, что является плохим прогностическим признаком. Тип 4 - вывих, головка бедренной кости находится вне вертлужной впадины (рис. 12).
Лечение дисплазии Т. с. начинают с момента выявления патологических изменений. Новорожденным с первых же дней для устранения контрактуры приводящих мышц проводят лечебную гимнастику, заключающуюся в отведении ножек, согнутых в коленных и тазобедренных суставах. Пеленание ножек должно быть свободным. Для удержания их в разведенном положении применяют различные прокладки, подушку и конверт Фрейки. С этой же целью используются отводящие (абдукционные) раздвижные функциональные шины ЦИТО и другие, сохраняющие возможность движений в суставах нижних конечностей (кроме приведения бедер), что способствует формированию крыши вертлужной впадины. Наиболее благоприятный возраст для начала функционального лечения детей от 2-3 недель до 5-6 месяцев. Абдукционную шину снимают в среднем через 4-7 мес. Продолжительность лечения определяется сроками формирования крыши вертлужной впадины. При раннем начале лечения больные с дисплазией или подвывихом становятся на ноги и начинают ходить в те же сроки, что и здоровые дети. Удовлетворительные результаты могут быть достигнуты и при применении абдукционной шины на втором году жизни ребенка.
При вывихе бедра с высоким стоянием головки и резкой контрактурой приводящих мышц (т.е. чаще всего при поздней диагностике) лечение следует начинать сразу с вертикального вытяжения, используя абдукционную шину. Постепенно наращивают груз и увеличивают степень разведения конечностей. Начинать вытяжение следует с небольшого груза (300-500 г) на каждую ногу, ежедневно наращивая его на 100-200 г. Максимальный груз определяется по положению ягодиц (при поднимании их над кроватью). Срок применения вытяжения - от 3 до 12 нед. При раннем начале лечения врожденного вывиха бедра больные становятся на ноги еще в абдукционной шине в возрасте 8-11 месяцев. Ходить начинают или в шине, или после ее снятия, обычно в возрасте 12-15 месяцев. Однако консервативные методы лечения дисплазии Т. с. не всегда эффективны, например в случае интерпозиции капсулы сустава. Оперативные вмешательства при большинстве вывихов производят у детей старше 2 лет. Оперативное лечение показано также при невправимых вывихах уже в возрасте 1-2 лет, а также при осложнениях, которые отмечают после ранее вправленных с помощью консервативных методов вывихов.
Все оперативные вмешательства при врожденном вывихе бедра делят на внутрисуставные и внесуставные. К внутрисуставным операциям относятся передняя капсулотомия по Лудлоффу, открытое вправление без углубления впадины, открытое вправление с углублениями впадины, открытое вправление с корригирующей остеотомией бедра, операция по Скальетти и др. Внесуставными являются реконструктивные операции на основании подвздошной кости, реконструктивные операции на верхнем конце бедренной кости (варизирующие и деторсионно-варизирующие остеотомии), паллитивные операции.
При хорошо сформированной вертлужной впадине и развитой головке бедренной кости возможно простое открытое вправление. Операция эффективна в возрасте 2-4 лет при невыраженной антеторсии шейки бедренной кости. В случае недоразвития Т. с. открытое вправление вывиха сочетается с углублением впадины или формированием ее верхнего края.
При остаточных подвывихах бедра нестабильность Т. с. у детей в возрасте от 3 до 5 лет в 2 / 3 случаев обусловлена нарушением развития проксимального отдела бедренной кости и лишь в 1 / 3 - недоразвитием передневерхнего края вертлужной впадины. К 7-8 годам уже в 50% случаев, а к 10-12-летнему возрасту почти в 100% случаев показано оперативное вмешательство не только на бедренном, но и на тазовом компоненте сустава.
При умеренном недоразвитии вертлужной впадины у детей до 7-8-летнего возраста эффективны полные остеотомии в области основания подвздошной кости. Операция Киари предусматривает после остеотомии смещение головки бедренной кости вместе с вертлужной впадиной кнутри, операция Солтера - разворот впадины кнаружи (в последние годы ей отдается предпочтение). При мелкой впадине применяются двойная остеотомия таза по Поздникину (также в возрасте до 7 лет) и перикапсулярные ацетабулопластики по Пембертону, Коржу и др. (до 8-12 лет). У подростков и взрослых при подвывихах головки бедренной кости удовлетворительные результаты отмечены при корригирующей остеотомии бедра для центрации головки и остеотомии таза по Андрианову (пластика крыши впадины).
При высоком стоянии головки, сформировавшемся неоартрозе оперативное ее вправление с 8-10-летнего возраста мало перспективно Целесообразнее проведение корригирующей подвертельной двойной остеотомии с удлинением по Шанцу - Илизарову - Каплунову, позволяющей создать дополнительную точку опоры, сохранить подвижность в неоартрозе и ликвидировать функциональное укорочение конечности.
Лечебная физкультура применяется на всех этапах как консервативного, так и оперативного лечения врожденного вывиха бедра. Общими задачами использования средств ЛФК являются активизация деятельности основных систем организма и профилактика осложнений, связанных с гипокинезией; улучшение условий кровообращения в суставе и нижних конечностях: восстановление статико-динамических нарушений функции опорно-двигательного аппарата (восстановление подвижности в тазобедренном суставе и укрепление околосуставных мышечных групп). Родители ребенка должны быть проинформированы о необходимости выполнения специальных упражнений многократно в течение дня на протяжении всего курса лечения.
В период фиксации конечностей ребенка различными ортезами или шинами специальные физические упражнения направлены на укрепление отводящих мышц бедра. Детям до 3 лет рекомендуются пассивные и активно-пассивные движения в Т. с. на отведение. В первые месяцы жизни используют рефлекторные упражнения. В более старшем возрасте упражнения выполняются самостоятельно с постепенно возрастающей нагрузкой, например свободное разведение согнутых в коленных суставах ног проводится с дополнительным внешним сопротивлением движению за счет рук методиста или матери, растяжения резинового бинта, которым связывают бедра на уровне коленных суставов. Специальные упражнения делают несколько раз в день в сочетании с легким расслабляющим массажем (поверхностное поглаживание, потряхивание) приводящих мышц бедра. Помимо описанных выше специальных упражнений выполняют дыхательные и общеразвивающие упражнения для пояса верхних конечностей.
После завершения лечения в ортезах или отводящих шинах необходимо провести курс ручного массажа (12-15 процедур) ягодичных мышц и ног. Рекомендуются езда на велосипеде с широко поставленными педалями, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений. Лечебная гимнастика направлена на восстановление функции сустава и повышение его стабильности. Используются свободные упражнения на сгибание, разгибание, отведение, внутреннюю ротацию в Т. с. в положении лежа: Одновременно назначают упражнения для укрепления отводящих мышц бедра. Не следует форсировать обучение ребенка ходьбе. Он встанет и пойдет самостоятельно, когда его нервно-мышечный аппарат будет готов к вертикальной нагрузке.
Основной целью восстановительного лечения после внутрисуставных операций на Т. с. является создание условий для перестройки структурных элементов сустава и его функций. Специальными задачами используемых средств ЛФК являются восстановление подвижности сустава, тренировка околосуставных мышц, постепенная подготовка к выполнению опорной и локомоторной функции.
При оперативных методах лечения врожденного вывиха бедра в послеоперационном периоде (иммобилизация) применяют общеразвивающие дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой, свободные и свободные с отягощением движения в неиммобилизированных суставах.
После прекращения иммобилизации или использования стабильного остеосинтеза при остеотомии бедра или таза физические упражнения направлены на быстрейшее восстановление функции сустава. Для этого выполняются облегченные (активные с самопомощью) движения в тазобедренном суставе, физические упражнения в гидрокинезотерапевтической ванне в сочетании с ручным и подводным массажем. По мере восстановления подвижности в суставе добавляют упражнения, направленные на укрепление околосуставных мышечных групп и электростимуляцию ягодичных мышц. Необходимо помнить, что в результате остеотомии бедра может произойти перемещение точек прикрепления отводящих мышц бедра и наружных ротаторов, что приводит к их функциональной недостаточности. Поэтому большое внимание уделяют специальным физическим упражнениям, направленным на тренировку абдукторов бедра с постепенно возрастающим сопротивлением. Лечебная гимнастика проводится в положении лежа на спине, боку, животе, а также в коленно-кистевом положении (на четвереньках). Осевую нагрузку на ногу увеличивают постепенно при хорошей подвижности, функции ягодичных мышц, восстановлении костной структуры головки бедренной кости.
Варусная деформация шейки бедра (соха vara) проявляется функциональным уменьшением шеечно-диафизарного угла. В основе лежит патологическая перестройка на протяжении шейки бедренной кости или непосредственно в области ростковой зоны. Клинически отмечаются хромота, относительное укорочение нижней конечности, наружная ее ротация и приведение. Симптом Тренделенбурга положительный. Большой вертел смещается выше линии Розера - Нелатина, нарушена симметричность линии Шемакера и равнобедренность треугольника Брайента. Движения в Т. с. ограничены, особенно внутренняя ротация и отведение.
В раннем детском возрасте предпринимаются попытки остановить прогрессирование патологической перестройки в области шейки бедренной кости путем длительной разгрузки сустава в сочетании с лечебной гимнастикой, физиотерапевтическим и санаторно-курортным лечением. Консервативное лечение эффективно лишь при ранней диагностике. У детей старшего возраста и взрослых выполняют корригирующие остеотомии проксимального отдела бедра или операции, направленные на восстановление его опорности.
Врожденная вальгусная деформация (соха valga) характеризуется увеличением шеечно-диафизарного угла, встречается значительно реже. Клинически выявляются более низкое расположение большого вертела, некоторое удлинение конечности. При нарушении функции показана межвертельная варизирующая остеотомия.
Повреждения тазобедренного сустава - ушибы, травматические вывихи бедра, переломы головки и шейки бедренной кости, вертлужной впадины. Ушибы проявляются локальной болезненностью, ограничением подвижности в суставе. Возможны кровотечения в мягкие ткани, межмышечные гематомы Лечение консервативное.
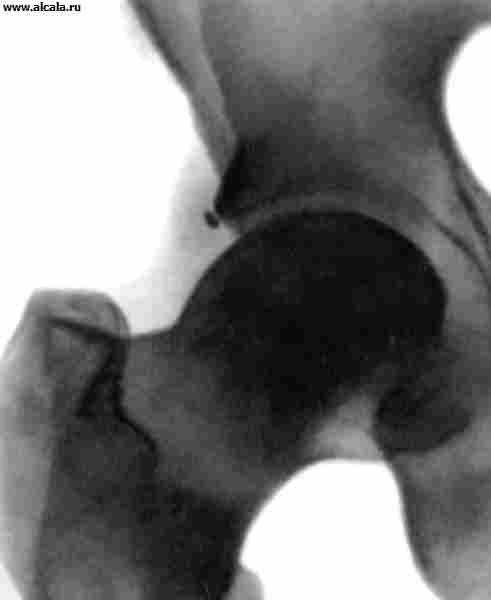
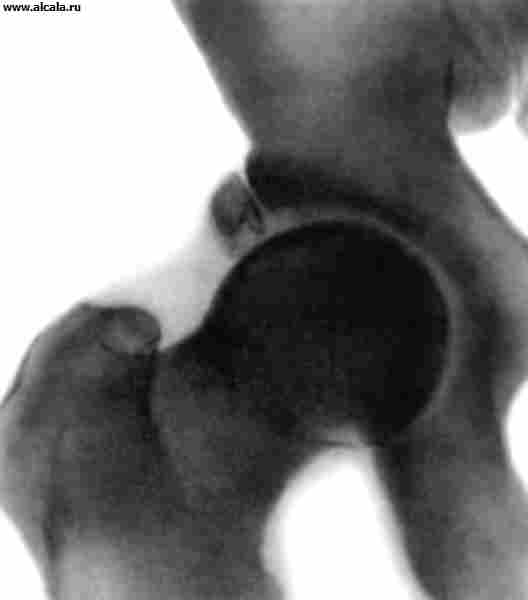
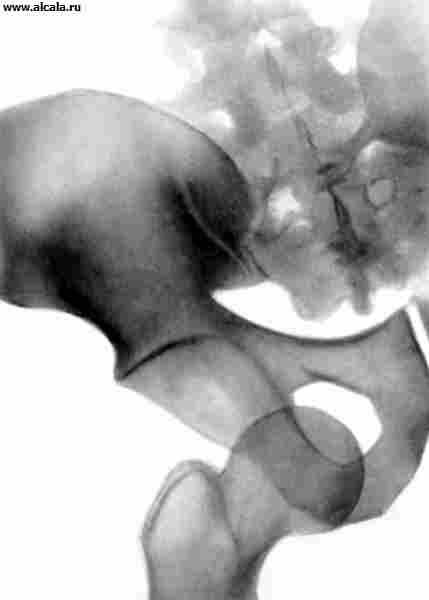
Травматические вывихи бедра возникают обычно в результате непрямой травмы. В зависимости от положения головки бедренной кости по отношению к вертлужной впадине различают задние, передние и центральные вывихи (рис. 13). Помимо болей и ограничения функции сустава обращает на себя внимание вынужденное положение конечности (см. Вывихи). При задних вывихах конечность находится в положении сгибания, приведения и внутренней ротации, при передних - выпрямлена (или слегка согнута), отведена и ротирована кнаружи. Нередко удается пальпировать головку бедренной кости. При центральном вывихе с протрузией головки отмечается западение большого вертела.
На рентгенограммах головка бедренной кости выявляется вне вертлужной впадины. Для задних вывихов характерно увеличение длины рентгенологического изображения шейки бедренной кости (в результате ее внутренней ротации), для передних - увеличение размеров малого вертела, проекционное уменьшение длины шейки и увеличение шеечно-диафизарного угла (признаки наружной ротации бедра). При центральных вывихах различают трещины дна впадины и оскольчатые ее переломы с протрузией головки.
Лечение пострадавших проводится в стационаре. Перед транспортировкой осуществляют иммобилизацию, не изменяя фиксированного положения конечности. При свежих вывихах бедра вправление чаще производят по методу Кохера. Последующая разгрузка сустава осуществляется с помощью скелетного вытяжения с грузом 3-4 кг. Ходить с помощью костылей разрешают через 5-6 нед., нагружать конечность - не ранее чем через 3-4 мес. При трещинах дна вертлужной впадины применяют разгрузочное скелетное вытяжение по оси бедра. При переломах с протрузией головки для ее извлечения прибегают к вытяжению по оси шейки бедра.
В период пребывания больного на скелетном вытяжении после травматического вывиха бедра физические упражнения направлены на профилактику гипостатических осложнений, улучшение кровообращения в конечности. На фоне общеразвивающих упражнений используются свободные движения во всех суставах неповрежденных конечностей и голеностопном суставе травмированной ноги, кратковременные изометрические напряжения мышц бедра, ягодичных мышц на стороне поражения.
После снятия вытяжения разрешается ходьба при помощи костылей с частичной нагрузкой на ногу. Восстановление подвижности сустава проводится параллельно с повышением его стабильности за счет укрепления связочно-мышечного аппарата. Для увеличения подвижности в суставе в исходном положении лежа выполняют свободные движения (сгибание разгибание, отведение, ротация) в тазобедренном суставе без отрыва стопы от постели или кушетки (рис. 14). Для укрепления мышц используются длительные изометрические напряжения ягодичных мышц и мышц бедра, статическое удержание поднятой, отведенной, разогнутой ноги и др. (рис. 15). Не разрешается выполнение движений махового характера и на растяжение связочного аппарата сустава, а также тренировка мышц с осевой нагрузкой на ногу.
При переломовывихах Т. с. лечебная гимнастика направлена на профилактику развития посттравматического коксартроза. Рекомендуется более длительная разгрузка сустава за счет костылей (до 6 мес. после травмы). В дальнейшем при длительной ходьбе и наличии болевого синдрома ходить рекомендуется с дополнительной опорой на трость.
После прекращения иммобилизации показаны физические упражнения в воде с использованием упражнений у бортика бассейна и элементов плавания, подводный и ручной массаж ягодичных мышц и мышц бедра, теплолечение, ультразвук. Лечебная гимнастика проводится в положениях лежа на спине, на боку, животе с применением свободных движений в тазобедренном суставе. Для укрепления мышц бедра применяется исходное положение стоя на здоровой ноге на возвышении. Выполняются удержание поднятой ноги вперед (в сторону, назад) в течение 3-5 с в чередовании со свободными маховыми движениями расслабленной ногой. В дальнейшем при проведении этих упражнений на область голеностопного сустава укрепляют манжету с грузом 250-500 г. В поликлинических условиях необходимо повторять курсы лечения 1-2 раза в год.
Заболевания. Воспалительные изменения в Т. с. преимущественно инфекционного происхождения (см. Коксит), могут протекать с преобладанием экссудативных или пролиферативных процессов. Возможно первичное поражение синовиальной оболочки с последующим вовлечением в процесс головки бедренной кости и вертлужной впадины либо вторичное (первично-костные формы коксита).
Наиболее ранними клиническими проявлениями являются боли в области сустава, ограничение подвижности с формированием миогенной контрактуры, повышение местной температуры. При гнойном и туберкулезном коксите в дальнейшем происходит разрушение костных структур, нередко с вывихом бедра, укорочением конечности и усилением ее порочного положения. Последствием гнойного коксита часто является костный анкилоз в порочном положении конечности. Для туберкулезного коксита более характерен фиброзный анкилоз. При разрушении суставной капсулы формируется абсцесс или флегмона параартикулярных тканей. Возможен переход в хроническую форму с образованием свищей.
Одним из первых рентгенологических признаков является Остеопороз. Наличие очагов деструкции в костных элементах сустава указывает на активный воспалительный процесс. В последующем наблюдается разрушение суставных поверхностей. Важное значение имеет бактериологическое исследование экссудата. Пунктируют сустав спереди в проекции головки бедренной кости или снаружи над большим вертелом.
В остром периоде показана антибактериальная терапия в сочетании с иммобилизацией сустава. К оперативному вмешательству прибегают чаще при остром и гнойном коксите (артротомия с дренированием сустава). При обширных разрушениях проводят резекцию пораженных отделов, обычно головки и шейки бедра (т.е. дренирующая резекция) При исходе в анкилоз Т. с. в порочном положении конечности применяют внесуставные вмешательства (корригирующие остеотомии (Остеотомия)).
Дистрофические процессы в суставе развиваются чаще на фоне дисплазии, последствий травм, воспалительных процессов и обменных нарушений (см. Коксартроз).
Хондроматоз Т. с. встречается редко; проявляется периодической блокировкой и резкой болью. Лечение оперативное - удаление внутрисуставных тел (см. Хондроматоз (Хондроматоз костей и суставов)).
Причины возникновения асептического некроза (см. Некроз кости асептический) головки бедренной кости различны. Проявляется он болями, хромотой, ограниченным движением (см. Пертеса болезнь). При неэффективности консервативного лечения (разгрузка сустава, физиотерапевтические процедуры) прибегают к оперативному вмешательству (корригирующие остеотомии, эндопротезирование, артродез).
Опухоли могут исходить из капсулы сустава (см. Синовиома), хрящевой и костной ткани. В проксимальном отделе бедра наблюдаются остеобластокластома, остеома, хондробластома, хондрома, хондросаркома, остеогенная саркома (см. Суставы, опухоли). Лечение оперативное: резекция с костно-пластическим замещением дефекта или эндопротезированием проксимального отдела бедра, экзартикуляция бедра.
Операции
Для дренирования и ревизии прибегают к артротомии. Остеосинтез или Эндопротезирование осуществляются при медиальных переломах шейки бедренной кисти. С целью улучшения статики проводят корригирующие остеотомии проксимального отдела бедра. Артропластика применяется для восстановления подвижности сустава. С этой целью осуществляются различные варианты эндопротезирования. Для восстановления опорности бедра производится артродез (см. Суставы). При дисплазиях Т. с. помимо корригирующих остеотомий проксимального отдела бедра показаны реконструктивные операции на тазовом компоненте с целью увеличения степени покрытия головки бедра.
См. также Бедро.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, с. 144, М., 1986; Виленский В.Я. Диагностика и функциональное лечение врожденного вывиха бедра, М., 1971, библиогр.; Волков М.В., Тер-Егиазаров Г.М. и Юкина Г.П. Врожденный вывих бедра, М., 1972; Каплан А.В. Повреждения костей и суставов, с. 355, 359, М., 1979; Консервативное лечение детей с заболеваниями опорно-двигательного аппарата., под ред. Е.С. Тихоненкова, с. 73, Л., 1977; Корж А.А. и др. Диспластический коксартроз, М., 1986; Маркс В.О. Ортопедическая диагностика, с. 355, Минск, 1978; Мирзоева И.И., Гончарова М.Н. и Тихоненков Е.С. Оперативное лечение врожденного вывиха бедра у детей, Л., 1976; Ортопедо-травматологическая помощь детям, под ред. В.Л. Андрианова, с. 39, 44, Л., 1982; Патология тазобедренного сустава, под ред. В.Л. Андрианова, с. 4, Л., 1983; Школьников Л.Г., Селиванов В.П. и Цодыкс В.М. Повреждения таза и тазовых органов, М., 1966.






![]()
















образован вертлужной впадиной и головкой бедренной кости. Обе суставные поверхности покрыты хрящом. Вертлужная впадина является частью Таза, находится на месте слияния подвздошной, седалищной и лобковой костей. Суставная сумка идет по краю суставной впадины, переходит на бедренную кость и прикрепляется над ее вертелами, поэтому большая часть шейки бедренной кости расположена в полости тазобедренного сустава. Суставная сумка весьма прочная, в нее вплетаются укрепляющие связки. Т. с. относится к многоосным суставам - возможно сгибание и разгибание, приведение и отведение, вращение бедра кнаружи и кнутри. Кровоснабжается он из регионарных сосудов.
Первую помощь оказывают при различных по тяжести повреждениях тазобедренного сустава. Так, при Ушибах области Т. с. отмечается боль, обычно слабо выражены припухлость и кровоизлияние, движения в суставе не ограничены. В этом случае достаточно приложить холод и до стихания боли разгрузить сустав. При небольших поверхностных ранах в области сустава накладывают стерильную давящую повязку. Внутрисуставные переломы и вывихи тазобедренного сустава относятся к тяжелым повреждениям. В отличие от ушиба при переломах костей, образующих Т. с., нога находится в вынужденном положении, например развернута кнаружи, пострадавший не может поднять поврежденную ногу, при попытке движений боль усиливается. При некоторых переломах шейки бедренной кости (например, вколоченных) припухлость в области Т. с. выражена незначительно, иногда пострадавшие могут даже самостоятельно передвигаться. При переломах вертельной области припухлость и кровоизлияние более обширны и распространяются на верхнюю треть бедра. В связи с тем, что окончательно установить диагноз можно только после специального обследования, а внешние проявления обширного ушиба области Т. с. и переломов очень схожи, объем первой помощи должен быть как при переломе. Очень важно хорошо обездвижить тазобедренный сустав перед транспортировкой пострадавшего в больницу. Лучше для этого использовать шину Дитерихса (см. рис. 4 к статье Бедро), а при ее отсутствии - импровизированные шины достаточно большой длины.
Вывихи в тазобедренном суставе встречаются сравнительно редко. Как правило, они возникают при тяжелой механической травме, напр. в результате автодорожного происшествия или падения с высоты. Головка бедренной кости, смещаясь, разрывает суставную сумку с укрепляющими ее связками и находится в околосуставных тканях. Нога находится в вынужденном положении (рис. ), движения в Т. с. невозможны, сразу после травмы появляется сильная боль. При оказании первой помощи не следует пытаться «исправить» положение ноги. Пострадавшего срочно нужно доставить в больницу для обследования и вправления вывиха. Обездвижение поврежденного сустава осуществляют в том положении, в котором он находится после вывиха. Следует избегать при этом лишних движений, т.к. они усиливают боль и могут вызвать дополнительную травму, напр. повреждение седалищного нерва.
При открытых повреждениях области Т. с. на рану накладывают стерильную повязку. На небольшие раны накладывают давящую повязку, при более обширных повреждениях мягких тканей сустав обездвиживают как при переломе.
Шинирование - см. Бедро.
Повязки, используемые при оказании первой помощи в связи с повреждениями области Т. с., чаще бинтовые, реже применяют сетчатый бинт. При небольших ранах можно наложить лейкопластырную повязку. В зависимости от того, какую закрывают область, может быть применена односторонняя (правая, левая) или двусторонняя колосовидная повязка таза, а также - передняя, закрывающая паховую область, наружная (боковая), закрывающая область большого вертела, задняя, закрывающая область ягодиц. При наложении правосторонней передней (паховой) колосовидной повязки таза делается первый тур бинта вокруг туловища на уровне пупка, ведя бинт слева направо, проводят следующий тур косо сзади наперед по боковой, а затем по передней поверхности правого бедра на заднюю его полуокружность и поворачивают косо вверх и кнутри, пересекая в паховой области предыдущий тур бинта. Далее бинт ведут над костями таза с левой стороны, а оттуда направляют на заднюю полуокружность туловища и вновь на область паха, повторяя предыдущие туры бинта и перекрывая их на 2 / 3 поперечника. Заканчивают повязку циркулярными турами бинта вокруг туловища. Последующие туры бинта могут быть восходящими (каждый следующий тур выше предыдущего) или нисходящими. При наложении аналогичной повязки на область левого паха ход бинта тоже идет слева направо, но после первых закрепляющих туров вокруг туловища он направляется косо сзади на переднюю поверхность не правого, а левого бедра, обходит его заднюю поверхность и далее идет по бедру косо вверх, перекрещиваясь с предыдущим туром, огибает туловище сзади и снова направляется на переднюю поверхность левого бедра, повторяя предыдущие туры и прикрывая каждый из них на 2 / 3 его ширины. Заканчивают наложение повязки также круговыми турами бинта вокруг туловища. Для большей прочности каждый восьмиобразный тур бинта (колос) можно закреплять одним циркулярным туром.
При необходимости закрыть бинтовой повязкой Т. с. со всех сторон используется несколько иной вариант колосовидной повязки - колосовидная повязка бедра, которую начинают круговым ходом не на туловище, а примерно на средней трети бедра. По способу наложения она похожа на колосовидную повязку плеча, т. е., закрепив повязку на бедре, бинт ведут по наружной поверхности Т. с. к пояснице, делают закрепляющий циркулярный тур вокруг туловища и продолжают бинтование так же, как при наложении колосовидной повязки таза, постепенно перекрывая предыдущие туры.
В экстренных случаях или при отсутствии иного перевязочного материала можно использовать косыночные повязки на область Т. с. Для этого используют две косынки. Одну серединой помещают над поврежденным участком тканей, концы ее оборачивают вокруг бедра и завязывают, а третий конец (верхушку) подводят под пояс, образованный из другой косынки, отгибают назад и скрепляют булавкой. При отсутствии второй косынки можно использовать ремень.
ТРАВМЫ И ЗАБОЛЕВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
Р.М. Тихилов, В.М. Машков, Г.Г. ЭпштейнАнатомо-функциональные особенности
Биомеханика тазобедренного сустава
Методика оценки уровня компенсации нарушения статико-динамической функции
Градация показателей компенсации нарушения статико-динамической функции
Комплексная оценка нарушения статико-динамической функции
Ушибы бедра (Э.Г. Грязнухин)
Вывихи бедра (Э.Г. Грязнухин)
Переломы головки и шейки бедренной кости
Деформирующий артроз
Асептический некроз головки бедренной кости сустава
Обследование больных с заболеваниями тазобедренного сустава
,
Неоперативное лечение
Общие принципы хирургического лечения коксартроза
Принципы органосохраняющих операций на тазобедренном суставе
Общие положения планирования хирургического вмешательства
Хирургическое лечение больных с диспластическим коксартрозом
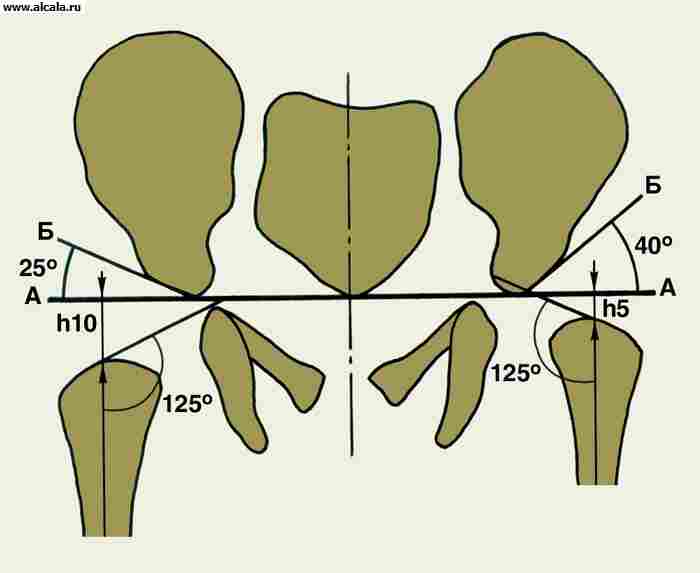
Проксимальная часть бедренной кости состоит из головки, шейки и большого и малого вертелов (рис. 1). ШДУ в среднем равен 126-127° (115-135°). Уменьшение ШДУ (от 126° до 90°) ослабляет сопротивление шейки к механическим нагрузкам, что способствует переломам, особенно у пожилых людей (рис 2). Головка бедренной кости представляет собой приблизительно около 2/3 шара, радиус которого равен в среднем от 20 до 22 мм. Вертлужная впадина представляет собой половину шара. Она углубляется за счёт хрящевого кольца, покрывающего на всём протяжении край впадины. Таким образом, головка глубоко входит в суставную впадину, являющуюся хорошей, крепкой и надёжной опорой для нижней конечности. Сама впадина расположена в месте соединения трёх тазовых костей, которые, собственно говоря, и образуют её. Это важная деталь, которую нужно учитывать при классификации вывихов бедра в зависимости от местонахождения вывихнувшейся головки.

Вертлужная впадина дополнена волокнисто-хрящевым ободком (labrum glenoidale) высотой 5-6 мм, увеличивающим глубину впадины. Хрящевая губа в области incisurae acetabuli срастается с натянутой между её краями поперечной связкой вертлужной впадины (ligamentum transversum acetabuli). В суставной впадине краевая её часть (facies lunata) покрыта хрящом, а её центральная часть (fossa acelabuli) выполнена жировой тканью и основанием круглой связки, покрытой синовиальной оболочкой. Суставная впадина почти полностью соответствует головке бедренной кости, которая покрыта гиалиновым хрящом за исключением fovea capitis femoris, где прикрепляется связка головки.
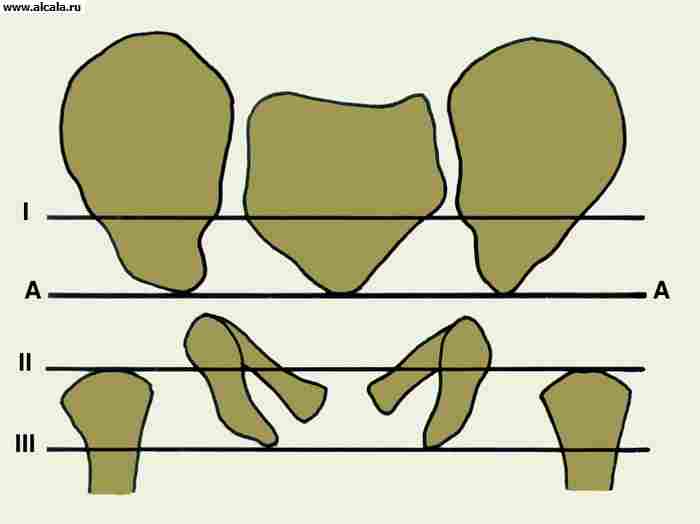
С точки зрения хирургической анатомии вертлужной впадины, различают функциональные колонны, обеспечивающие опору для головки бедренной кости (рис. 3). Чаще всего дифференцируют переднюю колонну (лобковую) и заднюю (подвздошно-седалищную). Передняя колонна идёт от передней верхней подвздошной ости косо книзу, внутрь и кпереди по направлению к лобковому симфизу, задняя (более мощная и массивная) спускается от большой седалищной вырезки к бугристости седалищной кости. Вершина угла схождения представлена компактной костью, которая и образует крышу вертлужной впадины.
Однако, нередко различают четыре колонны:
— наружную, которая соответствует крыше вертлужной впадины;
— переднюю и заднюю, которые образованы соответственно лобковой и седалищной костями;
— внутреннюю, наименее прочную, которая представляет собой дно вертлужиой впадины.

Вертлужная впадина имеет определённую пространственную ориентацию, она наклонена кнаружи и вниз на 45° и повёрнута кпереди на 15°.
Бедренная кость изогнута в трёх взаимно перпендикулярных плоскостях:
— сагиттальной (изгиб диафиза кпереди),
— фронтальной (наклон шейки бедренной кости в медиальном направлении),
— горизонтальной (разворот шейки бедренной кости вокруг продольной оси). Наклон шейки бедренной кости в медиальном направлении образует с продольной осью бедренной кости угол — ШДУ (у взрослых он составляет 127-130°).
Отклонение шейки бедренной кости в горизонтальной плоскости измеряется углом, образованным пересечением центральной оси шейки и головки с чрезмыщелковой осью бедренной кости. Если шейка с головкой бедренной кости повёрнута кпереди, то говорят об антеверсии, если кзади — о ретроверсии. У взрослых угол антеверсии обычно равен 10-15°.
На границе шейки и тела бедренной кости имеются два мощных костных бугра, называемых вертелами. Большой вертел расхоложен вверху и снаружи, на его внутренней поверхности, обращенной к шейке, находится вертельная ямка. Малый вертел лежит у нижнего края шейки, медиально и сзади. Спереди оба вертела соединяет между собой меж вертельная линия, сзади — межвертельный гребень.
Фиброзная сумка сустава состоит из соединительнотканных волокон, идущих в продольных и поперечных направлениях. Переплетение волокон придаёт сумке прочность. К костям таза сумка прикрепляется вокруг вертлужной впадины широким ободком от 10 до 28 мм спереди и от 10 до 33 мм сзади.
На передней поверхности шейки бедренной кости фиброзная сумка распространяется ниже переходной складки синовиальной оболочки на 10-20 мм и прикрепляется вблизи межвертельной линии.

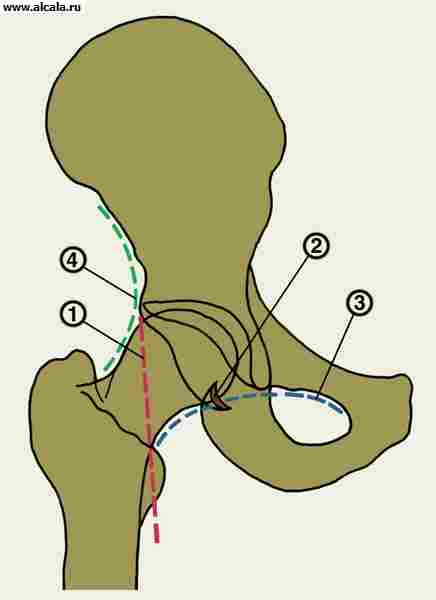
Сзади капсула покрывает почти 2/3 шейки бедренной кости, прикрепляясь вверху к большому вертелу, а внизу — к малому. Плотность и крепость капсулы в разных её частях неодинаковы. Это зависит от интимного соединения капсулы с проходящими в ней вспомогательными, подкрепляющими связками, волокна которых вплетаются в капсулу и практически неотделимы от неё. Эти связки подходят к капсуле с трёх сторон и носят названия соответственно костям газа (рис. 4).
Самая прочная из них — подвздошно-бедренная — начинается ниже передней нижней подвздошной ости широким основанием, опускается кнаружи и вниз веерообразно и прикрепляется по всей межвертельной линии. Эта связка окружает верхнепередненижнюю часть сустава по типу полувитка винтовой резьбы.
Винтовое расположение связочного аппарата тазобедренного сустава находит выражение и в направлении волокон второй связки — седалищно-бедренной. Эта связка, начинаясь сзади вертлужной впадины на теле седалищной кости, закручиваясь, переходит на верхнюю поверхность и прикрепляется на дне вертельной ямки.
Третья связка — лобково-бедренная — начинается на лобковой кости и вплетаемся внизу медиально сзади в капсулу сустава, доходя до малого вертела.
Подвздошно-бедренная связка тормозит сгибание, приведение и наружную ротацию;
седалищно-бедренная ограничивает приведение и разгибание;
лобковобедренная тормозит разгибание, отведение и внутреннюю ротацию.
При «среднем положении» капсула со всеми связками расслабляется. При полном разгибании бедра капсула напрягается, а связки, винтообразно обхватывая сустав, как бы ввинчивают головку в суставную впадину. Это положение оказывается настолько прочным, что дальнейшее разгибание бедра возможно только с тазом.
Винтообразное направление волокон связок тазобедренного сустава значительно укрепляет и без того прочную капсулу, которая, таким образом, представляется важным фактором, предохраняющим сустав от травматических воздействий на него. Однако, в капсуле тазобедренного сустава есть менее защищённое место: это нижнезадняя и нижнепередняя её части. Первая расположена кнаружи от края седалищно-бедренной связки, вторая — между горизонтальной и вертикальной частями подвздошно-феморальной связки. В этих местах при травматических вывихах и разрывается капсула, пропуская смещающуюся головку бедренной кости.
Тазобедренный сустав окружён мощными мышцами, также являющимися защитой сустава от насилия. Главная роль в этом отношении принадлежит следующим из них.
Подвздошно-поясничная мышца покрывает всю переднюю часть сустава; при разогнутом бедре она пассивно напрягается и плотно прилежит к суставу.
Большая средняя и малая ягодичные мышцы, так же как и грушевидная, близнецовые и запирательные мышцы, прижимают бедренную кость к суставной впадине и прикрывают (кроме ягодичных мышц) заднюю и нижнюю часть сустава. За счёт мышц осуществляется движение вокруг трёх главных осей: сгибание-разгибание, приведение-отведение, вращение, а также сложные комбинации, получаемые при сложении этих движений.
Из мышц, берущих начало на позвоночнике и тазе,
большая поясничная,
грушевидная и
большая ягодичная прикрепляются к бедренной кости и обеспечивают движения в тазобедренном суставе. Большая поясничная мышца, соединяясь с подвздошной, прикрепляется к малому вертелу и сгибает бедро, а при фиксированной ноге сгибает поясничный отдел позвоночника и наклоняет таз вместе с туловищем вперёд.
К внутренней поверхности большого вертела прикрепляется внутренняя запирательная мышца, берущая начало от краёв запирательного отверстия, к которой при выходе из малого седалищного отверстия присоединяются верхняя и нижняя близнецовые мышцы, которые также прикрепляются к большому вертелу и вместе с грушевидной мышцей ротируют бедро кнаружи.
Наружные мышцы таза располагаются в ягодичной области и на его латеральной поверхности и следуют от костей тазового пояса к бедренной кости. Они образуют три слоя
— поверхностный (большая ягодичная и напрягатель широкой фасции бедра),
— средний (средняя ягодичная, квадратная мышца бедра; сюда же относятся внетазовые части грушевидной, внутренней запирательной мышцы и обе близнецовые мышцы) и
— глубокий (малая ягодичная и наружная запирательная мышцы).
Очень мощная большая ягодичная мышца имеет широкое начало от подвздошного гребня, задней поверхности крестца и копчика, крестцово-бугорной связки, проходит косо вниз и кнаружи и прикрепляется к ягодичной бугристости бедренной кости. Часть её пучков идёт поверх большого вертела и переходит в подвздошно-большеберцовый тракт широкой фасции. Основная функция мышцы заключается о разгибании бедра и ротации его кнаружи, кроме того, отдельные пучки принимают участие в отведении бедра (передне-верхний пучок) и удерживают коленный сустав в разогнутом положении за счёт напряжения широкой фасции бедра. Задненижние пучки приводят бедро и одновременно ротируют его кнаружи.
Средняя ягодичная мышца идёт от подвздошной кости и широкой фасции книзу, переходит в сухожилие, которое прикрепляется к верхушке и наружной поверхности большого вертела. Малая ягодичная мышца располагается под средней, она начинается на наружной поверхности подвздошной кости и прикрепляется к передненаружной поверхности большого вертела. Эти мышцы отводят бедро, их передние пучки обеспечивают его внутреннюю ротацию, задние — наружную.
Напрягатель широкой фасции начинается от передней верхней подвздошной ости и прилежащей к нему части гребня, переходит на границе верхней и средней трети бедра в подвздошно-большеберцовый тракт, который прикрепляется своей дистальной частью к наружному мыщелку большеберцовой кости. Эта мышца сгибает бедро, стабилизирует коленный сустав в разогнутом положении. Кроме того, она является питающей ножкой при использовании участка крыла подвздошной кости для пластического замещения в области тазобедренного сустава (при асептическом некрозе головки бедренной кости, дисплазии и др.).
Квадратная мышца бедра и наружная запирательная мышца обеспечивают наружную ротацию бедра.
Мышцы бедра подразделяются на три группы:
— переднюю (сгибатели),
— заднюю (разгибатели) и
— медиальную (аддукторы).
Передняя группа представлена портняжной и четырёхглавой мышцами. К мышцам задней группы относятся
— двуглавая,
— полусухожильная и
— полуперепончатая. 
Медиальную группу мышц составляют
— тонкая,
— гребенчатая и
— приводящие (длинная, короткая и болышая).
Движения в тазобедренном суставе возможны во всех направлениях и в очень значительном объёме. Чрезвычайно благоприятным обстоятельством, с точки зрения профилактики травматических вывихов, является то, что человек использует этот большой объём движений очень редко (если не считать лиц, профессии которых связаны с необходимостью производить значительный размах движений — балерины, гимнасты и др.)
Таким образом, анатомо-физиологические особенности тазобедренного сустава предохраняют сустав от травматических вывихов:
1) имеется полное соответствие суставных поверхностей;
2) сумка с подкрепляющими её связками является очень крепким образованием;
3) мощные мышцы предохраняют сустав от действия на него насилия;
4) большой объём движений в суставе при значительно меньших функциональных потребностях ограничивает возможности образования в суставе необычных крайних положений, могущих привести к вывихам.
Шейка и головка бедренной кости состоят из губчатой ткани, покрытой по периферии тонкой пластинкой компактного костного вещества (рис. 5). На нижневнутренней поверхности шейки этот слой значительно толще и носит название дуги Адамса, которая может быть использована как опора для фиксатора при скреплении шейки и головки бедренной кости при переломе, она является очень прочной и препятствует смещению фиксатора книзу под влиянием «срезывающей силы».
Внутри шейки бедренной кости (рис. 6) имеется ещё один прочный участок костной ткани, который называется шпорой Меркеля. Костные балки шейки бедренной кости имеют вид свода. Губчатая ткань состоит из системы тонких перекладин, расположенных в виде арок, через которые вес тела передаётся на стенки костной трубки. Эти перекладины расположены соответственно линиям траекторий сжатия и растяжения, подобно кронштейну, и направляются дугообразно к середине кости, перекрещиваются с её осью под утлом 45°, а между собой под углом 90° (рис. 7). Такое строение придаёт шейке значительную прочность и позволяет противостоять большим нагрузкам.

Кровоснабжение шейки и головки бедренной кости осуществляется через многочисленные концевые мелкие сосуды, отходящие от медиальной и латеральной артерии, огибающих бедренную кость (рис 8). Головка бедренной кости снабжается кровью через артерию связки головки бедренной кости, которая непостоянна и с возрастом роль её значительно уменьшается. Ветви этой артерии оканчиваются у начала головки в виде петли или проникают в периферический слой головки и виде слабых отростков.

Источниками кровоснабжения шейки и головки бедренной кости являются (по А.Н. Шабанову, И.Ю. Каем, 1966, рис. 9.1):
— А — из артерии связки головки бедра оно ограничено и иногда отсутствует;
— Б — из мест прикрепления капсулы в шейку проникают многочисленные крупные сосуды;
— В — из синовиальной мембраны проходят к головке короткие небольшие сосуды;
— Г — из внутрикостных артерий идут многочисленные и хорошо развитые сосуды;
— Д — из мест прикрепления мышц в межвертельной области.
В неповреждённом бедре эти сосуды свободно анастомозируют. Нарушение кровоснабжения проксимального отломка бедренной кости зависит от локализации перелома (рис. 9.2):
— перелом по линии 1 — кровоснабжение за счёт группы А.
— перелом по линии 2 — крови снабжение за счёт групп А+В.
— перелом по линии 3 — кровоснабжение за счёт групп А+В+В+Г.
— перелом по линии 4 — кровоснабжение практически не нарушено.
Одной из основных причин замедленной консолидации, формирования ложного сустава и некроза головки бедренной кости является нарушение кровоснабжения проксимального отломка вследствие разрыва питающих его сосудов. При высоких переломах шейки резко уменьшается или полностью лишается кровоснабжения головка бедренной кости. Плохая иммобилизация или недостаточная адаптация отломков приводит к некрозу головки и рассасыванию шейки (рис. 10).
Тазобедренный сустав имеет богатую иннервацию, которая осуществляется за счёт нервов надкостницы, околосуставных сосудисто-нервных образовании, а также веточек крупных нервных стволов: бедренного, седалищного, запирательного, верхнего ягодичного, нижнего ягодичного и полового нервов. Задне-нижняя часть суставной капсулы иннервируется веточками седалищного нерва, а также верхнего ягодичного и полового, передняя часть — суставной ветвью запирательного нерва.
Круглая связка и жировая подушка иннервируются задней ветвью запирательного нерва, кроме того, в иннервации указанных структур могут участвовать ветви бедренного и верхнего ягодичного нервов.

Кинематика тазобедренного сустава.
В соответствии с формой тазобедренного сустава и состоянием окружающих его тканей, максимальная общая амплитуда
— сгибательно-разгибательных движений составляет 140°,
— приведение-отведение — 75° и
— ротация — 90°.
При ходьбе используемая амплитуда движений в тазобедренном суставе значительно меньше потенциально возможной: сгибательные и разгибательные движения не превышают 50-60° при минимуме приведения-отведения и ротации. В повседневной жизни максимальная двигательная нагрузка, выпадающая на сустав, связана с надеванием обуви или носков и в целом предполагает примерно 160-170° общей суммарной подвижности, которая включает в себя сгибание, отведение и наружную ротацию.
Распределение давления в тазобедренном суставе. Биомеханика тазобедренного сустава сложна и меняется в зависимости от положения человека во время стояния и ходьбы.
Различают двухопорную фазу шага, когда нагрузка распределяется равномерно между двумя суставами, и одноопорную фазу , когда вес тела ложится на одну ногу.
В этой фазе шага, в свою очередь, выделяют
— опору на пятку,
— опору на всю стопу и
— толчок передней частью стопы (пальцами).
В положении стоя нагружается вся суставная поверхность вертлужной впадины и примерно 70-80% головки бедренной кости находится в контакте с суставной впадиной. Только нижняя поверхность головки бедренной кости и участок вокруг foveae capituli femoris остаются не нагружаемыми, что соответствует расположению круглой связки бедра и жировой подушки в области fossae acetabuli. При ходьбе, во время движения в суставе, свод вертлужной впадины (крыша) не испытывает длительной нагрузки и только передняя и задняя части головки поддерживают с ней контакт. С использованием для измерении эндопротеза тазобедренного сустава было определено, что контактное давление в задневерхней части вертлужной впадины при вставании больного со стула было более 18 МПа. Этот переход от частичного контакта при движении сустава к полному при опоре на ногу является ответственным за изменение зоны нагрузки на головке бедренной кости во время ходьбы. При наличии дисконгруэнтности во время ходьбы может создаваться контактная область с высоким давлением: однако этого не происходит в связи с тем, что в результате деформации двух слоёв суставного хряща и подлежащей субхоидральнй костной ткани увеличивается как зона контакта, так и конгруэнтность суставных поверхностей, таким образом обеспечивается переход от дисконгруэнтности в фазе движения в суставе к конгруэнтности при опоре на ногу. Этот переход позволяет суставу распределять большие нагрузочные силы более эффективно.
Однако, этот переход от дисконгруэнтности к конгруэнтности создаёт высокое давление в суставе при ходьбе, более 21 МПа. Это высокое давление хорошо переносится здоровым тазобедренным суставом, однако, при наличии дисплазии сустава регулярные перегрузки одного и того же участка костной ткани приводят к развитию дегенеративно-дистрофических изменений. Кроме того, возникает практически значимый вопрос, а не является ли это давление фактором, обеспечивающим перенос продуктов стирания полиэтилена (дебриса) в ткани, окружающие ножку и вертлужную впадину после эндопротезирования.
Распределение сил, воздействующих на тазобедренный сустав. Общее представление о распределении сил, действующих а тазобедренном суставе, может быть получено при статистическом анализе векторов сил, воздействующих на сустав в одной плоскости во время опоры на ногу. Два других метода расчёта сил, воздействующих на тазобедренный сустав, предполагают прямое измерение имплантированными приборами либо математическое моделирование нагрузок на сустав одним из известных способов. Исследования по распределению нагрузок в тазобедренном суставе важны для лучшего понимания функции нормального и поражённого сустава, выработки оптимального способа лечения, с точки зрения определения наилучшего имплантата, выполнения корригирующей остеотомии и составления реабилитационной программы, а также для понимания патогенеза патологического процесса в тазобедренном суставе.

Используя плоскостной статический анализ, распределение нагрузки в тазобедренном суставе может быть представлено путём рассмотрения простой системы рычагов. В положении стоя с опорой на обе ноги центр гравитации тела проходит через диск Th10 и Th11. Перпендикуляр, опущенный из этой точки на горизонтальную линию, соединяющую центры ротации головок бедренных костей, делит её на два равных плеча (рис. 11). Если массу тела (60 кг) уменьшить за счёт вычитания массы ног до 40 кг, то масса, равная 20 кг, действует на каждую головку бедренной кости.

При одноопорном положении центр гравитации сдвинут вниз к уровню L3-L4 и при ходьбе меняет свою позицию в соответствии с фазой шага. В этом случае на головку бедренной кости действуют две основные силы (рис. 12):
— сила К
— вес тела минус вес опорной ноги, действует вертикально через рычаг b
и
— сила М
, которая определяется усилиями мышц, поддерживающими таз и всё тело в равновесии и действует на центр ротации головки через рычаг а
, опускает таз вниз и латерально.
Соотношение между рычагами а и b составляет 1:3. Зная величину рычагов а и b , можно рассчитать величину результирующей силы R , которая действует на головку бедренной кости и складывается из величины веса тела и уравновешивающей его силы мышц. При одноопорной фазе шага сумма действующих сил относительно центра ротации головки равна нулю, т.е. М х а = К х b .
Сила мышц M складывается из действия пельвиотрохантерной группы мышц и спинно-круральной. Пельвиотрохантерная группа включает mm. gluteus médius et minimus, m. piriformis, m. iliopsoas , их результирующая сила находится в области большого вертела и направлена под углом 29,3° вниз и кнаружи.
Спинно-круральную группу составляют m. tensor fasciae latae, m. rectus femoris, m. sartorius , её равнодействующая сила расположена в области малого вертела под углом 5,5°, направлена кзади и медиально. Общая равнодействующая сила M проходит сверху вниз, изнутри кнаружи и образует угол в 21° с вертикальной линией.
В свою очередь, силу M можно представить, как состоящую из двух составляющих: сила Рm направлена вертикально вниз, а сила Qm — горизонтально в латеральном направлении. Таким образом, на центр ротации головки бедренной кости действуют следующие силы: Рm и К в вертикальном и каудальном направлении и Qm и горизонтальном и латеральном направлении (рис. 13).

Параллельно действующие силы К и Рm складываются, в результате чего получастся результирующая сила R, которая направлена под углом 15,4° к вертикальной линии (У кого она направлена под таким уголом, у среднестатистического человека? — H.B.)
. Этой силе противостоит равная и направленная противоположно сила R1
, которая вдавливает головку в вертлужную впадину. В свою очередь, косо направленная сила R1
может быть представлена двумя силами: силой втягивания головки в вертлужную впадину (Qm
) и силой компрессии головки (Р
). Каждой из этих сил противостоят эквивалентные, но разнонаправленные силы, составляющие результирующую силу R
. Важно видеть различия между результирующими силами R
и R1
.
Сила R направлена в центр головки и не зависит от положения и наклона вертлужной впадины. Противостоящая ей сила R1 — это сила противодавления головки бедренной кости и вертлужиоЙ впадины, и она действует непосредственно через свод вертлужной впадины: сдавливающая сила Q направлена параллельно поверхности хряща, а сила Р — перпендикулярно этой поверхности. Их величина и направление зависят от инклинации вертлужной впадины. Только когда свод вертлужной впадины располагается горизонтально, все четыре силы уравновешены. Если свод вертлужной впадины имеет краниолатеральную инклинацию (при дисплазии вертлужной впадины), то сила Q уменьшается и преобладает сила Qm , направленная па смещение головки бедренной кости из вертлужной впадины.
С уменьшением силы Q происходит компенсаторное увеличение силы компрессии головки Р . Именно этот дисбаланс сил приводит к постепенному подвывиху головки бедренной кости с образованием остеофита по нижневнутренней поверхности головки. При краниомедиальной инклинации вертлужной впадины (последствия перелома дна вертлужной впадины или ревматоидного артрита) увеличивается сила Q , направленная на смещение головки внутрь, а сила Р уменьшается (рис 14, 15).
Важным моментом в оценке биомеханических предпосылок развития многих патологических процессов является анализ формулы равенства момента сил. При уменьшении расстояния между большим вертелом и центром ротации головки бедренной кости (это наблюдается при соха valga , укорочении шейки бедренной кости вследствие травмы или перенесённой болезни Легга-Кальне-Пертеса и др.) уменьшается плечо а, что приводит к пропорциональному увеличению мышечной силы М и суммарной силы R и R1 воздействующих на тазобедренный сустав (согласно формуле R = К х b/a) .
При увеличении расстояния между большим вертелом и центром ротации головки бедренной кости (соха valga ) увеличивается плечо рычага равнодействующей мышечной силы и соответственно уменьшается величина равнодействующей силы мышц М .
Наличие сгибательно-приводящей контрактуры сустава с наружной установкой ноги, наиболее часто встречающейся при коксартрозе, обусловливает значительное увеличение нагрузки на тазобедренный сустав. При этом наблюдается перекос таза, что приводит при опоре на больную ногу к более значительному смещению центра тяжести в сторону неопорной нижней конечности. В результате увеличивается плечи рычага силы тяжести больного, а значит и момент силы K x b . В соответствии с этим для уравновешивания сустава необходима большая мышечная сила М , что, в конечном итоге, увеличивает общую нагрузку на сустав.
Приведённые принципы и расчёты нагрузки на тазобедренный сустав распространяются на случаи имплантации искусственного сустава (эндопротеза). Интересные данные были получены при триаксиальной телеметрии после тотального эндопротезирования тазобедренного сустава. В положении опоры на две ноги намеряемая нагрузка на сустав равнялась весу тела. Одноопорная нагрузка на ногу соответствовала 2,1 веса тела, пики нагрузки наблюдались при ходьбе и измерялись от 2,6 до 2,8 веса тела. Телеметрические измерения выявили появление больших сил, направленных на скручивание при ротационных движениях в области головки и шейки эндопротеза при ротационных движениях.
Мы рады представить вам первую в русскоязычном интернете социальную сеть сторонников здорового образа жизни и полноценную платформу для обмена опытом и знаниями во всём, что связано со словами "здоровье" и "медицина".
Наша задача – создать на сайте атмосферу позитива, добра и здоровья, которая будет поднимать вам настроение, оздоравливать и профилактировать, ведь информация и мысли трансформируются в материальные события! ;-)
Мы стремимся создать высоконравственный портал, в котором будет приятно находиться самым разным людям. Этому способствует , в соответствии с которым мы контролируем действия всех пользователей. В то же время мы хотим, чтобы сайт был достаточно объективным, открытым и демократичным. Здесь каждый имеет право на высказывание личного мнения, на собственную оценку и комментирование любой информации. Кроме того, любой желающий может статью, новость или любой другой материал в большинство разделов сайта.
Проект «На здоровье!» позиционируется как портал о здоровье, а не о медицине. На наш взгляд, медицина – это наука о том, как вылечиться от той или иной болезни, а здоровье – результат образа жизни, при котором вы не заболеете. Чем больше у вас здоровья, тем меньше вероятность того, что вы заболеете. Наш организм задуман так, что при правильном образе жизни мы вообще не должны болеть. Поэтому давайте улучшать своё здоровье, вместо того чтобы изучать болезни. О медицине существует достаточно много сайтов, но на наш взгляд, они предназначены скорее для профессиональных медиков, чем для обычных людей. Мы же стремимся говорить с вами о здоровье. Мы не хотим много писать о болезнях и методах их лечения – об этом уже написано достаточно. Вместо этого мы сосредоточим ваше внимание на том, как не заболеть.
Нам интересен здоровый образ жизни, и мы хотим жить долго и счастливо. Полагаем, вы тоже не равнодушны к теме здорового долголетия. Поэтому, если вы желаете иметь окружение здоровых людей и тех, кто к этому стремится, данный сайт поможет вам решить эту задачу. В наши планы входит создание активного сообщества людей, ведущих здоровый образ жизни, и в связи с этим мы рады предложить вам следующие возможности:
- создайте свою страницу с личными фотографиями, блогом, форумом, календарём и прочими разделами
Делайте то, что вам нравится, а мы постараемся обеспечить вас всем необходимым для этого. Мы стремимся сделать данный сайт наиболее комфортным для вас. Впереди ещё много нового и интересного.
Регистрируйтесь сами и приглашайте на сайт своих коллег, друзей и близких людей для постоянного контакта с ними и обмена опытом. Будьте всегда на связи, обсуждая все новости и интересности в сфере здоровья.
Оставайтесь с нами!
