Taux de liquide amniotique par semaine. L'indice de liquide amniotique (liquide amniotique) est déterminé le plus précisément par échographie
La plupart du temps que l'enfant passe dans le ventre de sa mère, il reste sous la protection du placenta, ou, comme on l'appelle aussi, du sac amniotique. L'amnion produit en permanence du liquide amniotique, dans lequel le bébé restera jusqu'au moment même de sa naissance. Un tel liquide protège le bébé des bactéries et des virus, crée des conditions favorables à son développement, lui permet de rester au chaud et à l'aise pendant les mois les plus importants et les plus cruciaux de sa vie.
La température du liquide amniotique est maintenue par le corps à un niveau constant et est d'environ 37°C, à condition que la femme soit en bonne santé. Quant à la quantité de liquide, cet indicateur change constamment et dépend directement de la semaine de grossesse de la future mère. Il convient également de noter que plus le bébé grandit dans l'utérus, plus l'amnios produit de liquide. Le taux de liquide amniotique pendant la grossesse est de 1 à 2 litres à 36 semaines du terme, mais dans les jours suivants, ce chiffre peut légèrement diminuer, car lors de la préparation à l'accouchement, le corps commence à éliminer activement le liquide.
Parmi les constituants du liquide amniotique, vous pouvez trouver une grande variété de composants, par exemple, des protéines et des glucides, des hormones et des enzymes, des graisses et des sels, diverses vitamines et du glucose. Le liquide amniotique contient également de l'oxygène, du dioxyde de carbone, des immunoglobulines, des déchets de bébé et de nombreuses autres substances. La composition du liquide est toujours instable et change au moins toutes les 3 heures. De plus, la composition des eaux dépend également de la durée de la grossesse, car à différentes périodes de développement, le bébé a besoin de différentes substances.
Pourquoi le liquide amniotique est nécessaire
Le rôle du liquide amniotique dans la croissance et le développement du fœtus est difficile à surestimer, car grâce aux nombreuses fonctions que remplit cette substance, l'enfant est non seulement sous protection constante, mais a également la possibilité de naître. Nous vous en dirons plus sur les fonctions du liquide amniotique ci-dessous :
- L'un des objectifs du liquide amniotique est le métabolisme entre les organismes maternels et infantiles. Les composants dont le bébé a besoin pour son développement et le maintien de son activité vitale lui parviennent précisément par le liquide amniotique. Les aliments transformés, excrétés par un minuscule organisme, pénètrent également d'abord dans le liquide amniotique, puis sont complètement éliminés du corps de la femme. Les déchets qui pénètrent dans le liquide comprennent également les écailles supérieures de l'épiderme, des particules de lubrifiant primordial, des poils de bébé et des composants du sang de la mère.
- La deuxième fonction importante du liquide amniotique est sa capacité à protéger le bébé à naître de toutes sortes de facteurs nocifs dans le monde environnant. En raison de la température constante des eaux, l'enfant dans l'utérus ne pourra pas geler. De plus, il n'a pas peur des influences physiques telles que les coups, les compressions, la pression. Le liquide amniotique élimine le risque de pincement du cordon ombilical, donne au bébé la possibilité de se déplacer librement dans le ventre de la mère.
- Le corps féminin a également veillé à ce que le liquide amniotique soit toujours absolument stérile. Du fait que les virus, bactéries et autres agents pathogènes ne les pénètrent pas, le bébé est protégé de manière fiable contre les maladies. La stérilité est principalement maintenue grâce au renouvellement constant de la composition du liquide, qui se produit au moins toutes les 3 heures.
- Le liquide amniotique aide non seulement le bébé à grandir et à se développer dans un environnement sûr, mais participe également directement au processus d'accouchement. Premièrement, les eaux dites antérieures, par leur pression sur l'utérus, assurent une meilleure ouverture de son col. Deuxièmement, pendant que le bébé essaie de naître, le liquide amniotique le protège jusqu'au moment même de la naissance. Troisièmement, lors du passage de l'enfant dans le canal génital, l'eau joue le rôle de lubrification, facilitant ce processus.
En plus des fonctions utiles ci-dessus, le liquide amniotique a également une valeur diagnostique importante. Après avoir effectué certaines analyses des eaux, le médecin peut trouver de nombreuses informations nécessaires concernant la santé de l'enfant et les caractéristiques de son développement. Grâce au diagnostic, il est possible non seulement d'établir le sexe du bébé et son groupe sanguin, mais également d'obtenir des informations sur d'éventuelles maladies héréditaires ou d'autres déviations, dont le développement peut être évité même au stade de la grossesse.
Volume, composition, degré de transparence, couleur et consistance - tous ces paramètres du liquide amniotique peuvent être trouvés à l'aide des analyses nécessaires. De plus, dans le cas de certaines pathologies, lorsqu'un accouchement d'urgence est requis, à l'aide d'un tel diagnostic, il est possible d'établir le degré de préparation de l'enfant à l'accouchement. Sur la base des données obtenues, la décision est prise d'utiliser un équipement médical spécial pour soutenir la vie du bébé pendant une certaine période.

Pathologie du liquide amniotique
Manque d'eau pendant la grossesse
La condition où il y a peu de liquide amniotique pendant la grossesse est appelée oligohydramnios. Cette pathologie peut survenir si l'amnios produit moins de liquide que ce qui est excrété par le corps. Il faut dire qu'une telle maladie n'est pas si courante et ne représente pas plus de 1% des cas dans le nombre total de grossesses. L'étiage est un problème grave qui nécessite une attention et un traitement rapide. Si ce phénomène n'est pas éliminé, certaines complications peuvent survenir :
- Premièrement, la pression du liquide amniotique sur le canal utérin est considérablement réduite, ce qui, à son tour, entraîne des difficultés dans le processus d'accouchement.
- Deuxièmement, l'oligohydramnios est lourd de complications telles qu'une naissance prématurée. Un enfant né prématurément aura besoin de soins médicaux particuliers.
- Le manque d'eau est également dangereux car le bébé ne peut pas bouger normalement, ce qui augmente le risque de présentation par le siège du fœtus.
- Un compagnon très fréquent de cette pathologie est l'hypoxie - un manque d'oxygène nécessaire à l'enfant. Les conséquences de l'hypoxie sont un retard de croissance et des anomalies fœtales.
En règle générale, il n'est pas possible de remarquer une telle pathologie par vous-même, car l'oligohydramnios ne présente presque aucun symptôme palpable physiquement. Parfois, une femme ayant un problème similaire peut ressentir une douleur mineure à l'abdomen, mais souvent cette manifestation est tout simplement absente. Il est possible d'identifier la maladie à l'aide d'échographies, c'est pourquoi la livraison rapide des tests et le passage des échographies programmées sont si importants pour une femme enceinte.
S'il est possible de détecter un oligohydramnios avant 28 semaines, l'examen du corps de la femme enceinte permettra de rechercher la cause de la pathologie et, si possible, de l'éliminer. Pour que l'enfant ne souffre pas d'un manque d'oxygène, il est important de commencer le traitement le plus tôt possible - cela permettra d'établir les échanges gazeux et le flux sanguin utéroplacentaire. Au cours du traitement, le médecin surveille l'état du bébé et prescrit parfois, en cas d'urgence, une césarienne précoce.
Examinons de plus près quelles sont les causes de l'oligohydramnios pendant la grossesse:
- la présence d'hypertension chez la femme enceinte;
- surpoids important d'une femme enceinte;
- infections et maladies inflammatoires;
- anomalies dans le développement du placenta;
- inflammation dans la région pelvienne;
- maladie polykystique des reins du fœtus, anomalies dans le développement de son système génito-urinaire.

Polyhydramnios pendant la grossesse
À peu près aussi rare que les basses eaux, la pathologie opposée peut également survenir - le polyhydramnios. Ce problème survient chez 1 à 1,5% des femmes enceintes et représente un excès de liquide amniotique par rapport à la norme.
L'hydramnios est de deux types :
- L'hydramnios chronique se caractérise par le fait que la quantité de liquide amniotique arrive progressivement. Si la femme enceinte est en bonne santé et se sent normale, le médecin peut lui prescrire des diurétiques - des médicaments spéciaux chargés d'éliminer les fluides du corps. En outre, le médecin prescrit le respect d'un certain régime, ce qui implique de réduire la quantité de sel dans l'alimentation. Il est important de respecter toutes les recommandations du médecin, car l'hydramnios peut se transformer en conséquences désagréables. Un utérus trop agrandi opprime d'autres organes, perturbant leur travail. De plus, l'hydramnios provoque parfois des troubles circulatoires dans le corps féminin, il complique le travail et peut provoquer des saignements abondants après l'accouchement.
- Le deuxième type de polyhydramnios est aigu. Elle se caractérise par une augmentation brutale du liquide amniotique qui survient sur plusieurs heures. En règle générale, une telle maladie se fait sentir avec les symptômes suivants: douleurs abdominales, œdème sévère, essoufflement. Avec une telle pathologie, une femme a besoin d'être hospitalisée. Pendant son séjour à l'hôpital, la femme enceinte adhère au repos au lit, ce qui permet de réduire le risque d'accouchement prématuré. Si l'hydramnios aigu se caractérise par l'écoulement incessant de l'eau et menace la santé d'une femme et de son bébé, l'amniocentèse abdominale peut être utilisée comme remède au problème. Au cours d'une telle opération, le placenta est percé et l'excès de liquide est éliminé.
Parmi les causes de pathologie sont les suivantes:
- diabète sucré chez une femme enceinte;
- conflit entre le sang rhésus de la mère et du bébé;
- porter des jumeaux;
- l'enfant a des maladies génétiques;
- transmettre l'infection au fœtus in utero;
- perturbation de la vessie fœtale, qui se manifeste par une production excessive de liquide amniotique même au début de la grossesse.

Fuite de liquide amniotique pendant la grossesse
Une autre pathologie du liquide amniotique est la fuite. Cette condition est caractérisée par l'apparition d'un écoulement liquide abondant du tractus génital féminin. Le liquide amniotique se distingue des sécrétions ordinaires par sa transparence, son incolore, une consistance très liquide et aucune odeur. Souvent, les fuites de liquide amniotique pendant la grossesse ne se manifestent par aucun symptôme, à l'exception de l'écoulement susmentionné. Mais la future mère peut ne pas prêter attention à de telles manifestations, car pendant la grossesse, des pertes vaginales abondantes sont la norme.
Dans le cas où une femme soupçonne une pathologie similaire en elle-même, elle doit immédiatement prendre rendez-vous avec un médecin. Le spécialiste prescrira des tests qui détermineront la nature et l'origine du rejet, après quoi la fuite d'eau pourra être réfutée ou confirmée. À propos, dans les pharmacies, vous pouvez trouver des tests spéciaux avec lesquels une telle analyse est effectuée de manière indépendante. Mais il est recommandé d'utiliser cette méthode uniquement s'il est absolument impossible de consulter un médecin pour une raison quelconque. De plus, si le test donne un résultat positif, la femme enceinte devra d'une manière ou d'une autre se rendre à l'hôpital pour un traitement hospitalier.
Si un phénomène similaire se fait sentir après 36 semaines du terme, les médecins peuvent stimuler l'accouchement, et le bébé naîtra prématurément pendant seulement 1 semaine. Si la fuite d'eau s'est produite à un stade précoce, la femme doit être hospitalisée afin de maintenir la grossesse le plus longtemps possible. Un alitement strict doit être observé pendant l'hospitalisation. Dans certains cas, lorsque le terme est trop court et qu'il n'est pas possible de maintenir la grossesse longtemps, la situation est lourde d'avortement.
Les causes les plus fréquentes de fuite de liquide amniotique sont les infections des voies génitales. Pour éviter un tel risque, il est très important de surveiller votre santé, d'observer les règles d'hygiène personnelle, de n'avoir que des relations sexuelles protégées et de vous faire tester périodiquement pour la présence de flore pathogène dans le vagin.

Le liquide amniotique est vert
La clarté, l'incolore, l'inodore et la consistance liquide sont des caractéristiques du liquide amniotique normal. Un liquide amniotique légèrement trouble pendant la grossesse peut être observé à la toute fin du terme et est également considéré comme la norme, car son apparition est due à la présence d'écailles épidermiques et de flocons de lubrifiant entrant dans le liquide du corps du bébé. Mais dans le cas où le liquide amniotique a acquis une teinte verdâtre, on peut parler de pathologie. La couleur verte du liquide amniotique est souvent causée par des particules d'excréments d'origine, que le bébé sécrète s'il n'a pas assez d'oxygène. L'hypoxie est considérée comme l'une des affections les plus dangereuses du fœtus, car non seulement elle interfère avec le développement normal d'un petit organisme, mais devient parfois la cause de conséquences irréparables.
Les raisons possibles pour lesquelles le liquide amniotique peut virer au vert sont décrites ci-dessous :
- Si pendant toute la grossesse les eaux étaient normales et viraient au verdâtre déjà pendant l'accouchement, cela peut très souvent être la cause de stress pour le bébé. En train d'accoucher, le bébé sécrète parfois du méconium, grâce auquel le liquide acquiert une teinte caractéristique.
- Comme mentionné ci-dessus, la cause de cette pathologie pendant la grossesse peut être une condition aussi dangereuse que l'hypoxie fœtale. Elle est parfois causée par une grossesse à terme. Si le bébé reste trop longtemps dans l'utérus, le liquide amniotique vieillit et ne fonctionne pas correctement. À cause de cela, le bébé souffre d'un manque d'oxygène.
- Parfois, une teinte verdâtre du liquide amniotique indique une infection. Cela se produit si la future mère a eu un rhume, une grippe, une bronchite, a eu une infection du système génito-urinaire ou toute autre maladie inflammatoire.
- Très rarement, les maladies génétiques du fœtus peuvent être à l'origine de la teinte anormale du liquide amniotique.
Les eaux vertes peuvent être dangereuses pour les bébés s'ils avalent des liquides contaminés. Si un tel phénomène est découvert en fin de grossesse, une césarienne peut être prescrite à la femme. Si une telle pathologie est détectée à un stade précoce, vous devez d'abord identifier les causes de la maladie et prendre des mesures pour les éliminer. Le liquide amniotique étant souvent mis à jour, il suffira d'éliminer les causes d'apparition de la pathologie pour corriger la situation.
Dans le cas où la femme enceinte a perdu des eaux vertes, le processus d'accouchement doit être démarré dès que possible afin d'éliminer le risque de manque d'oxygène et les conséquences associées.

Tests de liquide amniotique pendant la grossesse
Il existe plusieurs façons d'évaluer l'état du liquide amniotique pendant la grossesse, dont la plus simple est l'échographie. Cette procédure ne nuit pas à la santé de la femme et de son fœtus, mais est la moins informative. À l'aide d'ultrasons, vous ne pouvez déterminer que visuellement la transparence du liquide et établir sa quantité. Pour des informations plus détaillées, d'autres études sont en cours, que nous examinerons plus en détail :
- L'amniocentèse est une procédure complexe dans laquelle le liquide est tiré directement du liquide amniotique. Pour ce faire, le ventre d'une femme est percé avec un outil spécial et une petite quantité de liquide amniotique est extraite. L'intervention est réalisée sous anesthésie locale. Ensuite, ce matériel est envoyé à la recherche, où des analyses immunologiques, biochimiques, cytologiques et hormonales sont effectuées. Selon l'emplacement du liquide amniotique, les médecins déterminent le site de ponction et, pendant la procédure, un appareil à ultrasons est utilisé. L'amniocentèse est réalisée en cas de conflit entre le rhésus sanguin de la mère et de l'enfant, ainsi qu'en cas de suspicion de pathologies chromosomiques, d'hypoxie et de maladies génétiques. Une telle analyse est également effectuée lorsque l'âge de la future femme en travail dépasse 40 ans, ainsi que dans le cas où il devient nécessaire de déterminer la maturité des poumons de l'enfant. L'amniocentèse n'est pas utilisée si une femme présente une inflammation dans son corps, si une femme enceinte souffre de pathologies du développement de l'utérus ou de maladies du système génito-urinaire. En cas de menace de fausse couche, la procédure doit également être abandonnée.
- L'amnioscopie est une autre méthode pour déterminer l'état du liquide amniotique. Au cours de la procédure, le médecin insère un amnioscope dans le col de l'utérus et examine le pôle inférieur du placenta et du liquide amniotique. À l'aide de la procédure, vous pouvez établir la quantité de liquide amniotique, examiner sa couleur et identifier la présence d'hypoxie chez le fœtus.

Liquide amniotique pendant la grossesse. Vidéo
L'indice amniotique est un indicateur qui caractérise la quantité de liquide amniotique pendant la grossesse. Le liquide amniotique est aussi appelé liquide amniotique : l'environnement naturel liquide fournit au bébé tout le nécessaire pour la formation d'une forte immunité dès la naissance. Son volume est d'une grande valeur diagnostique lors de l'examen d'une femme pendant la grossesse.
L'environnement biologique entourant le fœtus dans le ventre de la mère est multifonctionnel - l'enfant ne peut pas survivre sans lui. C'est pour cela que le liquide amniotique est remarquable :
- " Nourrit " l'organisme en croissance. En termes de valeur énergétique, le liquide amniotique peut être qualifié de terreau idéal pour le fœtus à tous les stades de son développement. Pendant un certain temps après la conception, les substances utiles du liquide amniotique pénètrent dans le corps de l'embryon et sont simplement absorbées par ses cellules. Lorsque le fœtus grandit, il avale lui-même régulièrement le liquide environnant par petites portions;
- protège le fœtus de l'influence mécanique du monde de l'autre côté du ventre de la mère - les pressions et les chocs venant de l'extérieur ne sont pas terribles pour le bébé ;
- protège le fœtus contre le développement d'une infection. Le liquide amniotique est riche en immunoglobulines qui aident à garder votre bébé en bonne santé. De plus, la fermeture à 100 % de la vessie fœtale et le renouvellement constant du liquide amniotique offrent au bébé un environnement stérile pour une existence sûre ;
- offre à l'enfant une totale liberté d'action dans la cavité utérine;
- coupe les sons durs du monde extérieur.
Principales caractéristiques du liquide amniotique
Au fur et à mesure que la grossesse progresse, les indicateurs quantitatifs et qualitatifs du liquide amniotique changent constamment. Les écarts de ces chiffres par rapport à la norme sont d'une grande importance pour les médecins - sur la base de ces informations, on peut supposer la présence ou l'absence de certaines pathologies chez la femme enceinte. Un diagnostic opportun peut réduire le risque pour une femme et son bébé même avant l'accouchement ou, dans les cas extrêmes, après la naissance du bébé.
L'indice de liquide amniotique (AFI) est un indicateur qui reflète la quantité de liquide amniotique qui remplit la vessie fœtale à un stade donné de la grossesse.
De plus, les experts prennent en compte d'autres caractéristiques du milieu liquide naturel dans lequel se développe le fœtus :
- Couleur et transparence. Normalement, le liquide amniotique est incolore ou légèrement jaunâtre. Ce liquide est assez transparent et la présence dans celui-ci d'une certaine quantité de fragments de peau et de cheveux du fœtus n'est pas un écart par rapport à la norme.
- Quantité. Le volume de liquide amniotique est déterminé par l'âge gestationnel. Par conséquent, lorsqu'ils parlent de cet indicateur, le trimestre de la grossesse doit être pris en compte. Par exemple, la norme de l'index amniotique à 22 semaines d'une position « intéressante » est de 145 ml et c'est la moyenne. La limite inférieure atteint 89 ml et la limite supérieure atteint 235 ml. le volume d'eau augmente de 40 à 45 ml chaque jour jusqu'à 32 semaines. Lorsque l'AFI atteint sa valeur la plus élevée (144 ml à 32 semaines), la quantité de liquide commence à diminuer progressivement. Quelques jours avant la naissance du bébé, les indicateurs de liquide amniotique oscillent entre 0,5 et 1 500 ml.
- La présence d'hormones.
- Indicateurs biochimiques et cytologiques de la composition.

Diagnostic du liquide amniotique
L'analyse du liquide amniotique à l'aide d'ultrasons vous permet de diagnostiquer deux anomalies courantes pendant la grossesse - l'oligohydramnios et le polyhydramnios, ainsi que de prendre des mesures opportunes pour les éliminer. Lors d'une échographie, le spécialiste déterminera l'indice de liquide amniotique et établira la fréquence de la poche verticale. Si les indicateurs dépassent les limites normales ou, au contraire, moins qu'elles, la conclusion indique un hydramnios ou un étiage.
Qu'est-ce qu'une poche verticale et à quoi sert sa taille ? La poche verticale est la plus longue section d'eau libre qui se trouve entre le bébé et la paroi abdominale antérieure. Il n'est pas souhaitable que les membres ou le cordon ombilical du fœtus soient situés dans cette zone. La longueur admissible de la poche verticale est de 5 à 8 cm.
Taux d'index amniotique pendant la grossesse
Pour évaluer le volume de liquide amniotique à l'aide de l'indice de liquide amniotique, le gynécologue divisera le ventre de la femme enceinte en 4 sections, traçant deux lignes perpendiculaires conditionnelles qui se coupent dans le nombril. Ensuite, dans chacune des quatre zones, il déterminera l'indice de la plus grande poche verticale. La valeur finale de l'indice est calculée en additionnant les valeurs de toutes les poches.
Le taux de l'index amniotique est calculé par semaine, à partir d'une période de 16 semaines. Avec une augmentation de l'âge gestationnel, les indicateurs AFI augmenteront également: l'indicateur le plus élevé sera à 32 semaines - 77 - 169 ml. Les taux d'indice amniotique sont indiqués dans le tableau.

Si les indicateurs AFI ne coïncident pas avec les périodes spécifiques de la grossesse, la femme enceinte reçoit un diagnostic d'oligohydramnios ou de polyhydramnios.
Déviation pendant la grossesse : oligohydramnios
Cette pathologie accompagne assez souvent le portage d'un enfant. L'index amniotique avec oligohydramnios est légèrement ou significativement sous-estimé. Un oligohydramnios modéré est diagnostiqué lorsque le volume de liquide amniotique diffère légèrement de l'AFI normal. La situation peut être corrigée à l'aide d'un régime alimentaire spécial et d'un ajustement de la routine quotidienne, la quantité d'eau reviendra bientôt à la normale et n'affectera en rien la santé de l'enfant.
La malnutrition est considérée comme prononcée si l'indice de liquide amniotique pendant la grossesse est significativement inférieur à l'indicateur standard. Dans ce cas, la femme enceinte est envoyée d'urgence à l'hôpital - la probabilité de développer des complications pour l'enfant est trop élevée. Un manque sévère d'eau peut entraîner un sous-développement des organes et systèmes vitaux, une courbure importante du squelette.
De plus, le manque d'eau menace l'enfant d'un certain nombre d'autres complications, notamment :
- retard de développement;
- fusion du fœtus avec la membrane fœtale;
- hypoxie;
- insuffisance pondérale à la naissance;
- assèchement de la peau de l'enfant par manque d'eau;
- mort fœtale intra-utérine.
Lorsqu'un AFI significativement sous-estimé a été trouvé sur une longue période (30-34 semaines), des pathologies graves du développement de l'enfant sont très probablement déjà présentes, par conséquent, la question de l'interruption artificielle de la grossesse est souvent posée, car le traitement, malheureusement, ne sera pas apporter des résultats positifs.
Pourquoi l'oligohydramnios se développe
De nombreux facteurs affectent directement ou indirectement le développement de l'oligohydramnios pendant la grossesse. Listons les plus probables :
- développement insuffisant des membranes;
- production d'eau réduite;
- anomalies dans le développement de l'enfant (problèmes avec les reins et le squelette);
- hypertension artérielle chez une femme enceinte;
- infections bactériennes qui ont pénétré le liquide amniotique;
- grossesse avec des jumeaux ou des triplés;
- maturation inégale du placenta;
- surcharge;
- métabolisme altéré chez une femme enceinte;
- excès de poids de la femme enceinte.

Signes de pathologie
Le manque d'eau ne se manifeste pas à un point tel que la femme enceinte soupçonne immédiatement que quelque chose n'allait pas - le tableau clinique de la déviation dans ce cas est flou. En cas de manque sévère d'eau, une femme peut souffrir de faiblesse, de sécheresse de la bouche et de nausées fréquentes. Parfois, la future mère ressent une douleur dans le bas-ventre, qui s'intensifie lorsque le bébé bouge.
Lors d'une étude diagnostique d'une femme enceinte atteinte d'oligohydramnios, le médecin notera certainement que l'utérus de la patiente est trop petit pour l'âge gestationnel actuel et que les mouvements du fœtus sont considérablement limités. Une échographie est utilisée pour confirmer le diagnostic.
Spécificité du traitement de l'oligohydramnios
La correction de l'oligohydramnios commence par une évaluation des résultats du test - c'est la seule façon pour un médecin d'établir la cause de ce qui s'est passé, de déterminer le degré de la maladie et l'état de l'enfant. Ce n'est qu'alors qu'un plan de traitement peut être élaboré.
Si la grossesse se déroule dans un contexte d'obésité et d'altération du métabolisme chez une femme, on lui prescrit un régime spécial d'épargne, une nutrition plus saine, une thérapie vitaminique et des médicaments qui stimulent l'apport sanguin aux membranes du placenta. Les polyhydramnios modérés peuvent être traités en ambulatoire, le traitement des pathologies sévères est effectué exclusivement dans des conditions stationnaires.
Quelle que soit la gravité de la maladie, l'activité physique et l'activité physique sont minimisées ; dans la plupart des cas, une femme est alitée. Pendant le traitement de l'oligohydramnios, la future mère fera souvent une échographie et une échographie Doppler - ces procédures aideront à détecter à temps les métamorphoses indésirables dans le corps de la mère et de son enfant. Lorsque, à la suite d'une échographie, il s'avère qu'à 33 semaines (et plus tard), les valeurs AFI sont trop faibles et que l'enfant, quant à lui, est prêt à naître, le médecin décidera très probablement d'un naissance précoce.
Manque d'eau pendant la grossesse. Vidéo
Déviation pendant la grossesse : polyhydramnios
Avec l'hydramnios, les indicateurs IAI sont considérablement surestimés. Environ 1% des femmes enceintes sont confrontées à un tel problème lorsque plus de liquide amniotique apparaît que nécessaire. La déviation ne peut être détectée que par un examen échographique. Les statistiques disent qu'un tiers des grossesses à partir de 1% se terminent par des fausses couches.
Les raisons du développement de polyhydramnios
Les médecins ont du mal à dire exactement ce qui sous-tend la pathologie, mais ils ont tout de même identifié les principaux groupes à risque. Voici les maladies dans lesquelles il existe une forte probabilité de développer un hydramnios :
- dégradations chromosomiques;
- maladies chroniques du cœur et des vaisseaux sanguins;
- tous les stades du diabète sucré ;
- maladies d'origine infectieuse;
- maladies du système génito-urinaire;
- Rh-conflit entre une femme enceinte et un fœtus ;
- TORCHE infections ;
- maladie du rein;
- anémie sévère;
- toxicose sévère;
- grossesse multiple;
- anomalies du développement intra-utérin de l'enfant.

Formes de pathologie
Selon le taux de développement, l'hydramnios est aiguë et chronique.
La forme aiguë de la déviation se développe très rapidement - littéralement en quelques heures. Il s'agit d'un problème très grave, car ses conséquences sont irréversibles : le fœtus meurt au cours du deuxième trimestre de la grossesse ou survit, mais naît avec de graves troubles du développement.
La forme chronique de l'hydramnios ne se développe pas immédiatement. Par conséquent, avec un diagnostic rapide, les médecins ont le temps d'intervenir dans ce processus et de sauver l'enfant. Souvent, la déviation ne se fait sentir d'aucune façon et la future mère doit surveiller très attentivement son bien-être afin de se rendre à l'hôpital avec le moindre symptôme suspect.

Vous pouvez suspecter le développement d'une pathologie par les signes suivants:
- sensations douloureuses dans l'abdomen;
- « Pierre » dans le bas-ventre ;
- faiblesse générale, fatigabilité rapide;
- gonflement des jambes;
- dyspnée;
- rythme cardiaque rapide;
- l'apparition d'un grand nombre de vergetures sur la peau;
- gros ventre (plus de 110 - 120 cm de volume);
- élargissement prématuré de l'utérus;
- constipation persistante.
Seule une réponse rapide à ce qui se passe et un traitement compétent aideront une femme à informer son bébé.
Le danger de polyhydramnios
Un état pathologique peut menacer une femme enceinte et son enfant des problèmes suivants :
- Fausse couche ou interruption artificielle de grossesse.
- Toxicose extrêmement sévère en fin de grossesse.
- Insuffisance fœtoplacentaire, en raison de laquelle le développement complet de l'enfant est impossible.
- Saignement massif.
- Rupture du placenta. En raison de son vieillissement prématuré, l'enfant est privé de nutriments et d'oxygène vital.
- Naissance prématurée. C'est très dangereux, car tous les bébés prématurés ne sont pas capables de se battre pour la vie.
- Activité de travail insuffisante ou son absence totale.
Pour un enfant, les conséquences de l'hydramnios ne sont pas moins dangereuses. Voici ce qui peut arriver à cause de cette pathologie :
- Le fœtus ne sera pas correctement positionné dans l'utérus, à cause de quoi l'accouchement naturel devra être remplacé par une césarienne.
- Enchevêtrement du fœtus avec le cordon ombilical, pouvant entraîner sa mort.
- Hypoxie aiguë de l'enfant.
- Développement d'anomalies cardiaques et du système nerveux central.
- Maladies infectieuses du fœtus.

Caractéristiques du traitement de l'hydramnios pendant la grossesse
Pour améliorer l'état de la femme enceinte atteinte d'hydramnios, les médecins procéderont tout d'abord à un examen complet d'elle - il est nécessaire d'établir et d'éliminer la cause de ce qui s'est passé.
Parallèlement au traitement principal, le patient se voit prescrire une préparation multivitaminée contenant des vitamines C, E obligatoires et un groupe de vitamines B dans sa composition, des préparations contenant du magnésium, des médicaments diurétiques et, éventuellement, un médicament antibactérien d'un large spectre de action. Habituellement, avec une évolution chronique de l'hydramnios, l'enfant peut être sauvé.
Chaque femme qui se prépare à devenir mère devrait au moins en termes généraux comprendre ce que signifie l'indice amniotique pendant la grossesse. C'est souvent ce genre d'ignorance qui empêche les femmes enceintes de réaliser à quel point il est important d'être à l'affût d'un bébé. Même les plus petits symptômes suspects de votre bien-être ne peuvent être ignorés, car derrière eux, il peut y avoir une maladie grave qui menace le bien-être de la mère et du bébé. À l'aide de procédures de diagnostic modernes, les médecins ont la possibilité de détecter et d'éliminer le problème à temps, et la détermination et l'évaluation de l'indice de liquide amniotique pendant la grossesse en font partie.
Liquide amniotique (bas niveau d'eau et hydramnios)
Liquide amniotique est un milieu biologiquement actif liquide qui remplit la cavité de la vessie fœtale formée par les membranes, entoure le fœtus pendant son développement dans le corps maternel et est un produit de l'activité sécrétoire amnios(membrane embryonnaire).
L'échange intensif de liquide amniotique et la complexité de la composition chimique, ainsi que le placenta, assurent le développement intra-utérin normal du fœtus. Les modifications de la composition et de la quantité de liquide amniotique reflètent non seulement des troubles organiques et fonctionnels du complexe fœto-placentaire, mais accompagnent également des processus pathologiques chez la mère et le fœtus.
Malgré le grand intérêt manifesté pour l'étude du liquide amniotique, le mécanisme et la source de leur formation ne sont pas encore tout à fait clairs. Selon certains auteurs, la première portion du liquide amniotique est le résultat d'une sécrétion chorion(c'est-à-dire la membrane externe de l'embryon qui entoure l'embryon et se forme aux premiers stades de la gestation), comme en témoigne leur visualisation à la 3e semaine de grossesse. A partir de la 5ème semaine, le liquide amniotique est inclus dans le liquide amniotique dont la quantité augmente progressivement. Jusqu'à la 13-14e semaine de grossesse, le liquide amniotique est le résultat de la sécrétion de la membrane amniotique.
Selon les concepts modernes, au cours du deuxième trimestre de la grossesse, le principal composant du liquide amniotique est le transsudat plasmatique maternel, qui pénètre dans le placenta. On sait également qu'à partir du deuxième trimestre, le liquide amniotique est partiellement reconstitué en urine fœtale. Les cellules de l'amnios, du cordon ombilical et des poumons du fœtus sont également impliquées dans la formation du liquide amniotique. À partir de la 16e semaine de développement intra-utérin, une augmentation générale de la quantité de liquide amniotique se produit en raison d'une excrétion légèrement plus importante de liquide par les reins et les poumons par rapport à leur ingestion par le fœtus.
Au troisième trimestre, la diurèse fœtale a une certaine valeur dans la formation de liquide amniotique et, à la fin de la grossesse, elle est de 500 à 600 ml par jour. Dans le même temps, la résorption du liquide amniotique se produit en même temps, une partie est absorbée par le fœtus (jusqu'à 400 ml de liquide amniotique), une partie pénètre dans le corps de la femme enceinte à travers les membranes. La principale quantité de liquide est éliminée de la cavité amniotique par la voie paraplacentaire.
Le liquide amniotique, contenant des produits métaboliques, s'écoule à travers la paroi de l'amnios, les espaces intercellulaires et les vaisseaux sanguins du chorion lisse dans la caduque pariétale et de celle-ci dans le système veineux de la femme enceinte. Le liquide amniotique est entièrement renouvelé toutes les 3 heures, sa quantité dépend de l'âge gestationnel et varie de 300 ml à 1,5 litre. Donc, selon S. Campbell, K. Liz (2004), à 10 semaines. le volume de liquide amniotique est de 30 ml, à la 20e semaine - 300 ml, à la 30e semaine - 600 ml, à la 38e semaine - 1000 ml, à la 40e semaine - 800 ml, à la 42e semaine - 350 ml. La diminution du volume de liquide amniotique au cours de la prolongation n'a pas encore été clairement expliquée.
Le liquide amniotique a un certain nombre de fonctions critiques qui assurent le développement normal du fœtus :
- protection du fœtus contre les dommages mécaniques;
créer des conditions pour les mouvements fœtaux et prévenir les contractures des membres ;
prévention des adhérences entre le fœtus et l'amnios;
créer des conditions pour le développement des poumons fœtaux, lorsque le liquide se déplace dans les deux sens dans les bronchioles fœtales (l'absence de liquide amniotique au deuxième trimestre de la grossesse entraîne une hypoplasie pulmonaire).
Malnutrition... La quantité de liquide amniotique inférieure à 500 ml est appelée oligohydramnios ou oligohydramnios, et leur absence totale est appelée anhydramnios. Selon les données de la littérature moderne, la prévalence de la pénurie d'eau varie de 0,3 à 5,5%. Avec les malformations congénitales du fœtus, cette condition survient 10 fois plus souvent. L'introduction généralisée de la méthode de diagnostic prénatal par ultrasons dans la pratique clinique a augmenté la détectabilité de l'oligohydramnios pendant la grossesse.
Habituellement, les basses eaux sont expliquées:
- développement insuffisant de l'épithélium tapissant la membrane amniotique, ou altération de sa fonction sécrétoire ;
selon certains auteurs, l'oligohydramnios se produit dans le contexte de l'hypertension, et la fréquence de développement et la gravité de l'oligohydramnios dépendent de la durée de l'évolution de la pathologie vasculaire et du degré de sa compensation; avec l'hypertension, l'oligohydramnios est souvent associé à une malnutrition fœtale;
les causes de l'étiage peuvent être des maladies extragénitales et gynécologiques infectieuses et inflammatoires de la mère - 40%, des troubles métaboliques (obésité du degré III) - 19,6%, une insuffisance placentaire et des anomalies du système urinaire chez le fœtus.
- oligohydramnios précoce - diagnostiqué par échographie dans la période de 18 à 24 semaines; elle est due à la défaillance fonctionnelle des membranes ;
- oligohydramnios tardif - diagnostiqué par échographie après 24 à 26 semaines, lorsque l'oligohydramnios survient en raison d'une hydrorrhée due à une rupture partielle des membranes.
Selon E.N. Kondratyeva(1999), une diminution du volume de liquide amniotique à différents stades de la grossesse est due à trois options pathogéniques :
- la membranite pariétale, caractérisée par des modifications inflammatoires des membranes (chorioamnionite, chorioamniodeciduitis, choriodeciduitis) avec nécrose étendue de l'épithélium amniotique; dans 74% des cas, cette forme d'oligohydramnios se développe dans le contexte de maladies infectieuses et inflammatoires de la mère et dans 25% des cas, elle est associée à une insuffisance placentaire et au syndrome de retard de croissance fœtale qui s'est développé contre eux;
- lésion atrophique de la caduque, qui se caractérise par une lésion prédominante de la caduque avec la relative sécurité de l'épithélium amniotique, de la couche compacte et du cytotrophoblaste (CT); cette forme d'oligohydramnios se développe souvent dans le contexte d'une pathologie vasculaire maternelle, ainsi que de troubles métaboliques et est associée à une insuffisance placentaire et à une RGF dans 46% des cas;
- une forme dysontogénétique de modifications des membranes, caractérisée par l'absence de modifications inflammatoires en présence d'un nombre important de villosités atrophiques dans la couche CT ; cette forme d'oligoamnios se développe souvent dans le contexte de maladies infectieuses et inflammatoires, transférées immédiatement avant la conception et au premier trimestre de la grossesse, et se caractérise par la combinaison la plus fréquente d'oligohydramnios avec insuffisance placentaire (86 %) et malformations fœtales (54 % ).
L'analyse du déroulement de la grossesse et de l'accouchement chez les femmes enceintes atteintes d'oligohydramnios, réalisée par divers auteurs, a révélé un certain nombre de complications graves :
- le nombre de cas de menaces de fausses couches et naissance prématurée varie de 36 à 48,8 % ;
- faiblesse de l'activité du travail - une complication fréquente du déroulement du travail avec oligohydramnios (9,6%); certains auteurs associent l'apparition d'une faiblesse primaire pendant le travail à la formation d'une vessie plate lors de l'accouchement et à une violation des processus de rétraction et de distraction de la fibre musculaire du col de l'utérus;
- avec un faible niveau d'eau, des saignements sont beaucoup plus souvent observés en raison de résidus dans la cavité utérine des membranes et du tissu placentaire - dans 4% des cas;
- une augmentation du nombre de cas de saignement pendant l'accouchement entraîne une augmentation des interventions chirurgicales telles que l'examen manuel et instrumental des parois de la cavité utérine - dans 12,6%;
- une augmentation du nombre de ruptures du col de l'utérus avec une quantité réduite de liquide amniotique - chez 24% des femmes en travail.
La plupart des auteurs notent une augmentation du nombre de cas de malformations congénitales du fœtus (de 17 à 13 %) au cours de la grossesse compliquées d'oligohydramnios (R. Romero et al., 1994 ; N. Damato et al., 1993). Une quantité insuffisante de liquide amniotique au cours du deuxième trimestre de la grossesse entraîne le développement d'une hypoplasie pulmonaire fœtale. Un oligohydramnios sévère limite l'activité motrice du fœtus et se complique souvent de contractures articulaires et d'anomalies du squelette facial. Avec un manque d'eau prononcé entre la peau du fœtus et l'amnios, des adhérences se forment, qui acquièrent le caractère de brins ou de fils. En reliant des parties individuelles du placenta, du cordon ombilical et des parties du fœtus, les constrictions amniotiques peuvent entraîner diverses anomalies fœtales (difformités ou amputation des membres ou des doigts).
hydramnios- une des formes de pathologie obstétricale associée à une accumulation excessive de liquide amniotique dans la cavité amniotique (plus de 2 litres). Cette pathologie survient dans 0,13 à 3% des cas. La focalisation de l'attention des spécialistes du diagnostic par ultrasons sur ce problème est due au fait que l'échographie est la méthode la plus précise pour diagnostiquer l'hydramnios et que sous contrôle échographique, la surveillance et le traitement des femmes enceintes atteintes de cette pathologie sont effectués.
L'hydramnios peut être aigu ou chronique. L'hydramnios aigu est extrêmement rare et, en règle générale, survient entre 16 et 27 semaines de gestation, plus souvent observé chez les jumeaux monozygotes, les maladies infectieuses, en particulier virales. L'hydramnios chronique est plus fréquent. Il est généralement diagnostiqué pour la première fois au cours du troisième trimestre de la grossesse et son tableau clinique est plus flou. Le nombre de cas d'hydramnios chronique varie de 0,17 à 2,8 %.
Causes de polyhydramnios pas entièrement divulgué. Cependant, les conditions pathologiques de la femme enceinte et du fœtus, dans lesquelles des polyhydramnios sont observés, ont déjà été assez clairement définies. L'analyse de nombreuses données de la littérature a permis d'identifier les causes possibles suivantes d'hydramnios :
- raisons maternelles :
- l'iso-immunisation ;
- Diabète;
- maladies infectieuses et inflammatoires ;
Causes placentaires :
- chorionangiome ;
- "placenta entouré d'un rouleau" ;
Raisons de fruits :
- grossesse multiple ;
- syndrome de transfusion fœto-fœtale ;
- malformations congénitales du fœtus ;
- anomalies chromosomiques et maladies héréditaires ;
hydramnios idiopathique ( ! la fréquence des hydramnios idiopathiques est d'autant plus faible, que l'examen a été réalisé en période prénatale de manière approfondie et approfondie).
Le diagnostic le plus précis d'hydramnios peut être posé lors d'une échographie. L'hydramnios se caractérise par la présence de grands espaces écho-négatifs dans la cavité utérine. Dans ce cas, en règle générale, il y a une augmentation de l'activité motrice du fœtus, ses membres, ses organes internes et le cordon ombilical sont mieux visualisés. Avec des hydramnios modérément exprimés, la taille de la "poche" verticale est de 8 à 18 cm, avec des hydramnios prononcés, cet indicateur dépasse 18 cm.AFI avec polyhydramnios est supérieur à 24.
En 1984, P. Chamberlain et al.... les options échographiques suivantes pour la quantité de liquide amniotique ont été présentées, en fonction de la profondeur de leur poche :
- profondeur de poche des eaux<1,0 см - маловодие;
- 1 - 2 cm - quantité d'eau réduite (limite);
- > 2,0 cm, mais<8,0 см - нормальное количество вод;
- > 8,0 cm - hydramnios.
- modéré - profondeur de poche 8,0 - 11,0 cm;
- moyenne - 12 - 15 cm;
- lourd - 16 cm et plus.
Le liquide amniotique commence à se former à 5-6 semaines et son volume change pendant la grossesse.
Si à 5-6 semaines le volume de liquide amniotique est d'environ 5 ml, alors à 38 semaines ce volume est d'environ 1 litre et à 40 semaines d'environ 600 ml.
Dans cet article, nous examinerons en quoi consiste le liquide amniotique, à quoi ils servent, quelles méthodes existent pour l'étude du liquide amniotique. Nous analyserons également les pathologies courantes du liquide amniotique.
Pourquoi le liquide amniotique est nécessaire
Le liquide amniotique joue un rôle essentiel dans le développement et la protection du bébé tout au long de la grossesse et c.
- protection du fœtus contre les dommages mécaniques;
- créer des conditions pour le mouvement fœtal et prévenir les contractures des membres ;
- prévention des adhérences;
- la présence de liquide amniotique empêche la compression du cordon ombilical ;
- le liquide amniotique crée l'environnement "purifié" nécessaire pour le bébé, protège le fœtus des infections. Le volume de liquide amniotique est renouvelé toutes les 3 heures, et ainsi, cet environnement reste toujours « frais » ;
- créer des conditions pour le développement des poumons du fœtus;
- nutrition fœtale;
- le bébé "jette" tous les produits de transformation dans le liquide amniotique, ce qui permet d'éliminer ces produits par le système excréteur de la mère, nettoyant ainsi le corps de l'enfant;
- à l'heure de l'accouchement, le liquide amniotique pèse sur le col de l'utérus, le forçant à s'ouvrir. Pendant l'accouchement, le liquide amniotique permet au bébé de se déplacer plus facilement dans le canal génital.
De quoi est composé le liquide amniotique
Tout au long de la grossesse, la composition et le volume du liquide amniotique changent. La composition comprend : des squames de l'épiderme, du duvet et du lubrifiant primordial du fœtus, des protéines, des graisses, des glucides, des enzymes, des vitamines, du glucose, des hormones et des déchets du fœtus.
Liquide amniotique, principaux indicateurs
Liquide amniotique
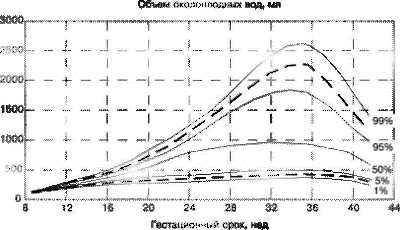
Le liquide amniotique est produit par l'amnios (vésicule fœtale) tout au long de la grossesse. Mais la quantité (volume) d'eau n'est pas la même à des moments différents. Le plus grand volume de liquide amniotique se situe à environ 36 semaines et est d'environ 1 à 1,5 litre. Par la quantité de liquide amniotique, des conditions telles que l'hydramnios et le manque d'eau sont diagnostiquées. La quantité d'eau est déterminée par. Les normes approximatives pour le volume de liquide amniotique (en fonction de la durée de la grossesse) sont indiquées dans le diagramme ci-dessous.
Couleur du liquide amniotique
Normalement, le liquide amniotique est incolore, inodore, incolore, transparent, parfois (une variante de la norme) peut être légèrement blanchâtre. Il est également normal d'avoir une petite quantité de flocons blancs. La couleur du liquide amniotique devient claire lorsque de l'eau est versée ou lorsqu'il y a une fuite d'eau. La présence de "flocons" peut être vue sur l'échographie. Lorsque le liquide amniotique s'écoule ou fuit, les symptômes dangereux sont :
- odeur désagréable des eaux et de leur couleur verte. La "couleur" verte indique une privation d'oxygène du fœtus et nécessite un accouchement urgent (). Les eaux vertes proviennent du fait que pendant la privation d'oxygène, l'enfant sécrète des matières fécales originales (méconium) dans l'eau et il peint l'eau d'une couleur caractéristique.
- couleur jaune vif, - indique le développement du conflit Rh ou l'incompatibilité de la mère et de l'enfant par groupes sanguins. Nécessite une thérapie urgente en milieu hospitalier.
- couleur rouge - indique l'apparition d'un saignement (en raison d'un décollement placentaire prématuré ou pour d'autres raisons). Une hospitalisation urgente de la femme enceinte est requise et, en règle générale, un accouchement urgent.
Au début du travail, le liquide amniotique peut présenter des stries sanglantes (principalement transparentes). Il s'agit d'une variante de la norme, car lorsque le col de l'utérus est dilaté, des micro-ruptures peuvent survenir.
Composition biochimique, cytologique et hormonale du liquide amniotique
La composition change pendant la grossesse et les experts peuvent tirer des conclusions sur l'état du fœtus, ainsi que sur le travail du système mère-placenta-fœtus, par la composition du liquide amniotique. De plus, selon ces indicateurs, diverses pathologies génétiques peuvent être diagnostiquées. Pour l'analyse, le liquide amniotique est nécessaire, il est réalisé à l'aide de la procédure d'amniocentèse.
Transparence du liquide amniotique
Une petite quantité de flocons dans le liquide amniotique est considérée comme normale. Ces "flocons" commencent à être observés à l'échographie à partir du milieu du deuxième trimestre environ. En fin de grossesse, leur nombre augmente. Ce sont des particules de la peau du fœtus, éléments du lubrifiant d'origine.
Liquide amniotique, méthodes de recherche
Ultrason. Lors d'une échographie, le spécialiste peut vérifier la transparence et le volume du liquide amniotique. La présence d'une grande quantité de flocons dans les eaux (au troisième trimestre) peut être un symptôme d'hypoxie fœtale. Selon les résultats de l'échographie, l'indice de liquide amniotique est également calculé et des pathologies de la quantité de liquide amniotique telles que le polyhydramnios et l'oligohydramnios sont diagnostiquées.
Amnioscopie. Au cours de la procédure d'amnioscopie, le liquide amniotique est examiné visuellement à l'aide d'un amnioscope. L'amnioscopie permet d'apprécier la couleur du liquide amniotique, ainsi que de déterminer la composition des impuretés (méconium, graisse, flocons, parfois sang). Au cours de l'examen, un amnioscope est inséré dans le col de l'utérus. L'intervention est réalisée sans anesthésie, sur une chaise gynécologique. L'amnioscopie est réalisée dans son ensemble.
Indications de l'amnioscopie : prolongation fœtale, hypoxie fœtale chronique.
Contre-indications à l'amnioscopie : inflammation du col de l'utérus,.
Amniocentèse.La procédure pour l'étude du liquide amniotique, dans laquelle la vessie fœtale est percée et 20 à 25 ml de liquide amniotique sont prélevés pour analyse. Avec un tel prélèvement de matériel, une analyse hormonale, biochimique et cytologique du liquide amniotique peut être réalisée. Une indication pour une telle étude peut être la suspicion (par échographie) d'anomalies génétiques du fœtus. Le site de ponction est déterminé sur la base des résultats de l'échographie (la plus grande poche « libre » de liquide amniotique, sans boucles de cordon ombilical).
Parmi les méthodes de recherche répertoriées, l'échographie et l'amnioscopie ne sont pas des méthodes invasives (sans ponction), mais l'amniocentèse est une méthode invasive.
Liquide amniotique, pathologie
Par le volume de liquide amniotique, de telles pathologies sont diagnostiquées.
- L'hydramnios est une pathologie du liquide amniotique, au cours de laquelle le liquide amniotique dépasse la norme en volume. Dans la pratique médicale domestique, un volume de 1,5 litre est considéré comme la norme (avec une grossesse normale à terme). En pratique étrangère, - 2 litres. L'hydramnios peut être aigu ou chronique (selon l'évolution et la croissance des symptômes). Vous pouvez lire en détail les conséquences, les symptômes, le diagnostic et les causes de cette pathologie dans l'article.
- Le manque d'eau est une pathologie du liquide amniotique, dans laquelle le volume de liquide amniotique (avec une grossesse avancée) est inférieur à 500 ml (en pratique médicale domestique) et inférieur à 300 ml en pratique étrangère.Distinguer les manques d'eau modérés et sévères. Pour poser un diagnostic (d'après l'échographie), le médecin calcule ce que l'on appelle "l'indice de liquide amniotique", AFI. Selon le moment de l'apparition, l'oligohydramnios peut survenir au premier, au deuxième et au troisième trimestre. Vous pouvez lire en détail les conséquences, les symptômes, le diagnostic et les causes de cette pathologie dans l'article.
Pendant la grossesse, le bébé dans le ventre baigne dans le liquide amniotique. En plus d'être si confortables pour le bébé, et grâce aux eaux, il peut se déplacer, elles remplissent plusieurs fonctions plus importantes :
L'eau agit comme un amortisseur et protège le fœtus des influences extérieures (choc et choc);
Le liquide protège le cordon ombilical de la compression entre le fœtus et les parois de l'utérus;
Le pôle inférieur de la vessie fœtale, dans lequel se trouvent les eaux dites antérieures (c'est-à-dire situées devant la tête fœtale), participe au travail, remplissant la fonction de coin hydraulique et facilitant l'ouverture du col de l'utérus;
La présence de liquide amniotique rend les contractions moins douloureuses tant pour la mère que pour le fœtus.
Dans la formation et le maintien de la quantité de liquide amniotique (liquide amniotique), la surface fœtale du placenta et des membranes fœtales, qui peuvent sécréter et absorber de l'eau, participent, ainsi que le fœtus lui-même, qui avale le liquide amniotique et excrète l'urine . Ainsi, les eaux se renouvellent constamment. Un échange complet de liquide amniotique est effectué environ toutes les 3 heures.
Normalement, la quantité de liquide amniotique est de 600 à 1500 ml. Le montant maximum est déterminé à 37-38 semaines, puis il diminue légèrement. Avec un faible niveau d'eau, la quantité de liquide amniotique est inférieure à 500 ml, avec un polyhydramnios - plus de 1,5 à 2 litres. Les basses eaux sont extrêmement rares, les hydramnios - plus souvent.
Causes d'hydramnios et d'étiage :
Les raisons de polyhydramnios peuvent être:
Infection (maladies sexuellement transmissibles et infection chronique dans le corps de la mère);
Malformations fœtales et anomalies chromosomiques du fœtus (le plus souvent avec hydramnios, des défauts des systèmes nerveux et digestif sont détectés);
Diabète sucré chez la mère ;
Rhésus-conflit grossesse;
Insuffisance fœto-placentaire ;
Un faible niveau d'eau peut survenir lorsque :
Grossesse post-terme ;
Processus infectieux ;
Malformations fœtales (avec un faible niveau d'eau, il y a plus souvent des malformations du système excréteur et des reins du fœtus);
Hypoxie chronique et retard de croissance fœtale, car en même temps il sécrète peu d'urine;
Hypertension chez la mère ;
Insuffisance fœto-placentaire ;
Tabagisme pendant la grossesse;
Lorsqu'un faible niveau d'eau est détecté, il est impératif d'exclure une violation de l'intégrité de la vessie fœtale et une fuite de liquide amniotique.
Souvent, les raisons qui ont causé un niveau d'eau élevé ou bas sont plus dangereuses que la «mauvaise» quantité d'eau elle-même. Par conséquent, un examen approfondi est toujours effectué pour identifier la cause.
Clinique de bas et polyhydramnios
Avec polyhydramnios la taille de l'abdomen augmente. Pour cette raison, les vergetures se produisent plus souvent, le motif veineux sur l'abdomen est amélioré. Lors de l'examen, le médecin sonde à peine les parties du fœtus, le rythme cardiaque n'est pas clairement entendu. Le fœtus change facilement de position (position instable du fœtus). Une femme avec un hydramnios sévère peut ressentir des difficultés respiratoires, une lourdeur, une accélération du rythme cardiaque.
Avec l'hydramnios, une position anormale du fœtus est souvent observée : position transversale ou oblique, ou présentation par le siège. Un mouvement libre excessif du fœtus dans une grande quantité de liquide peut entraîner un enchevêtrement du cordon ombilical autour du cou ou du tronc du fœtus. En raison du fort étirement des membranes, la rupture prématurée du liquide amniotique et l'accouchement prématuré sont plus fréquents. En raison du fort étirement de l'utérus, son activité contractile s'aggrave, ce qui peut entraîner une faiblesse du travail. Dans les cas graves, lorsqu'il y a beaucoup d'eau, en raison de la pression de l'utérus agrandi sur les poumons et des difficultés respiratoires, la mère peut ressentir une hypoxie (manque d'oxygène dans le sang), qui provoque ou aggrave l'hypoxie fœtale.
Avec peu d'eau la taille de l'abdomen est en retard par rapport à la norme. L'activité motrice du fœtus peut diminuer, car le bébé est "à l'étroit". Parfois, les mouvements du fœtus peuvent blesser une femme.
Avec l'oligohydramnios, une complication telle qu'une compression du cordon ombilical entre le fœtus et les parois de l'utérus peut survenir, ce qui peut entraîner une carence aiguë en oxygène et la mort du fœtus. Comme avec une petite quantité d'eau, le fœtus est plus coincé dans l'utérus et que ses mouvements sont difficiles, le nouveau-né a souvent une courbure de la colonne vertébrale, des problèmes aux articulations de la hanche, un torticolis, un pied bot. Si l'oligohydramnios apparaît déjà au cours du deuxième trimestre de la grossesse, la mort fœtale intra-utérine survient souvent.
Le pôle inférieur de la vessie fœtale avec oligohydramnios est plat et ne peut pas remplir sa fonction de coin hydraulique lors de l'accouchement; au contraire, il retarde l'avancement de la tête, donc il y a une faiblesse du travail.
 Habituellement, la quantité de liquide amniotique est déterminée par échographie.
Selon l'échographie, des indicateurs tels que la poche verticale (VK) et l'indice de liquide amniotique (AFI) sont déterminés. La poche verticale est la zone maximale de liquide libre entre le fœtus et la paroi abdominale antérieure. Normalement, c'est 5-8 cm.AFI est un indicateur plus précis, c'est la somme des valeurs des poches verticales dans quatre quadrants de l'utérus (l'utérus est classiquement divisé en 4 parties, et la poche verticale maximale est mesuré dans chacun). Les normes de cet indice sont différentes pour chaque âge gestationnel (peuvent différer légèrement selon les appareils). En moyenne, l'AFI est normalement de 5 à 24 cm.
Habituellement, la quantité de liquide amniotique est déterminée par échographie.
Selon l'échographie, des indicateurs tels que la poche verticale (VK) et l'indice de liquide amniotique (AFI) sont déterminés. La poche verticale est la zone maximale de liquide libre entre le fœtus et la paroi abdominale antérieure. Normalement, c'est 5-8 cm.AFI est un indicateur plus précis, c'est la somme des valeurs des poches verticales dans quatre quadrants de l'utérus (l'utérus est classiquement divisé en 4 parties, et la poche verticale maximale est mesuré dans chacun). Les normes de cet indice sont différentes pour chaque âge gestationnel (peuvent différer légèrement selon les appareils). En moyenne, l'AFI est normalement de 5 à 24 cm.
VK et IAZH ne sont pas des méthodes à 100 % pour diagnostiquer les hauts et les bas niveaux d'eau. Parfois, des erreurs sont possibles.
Étant donné que le polyhydramnios et l'oligohydramnios peuvent être des signes d'anomalies fœtales, l'anatomie du fœtus est particulièrement étudiée par échographie. Si, en plus de la "mauvaise" quantité d'eau, d'autres signes d'anomalies chromosomiques sont détectés, la femme est envoyée pour une cordocentèse - un test sanguin du cordon ombilical, dans lequel le génotype du fœtus est déterminé.
Traitement
Le traitement vise à éliminer la cause qui a provoqué la modification de la quantité d'eau. Habituellement, une thérapie complexe de l'insuffisance fœto-placentaire est réalisée, car elle a presque toujours lieu avec l'oligohydramnios et avec le polyhydramnios.
Si une infection est détectée, un traitement antibiotique est prescrit. Avec cette pathologie, un traitement antibiotique peut être prescrit, même si aucune infection n'a été détectée (ce qui provoque souvent la confusion chez les femmes enceintes). Le fait est qu'il est impossible d'examiner tous les micro-organismes existants, et si le médecin ne voit pas d'autres causes de polyhydramnios, un traitement est effectué contre l'infection, car il s'agit de la cause la plus fréquente de polyhydramnios.
Si des malformations fœtales incompatibles avec la vie sont détectées avant 28 semaines, la femme se voit proposer un avortement.
Si d'autres causes sont identifiées (augmentation de la pression chez la mère, diabète sucré, conflit Rh, etc.), la maladie sous-jacente est traitée.
Une augmentation ou une diminution du liquide que vous buvez n'affecte pas la quantité de liquide amniotique.
Livraison
En eux-mêmes, les hautes et basses eaux ne sont pas des indications pour une césarienne. Si le fœtus ne souffre pas et que la position du fœtus est correcte (position longitudinale, présentation céphalique), l'accouchement s'effectue par voie naturelle.
Lors de l'accouchement, à la fois avec l'oligohydramnios et avec le polyhydramnios, l'amniotomie (ouverture instrumentale de la vessie fœtale) est indiquée. Avec un faible niveau d'eau, le pôle inférieur de la vessie fœtale est ouvert, car ses membranes sont tirées sur la tête du fœtus et retardent sa progression (vésicule fœtale plate), avec un hydramnios, une grande quantité de liquide étire l'utérus et interfère avec son activité contractile, par conséquent, une partie de l'eau doit être libérée. Avec le polyhydramnios, l'amniotomie doit être réalisée avec précaution, l'eau est un peu libérée, sinon, avec un écoulement brutal d'eau, il peut y avoir des complications telles qu'un prolapsus du cordon ombilical, des bras ou des jambes du fœtus ou un décollement placentaire.
Même malgré l'amniotomie réalisée, avec polyhydramnios et oligohydramnios, il y a souvent une faiblesse du travail et un travail prolongé, vous devez donc recourir à la stimulation du travail, et si la stimulation est inefficace - à une césarienne.
Avec l'hydramnios, en raison d'une mauvaise contraction de l'utérus, le risque de saignement dans la période post-partum est augmenté. En prévention, des médicaments réducteurs (ocytocine, méthylergométrine) sont prescrits.
On a recours à un accouchement précoce en cas de perturbation fœtale selon l'échographie, le CTG et le Doppler et l'inefficacité de la thérapie pendant plusieurs jours.
Comme on dit, tout est bon avec modération. Et le liquide amniotique ne fait pas exception. Par conséquent, si leur quantité est « mauvaise », il est impératif de subir un examen et un traitement.
