Structura articulației șoldului. Caracteristici funcționale ale anatomiei de îmbinare a șoldului
Dislocări de șold traumatice Există semnificativ mai puțin descărcarea, antebrațul și claviculele, dar oarecum mai des dislocați perii, picioarele și oasele piciorului. Frecvența acestora variază de la 5-20% și se datorează în mare măsură caracteristicilor de anatomie-fiziologice, cunoștințele care dobândesc o semnificație practică semnificativă.
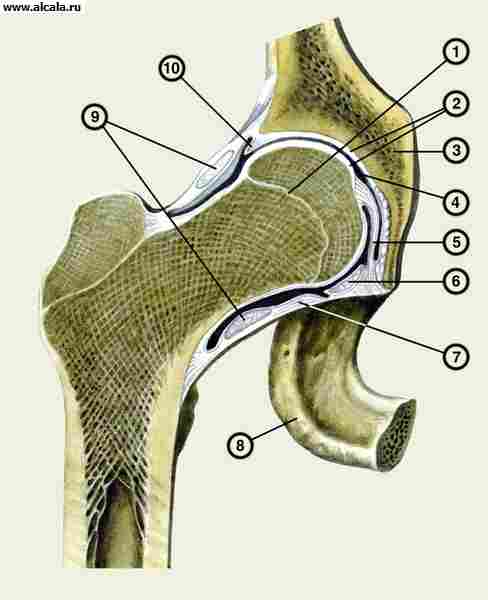
Articulatia soldului (Fig.109) nu este doar cea mai mare, dar și cea mai dificilă în structura sa anatomică. Se formează de suprafața articulară a capului osului femural, care, cu excepția unei mici adânciri, situată în centru, locul de atașare a unui pachet rotund este acoperit cu o cartilaj hialin și un naș, care este acoperit numai de-a lungul părții periferice a suprafeței semi-scurte. Partea inferioară a centrală a Flowerului este lipsită de cartilaj. Este făcut țesut gras și acoperit cu o coajă sinovială. La marginea din spate este o tăietoare, peste care este întinsă grămada transversală a depresiei zegate. Gulerul articular este format dintr-o fuziune de 3 oase pelvine. Marginea superioară este osul iliac, interne - pubiană și mai mică - sedlicare. Este important să se ia în considerare la determinarea locației capului atunci când dislocarea IT. Buza cartilaginoasă a depresiei de dormit, atașată pe marginea liberă a depresiei și atingerea înălțimii de 0,5-0,6 cm, crește în continuare adâncimea depresiei manșonului, pe care media atinge 3 cm cu o lățime de 4,5 cm. În Termenii formei sale, lacurile zeului reamintește o jumătate de castron, iar capul șoldului este de aproximativ două treimi din ea. Un astfel de raport anatomic permite adânc capul de șold, mai mult de jumătate, se scufundă în cavitatea capodoperei, asigurând o protecție fiabilă împotriva efectelor mecanice și un sprijin bun pentru membrul inferior. Congrunța suprafețelor articulare și corespondența aproape completă între dimensiunea și forma capului, pe de o parte, forma, recipientul și adâncimea depresiei dumnezei - pe de altă parte, fac posibilă traducerea acestora din descărcarea de predispoziție factori de protecție a articulațiilor de la posibila dislocare.
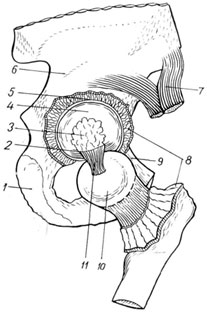
1 - OS Ischii;
2 - Lig. Transversum acetabuli;
3 - Fossa Acetabuli este umplută cu țesut gras;
4 - facies lunata;
5 - acetabulare labrum;
6 - OS Ilium
7 - m.recus femoris;
8 - capsule articularis;
9 - OS pubis;
10 - caput femoris;
11 - LIG. Pubofemorale.
Ar trebui să se țină cont de faptul că axa capului și gâtului care formează cu diafizaritatea unghiului de șold ceroid-diafizic 125-127 ° în planul frontal nu coincid. Axa capului și gâtului este cel mai adesea respinsă de Kepent și mai devreme pentru oprire. Mai mult, unghiul acestei deviații variază foarte mult (de la 10 la 22 °).
Capsule Susav.este o educație fibroasă foarte densă. Începând cu circumferința marginii osoase a depresiei sumbre, ea merge la capătul proximal al coapsei și este atașat din față la linia interstatală, iar spatele este oarecimpim decât scallopul interstatal. În virtutea acestui fapt, suprafața frontală a gâtului șold este complet în cavitatea goală, iar spatele este de numai 2/3 din suprafața sa. Direcția șurubului capsulei și fixarea strânsă a gâtului, pe de o parte, așa cum a fost, înșurubează capul în cavitatea capodoperei, care îi protejează de daune și, pe de altă parte, limitează semnificativ recipientul a îmbinării șoldului (până la 15-20 ml), ceea ce determină o durere ascuțită chiar și cu hemoragii minore în cavitatea articulației. Legăturile de suprafață ale stratului de capsulă fibroasă exterioară au o direcție longitudinală și mai adânci, interconectați între ei, creează o rezistență suplimentară a unui strat sinovial mai subțire, în a cărui locurile de atașare sunt formate din pliuri, efectele mecanice de atenuare îndreptate către capetele articulare.
Rezistența capsulei comune în diferite secțiuni ale non-Einakov. Unele dintre ele au o armare foarte puternică a pachetelor înconjurătoare, alte armături nu au. Cele mai semnificative achiziții sunt acele pachete care sunt potrivite pentru capsulă din oasele pelvine.
Bed-ul de pat iliac. Situate pe suprafața frontală a îmbinării șoldului (fig.110). Începând cu baza dvs. largă la marginea inferioară a oxidului inferior față al osului iliac, este trimis ventilatorului în jos și praful, fasciculul lateral este atașat la scuipa mare și de partea superioară a liniei interstatale, creând a Spălați deasupra articulației, iar medialul, care merge mai mult vertical, traversând departamentul frontal, îmbinarea este atașată la scuipa mică și partea inferioară a liniei interstatale. Această grămadă este solidă. Ea limitează extinderea în articulația șoldului, aducerea și rotirea în aer liber a coapsei și ia parte la exploatația corpului în poziția în picioare.
Alte două ligamente au o direcție cu șurub. Bundurul pubian-femural provine din ramura superioară a zarurilor pubian în jos și lateral, introdusă în capsulă articulară, iar pachetele sale se termină la marginea interioară a liniei interbale. Ea limitează extensia, plumbul și rotația interioară a șoldului.
Femur sedal Întărește secțiunea din spate a capsulei (fig.111). Începe pe suprafața frontală a corpului osos sciatic, se transformă în suprafața din spate, apoi în partea superioară, parțial țesută în capsulele articulațiilor și ajunge la fundul spinnerului. Această grămadă limitează rotirea goală și internă a coapsei. Fibrele acestor ligamente se mișcă parțial într-un pachet circular, care este amplasat în grosimea capsulei și sub forma unei buclă acoperă partea mijlocie a gâtului șoldului, îndreptându-se spre axul inferior al osului ileal.
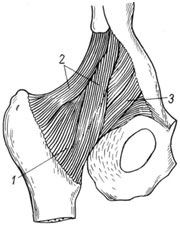
1 - Capsule Articularis
2 - Lig. Ileofemorale;
3 - Lig. Pubofemorale.

1 - lig. ischiofemorale;
2 - Lig. Iliofemorale;
3 - Capsule Articularis
Direcția asemănătoare cu șuruburi a ligamentelor îmbinării șoldului, precum și a capsulei în sine, îmbunătățește semnificativ puterea sa. Cu toate acestea, capsula comună are deficiențele sale. Acestea sunt situate la marginea interioară din față, între legăturile iliacă și pubescente, lângă marginea inferioară, în apropierea găurilor de blocare, între naeder și pubia și spatele și spatele dintre lianții iliac și sedlicați. Aceste secțiuni ale capsulelor sunt lipsite de ligamente de armare. Ele sunt cele mai slabe și cu rupturile lor, capul de șold lasă cadală a articulației.
Articularea șoldului din toate laturile este protejată de mușchii puternici (Fig.112), care sunt direct adiacenți capsulei articulare. Suprafața exterioară a articulației acoperă rectus femoris, lombar-sub-vasdoshiaya și mușchi pieptene. O fascia largă a mușchilor și a mușchiului de croitorie este superficială. Acești mușchi au o direcție longitudinală și cu o coapsă disperă, tensionată, ferm adiacentă articulației, în special mușchiul lumb-iliac, care acoperă aproape întregul front al articulației și când se îndreaptă, se relaxează care implică pierderea articulației Funcția de protecție dintr-o posibilă dislocare a capului de la Kepesed. Spate și parțial partea inferioară a articulației acoperă mușchii (fig.113), intră în cea transversală. Toate acestea sunt relativ scurte și atașate în câmpul scuipat mare. Un mușchi mic este adus la marginea superioară a capsulei, mușchiul asemănător cu pere este ușor mai mic, care aproape complet se suprapune capsula articulațiilor. Stratul de mijloc este mușchiul intern de blocare, gemeni, mușchiul pătrat al șoldului și mușchiul jagged mijlociu, iar superficialul este un mușchi mare jagged. Mușchii indicați au apăsat coapsa la depresia dumnezeiească și când dislocarea, capul sau mușchii se răspândește sau îi rupe.
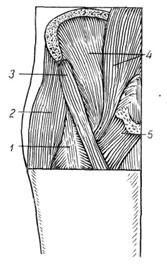
112. Top Muscle Top Art Front:
1 - m. Rectus femoris;
2 - m. Tensor fasciae Latae;
3 - m. Sartorius;
4 - m. iliopsoas;
5 - m. Pectin.
![]()
113. Topografia mușchilor îmbinării șoldului din spate:
1 - m. Gluteus maximus.
2 - m. Gluteus medius;
3 - m. Gluteus minimum;
4 -m. piriformis;
5 - m. Obturatorius internaus;
6 - m. cvadarele femoris;
7 - mm. Gemlli.
Sursele de alimentare cu sânge sunt numeroase ramuri vasculare finale. Un rol semnificativ în acest domeniu este jucat de plicul medial al arterei de șold, precum și de ramura în creștere a plicului lateral al arterei coapsei. Aceste nave sunt anatomate în mod liber, oferind puterea capsulei comune și prin el și gâtul coapsei. Bun aici sunt dezvoltate și nave ca a. Nutritae, precum și derivate din flota ramurii arterei de boabe inferioare. În alimentarea cu sânge a articulației, ramura arterei de blocare este implicată, care pătrunde în cavitatea articulară sub ligamentul transversal1. Aprovizionarea cu sânge a capului șoldului este mult mai gravă. Aparent, acest lucru este explicat adesea apariția necrozei aseptice a acestuia, în special cu dislocarea solară.
Inervatarea articulației frontale a articulației este realizată de ramurile nervului femural, blocarea frontală-internă și ramurile din spate ale sedlicării și nervilor superiori.
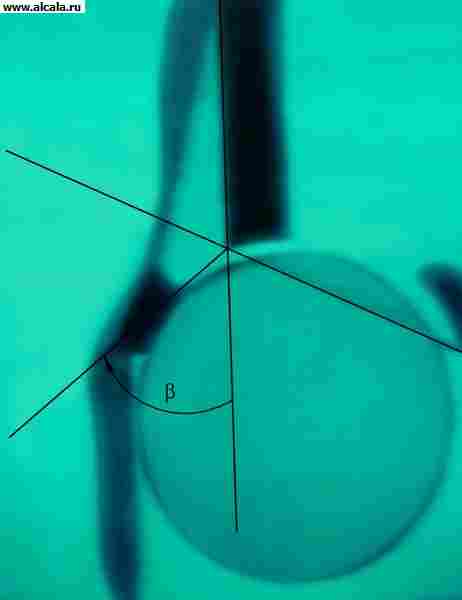
Articulatia soldului Se referă la formă de nuci, fiind un fel de îmbinări sferice cu mai multe axe. Este inerentă la 3 grade de libertate de mișcare, în jur de 3 axe principale (fig.114). În jurul axei frontale, îndoirea și extinderea se efectuează, în jurul sagitului - descărcarea și aducerea și în jurul axei verticale - rotația exterioară și internă. Mai mult, mișcările rotative sunt efectuate pe un arc de 49 ° (rotație exterioară - cu 13 ° și internă - cu 36 °) și în poziția de îndoire a șoldului și a tibiei la unghiul drept de amplitudine atinge 90 °.
Fig.114 Amplitudinea mișcărilor din îmbinarea șoldului: 1 - extensie, 2 - flexie, 3 - rotație internă, 4 - rotație exterioară
Mișcările din planul sagital sunt efectuate pe un arc de 105-180 ° și în față - flexia este posibilă contactarea suprafeței frontale a coapsei cu perete abdominal anterior și reinstalarea până la 10-15 °. Mișcările în îmbinarea șoldului sunt posibile în toate direcțiile și în volume mari. Cu toate acestea, există o astfel de funcționalitate atât de mare în viață, care ar ridica îmbinarea șoldului în orice poziție forțată care promovează că dislocarea este rar utilizată, deoarece nu este nevoie de aceasta, adică în această comună, funcționalitatea mare nu corespunde solicitărilor lor , care este în mare măsură reduce probabilitatea de dislocare traumatică.
Atlas de dislocare traumatică. M.I. Sinilo, 1979.
educat de conducerea pelvianului și a capului osului femural. O buză din fibră-cartilagină trece de-a lungul marginii capodoperei, ceea ce mărește congruența suprafețelor articulare. T. s. Consolidată de grămada intra-artă a capului periei femurale, precum și o încrucișare a capodoperei, acoperind gâtul osului femoral ( smochin. 12. ). În afara capsulei, un ligament femoral ileal-femural și femural și sedanistic este țesut. T. s. - O varietate de îmbinări sferice (așa-numitele în formă de castron). Este posibil să se deplaseze: în jurul axei frontale (flexie și extensie), în jurul axei sagitale (plumb și aducând), în jurul axei verticale (rotație exterioară și internă).
Alimentarea cu sânge T. cu. Se efectuează prin arterele care envelm aruncate oase, ramuri de blocare și (non-permanent) ramuri ale topului arterelor sexuale de top, bergate și interioare. Ieșirea de sânge are loc pe venele din jurul osului femoral, în vena femurală și prin venele de blocare din vena iliacă. Lymphotok se desfășoară în ganglioni limfatici situați în jurul navelor ileale exterioare și interne. T. s. Este inervat de fesele sărace, de blocare, sedanish, superioare și inferioare și ale nervilor sexuali.
Metode de cercetare
În poziția verticală verifică poziția și poarta pacientului, severitatea Lordozei lombare, poziția membrelor în raport cu pelvisul și lungimea lor. De exemplu, cu o dislocare congenitală bilaterală a șoldurilor, poate fi observată hipercordoza compensatorie. Determinați prezența unui simptom al lui Trendelenburg, care se observă în întreruperea înclinării membrelor inferioare și slăbiciune a mușchilor jaggeni, - în poziția stând pe piciorul dureros și îndoit în articulațiile de șold și genunchi, o altă pelvis se îndoaie O parte sănătoasă și o pliere pliabilă berigă este mai mică.
În poziția pacientului pe spate, se stabilește poziția adevărată a membrelor de pe partea laterală a leziunii (este necesar să se elimine hipercordoza prin îndoire în îmbinările șoldului și genunchiului membrelor opuse).
Verificați cantitatea de mișcări active și pasive în articulațiile de șold. Palparato determină poziția de scuipă mare. În mod normal, ele sunt situate simetric la nivelul liniei de roser - nonlaton, care leagă partea superioară a oceicului și a dealului sedlicat. La schimbarea coapsei unei scuibe mari, simetria liniilor de shemacker este încălcată și (condusă de la o scuipă mare prin reziduul iliac frontal superior din fiecare parte la intersecția cu linia de mijloc a abdomenului) și a infecției egale din triunghiul lui Britele. Construcția acestuia din urmă se efectuează după cum urmează: Pe o linie, care este o continuare a axei coapsei și trecerea prin suprafața sa exterioară printr-o scuipă mare, este descendentă de perpendiculară de pe axa de ileum frontală superioară; Cea de-a doua linie leagă toporul iliac din față și partea superioară a unei scuipi mari. În mod normal, distanța de la vârfurile unei scuibe mari până la punctul de intersecție a perpendicularului cu o linie, care este continuarea axei coapsei, este egală cu lungimea perpendicularului șters. În plus față de măsurarea lungimii membrelor inferioare și determinarea volumului de mișcări ale îmbinărilor șoldului, este necesar să se verifice adâncimea și simetria plierelor inghinale, femurale și de beriu.
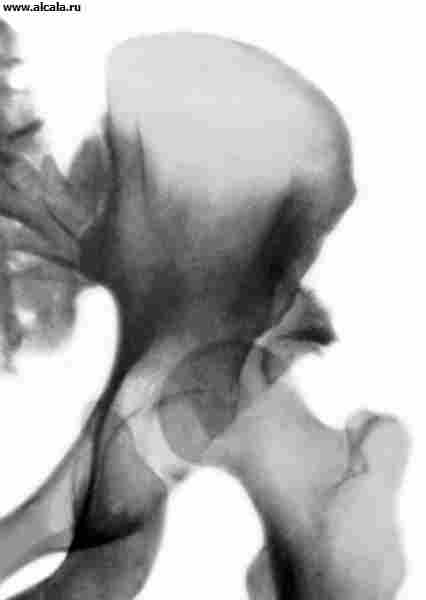
Un rol semnificativ în diagnosticul leziunilor cu T. cu. Cercetarea radiografică. Datorită faptului că în formarea lui T. cu. Oasele care au o formă neregulată sunt implicați, imaginea de proiecție cu raze X depinde de stabilirea pacientului (figura 3). Instalarea corectă este verificată de același tip de contururi al găurilor de blocare, simetria poziției găurilor sacrale, uniformitatea spațiului radiologic al articulațiilor încrucișate și dimensiunea aripilor oaselor iliac. De asemenea, este necesar să se țină seama de caracteristicile de vârstă asociate cu transformările structurale ale oaselor care formează îmbinarea șoldului.
Șeful femurului din cartilajul nou-născuților. Miezul osificării apare în prima jumătate a anului (cu 4-6 luni), din ce în ce mai mult de aproximativ 10 ori până la 5-6 ani. Creșterea gâtului femural continuă până la 18-20 de ani. În primul an de viață, unghiul de diafiziculară cervicală este de 140 °. Gulerul zeu este format din oasele iliacă, pubian și sedizată și prin conectarea lor prin cartilaj în formă de U. Sinostozarea completă a oaselor în zona capodoperei are loc cu 14-17 ani.
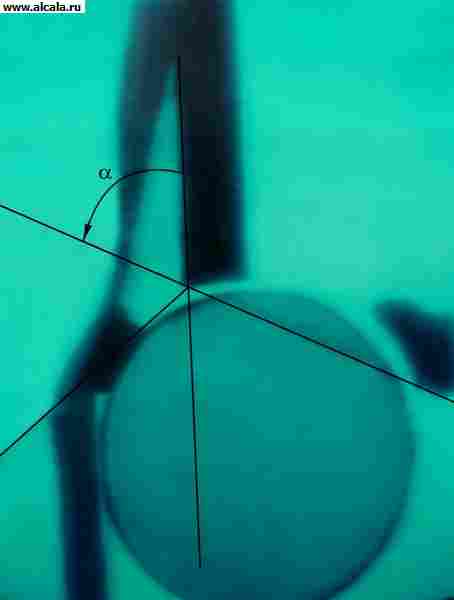
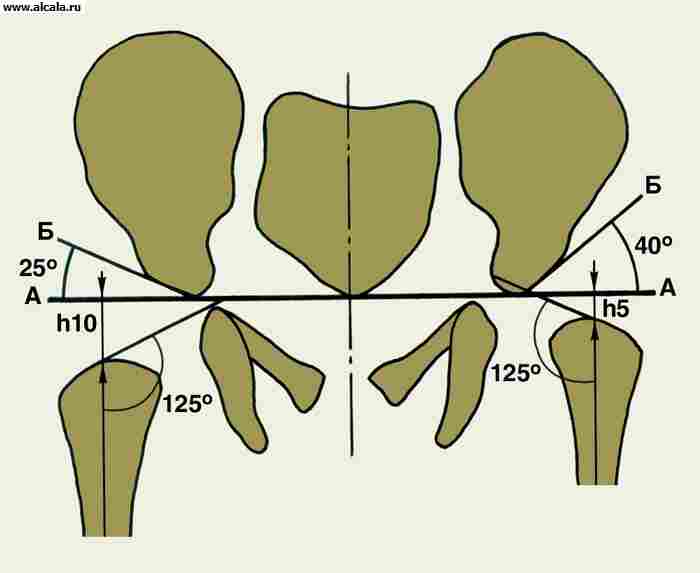
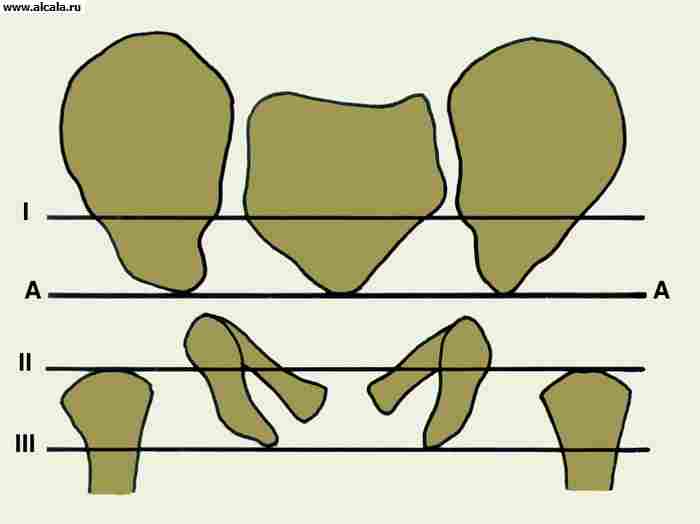
Pentru a determina raportul dintre elementele de la T. cu. Sunt utilizate diferite repere ( smochin. 3, 4, 5 ). Astfel, peretele interior (partea de jos) a depresiei dumnezei și a zidului care restricționează cavitatea pelvisului mic în această zonă formează o "figură de lacrimă". Șefii oaselor femurale sunt situate în mod normal la aceeași distanță de "figura lacrimilor". De asemenea, simetric proiectat în cvadrantul de tensionat inferior al capului osului femoral "figura crescenței", formată de brazda dintre partea din spate a suprafeței semi-scurtă și corpul osului iliac. Linia verticală (linia de obredanna), coborâtă din punctul exterior al marginii superioare a depresiei dumnezei, trece în afara capului femurului sau prin segmentul său exterior. Linia arcuită (linia Sateton) se mișcă fără probleme de la conturul de jos al colului uultei femurale la marginea superioară a orificiului de blocare. Unghiul format de linia orizontală (Linusul Hilajerner), realizat prin porțiunile simetrice ale cartilajului în formă de U de pe ambele părți, iar linia care trece prin exteriorul și punctul interior al depresiei catifetice, nu depășește 22-26 ° (fig.5). Creșterea unghiului indică ambulanța (subdezvoltarea) acoperișului depresiei sumbre. Deplasarea capului femural în raport cu criteriile de referință enumerate indică prezența sublocuării sau dislocării acestuia. Adulții pot întâlni în mod normal piețele osoase suplimentare T. cu. (Figura 6).
Patologie
Defecțiuni de dezvoltare T. s., Vârful congenital și deformarea gghei a gâtului osului femural.
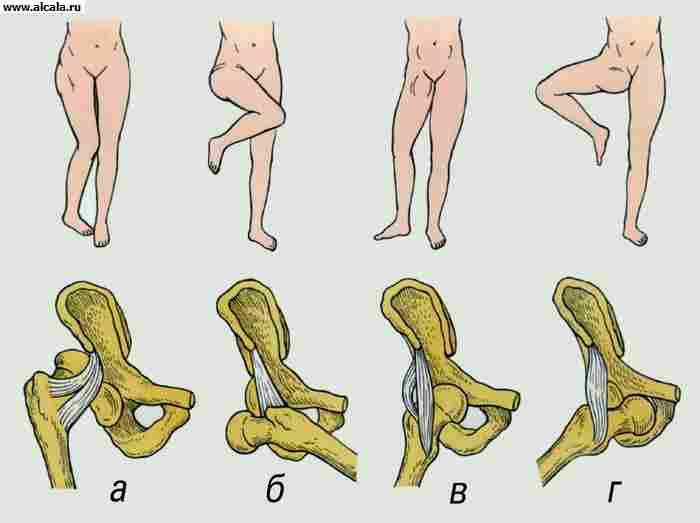
Displazie Articulația de șold se manifestă prin subdezvoltarea capodoperei și a departamentului proximal al coapsei. Printre alte boli ortopedice la nou-născuți ocupă unul dintre primele locuri (de la 5 la 16 la 1000 nou-născuți). Frecvența copiilor copiilor cu displazie T. cu. Crește cu ereditatea adversă, vârsta de vârstă a părinților, bolile infecțioase ale mamelor, endocrinopatia, toxicoza femeilor însărcinate, prevenirea fructelor buza. Extrem de plătit efectului teratogen al radiației ionizante. Dysplasia are loc intrauterină și este primară, iar deplasarea capului femural (sublifting sau dislocare) vine din nou, de regulă, în perioada postnatală. Cu vârsta, numărul de sublifitori și dislocări crește.
Există trei grade de displazie T.: prezent, sublifting și dislocare. Cele mai frecvente semne clinice ale displaziei de șold, care pot fi dezvăluite în primele luni ale vieții copilului, sunt un simptom al alunecării sau un simptom de "clic", restricționarea tulburării pasive a șoldului de partea laterală a leziunii , asimetria pielii se îndoaie pe șoldurile copilului, scurtarea întregului membru inferior, setând membrul inferior în poziția rotației în aer liber.
La copiii de peste 1 ani, cu o dislocare unilaterală, instabilitatea sau cromul sunt observate la mersul pe jos, și cu un bilateral - o trecere, așa-numitele rață, mers. Un semn clasic al dislocării emergente este un simptom pozitiv al Trendelenburgului. În plus, la o presiune asupra osului călcâiului, o creștere a mobilității unei scuituri mari este determinată în direcția longitudinală și de compensarea acesteia. În mod normal, capul osului femoral este palpabil la nivelul de pulsare a arterei femurale, când șoldul dislocat, capul nu se potrivește în acest loc.
În diagnosticul de displazie T. cu. Un rol semnificativ aparține cercetării cu raze X. Semnele radiologice timpurii ale acestei patologii sunt considerate a crește canelurile acoperișului depresiei, deprimarea capătului proximal al zarurilor femurale a prafului și a celor sus față de depresia stăpânului, mai târziu apariția și hipoplazia nucleului capul osului femural.
La copiii de peste 1 an, 5 grade de displazie T. S: Capul femural este lateral, dar la nivelul depresiei (I de grad); Capul este situat deasupra liniei orizontale a cartilajului în formă de U la partea superioară a depresiei dumnezeiești (gradul II); Capul este peste vizorul capodoperei, eventual formarea gradului neadecvat (III); Întregul cap este acoperit cu o umbră a aripii ILIAC (gradul IV); Aranjamentul extrem de ridicat al capului osului femural în partea superioară a aripii ileului (grad V).
La nou-născuți și copii până la 1 an pentru a determina încălcările dezvoltării T. cu. Se utilizează și examinarea ultrasonică (ultrasonografia). Principalele avantaje ale acestei metode sunt inofensivitatea acestuia pentru pacient, vizualizarea structurilor migratoare care formează articulația la această vârstă. Cu ajutorul ultrasonografiei, aceștia efectuează monitorizarea dinamică a dezvoltării articulației în procesul de creștere a copilului și tratamentul acestuia. La ultrasonograma, gradul de formare a părților osoase și cartilajului acoperișului canelurilor, locația membrelor (cartilajul depresiei dumnezei), precum și apariția miezurilor de osinare în capul femurului. Pentru o estimare cantitativă a datelor studiilor cu ultrasunete, se efectuează 3 linii auxiliare: linia principală este paralelă cu aripile osului iliac; linia de la marginea osoasă inferioară a depresiei în partea de sus; Linia de la marginea osoasă superioară a acoperișului depresiei dumnezei până la mijlocul limbii. Unghiul format de linia principală și lenjeria acoperișului osos caracterizează gradul de dezvoltare a acoperișului osos. Unghiul format din linia principală și linia acoperișului cartilajului caracterizează gradul de dezvoltare a părții cartilajului din acoperișul depresiei sumbre. În funcție de imaginea ultrasonografică a lui T. cu. Iar rapoartele valorilor acestor unghiuri sunt toate articulațiile sunt împărțite în 4 tipuri, fiecare dintre subtipurile evidențiate. O articulație formată în mod normal corespunde tipului 1, subtipurilor A și B ( smochin. 7, 8. ). Tipul 2 A (fig.9) este detectat la copii sub vârsta de 3 luni, cu o întârziere fiziologică în osificarea acoperișului navei. Tipul 2 V ( smochin. 9, G. ) Este determinat la copiii cu vârsta după 3 luni, dezvoltarea articulației la acești copii necesită observarea ortopedului. Tipul 2 C corespunde prevenirii coapsei, astfel de copii au nevoie de tratament care să ofere condiții pentru dezvoltarea corespunzătoare a articulației. Tipul 3 A (fig.10) corespunde depunerii coapsei, în acest caz determină ultrasonografic structura normală a părții cartilajului acoperișului Flowerului. Când este de tip 3 V (fig.11), există semne de schimbare a acestei structuri, care este o caracteristică proastă prognostică. Tipul 4 - Dislocarea, capul osului femural este în afara depresiei dumnezei (figura 12).
Tratamentul displaziei T. cu. Începeți de la momentul identificării schimbărilor patologice. Nou-născutul din primele zile pentru a elimina contractarea mușchilor de vârf este realizat de gimnastica terapeutică, care constă în picioarele de conducere îndoite în articulațiile genunchiului și ale șoldului. Picioarele Warding ar trebui să fie gratuite. Pentru a le ține într-o poziție divorțată, se aplică diferite garnituri, pernă și plicul sălbatic. Cu același scop, anvelopele funcționale ale citicii și altele în vid (abducinaționale), care păstrează posibilitatea mișcărilor în articulațiile extremităților inferioare (cu excepția administrării șoldurilor), ceea ce contribuie la formarea acoperișului navei . Vârsta cea mai favorabilă pentru a începe tratamentul funcțional al copiilor de la 2-3 săptămâni la 5-6 luni. Anvelopa de răpire este îndepărtată în medie după 4-7 luni. Durata tratamentului este determinată de calendarul formării acoperișului depresiei sumbre. Odată cu începutul timpuriu al tratamentului, pacienții cu displazie sau subscoperiți devin pe picioare și încep să meargă pe aceleași termene ca și copiii sănătoși. Rezultatele satisfăcătoare pot fi obținute și atunci când se aplică anvelopa de răpire în al doilea an al vieții copilului.
Când dislocarea șoldurilor cu un suport ridicat al capului și o contracție ascuțită a mușchilor de vârf (adică, cel mai adesea cu diagnosticare târzie), tratamentul trebuie inițiat imediat de la extensia verticală utilizând autobuzul răducător. Creșterea treptată a încărcăturii și crește gradul de diluare a membrelor. Ar trebui să fie pornit cu o mică încărcătură (300-500 g) pentru fiecare picior, în fiecare zi creșteți-o pentru 100-200 g. Cargo maximă este determinată de poziția feselor (atunci când le ridicați deasupra patului). Utilizarea de întindere - de la 3 la 12 săptămâni. Cu începutul începerii tratamentului dislocării congenitale a șoldurilor, pacienții devin pe picioare încă în autobuzul de răpire la vârsta de 8-11 luni. Mergeți la pornire sau în anvelopă, sau după îndepărtarea sa, de obicei în vârstă de 12-15 luni. Cu toate acestea, metode conservatoare de tratare a displaziei T. cu. Nu este întotdeauna eficient, de exemplu, în cazul interpoziției capsulei comune. Intervențiile operaționale cu cea mai mare dislocare produc peste 2 ani. Tratamentul operațional este, de asemenea, arătat în dislocarea neexectabilă deja cu vârsta de 1-2 ani, precum și cu complicații care sunt observate după metodele conservatoare de dislocare conservatoare.
Toate intervențiile operaționale în dislocarea congenitală a coapsei sunt împărțite în intra-articulare și de îmbrățișare. Operațiunile intra-articulare includ capsulotomia frontală a lui Ludloff, o explozie deschisă fără aprofundarea depresiei, o explozie deschisă cu depresiuni ale depresiunilor, o explozie deschisă cu o osteotomie corectivă a coapsei, operația pe scalletti și altele (varizanți și Osteotomie cu varice de detecție), operațiuni palate.
Cu o depresiune recunoscătoare bine formată și un cap dezvoltat al osului femoral, este posibil un drept deschis simplu. Operațiunea este eficientă la vârsta de 2-4 ani cu antiteplicarea neterminată a gâtului osului femoral. În cazul subdezvoltării de către T. cu. Deschiderea dislocării este combinată cu aprofundarea depresiei sau cu formarea marginii superioare.
Cu sublini de coapse reziduale, instabilitatea lui T. cu. La copiii cu vârsta cuprinsă între 3 și 5 ani, 2/3 din cazuri se datorează unei încălcări a dezvoltării diviziunii proximale a osului femural și numai în 1/3 - subdezvoltarea marginii de inserție a depresiei sumbre. Cu 7-8 ani deja în 50% din cazuri, iar cu 10-12 ani, aproape 100% din cazuri au arătat intervenția operațională nu numai pe femural, ci și pe componenta pelviană a articulației.
Cu subdezvoltarea moderată a depresiunilor de masterat la copiii de până la 7-8 ani, osteotomia completă în domeniul bazei osului iliac este eficient. Operațiunea Kiari prevede după deplasarea osteotomiei a capului femural împreună cu cunuța capodoperă, operațiunea Solter este rândul patului dodder (în ultimii ani este preferat). În cazul depresiunilor mici, pelvis dublu osteotomie în submeritie (de asemenea sub vârsta de 7 ani) și acetabopoplastic pericapsulară din Pemberton, Korgo etc. (până la 8-12 ani). La adolescenți și adulți în sublifarea capului femural, rezultatele satisfăcătoare sunt marcate cu o osteotomie corectivă a coapsei pentru miezul capului și osteotomiei pelvis pe Andrianov (plasticul acoperișului depresiei).
Cu o înaltă stare a capului care a format neoartrita, revenirea sa operațională de la vârsta de 8-10 ani este mai avansată mai mult pentru a efectua o osteotomie dublă expusă corect, cu o alungire a încărcătului - sau a lui Kaplunov, care vă permite Creați un punct de sprijin suplimentar, menținerea mobilității în neoartrita și eliminarea scurgerii funcționale a membrelor.
Educația fizică terapeutică este utilizată în toate etapele tratamentului conservator și operațional al dislocării congenitale a coapsei. Sarcinile comune de utilizare a fondurilor FDA sunt intensificarea activităților principalelor sisteme ale organismului și prevenirea complicațiilor asociate cu hipokinezia; Îmbunătățirea condițiilor de circulație a sângelui în membrele articulare și inferioare: Restaurarea tulburărilor statice-dinamice ale funcției sistemului musculo-scheletic (restabilirea mobilității în îmbinarea șoldului și întărirea grupărilor musculare de intrare). Părinții copilului ar trebui să fie informați despre necesitatea de a efectua exerciții speciale de mai multe ori în timpul zilei de-a lungul tratamentului.
În perioada de fixare a membrelor unui copil cu diverși ortope sau anvelope, exerciții speciale vizează consolidarea mușchilor de coapse dezgusțind. Timp de 3 ani, mișcările pasive și active sunt recomandate copiilor sub 3 ani. Pe plumb. În primele luni de viață, exercițiile reflexe utilizează. La o vârstă mai înaintată, exercițiile se efectuează independent cu o sarcină crescătoare treptată, de exemplu, diluția liberă a picioarelor îndoite în articulațiile genunchiului se desfășoară cu o rezistență externă suplimentară la mișcare datorită mâinilor unui metodolog sau mamei , întinzând bandajul de cauciuc, care leagă coapsele la nivelul articulației genunchiului. Exerciții speciale fac de mai multe ori pe zi în combinație cu un mic masaj relaxant (stroking superficial, șocant) al puterii mușchilor coapsei. În plus față de exercițiile speciale descrise mai sus, se efectuează exerciții respiratorii și globale pentru centura extremităților superioare.
După finalizarea tratamentului în ortopi sau anvelope de descărcare, este necesar să se efectueze un curs manual de masaj (12-15 proceduri) de mușchii și picioarele de la Berium. Ciclism recomandat cu pedale pe scară largă, exerciții fizice în apă caldă, înot, exerciții fizice. Gimnastica terapeutică vizează restabilirea funcțiilor articulației și creșterea stabilității acesteia. Exerciții disponibile pentru îndoire, extensie, descărcare, rotație internă în T cu. În poziția mincintă: în același timp atribuie exerciții pentru a întări mușchii dezgustători ai coapsei. Nu ar trebui să fie forțată învățarea unui copil de mers pe jos. El se va ridica și va merge independent atunci când mașina musculară nervoasă va fi pregătită pentru sarcină verticală.
Scopul principal de reducere a tratamentului după operațiile intra-articulare pe T. cu. Este crearea condițiilor pentru restructurarea elementelor structurale ale comunității și funcțiilor acesteia. Sarcinile speciale ale instalațiilor FFC sunt restabilirea mobilității articulației, instruirea mușchilor apropiați, se pregătește treptat pentru performanța funcției de referință și locomotorie.
Cu metode operaționale de tratament al dislocării congenitale a șoldurilor în perioada postoperatorie (imobilizare), se utilizează exerciții de respirație, stresul muscular izometric sub bandajul de gips, liber și liber cu povara mișcării în articulații neomobilizate.
După încetarea imobilizării sau a utilizării osteosintezei stabile, cu osteotomie de șold sau pelvis, exercițiile vizează cea mai rapidă restaurare a funcției comune. Pentru aceasta, mișcarea ușoară (activă cu auto-ajutorare) în articulația șoldului, exercițiul în baia hidroxoterapeutică în combinație cu masaj manual și subacvatic. Pe măsură ce reducerea mobilității în articulație, se adaugă exerciții pentru a consolida grupurile musculare ocazionale și electrostimularea mușchilor de Briov. Trebuie să fie amintit că, ca urmare a osteotomiei coapsei, pot apărea punctele de atașare a mușchilor de dezintegrare ai coapsei și a rotoarelor exterioare, ceea ce duce la eșecul lor funcțional. Prin urmare, se acordă multă atenție exercițiilor speciale care vizează instruirea răpilor de șold cu rezistență treptată în creștere. Gimnastica terapeutică se desfășoară în poziția așezată pe spate, lateral, stomac, precum și în vrăjitorul genunchiului (pe toate patru). Încărcarea axială a piciorului crește treptat cu o bună mobilitate, funcțiile mușchilor jagurilor, restabilind structura osoasă a capului femural.
Deformarea cervicală a gâtului șoldului (Socga Vara) se manifestă printr-o scădere funcțională a colțului diafizic de semințe. Baza este o restructurare patologică asupra gâtului osului femoral sau direct în regiunea zonei Rosthod. Cromrotipul marcat din punct de vedere clinic, scurtarea relativă a membrelor inferioare, rotația în aer liber și aducerea acestuia. Simptom al Trendelenburg pozitiv. Scuitura mare este deplasată deasupra liniei de rosie - nelatală, simetralitatea liniei Shemacker este ruptă și o egalizare a triunghiului britei. Mișcări în T. cu. Limitată, în special rotație internă și plumb.
În copilăria timpurie, se fac încercări de a opri progresul restructurării patologice în gâtul osului femoral prin descărcarea pe termen lung a articulației în combinație cu gimnastica terapeutică, tratamentul fizioterapeutic și sanatoriu-stațiune. Tratamentul conservator este eficient numai cu diagnosticul precoce. La copiii mai mari și adulții efectuează osteotomie corectivă a departamentului proximal al coapsei sau operațiunilor care vizează restabilirea referinței sale.
Deformarea Congenitală Valgus (Socha Valga) se caracterizează printr-o creștere a colțului de semințe-diafizică, este mult mai puțin frecventă. Identifică clinic amenajarea inferioară a unei scuibe mari, o alungire a membrelor. Dacă funcția este încălcată, se afișează osteotomia de variație a frecvenței.
Deteriora Articulația șoldului este vânătăi, dislocări de coapse traumatice, fracturi ale capului și gâtului femurului, depresiei dumnezeiști. Urechile se manifestă prin dureri locale, limitarea mobilității în articulație. Sângerarea este posibilă în țesături moi, tratamentul cu hematoame intertensive conservatoare.
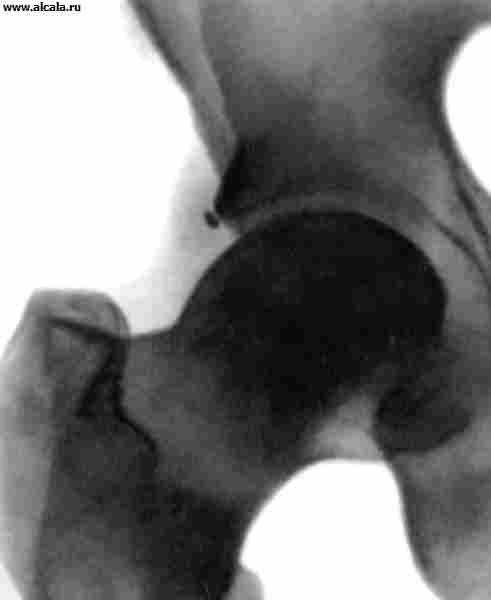
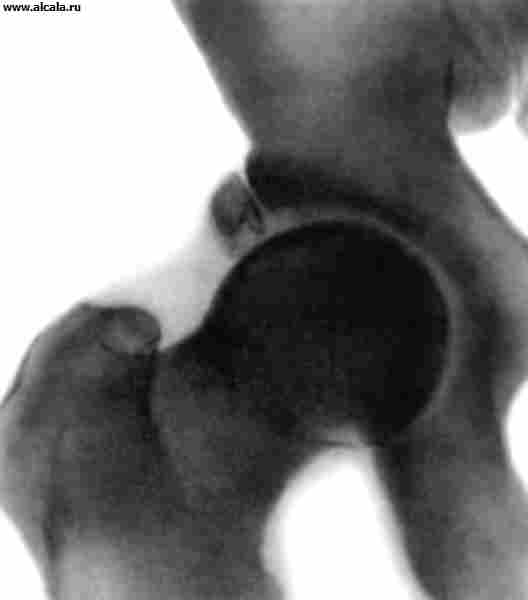
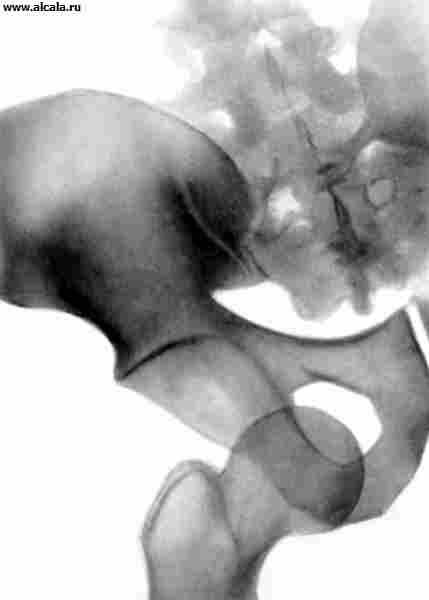
Dislocările de șolduri traumatice apar, de obicei, ca urmare a vătămării indirecte. În funcție de poziția capului femural, dislocările din spate, față și centrale (figura 13) diferă în raport cu cavitatea capodoperă. În plus față de durerea și restricțiile funcției comune, se observă poziția forțată a membrelor (vezi dislocările). Sub dislocarea din spate, membrul este în poziția de îndoire, aducerea și rotația internă, cu fața îndreptată (sau ușor îndoită), rața este rezervată și rotită. Adesea este posibil să palpați capul osului femoral. Cu dislocarea centrală din protruia a capului a marcat vigoarea unei scuibe mari.
Pe radiografii, capul osului femoral este detectat în afara capodoperei. Pentru dislocarea din spate, o creștere a lungimii radiologiei a gâtului femurului (ca urmare a rotației sale interne) este caracterizată (ca rezultat al rotației sale interne), pentru față - o creștere a Dimensiunea unei mici scuibe, o reducere de proiecție în lungimea gâtului și o creștere a unghiului de semințe-diafizolare (semne de rotație în aer liber a coapsei). Cu dislocări centrale, se disting fisurile fundului depresiunilor și fracturile condisculare cu protrusia capului.
Tratamentul victimelor se desfășoară în spital. Înainte de transport, imobilizarea se efectuează fără a schimba poziția fixă \u200b\u200ba membrelor. Cu dislocări proaspete ale coapsei, dreptul este mai des produs în conformitate cu metoda Kochra. Descărcarea ulterioară a articulației se efectuează cu un extract scheletic cu o încărcătură de 3-4 kg. Plimbarea cu cârje sunt permise după 5-6 săptămâni, încărcați membrul - nu mai devreme de 3-4 luni. Cu crăpăturile depresiei gumptene, se folosește epuizarea scheletică descărcare de-a lungul axei coapsei. Atunci când fracturi cu protrusia capului, se recurge la evacuare de-a lungul axei gâtului coapsei.
În perioada șederii pacientului pe o întindere scheletică după dislocarea traumatică a șoldurilor, exercițiul vizează prevenirea complicațiilor ipostatice, îmbunătățirea circulației sângelui în membre. Pe fondul unor exerciții generale de colaborare, mișcările libere sunt utilizate în toate îmbinările membrelor intacte și îmbinarea gleznei a piciorului rănit, coapsele izometrice pe termen scurt ale mușchilor coapsei, mușchii bureți de pe partea înfrângerii.
După îndepărtarea întinderii, mersul este permis cu cârje cu sarcină parțială pe picior. Restaurarea mobilității articulației este efectuată în paralel cu creșterea stabilității sale datorită consolidării aparatului muscular ligoros. Pentru a crește mobilitatea în articulație în poziția inițială, se efectuează mișcări libere (flexie, plumb, rotație) în îmbinarea șoldului fără a sparge piciorul din pat sau canapea (fig.14). Pentru a consolida mușchii, tensiunile izometrice pe termen lung ale mușchilor și mușchilor de bripă a coapsei, se folosesc staticul picioarelor ridicate, alocate, disperate etc. (fig.15). Nu este permisă efectuarea mișcărilor la îndemână și pe tensiunea aparatului de ligament a articulației, precum și formarea mușchilor cu sarcina axială pe picior.
La fracturi, T. cu. Gimnastica terapeutică vizează prevenirea dezvoltării coxarozei post-traumatice. Se recomandă descărcarea mai lungă a articulației datorită cârjelor (până la 6 luni după leziune). În viitor, cu o lungă mers pe jos și prezența sindromului de durere, se recomandă să mergeți cu un suport suplimentar pentru o trestie de trestie.
După încetarea imobilizării, exercițiile fizice în apă folosind exerciții în partea laterală a bazinului și a elementelor de înot, subacvatice și masaj manual al mușchilor Berium și a mușchilor șoldului, colectării căldurii, cu ultrasunete. Gimnastica terapeutică se desfășoară în pozițiile așezate pe spate, pe lateral, abdomenul folosind mișcări libere în îmbinarea șoldului. Pentru a întări mușchii coapsei, poziția inițială este aplicată în picioare pe un picior sănătos pe altitudine. Țineți ca piciorul înainte (în partea laterală, înapoi) pentru 3-5 S în alternanță cu mișcări libere cu un picior relaxat. În viitor, atunci când efectuați aceste exerciții în zona îmbinării gleznei, consolidăm manșeta cu o încărcătură de 250-500 g. În condițiile clinice este necesar să se repete cursurile de tratament de 1-2 ori pe an .
Boli. Schimbări inflamatorii în T. cu. În principal originea infecțioasă (a se vedea KOKSIT), poate continua cu predominanța proceselor exudative sau proliferative. Este posibilă deteriorarea primară a carcasei sinoviale, urmată de implicarea în procesul de la fruntea osului femural și a capodoperei sau a formelor secundare (principale-osoase ale COXI).
Cele mai vechi manifestări clinice sunt durerea în zona comună, limitând mobilitatea cu formarea contractelor mitogene, creșterea temperaturii locale. Cu cocoșul purulent și tuberculos în viitor, structurile osoase sunt distruse, adesea cu dislocarea coapsei, scurtarea membrelor și sporirea poziției vicioase. Consecința coxitei purulente este adesea anchiloza osoasă în poziția vicioasă a membrelor. Pentru coxită de tuberculoză, anchiloza fibroasă este mai caracteristică. În distrugerea capsulei articulare, se formează un abces sau un flegmon de țesuturi paraticulare. O tranziție la o formă cronică cu formarea fistulei este posibilă.
Unul dintre primele semne de raze X este osteoporoza. Prezența focului de degradare în elementele osoase ale articulației indică un proces inflamator activ. Ulterior, se observă distrugerea suprafețelor articulare. Studiul bacteriologic al exudatului este important. Rolați în articulația în fața proiecției capului femurului sau a exterioară pe o scuipă mare.
În perioada acută, terapia antibacteriană este prezentată în combinație cu imobilizarea articulației. Intervenția operațională stați mai des în acută și purulentă coxină (artrită cu drenaj articulat). Cu o distrugere extinsă, se efectuează rezecția departamentelor afectate, de obicei capete și gâturi ale coapsei (adică rezecția de scurgere), atunci când exodul în anchiloză, T. cu. În poziția vicioasă a membrelor, se utilizează intervenții de îmbrățișare (osteotomie corectivă (osteotomie)).
Procesele distrofice din articulație se dezvoltă mai des pe fundalul displaziei, consecințele rănilor, proceselor inflamatorii și tulburărilor de schimb (a se vedea coxartroza).
Chondromatoza T. cu. Este rar; se manifestă prin blocarea periodică și durerea ascuțită. Tratamentul operațional - îndepărtarea corpurilor intra-articulare (vezi condromatoza (chondromatoza oaselor și articulațiilor)).
Cauzele apariției necrozei aseptice (vezi zarurile de necroză Aseptic) ale capului femural sunt diferite. Se manifestă cu dureri, cromota, mișcare limitată (vezi percepția bolii). Cu ineficiența tratamentului conservator (descărcarea procedurilor comune, fizioterapeutice) recurge la intervenția chirurgicală (osteotomie corectivă, endoprosthetică, Arthrodez).
Tumorile Ar putea trece de la capsula comună (vezi sinovioma), cartilajul și țesutul osos. Osteoblastoclastom, osteoma, condroblastomul, chondromul, chondrosarcomul, sarcomul osteogenic (vezi articulațiile, tumorile) sunt observate în departamentul proximal al coapsei. Tratamentul operațional: rezecția cu substituția osoasă-plastic a defectului sau a endoprostheticii departamentului proximal al coapsei, examinarea șoldului.
Operațiuni
Pentru drenarea și revizuirea recurgerii la artrită. Osteosinteza sau endoprosthetica sunt realizate cu fracturi medii ale periei femurale. Pentru a îmbunătăți statica, cheltuirea osteotomiei departamentului proximal al coapsei. Arthoplastia este utilizată pentru a restabili mobilitatea în comun. În acest scop, se efectuează diverse opțiuni de endoprosthetică. Pentru restaurarea referinței coapsei, se face Arthrodez (vezi articulațiile). Cu T. cu displazie. În plus față de osteotomia corectivă a departamentului proximal al coapsei, operațiile reconstructive asupra componentei pelvine sunt prezentate pentru a crește gradul de acoperire a capului coapsei.
Vedeți și coapsa.
Bibliografie: Anatomia omului, Ed. DOMNUL. Sapina, T 1, p. 144, M., 1986; Vilensky v.ya. Diagnosticul și tratamentul funcțional al dislocării congenitale a șoldurilor, M., 1971, Bibliogr.; Volkov M.V., Ter-Egyazarov G.m. și yukina g.p. Dislocarea congenitală a șoldurilor, M., 1972; Kaplan A.V. Deteriorarea oaselor și articulațiilor, p. 355, 359, M., 1979; Tratamentul conservator al copiilor cu boli ale sistemului musculoscheletal., Ed. E.s. Tikhonenkov, p. 73, L., 1977; Korzh A.a. și alții. Coxartroza displastică, M., 1986; Marx V.O. Diagnosticarea ortopedică, p. 355, Minsk, 1978; Mirzoyeva i.i., Goncharova M.N. și Tikhonenkov E.S. Tratamentul operațional al dislocării congenitale a șoldurilor la copii, L., 1976; Asistență traumatologică ortopeană copiilor, Ed. V.L. Andrianova, p. 39, 44, L., 1982; Patologia îmbinării șoldului, Ed. V.L. Andrianova, p. 4, L., 1983; Elevii L.G., Selivanov V.P. și Todyks V.M. Deteriorarea organelor pelvis și pelvine, M., 1966.






![]()
















educat de conducerea osului femural. Ambele suprafețe articulare sunt acoperite cu cartilaj. Nașul face parte din pelvis, se află la locul fuziunii ileului, sedlicării și oaselor pubian. Punga articulară merge de-a lungul marginii depresiei articulare, se deplasează la osul femural și este atașat deasupra scuipatului său, prin urmare cea mai mare parte a gâtului osului femoral este localizată în cavitatea îmbinării șoldului. Punga articulară este foarte durabilă, consolidarea pachetelor sunt investite în el. T. s. Se referă la îmbinări cu mai multe axe - eventual flexie și extindere, aducerea și dezacordul, rotirea șoldului în rață și cunice. Este plină de viață din navele regionale.
Primul ajutor este prevăzut cu diferite vătămări ale îmbinării șoldului. Deci, cu rănile din regiune, T. cu. Durerea este observată, umflarea și hemoragia sunt de obicei slab exprimate, mișcările din articulație nu sunt limitate. În acest caz, este suficient să atașați o răceală și la sacramentul durerii, descărcați articulația. Cu răni de suprafață mici în zona articulară, ele impun un bandaj steril de ghidare. Fracturile de turnare și dislocările îmbinărilor șoldului sunt daune grave. Spre deosebire de prejudiciul în timpul fracturilor osoase, formarea de T., piciorul se află într-o poziție forțată, de exemplu, a desfășurat praful, victima nu poate ridica piciorul deteriorat, în timp ce încearcă să deplasăm durerea intensificând. În unele fracturi ale gâtului osului femoral (de exemplu, fragmentat) umflarea în câmpul T. cu. Puțin exprimat, uneori victimele se pot mișca independent. Cu fracturile zonei libere, umflarea și hemoragia sunt mai extinse și mai răspândite la treimea superioară a coapsei. Datorită faptului că este posibil să se determine în final diagnosticul, numai după o examinare specială și manifestările externe ale zonei de vătămare extinse a T. cu. Și fracturile sunt foarte asemănătoare, volumul primului ajutor ar trebui să fie ca atunci când o fractură. Este foarte important să imobilizați îmbinarea șoldului înainte de a transporta victima la spital. Este mai bine să utilizați autobuzul Diterich (a se vedea smochin. patru. la coapsă), iar în absența sa - anvelopele improvizate sunt destul de lungi.
Dislocările în îmbinarea șoldului sunt relativ rare. De regulă, ele apar cu un prejudiciu mecanic sever, de exemplu. Ca urmare a unui accident de drum sau a căderii de la înălțime. Șeful osului femural, schimbând, sparge sacul articular cu ligamentele sale de întărire și se află în țesuturile okoloserbabil. Piciorul este în poziție forțată ( smochin. ), mișcare în T. cu. Imposibil, imediat după rănire există durere severă. Când primul ajutor, nu trebuie să încercați să "corectați" poziția piciorului. Victima trebuie să fie adresată urgent spitalului pentru examinare și dezvăluire. Imobilizarea articulației deteriorate se desfășoară în poziția în care este după dislocare. Ar trebui să fie evitată cu mișcări inutile, deoarece Ele sporesc durerea și pot provoca vătămări suplimentare, de exemplu. Deteriorarea nervului de sedlicare.
Cu daune deschise regiunii, T. cu. Pe rana impune un bandaj steril. O răni mici impun un bandaj de ghidare, cu deteriorarea mai extinsă a țesuturilor moi, îmbinarea este imobilizată ca atunci când o fractură.
Strălucitor- Vezi coapsa.
Dressings. Folosit în furnizarea de prim ajutor datorită deteriorării la T., mai des, bandajul, se aplică mai rar un bandaj de mesh. Cu răni mici, puteți aplica un bandaj de leucopusthire. În funcție de care zona este închisă, poate fi aplicată o buclă pelviană cu o singură față, precum și o zonă anterioară, închiderea locuită, exterioară (laterală), închiderea zonei de scuipă mare, zona din spate, de închidere a feselor. Atunci când se aplică o față față-verso (canelură) a pelvisului cososovoid, primul tur al bandajului din jurul corpului la nivelul ombilicului, conducând bandajul de la stânga la dreapta, petreceți următoarea rundă de Koso înapoi pe lateral a lateralei, apoi pe suprafața frontală a coapsei drepte pe semi-free și rotiți Knutka, traversând turul anterior al trupei în zona îngrozită. Apoi, bandajul conduce peste oasele pelvisului pe partea stângă și, de acolo, sunt trimiși la semi-laboranozitatea din spate a corpului și din nou la sfera lui Paha, repetând benzile anterioare ale bandajului și suprapuse acestora pe 2/3 din diametru. Finalizați bandajul cu excursii circulare ale bandajului din jurul corpului. Tururile de bandaj ulterior pot fi ascendente (fiecare rundă de deasupra celei anterioare) sau descendentă. Când impuneți un bandaj similar în zona stângă, Paha, cursa bandajului merge, de asemenea, de la stânga la dreapta, dar după primele excursii de fixare din jurul corpului, este îndreptată spre marginea din față a frontului suprafața greșită, iar șoldul stâng se ocupă de suprafața spatelui și apoi merge pe șoldurile de spațiu-up, intersectează cu turneul anterior, înconjoară trunchiul din spate și se duce din nou pe suprafața frontală a șoldului stâng, repetând excursii anterioare și acoperirea fiecăruia dintre ele cu 2/3 din lățimea sa. Terminarea bandajelor, de asemenea, excursii de bandaj în jurul corpului. Pentru o forță mai mare, fiecare bandă în formă de opt de bandaj (spikes) poate fi rezolvată de un tur circular.
Dacă este necesar, închideți bandajul de bandaj T. cu. Din toate părțile, se utilizează o variantă oarecum diferită a bandajului vidului - bandajul de șold în formă de răcire, care este pornit cu un curs circular, nu pe trunchi, dar despre treimea mijlocie a coapsei. Conform metodei de aplicare, se pare ca un bandaj în formă de co-în formă de umăr, adică, fixând bandajul pe coapsă, bandajul conduce de-a lungul suprafeței exterioare T. cu. La spatele inferior, faceți un tur circular consolidat în jurul corpului și continuați bandajul în același mod ca și în cazul impunerii unui bandaj pelvic în formă de răcire, suprapunerea treptată a tururilor anterioare.
În caz de urgență sau în absența unui material de îmbrăcăminte diferit, puteți utiliza bandaje tosnice în zona T. cu. Pentru aceasta folosiți două blocaje. Un mijloc este plasat deasupra zonei deteriorate a țesutului, capetele o rotesc în jurul șoldului și se fixează, iar al treilea capăt (partea superioară) este alimentată sub centură, formată dintr-un alt brazie, flexați înapoi și fixați știftul. În absența unui al doilea scârțâit, puteți folosi centura.
Rănirea și bolile îmbinării șoldului
R.M. Tichelov, V.M. Mashkov, G.g. Epstein.Funcții funcționale anatomice
Biomecanică Suport de șold
Metodologia de evaluare a nivelului de compensare a încălcării funcției statice-dinamice
Absolvarea indicatorilor de compensare a încălcării funcției statice-dinamice
Evaluarea completă a încălcării funcției statice-dinamice
Urechile de șold (de exemplu, Gryaznukhin)
Dislocări de șold (de exemplu, Gryaznukhin)
Fracturi ale capului și gâtului femurului
Deformarea artrozei
Necroza aseptică Capete de îmbinare femur
Ancheta pacienților cu boli ale îmbinării șoldului ,
Tratament interactiv
Principiile generale ale tratamentului chirurgical al coxarozei
Principiile operațiunilor de încălcare a organelor pe articulația șoldului
Planificarea generală a intervenției chirurgicale
Tratamentul chirurgical al pacienților cu coxartroză displastică
Partea proximală a osului femural constă din capul, cervicul și scuipa mare și mică (figura 1). SHODE este medie egală cu 126-127 ° (115-135 °). Reducerea ecranului (de la 126 ° la 90 °) slăbește rezistența gâtului la sarcini mecanice, care contribuie la fracturi, în special la vârstnici (figura 2). Șeful osului femural este de aproximativ 2/3 din minge, a căror rază este egală cu o medie de 20 până la 22 mm. Nașul este o jumătate de minge. Se adâncește în detrimentul unui inel de cartilaj care acoperă marginea marginii. Astfel, capul este profund inclus în depresia articulară, care este un suport bun, puternic și fiabil pentru membrul inferior. WPADINA în sine se află la intersecția a trei oase pelvine, care, de fapt, o formează. Acesta este un detaliu important care trebuie luat în considerare atunci când clasifică dezactivarea coapsei, în funcție de locația capului dislocat.

Nașul este suplimentat cu o jantă de cartilaj din fibră (glenioida de labrum) cu o înălțime de 5-6 mm, creșterea adâncimii depresiei. Buza cartilaginoasă din domeniul incisurai acetabuli crește cu o frunză tensionată între încrucișarea (Transversa Ligamentum Acetabuli). În depresia articulară, partea sa (facies Lunata) este acoperită cu cartilaj, iar partea centrală (Fossa Acelabuli) este făcută cu un țesut gras și baza unui pachet rotund acoperit cu o coajă sinovială. Palinul WP articular este aproape complet corespunde capului osului femoral, care este acoperit cu cartilaj hialin, cu excepția foveei capitis femoris, unde este atașată grămada capului.
Din punct de vedere al anatomiei chirurgicale a depresiei de dormit, se disting coloanele funcționale, oferind suport pentru capul osului femural (figura 3). Cel mai adesea diferențiază coloana frontală (pubiană) și spate (iliac-sedabilă). Coloana frontală provine din partea din față a pietrișului superior al lui Iliac din Kosos, în interiorul și Kleon spre Symphysus pubian, partea din spate (mai puternică și mai masivă) coboară dintr-o sedlicare mare de tăiere la intersecția osului sciatic. Partea superioară a unghiului de concentrare este reprezentată de un os compact, care formează acoperișul depresiei dumnezei.
Cu toate acestea, patru coloane sunt adesea distinse:
- exterior, care corespunde acoperișului capodoperei;
- față și spate, care sunt formate din oasele pubian și sedale, respectiv;
- Inner, cel mai puțin puternic, care este fundul acumulării depresiei.

Godbadinul are o orientare spațială definită, este înclinată de rață și în jos de 45 ° și rotiți șocul la 15 °.
Oasele femurale sunt îndoite în trei planuri reciproc perpendiculare:
- Sagetal (îndoirea diaficii apoase),
- frontal (panta gâtului femural în direcția mediană),
- orizontală (inversarea gâtului osului femoral în jurul axei longitudinale). Panta cervixului femural în direcția medială formează un unghi-shode cu o axă longitudinală a osului femural (la adulți este de 127-130 °).
Abaterea gâtului osului femoral în planul orizontal este măsurată printr-un unghi format prin intersecția axei centrale a colului uterin și a capetelor cu axa de axă extremă a osului femoral. Dacă gâtul cu capul osului femoral este întors kechada, atunci vorbesc despre answareness, dacă oprirea este despre finala. La adulți, unghiul annexic este de obicei de 10-15 °.
La granița gâtului și corpului osului femoral există două panouri osoase puternice, numite scuipat. Scriptul mare este somnoros în partea de sus și în exterior, pe suprafața interioară îndreptată spre gât, există un pog rotativ. Spiturile mici se află la marginea de jos a gâtului, medial și din spate. În fața ambilor Spit se conectează între ele între linia ortoristă, spatele este o creastă de trecere.
Bagul de îmbinare fibros este alcătuit din fibre de țesut conjunctiv care merg în direcții longitudinale și transversale. Țese fibrele dă puterea sacului. Punga este atașată la oasele pelvinei, sacul este atașat în jurul capodoperei cu o jantă largă de la 10 la 28 mm în față și de la 10 la 33 mm spate.
Pe suprafața frontală a gâtului femural, sacul fibros se extinde sub plasa de tranziție a carcasei sinoviale cu 10-20 mm și este atașată în apropierea liniei interstatale.

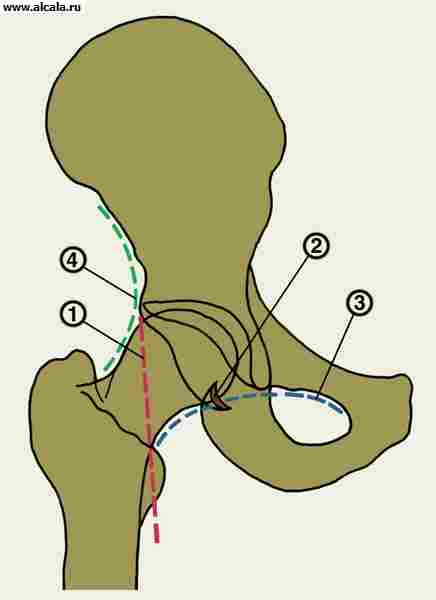
În spatele capsulei acoperă aproape 2/3 din gâtul osului femural, atașându-se la vârf la scuipa mare și mai jos - la cea mică. Densitatea și fortăreața capsulei în diferite părți ale inegale. Depinde de compusul intim al capsulei cu pachetele auxiliare, de armare în el, ale căror fibre sunt țesute în capsulă și sunt practic inseparabile de ea. Aceste ligamente sunt potrivite pentru o capsulă de la trei laturi și poartă numele în funcție de oasele gazului (figura 4).
Cel mai puternic dintre ei - Femuralul iliac - începe sub alarma iliacă din față cu o bază largă, rața este coborâtă și în jos și este atașată pe toată linia interstatală. Acest pachet înconjoară partea superioară pe cale de dispariție a îmbinării prin tipul firului de șurub.
Aranjamentul cu șurub al aparatului ligamentului al îmbinării șoldului găsește expresia și în direcția fibrelor celui de-al doilea pachet - femural sedut. Acest pachet, pornind în spatele depresiei sumbre pe corpul osului sedic, răsucirea, trece la suprafața superioară și este atașată la partea inferioară a pog-ului de filare.
A treia Bunch este Lobkovo-Femural - începe pe osul pubian și vom intra în partea de jos a spatelui medial în capsula comună, ajungând la o mică scuipă.
Grupul Iliac-Femural inhibă flexia, aducerea și rotația în aer liber;
limitele femurale sedlicate turnarea și extinderea;
Înregistrarea inhibă extinderea, ajutorul și rotația internă.
Cu "poziția de mijloc", capsula este relaxată cu toate ligamentele. Cu extensia completă a șoldului, capsula este tensionată, iar pachetele, o articulație de răsucire cu șurub, ca și cum ar fi înșurubat capul în cavitatea articulară. Această dispoziție este atât de puternică încât extinderea ulterioară a coapsei este posibilă numai cu pelvisul.
Direcția de epocă a fibrelor ligamentului îmbinării șoldului întărește în mod semnificativ capsulele deja durabile, care este astfel părea a fi un factor important care protejează articulația împotriva impactului traumatic asupra acestuia. Cu toate acestea, în capsulă de șold există un loc mai puțin protejat: este partea inferioară și partea inferioară a acestuia. Primul este situat în rața de la marginea ligamentului sedlicat, al doilea - între părțile orizontale și verticale ale ligamentului ileal-femoral. În aceste locuri cu dislocare traumatică și sparge capsula, trecând capul schimbător al osului femoral.
Articulația de șold este înconjurată de mușchi puternici, precum și protecția articulației de violență. Principalul rol în acest sens aparține următoarelor lor.
Mușchiul iliac-lombar acoperă întregul front al articulației; Cu coapsa dezintegrată, tulpini pasiv și merge strâns la articulație.
Mușchii de mușchi mari și mici, precum și mușchii de pere, gemeni și de blocare, au apăsat osul femural la cavitatea și capacul articular (cu excepția mușchilor jaggeni) din spate și partea inferioară a articulației. Datorită mușchilor, există o mișcare în jurul celor trei axe principale: extensie flexibilă, aducerea-alocare, rotație, precum și combinații complexe obținute prin adăugarea acestor mișcări.
De la mușchi, originare din coloana vertebrală și bazinul,
larctic,
pear-ca I.
fese mari sunt atașate la osul femural și oferă mișcări în îmbinarea șoldului. Un mușchi lombar mare, care leagă cu iliac, este atașat la o scuipă mică și se îndoaie coapsa, iar cu un picior fix încurajează coloana vertebrală lombară și curge pelvisul împreună cu trunchiul.
Mușchiul interior de blocare este atașat la suprafața interioară a unei scuituri mari, care provine de la marginile orificiului de blocare, la care sunt atașate mușchii twin superior și inferior atunci când părăsesc gaura de însămânțare mică, care sunt, de asemenea, atașate la o scuipă mare mare Și, împreună cu mușchiul de pere, rotiți rața de șold.
Mușchii exteriori ai pelvisului sunt situați în regiunea jagged și pe suprafața sa laterală și urmează oasele centurii pelvine la osul femoral. Ele formează trei straturi
- superficial (boabe mari și o mulțime de fascia coapsei),
- mediu (mediul mediu, mușchi pătrat al șoldului; aceasta include părți extra-mediate ale perelui, mușchiul de blocare internă și ambii mușchi gemeni) și
- adâncime (fese mici și mușchii de blocare exterioară).
Un mușchi foarte puternic mare de corp are o origine largă de la creasta ileonului, suprafața din spate a sacrumului și a cabinei, lianții sacroganți, trece Cosos în jos și rață și este atașat oaselor de boabe ale osului femural. O parte din grinzile sale merge pe o scuipă mare și intră în tractul iliac și tibial de fascia largă. Funcția principală a mușchiului este de a extinde șoldurile și rotația raței sale, în plus, pachetele individuale iau parte la șold (fasciculul frontal) și țineți articulația genunchiului în poziția dispersată datorită tensiunii fascia largă a coapsei. Grinzile reambalate conduc coapsa și, în același timp, rotiți dudorul său.
Muschul mediu jagged provine din osul iliac și cea largă cartea cărții, trece într-un tendon care este atașat la partea superioară și suprafața exterioară a scuipatului mare. Micul mușchi de fese mic este situat sub media, începe pe suprafața exterioară a osului iliac și este atașat la suprafața totală a unei scuibe mari. Acești mușchi demonțin coapsa, grinzile din față oferă rotația interioară, partea din spate este în aer liber.
O tulpină largă a fasciei începe de la anxietatea iliacă superioară anterioară și o parte din creasta adiacentă, se mișcă pe limita treimii superioară și mijlocie a coapsei în tractul ileum-tibial, care este atașat la partea sa distală machioul exterior al osului țintă. Acest mușchi flexează coapsa, stabilizează articulația genunchiului în poziția concediată. În plus, este un picior de alimentare atunci când se utilizează o porțiune a aripii ileale pentru substituirea plastică în zona îmbinării șoldului (sub necroza aseptică a capului femurului, displaziei etc.).
Musculatura pătrată a șoldului și a mușchiului de blocare exterioară oferă rotirea în aer liber a coapsei.
Mușchii coapsei sunt împărțiți în trei grupe:
- front (flexors),
- spate (extensor) și
- Medial (adduri).
Grupul frontal este reprezentat de croitorie și mușchi cu patru capete. Mușchii grupului din spate includ
- dublu-capul
- Semi-uscat I.
- Semi-stewardy. 
Grupul muscular media se compun
- subțire,
- Grebenchy I.
- Conducerea (lungă, scurtă și gratuită).
Mișcările în îmbinarea șoldului sunt posibile în toate direcțiile și într-o cantitate foarte semnificativă. Circumstanțe extrem de favorabile, din punctul de vedere al prevenirii dislocării traumatice, este că o persoană utilizează această mare mișcare foarte rar (dacă nu există persoane ale căror profesii sunt asociate cu necesitatea de a produce o leagăn semnificativ de mișcări - balerine, gimnaste etc.)
Astfel, caracteristicile anatomice-fiziologice ale îmbinării șoldului sunt protejate de articulația de dislocarea traumatică:
1) există o conformare completă a suprafețelor comune;
2) sacul cu ligamente de armare este o formare foarte puternică;
3) mușchii puternici protejează articulația de acțiunea asupra violenței IT;
4) Un volum mare de mișcări în articulație cu nevoi funcționale semnificativ mai mici limitează posibilitățile de formare în articularea extremelor neobișnuite care pot duce la dislocare. 
Cervixul și capul osului femoral constau din țesătură spongioasă acoperită de-a lungul periferiei unei plăci subțiri a substanței osoase compacte (figura 5). Pe suprafața inferioară a gâtului, acest strat este mult mai gros și poartă numele ARC ADAMS, care poate fi folosit ca suport pentru dispozitivul de reținere la fixarea gâtului și a capului femurului în timpul unei fracturi, este foarte puternică și împiedică schimbarea în carte de carte sub influența "forței de tăiere".
În interiorul gâtului femurului (figura 6) există o altă zonă robustă a țesutului osos, numită sprația lui Merkel. Grinzile osoase osoase ale osului femoral au apariția arcului. Țesutul spongios constă dintr-un sistem de barele subțiri situate sub forma unui arcaș prin care greutatea corporală este transmisă pereților tubului osos. Aceste bare transversale sunt aranjate, respectiv, liniile de traiectoriile de compresie și de întindere, cum ar fi suportul și sunt îndreptate spre mijlocul osului, traversează cu axa sub o datorie de 45 ° și între ei la un unghi de 90 ° (Fig.7). O astfel de structură dă puterea semnificativă a gâtului și vă permite să reziste încărcături mari.

Aprovizionarea cu sânge la gâtul și capul osului femoral se efectuează prin numeroasele nave minore terminale, separând de artera mediană și laterală, înconjurau osul femural (figura 8). Șeful osului femoral este alimentat cu sânge prin artera legăturii capului osului femoral, care este impermanent și cu vârsta rolul este redus semnificativ. Ramurile acestei artere se vor termina la începutul capului sub forma unei buclă sau se vor pătrunde în stratul periferic al capului și forma proceselor slabe.

Sursele de alimentare cu sânge la gâtul și capul osului femoral sunt (conform lui A. Shabanov, I.Yu. Kam, 1966, fig.9.1):
- și - din artera ligamentului capului coapsei, este limitat și uneori absent;
- B - Numeroasele nave mari pătrunde din locurile de atașare a capsulei;
- B - de la membrana sinovială trece la vasele mici scurte;
- G - din arterele intraose sunt numeroase și bine dezvoltate;
- D - din locurile de atașare a mușchilor în regiunea de frecvență.
În coapsa intactă, aceste nave sunt anatomie liberă. Încălcarea alimentării cu sânge la fragmentul proximal al osului femoral depinde de localizarea fracturii (figura 9.2):
- Fractură în linia 1 - Aprovizionarea cu sânge datorată grupului A.
- fractura în linia 2 - alimentarea cu sânge datorată grupurilor A + B.
- Fractură în linia 3 - Aprovizionarea cu sânge datorată grupurilor A + B + B + G.
- fractura în linia 4 - alimentarea cu sânge este practic afectată. 
Una dintre principalele cauze ale consolidării lente, formarea articulației false și necroza capului femural este o încălcare a alimentării cu sânge la fragmentul proximal datorită ruperii hranei vaselor sale. La fracturi mari, gâtul scade brusc sau lipsită complet de capul de alimentare cu sânge al osului femoral. Imobilizarea necorespunzătoare sau adaptarea insuficientă a fragmentelor duce la necroza capului și scufundarea gâtului (figura 10).
Articulația de șold are o inervăție bogată, care se desfășoară în detrimentul nervilor periostului, formarea vasculară ocazională, precum și ramurile de trunchiuri nervoase mari: femural, sedilat, blocarea, fese superioară, fesa inferioară și nervi sexuali. Partea din spate a capsulei articulare este inervată de ascensiuni ale nervului de sedare, precum și de boabele superioare și sexul, partea din față este ramura articulară a nervului de blocare.
O grămadă rotundă și o pernă de grăsime sunt inervați de ramura din spate a nervului de blocare, în plus, ramurile nervilor femurali și superioară pot participa la inervarea acestor structuri.

Kinematica îmbinării șoldului. În conformitate cu forma îmbinării șoldului și a stării țesuturilor înconjurătoare, amplitudinea totală maximă
- mișcările de extindere a flexorului este de 140 °,
- Decizie - 75 ° și
- rotație - 90 °.
La mers, amplitudinea mișcărilor în îmbinarea șoldului este semnificativ mai puțin potențial posibilă: mișcările de îndoire și extensibile nu depășesc 50-60 ° cu un minim de conducere și rotație. În viața de zi cu zi, sarcina maximă a motorului care se încadrează pe articulație este asociată cu punerea în pantofi sau șosete și în ansamblu sugerează aproximativ 160-170 ° cu mobilitate totală rezumată, care include îndoirea, plumbul și rotația în aer liber.
Distribuția presiunii în îmbinarea șoldului. Biomecanica îmbinării șoldului este complexă și variază în funcție de poziția persoanei în timpul picioarelor și de mers pe jos.
Distinge faza dublă Pasul atunci când sarcina este distribuită uniform între cele două articulații și o fazăCând greutatea corporală se află pe un picior.
În această etapă, la rândul său, alocați
- sprijin pe călcâi,
- Sprijin pentru întregul picior și
- Împingeți partea din față a piciorului (degete).
În poziția în picioare, întreaga suprafață articulară a capodoperei și aproximativ 70-80% din capul femural este în contact cu cavitatea articulară. Doar suprafața inferioară a capului osului femoral și al complotului din jur fOVEAE CAPIULI FEMORIS rămân încărcate, ceea ce corespunde localizării ligamentului rotund al șoldului și pernei de grăsime din zonă fossae acetabuli. La mers, în timp ce conduceți în articulație, depresia verticală (acoperișul) nu se confruntă cu o încărcătură lungă și numai părțile din față și din spate ale contactului de susținere a capului cu acesta. Folosind endoproteza îmbinării șoldului, sa determinat că presiunea de contact la fund pe parte a depresiei zeului când pacientul a fost introdus de pe scaun mai mult de 18 MPa. Această tranziție de la contactul parțial când articulația se deplasează la piciorul complet pe picior este responsabil pentru schimbarea zonei de încărcare pe capul femurului în timpul mersului pe jos. În prezența discontonismului în timpul mersului, se poate crea o zonă de contact cu presiune ridicată: totuși, acest lucru nu apare datorită faptului că, ca rezultat al deformării celor două straturi ale cartilajului articular și supus creșterii țesutului osos subacmoid Atât zona de contact și congruența suprafețelor comune, au asigurat astfel tranziția de la discontonă în faza de mișcare a articulației la congruență atunci când suportul este pe jos. Această tranziție permite articulației să distribuie mai eficient sarcini mari.
Cu toate acestea, această tranziție de la discontonuna la congruență creează o presiune ridicată în articulație la mers, mai mult de 21 MPa. Această presiune înaltă este bine tolerată de o îmbinare sănătoasă a șoldului, totuși, în prezența displaziei articulare, supraîncărcarea regulată a aceleiași zone de țesut osos conduc la dezvoltarea schimbărilor degenerative-distrofice. În plus, există o întrebare practic semnificativă și dacă această presiune este un factor care să asigure transferul produselor de ștergere din polietilenă (resturi) în țesutul din jurul piciorului și depresiei cativetrice după endoprosthetică.
Distribuția forțelor care acționează asupra îmbinării șoldului. Vederea generală a distribuției forțelor care acționează și a îmbinării șoldului poate fi obținută prin analiza statistică a vectorilor forțelor care acționează asupra articulației într-un plan în timpul suportului piciorului. Celelalte două metode de calculare a forțelor care acționează asupra îmbinării șoldului sugerează măsurarea directă a dispozitivelor implantate sau modelarea matematică a articulațiilor de pe articulație cu una dintre metodele cunoscute. Studiile privind distribuirea încărcăturilor în îmbinarea șoldului sunt importante pentru o mai bună înțelegere a funcției articulației normale și afectate, dezvoltarea unei metode optime de tratament, din punct de vedere al determinării celui mai bun implant, efectuând osteotomie corectivă și Pregătirea programului de reabilitare, precum și a înțelegerii patogenezei procesului patologic în articulația șoldului.

Folosind o analiză statică plană, distribuția încărcăturii în îmbinarea șoldului poate fi reprezentată prin examinarea unui sistem simplu de pârghie. În poziția în picioare cu un suport pe ambele picioare, centrul de gravitație al corpului trece prin discul TH10 și TH11. Perpendicular, coborât din acest punct pe o linie orizontală care leagă centrele de rotație ale capetelor osoase femurale, se împarte în două umeri egale (figura 11). Dacă greutatea corporală (60 kg) este redusă prin scăderea masei picioarelor de până la 40 kg, atunci masa egală cu 20 kg acționează pe fiecare cap al femurului.

Cu o poziție de poziție, centrul de gravitație este mutat la nivelul L3-L4 și își schimbă poziția în funcție de faza pas. În acest caz, două forțe principale sunt pe capul femurului (figura 12):
- forta LA - greutatea corporală minus greutatea piciorului de susținere, acționează vertical prin pârghie b. și
- forta M.care este determinată de eforturile mușchilor care susțin pelvisul și întregul corp în echilibru și acționează asupra centrului de rotație a capului prin pârghie dar, scade pelvisul în jos și lateral.
Raportul dintre pârghie dar și b. este 1: 3. Cunoscând magnitudinea pârghiilor dar și b., puteți calcula cantitatea R.care acționează asupra capului femurului și constă în greutatea greutății corporale și echilibrarea puterii musculare. Cu o singură etapă de fază un pas, suma forțelor actuale față de centrul de rotație a capului este zero, adică. M x a \u003d k x b.
Putere muzicală M. Aceasta face din acțiunea grupului de mușchi și circulară spinării. Grupul pelviothitnic include mm. Gluteus médius et minimus, m. Piriformis, m. Iliopsoas.Forța rezultată este în regiunea unei scuibe mari și îndreptate spre un unghi de 29,3 ° și praful.
Grupul circular spinal este m. Tensor Fasciae Latae, M. Rectus femoris, m. Sartorius.Acesta este situat în zona unei scuibe mici la un unghi de 5,5 °, regizat de opritor și medial. Forța globală de rafinament m trece de la partea de sus în jos, din interiorul raței și formează un unghi de 21 ° cu linia verticală.
La rândul său, puterea M. Pot fi reprezentate ca fiind formate din două componente: forță P.m. îndreptate verticală în jos și putere Qm. - orizontal în direcția laterală. Astfel, următoarele puncte forte acționează asupra centrului de rotație a capului osului femural: P.m. și LA în direcția verticală și caudală și Qm. și direcția orizontală și laterală (figura 13).

În paralel, forțele active K și PM sunt pliate, ca urmare a căreia forța rezultată R, care este îndreptată spre un unghi de 15,4 ° față de linia verticală (Cine este îndreptat spre un colț, la persoana obișnuită? - H.B.)
. Această forță se opune egală și direcțională R1.care presează capul în nașul. La rândul său, în lateral R1. Poate fi reprezentat de două forțe: puterea de a trage capul în nașul ( Qm.) și puterea compresiei capului ( R.). Fiecare dintre aceste forțe se opune echivalent, dar forțele multidirecționale care constituie forța rezultată R.. Este important să vedem diferențele dintre forțele rezultate R. și R1..
Forta R. Îndreptate spre centrul capului și nu depinde de poziția și înclinarea capodoperei. Anti-prevenirea ei R1. - Aceasta este puterea oprimării capului femurului și a acumulării depresiunilor și acționează direct prin arcul capodoperei: forța de stoarcere Q. direcționate paralel cu suprafața cartilajului și cu puterea R. - perpendicular pe această suprafață. Valoarea și direcția lor depind de înclinația capodoperei. Numai atunci când înălțimea capodoperei este orizontală, toate cele patru forțe sunt echilibrate. Dacă arcul de depresie verticală are înclinație craniolaterală (cu o displazie capodoperă), atunci Q. Puterea redusă și predominantă Qm.Direcționate de deplasarea capului osului femur de la capodoperă.
Cu o scădere a forței Q. Există o creștere compensatorie a puterii compresiei capului R.. Este acest dezechilibru al forțelor care duce la o depunere treptată a șefului femurului cu formarea de osteophyte de-a lungul suprafeței inferioare a capului. Cu înclinația craniomedică a capodoperei (consecințele fracturii fundului nașului sau a artritei reumatoide) crește forța Q.care vizează schimbarea capului în interior și a puterii R. scade (fig.14, 15).
Un punct important în evaluarea premiselor biomecanice pentru dezvoltarea multor procese patologice este analiza formulării egalității momentului forțelor. Cu o scădere a distanței dintre scuipa mare și centrul de rotație al capului femural (acest lucru se observă când socha Valga., scurtarea gâtului femural din cauza rănirii sau a mișcat boala Leggy-Calne-Percept etc.) scade umărul A, ceea ce duce la o creștere proporțională a puterii musculare a M și a forței totale R. și R1. care afectează îmbinarea șoldului (conform formulei R \u003d k x b / a).
Cu o creștere a distanței dintre scuipa mare și centrul de rotație al capului femural ( socha Valga.) Umărul manetei forței musculare rezultat crește și, în consecință, scade amploarea forței rezultate din mușchi M..
Prezența unui contract flexibil de conducere a articulației cu instalarea exterioară a piciorului cel mai frecvent în timpul coxartrozei determină o creștere semnificativă a încărcăturii pe îmbinarea șoldului. În același timp, există o înclinare pelviană, ceea ce duce la un sprijin pentru un picior dureros la o deplasare mai semnificativă a centrului de greutate față de membrul inferior neuropal. Ca rezultat, umerii pârghiei de gravitate a pacientului crește, ceea ce înseamnă momentul forței K x B.. În conformitate cu aceasta, este necesară o mare forță musculară pentru echilibrarea articulației. M.Acest lucru, în cele din urmă, crește povara globală a articulației.
Principiile și calculele prezentate ale încărcăturii pe articulația șoldului fac obiectul cazurilor de implantare a articulației artificiale (endoproteza). Datele interesante au fost obținute cu telemetrie triaxială după endoprosticul total al șoldului. În poziția suportului pe două picioare, sarcina dorită pe îmbinare a fost egală cu greutatea corpului. Încărcarea cu o singură treaptă a piciorului a corespuns cu 2,1 greutăți corporale, vârfurile de încărcare au fost observate la mersul pe jos și măsurate de la 2,6 la 2,8 greutate corporală. Măsurătorile telemetrice au evidențiat aspectul forțelor mari care vizează răsucirea cu mișcări rotative în capul și gâtul endoprostei în timpul mișcărilor rotative.
Suntem încântați să vă prezentăm prima rețea socială de susținători ai unui stil de viață sănătos și o platformă cu drepturi depline pentru schimbul de experiență și cunoștințe în tot ceea ce este legat de cuvintele "Sănătate" și "Medicină".
Sarcina noastră este de a crea o atmosferă de pozitiv, bun și sănătate pe site, care vă va ridica starea de spirit, vindecarea și prevenirea, deoarece informațiile și gândurile sunt transformate în evenimente materiale! ;-)
Ne străduim să creăm un portal foarte moral în care va fi frumos să fii cei mai diferiți oameni. Acest lucru contribuie, conform căruia controlul acțiunile tuturor utilizatorilor. În același timp, dorim ca site-ul să fie destul de obiectiv, deschis și democratic. Aici toată lumea are dreptul la declarație de opinie personală, la propria evaluare și de a comenta orice informație. În plus, oricine poate articolul, știrile sau orice alt material în majoritatea secțiunilor site-ului.
Proiect "despre sănătate!" Poziționată ca portal de sănătate și nu despre medicină. În opinia noastră, medicina este o știință cu privire la modul de vindecare de la una sau altă boală, iar sănătatea este rezultatul stilului de viață, în care nu vă îmbolnăviți. Cu cât aveți mai multă sănătate, cu atât mai puțin probabil este să vă îmbolnăviți. Corpul nostru este conceput astfel încât, cu stilul de viață drept, nu ar trebui să răniți deloc. Deci, să vă îmbunătățim sănătatea, în loc să studiem bolile. Există o mulțime de site-uri despre medicină, dar în opinia noastră sunt concepute mai degrabă pentru medici profesioniști decât pentru oamenii obișnuiți. Ne străduim să vorbim despre sănătate cu tine. Nu vrem să scriem multe despre boli și metode de tratament - acest lucru este deja scris suficient. În schimb, vă vom concentra atenția asupra modului în care să nu vă îmbolnăviți.
Suntem interesați de un stil de viață sănătos și vrem să trăim mult timp și fericit. Credem că, de asemenea, nu sunteți indiferenți față de tema unei longevități sănătoase. Prin urmare, dacă doriți să aveți o împrejurimi de oameni sănătoși și cei care o caută, acest site vă va ajuta să rezolvați această sarcină. Planurile noastre includ crearea unei comunități active de oameni care conduc un stil de viață sănătos și, în legătură cu aceasta, suntem încântați să vă oferim următoarele opțiuni:
- creați pagina dvs. cu fotografii personale, blog, forum, calendar și alte secțiuni
Fă ce-ți place și vom încerca să vă oferim toate necesare pentru acest lucru. Ne străduim să facem acest site cel mai confortabil pentru dvs. Există încă o mulțime de noi și interesante în față.
Înregistrați-vă și invitați colegii, prietenii și cei dragi pentru contactul permanent cu ei și schimbul de experiență. Fiți întotdeauna în contact, discutați despre toate știrile și politicile din domeniul sănătății.
Stai cu noi!
