هيكل مفصل الورك. السمات التشريحية والوظيفية لمفصل الورك
خلع مؤلم في الوركخلع الكتف والساعد والترقوة أقل شيوعًا ، ولكن في كثير من الأحيان خلع في اليد وأسفل الساق وعظام القدم. يتقلب ترددها في حدود 5-20 ٪ ويتم تفسيره إلى حد كبير من خلال السمات التشريحية والفسيولوجية ، التي تكتسب معرفتها قيمة عملية كبيرة.
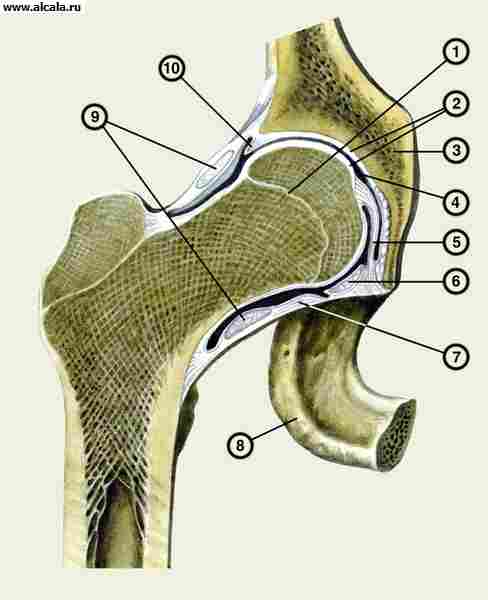
مفصل الورك(الشكل 109) ليس فقط الأكبر ، ولكنه أيضًا الأكثر تعقيدًا في هيكله التشريحي. يتكون من السطح المفصلي لرأس الفخذ ، والذي ، على طوله بالكامل ، باستثناء انخفاض صغير يقع في المركز ، مكان ارتباط الرباط المستدير ، مغطى بالغضروف الزجاجي والحق ، والذي مغطى فقط على طول الجزء المحيطي من السطح الهلالي. الجزء السفلي المركزي من الحق خالي من الغضروف. وهي مصنوعة من الأنسجة الدهنية ومغطاة بغشاء زليلي. عند الحافة الخلفية السفلية منه يوجد شق ، يتم خلاله شد الرباط المستعرض للحُق. يتكون التجويف المفصلي من اندماج عظام الحوض الثلاثة. الحافة العلوية هي الحرقفة ، والحافة الداخلية هي العانة ، والحافة السفلية هي الإسك. من المهم أخذ هذا في الاعتبار عند تحديد موقع الرأس عند خلعه. الشفة الغضروفية للحُق ، التي تربط نفسها على طول الحافة الحرة للتجويف بالكامل وتصل إلى ارتفاع 0.5-0.6 سم ، تزيد من عمق الحُق ، الذي يصل في المتوسط إلى 3 سم وعرض 4.5 سم. الشكل ، يشبه الحق نصف الكرة ، ورأس عظم الفخذ حوالي ثلثيها. تسمح هذه النسبة التشريحية لرأس الفخذ بالغرق أكثر من نصف عمق تجويف الحُق ، مما يوفر حماية موثوقة ضد الإجهاد الميكانيكي ودعمًا جيدًا للطرف السفلي. تطابق الأسطح المفصلية والتوافق شبه الكامل بين حجم الرأس وشكله ، من ناحية ، شكل وسعة وعمق الحُق ، من ناحية أخرى ، يسمح بنقلها من فئة العوامل المؤهبة لأولئك الذين يحمون المفصل من الاضطرابات المحتملة.
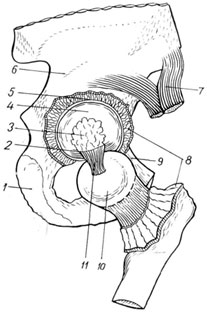
1 - نظام التشغيل ischii ؛
2 - ليج. مستعرضة الحق.
3 - فوسا أسيتابولي مليء بالأنسجة الدهنية.
4 - الوجوه lunata ؛
5 - labrum acetabulare ؛
6 - os ilium
7 - m.rectus femoris ؛
8 - كبسولة مفصلية ؛
9 - نظام التشغيل العانة ؛
10 - رأس الفخذ ؛
11 - الدوري. بوبوفيمورالي
يجب أن يؤخذ في الاعتبار أن محور الرأس والرقبة ، الذي يشكل زاوية عنق الرحم-جسمي من 125-127 درجة في المستوى الأمامي مع الجزء العضلي من الفخذ ، لا يتطابق. غالبًا ما ينحرف محور الرأس والرقبة للأمام وغالبًا ما ينحرف للخلف. علاوة على ذلك ، تختلف زاوية هذا الانحراف بشكل كبير (من 10 إلى 22 درجة).
كبسولة مشتركةيمثل تشكيل ليفي كثيف جدا. بدءًا من محيط الحافة العظمية للحُق ، ينتقل إلى الطرف القريب لعظم الفخذ ويلتصق أمام الخط بين المدور ، وخلفًا - قريبًا إلى حد ما من قمة ما بين المدور. نتيجة لذلك ، فإن السطح الأمامي لعنق الفخذ موجود بالكامل في تجويف المفصل ، والسطح الخلفي هو ثلثي سطحه فقط. الاتجاه الحلزوني للكبسولة وملاءمتها للرقبة ، من ناحية ، كما كانت ، تقوم بربط الرأس في تجويف الحق ، مما يحميها من التلف ، ومن ناحية أخرى ، تحد بشكل كبير من السعة من مفصل الورك (حتى 15-20 مل) ، مما يسبب ألماً حاداً حتى مع نزيف بسيط في تجويف المفصل. الحزم السطحية للطبقة الليفية الخارجية للكبسولة لها اتجاه طولي ، والحزم الأعمق ، المتشابكة مع بعضها البعض ، تخلق قوة إضافية للطبقة الزليلي الرقيق ، في أماكن التعلق التي تتشكل فيها الطيات ، مما يؤدي إلى تخفيف التأثيرات الميكانيكية الموجهة على الأطراف المفصلية.
تختلف قوة كبسولة المفصل في مناطق مختلفة. بعضها لديه تقوية قوية جدًا بواسطة الأربطة المحيطة ، بينما لا يمتلك البعض الآخر هذا التعزيز. والأكثر أهمية هي تلك الأربطة التي تقترب من الكبسولة من جانب عظام الحوض.
الرباط اللفعي الفخذيتقع على السطح الأمامي لمفصل الورك (الشكل 110). بدءًا من قاعدته العريضة عند الحافة السفلية للعمود الفقري الأمامي السفلي من الحرقفة ، يتم توجيهه على شكل مروحة إلى أسفل وإلى الخارج ، مع حزمة جانبية متصلة بالمدور الأكبر والجزء العلوي من الخط بين المدور ، مما يخلق نوعًا من البروز فوق المفصل ، والوسطى ، الذي يتحرك بشكل عمودي أكثر ، عبر مفصل القسم الأمامي ، يعلق على المدور الأصغر والجزء السفلي من الخط بين المدور. السند المحدد هو الأقوى. إنه يحد من امتداد الورك والتقريب والدوران الخارجي للورك ويشارك في الحفاظ على الجذع في وضع الوقوف.
للرباطين الآخرين أيضًا اتجاه حلزوني. يمتد الرباط العاني الفخذي من الفرع العلوي لعظم العانة إلى أسفل وأفقياً ، منسوجًا في كبسولة المفصل ، وينتهي في حزمه عند الحافة الداخلية للخط بين المدور. يحد من التمدد والاختطاف والدوران الداخلي للورك.
الرباط الفخذييقوي الجزء الخلفي من الكبسولة (الشكل 111). يبدأ على السطح الأمامي لجسم الإسك ، حلزونيًا إلى السطح الخلفي ، ثم الجزء العلوي ، ينسج جزئيًا في كبسولة المفصل ويصل إلى قاع الحفرة المدورة. يحد هذا الرباط من التقريب والدوران الداخلي للفخذ. تنتقل ألياف هذه الأربطة جزئيًا إلى الرباط الدائري الموجود في سمك الكبسولة وعلى شكل حلقة تغطي الجزء الأوسط من عنق الفخذ متجهًا نحو العمود الفقري الحرقفي السفلي.
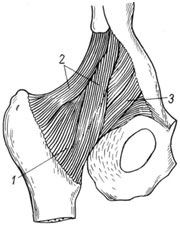
1 - كبسولة مفصلية
2 - ليج. ileofemorale.
3 - ليج. عام

1 - ليج. ischiofemorale.
2 - ليج. iliofemorale.
3 - كبسولة مفصلية
الاتجاه الحلزوني لأربطة مفصل الورك ، مثل الكبسولة نفسها ، يزيد بشكل كبير من قوتها. ومع ذلك ، فإن كبسولة المفصل لها أيضًا نقاط ضعفها. تقع على الحافة الأمامية والداخلية ، بين الأربطة الحرقفية الفخذية والعانة الفخذية ، عند الحافة السفلية ، بالقرب من الثقبة السدادة ، بين الفخذ الفخذي والعاني الفخذي والخلفي بين الفخذ الحرقفي والفخذي الأربطة الفخذية. هذه الأجزاء من الكبسولة خالية من الأربطة المقواة. هم الأضعف ، وعندما تتمزق ، يترك رأس عظم الفخذ تجويف المفصل.
مفصل الورك محمي من جميع الجوانب بواسطة عضلات قوية (الشكل 112) ، والتي تقع مباشرة بجوار كبسولة المفصل. السطح الخارجي الأمامي للمفصل مغطى بالعضلة المستقيمة الفخذية والعضلات القطنية فوق الحرقفية وعضلات الإسكالوب. بشكل أكثر سطحية هي العضلة التي تجهد اللفافة العريضة للفخذ وعضلة سارتوريوس. هذه العضلات لها اتجاه طولي وعندما يتم شد الورك وإجهادها ، فإنها تتلاءم بإحكام مع المفصل ، وخاصة العضلة القطنية الحرقفية ، التي تغطي الجزء الأمامي بالكامل تقريبًا من المفصل ، وعند ثنيها ، فإنها تسترخي ، مما يستلزم فقدان وظيفة حماية المفصل من الخلع المحتمل للرأس من الأمام ... يتم تغطية الظهر والجزء السفلي من المفصل جزئيًا بالعضلات (الشكل 113) ، والتي تعمل بشكل عرضي. جميعها قصيرة نسبيًا ومرفقة في منطقة المدور الأكبر. تكون عضلة الألوية الكبرى مجاورة للحافة العلوية للكبسولة ، وتقع عضلة الكمثري أسفلها قليلاً ، والتي تتداخل تقريبًا مع كبسولة المفصل. تتكون الطبقة الوسطى من العضلة السدادة الداخلية ، والتوائم ، والعضلة المربعة للفخذ وعضلة الألوية المتوسطة ، والعضلة السطحية هي العضلة الألوية الكبيرة. تضغط هذه العضلات على الفخذ مقابل الحُق ، وعندما يتم خلعه ، يقوم الرأس إما بدفع العضلات بعيدًا أو يكسرها.
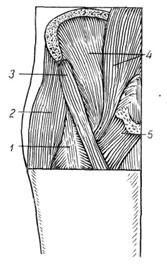
112- طبوغرافيا عضلات مفصل الورك أمامه:
1 - م. الفخذ المستقيمة
2 - م. موتر اللفافة لاتيه ؛
3 - م. سارتوريوس.
4 - م. iliopsoas.
5 - م. pectineus
![]()
113- طبوغرافيا عضلات مفصل الورك من الخلف:
1 - م. الألوية الكبيرة
2 - م. الألوية المتوسطة؛
3 - م. الألوية الصغرى
4 م. الكمثري.
5 - م. سدادي الباطن
6 - م. المربعات الفخذية.
7 - مم. جملي
تعمل العديد من الفروع الوعائية الطرفية كمصادر لإمداد الدم. يلعب دور أساسي في هذا الشريان المحيطي الإنسي للفخذ ، وكذلك الفرع الصاعد للشريان المحيطي الجانبي للفخذ. تتفاغر هذه الأوعية بحرية ، وتوفر التغذية لمحفظة المفصل ، ومن خلالها عنق الفخذ. اكتب أيضًا السفن المتطورة جيدًا هنا. nutritiae ، وكذلك فروع الشريان الألوي السفلي الممتد من المنطقة بين المدور. يشارك أيضًا فرع الشريان السدادي ، الذي يخترق تجويف المفصل تحت الرباط المستعرض ، في إمداد المفصل بالدم. تدفق الدم إلى رأس الفخذ أسوأ بكثير. على ما يبدو ، هذا ما يفسر النخر العقيم الذي ينشأ في كثير من الأحيان ، خاصة مع الاضطرابات المزمنة.
يتم إجراء تعصيب الجزء الأمامي الخارجي من المفصل من خلال فروع العصب الفخذي ، السد الداخلي الأمامي والخلفي - بواسطة فروع العصب الألوي الوركي والمتفوق.
مفصل الوركيشير إلى الجوز ، كونه نوعًا من المفاصل الكروية متعددة المحاور. لديها 3 درجات من حرية الحركة حول 3 محاور رئيسية (الشكل 114). يتم إجراء الانثناء والتمديد حول المحور الأمامي ، والاختطاف والتقريب حول المحور السهمي ، والدوران الخارجي والداخلي حول المحور الرأسي. علاوة على ذلك ، يتم إجراء حركات الدوران على طول قوس 49 درجة (دوران خارجي - بمقدار 13 درجة ، وداخلي - 36 درجة) ، وفي وضع ثني الفخذ والساق بزاوية قائمة ، يصل اتساعها إلى 90 درجة .
شكل 114 مدى الحركة في مفصل الورك: 1 - تمديد ، 2 - ثني ، 3 - دوران داخلي ، 4 - دوران خارجي
يتم إجراء الحركات في المستوى السهمي على شكل قوس من 105-180 درجة ، وفي المستوى الأمامي ، يكون الانثناء ممكنًا حتى يلمس السطح الأمامي للفخذ جدار البطن الأمامي ، ويصل التمدد الزائد إلى 10-15 درجة. الحركة في مفصل الورك ممكنة في جميع الاتجاهات وبكميات كبيرة. ومع ذلك ، في الحياة ، نادرًا ما يتم استخدام مثل هذه الوظيفة الكبيرة ، والتي من شأنها أن تضع مفصل الورك في أي وضع قسري يؤدي إلى الخلع ، حيث لا توجد حاجة لذلك ، أي في هذا المفصل ، لا تتوافق الوظيفة الكبيرة مع الاحتياجات ، والتي تقلل إلى حد كبير من احتمالية حدوث الاضطرابات المؤلمة.
أطلس الاضطرابات الرضحية. م. سينيلو ، 1979
يتكون من حق الحوض ورأس عظم الفخذ. تمر الشفة الليفية الغضروفية على طول حافة الحُق ، مما يؤدي إلى زيادة تطابق الأسطح المفصلية. ت. معززة بالرباط داخل المفصل لرأس الفخذ ، وكذلك من خلال الرباط المستعرض للحق ، الذي يغطي عنق الفخذ ( تين. 12 ). في الخارج ، تتشابك الأربطة القوية الفخذية والعانية والفخذية والوركية الفخذية في الكبسولة. ت. - نوع من المفاصل الكروية (ما يسمى على شكل كوب). في ذلك ، تكون الحركات ممكنة: حول المحور الأمامي (الثني والامتداد) ، حول المحور السهمي (الاختطاف والتقريب) ، حول المحور الرأسي (الدوران الخارجي والداخلي).
إمداد الدم T. مع. يتم إجراؤه من خلال الشرايين التي تنحني حول عظم الفخذ ، من خلال فروع السد و (بشكل غير دائم) من خلال فروع الشرايين المثقبة والأليوية والأعضاء التناسلية الداخلية. يحدث تدفق الدم من خلال الأوردة المحيطة بعظم الفخذ إلى الوريد الفخذي ومن خلال الأوردة السدادة إلى الوريد الحرقفي. يتم إجراء التصريف اللمفاوي في العقد الليمفاوية الموجودة حول الأوعية الحرقفية الخارجية والداخلية. ت. يعصبه الفخذ ، السدادي ، الوركي ، الأعصاب الألوية والتناسلية العلوية والسفلية.
طرق البحث
في الوضع المستقيم ، يتم فحص وضعية المريض وطوله ، وشدة قعس الفقرات القطنية ، وموضع الأطراف بالنسبة للحوض وطولها. على سبيل المثال ، مع خلع الورك الخلقي الثنائي ، قد يحدث فرط تنسج تعويضي. تحديد وجود أعراض Trendelenburg ، والتي لوحظت في انتهاك لدعم الطرف السفلي وضعف عضلات الألوية - في وضع الوقوف على ساق مؤلمة وثني في مفاصل الورك والركبة ، يميل الحوض الآخر إلى الجانب الصحي وثنية الألوية تقع في الأسفل.
في وضع المريض على الظهر ، يتم تحديد الوضع الحقيقي للطرف على جانب الآفة (في هذه الحالة ، من الضروري القضاء على فرط التنسج عن طريق ثني مفاصل الورك والركبة في الطرف المقابل).
يتم فحص حجم الحركات النشطة والسلبية في مفاصل الورك. الجس يحدد موقع المدور الأعظم. عادة ، تقع بشكل متماثل على مستوى خط Roser - Nelaton ، وتربط بين العمود الفقري الحرقفي الأمامي العلوي والحديبة الوركية. عندما يتم إزاحة المدور الأكبر لأعلى ، يتم أيضًا انتهاك تناسق ترتيب خطوط شيماكر (يتم سحبها من المدور الأكبر عبر العمود الفقري العلوي الحرقفي الأمامي على كل جانب إلى التقاطع مع خط الوسط للبطن) ومتساوي الساقين في مثلث براينت. يتم تنفيذ هذا الأخير على النحو التالي: على الخط ، وهو استمرار لمحور الفخذ ويمر على طول سطحه الخارجي من خلال المدور الأكبر ، ينحدر عمودي من العمود الفقري الحرقفي الأمامي العلوي ؛ السطر الثاني يربط بين العمود الفقري الحرقفي الأمامي العلوي وقمة المدور الأكبر. عادةً ما تكون المسافة من قمة المدور الأكبر إلى نقطة تقاطع الخط العمودي مع الخط الذي يمثل استمرارًا لمحور الفخذ مساوية لطول العمود المنخفض. في الأطفال حديثي الولادة ، بالإضافة إلى قياس طول الأطراف السفلية وتحديد مدى الحركة في مفاصل الورك ، من الضروري التحقق من عمق وتناسق الطيات الأربية والفخذية والألوية.
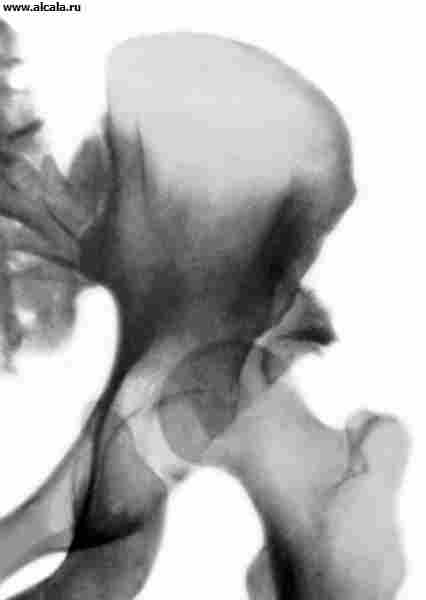
دور كبير في تشخيص الآفات T. الصفحة. يلعب فحص الأشعة السينية. يرجع ذلك إلى حقيقة أنه في تكوين T. s. العظام ذات الشكل غير المنتظم متضمنة ، وتعتمد صورة الإسقاط بالأشعة السينية على موضع المريض (الشكل 3). يتم التحقق من صحة التمديد من خلال توحيد ملامح الثقوب السدادة ، وتماثل موضع الثقوب العجزية ، وتوحيد فجوة الأشعة السينية للمفاصل العجزي الحرقفي وحجم أجنحة العظام الحرقفية . من الضروري أيضًا مراعاة الخصائص المرتبطة بالعمر المرتبطة بالتحولات الهيكلية للعظام التي تشكل مفصل الورك.
رأس عظم الفخذ عند الأطفال حديثي الولادة غضروفي. تظهر نواة التعظم في النصف الأول من العام (من 4 إلى 6 أشهر) ، حيث تزداد بنحو 10 مرات بعمر 5-6. يستمر نمو عنق الفخذ حتى 18-20 سنة. في السنة الأولى من العمر ، يبلغ متوسط زاوية عنق الرحم - الجسمي 140 درجة. يتكون الحُق من عظم الحرقفة والعانة والإسك والغضروف على شكل حرف U الذي يربطهم. يحدث الالتحام الكامل للعظام في الحُق في سن 14-17.
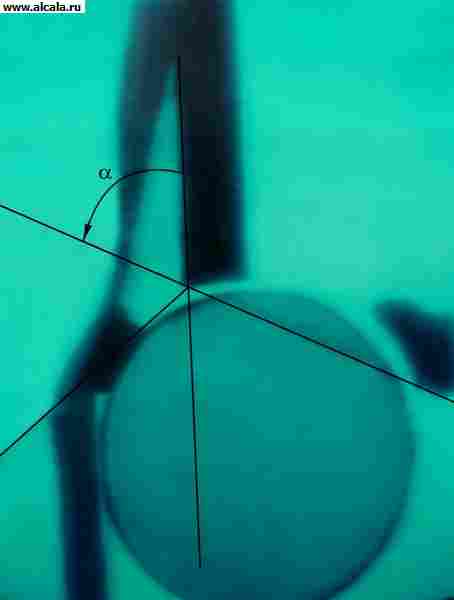
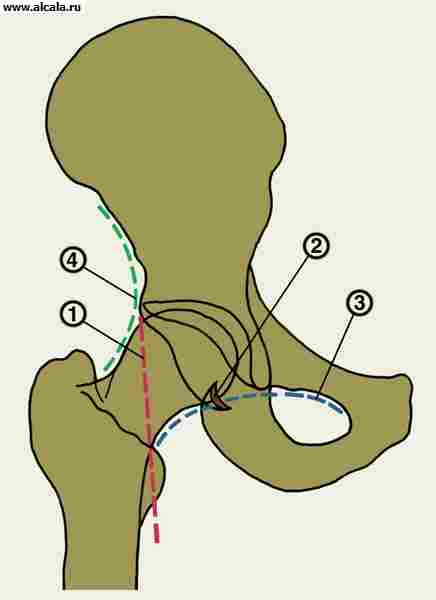
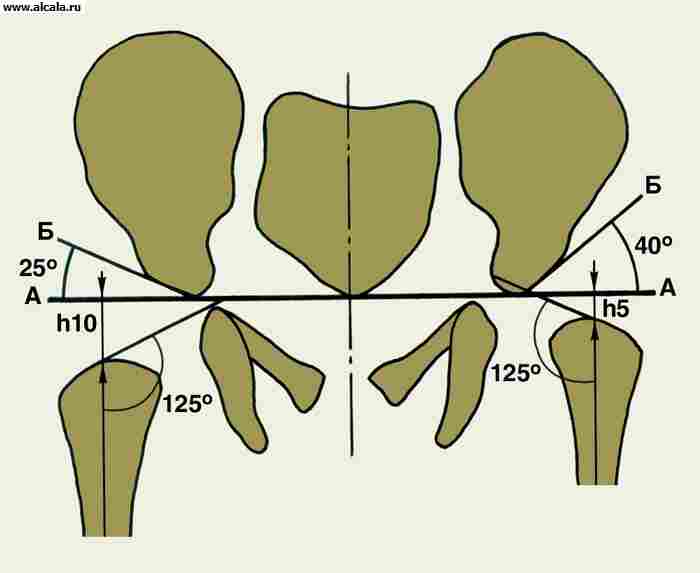
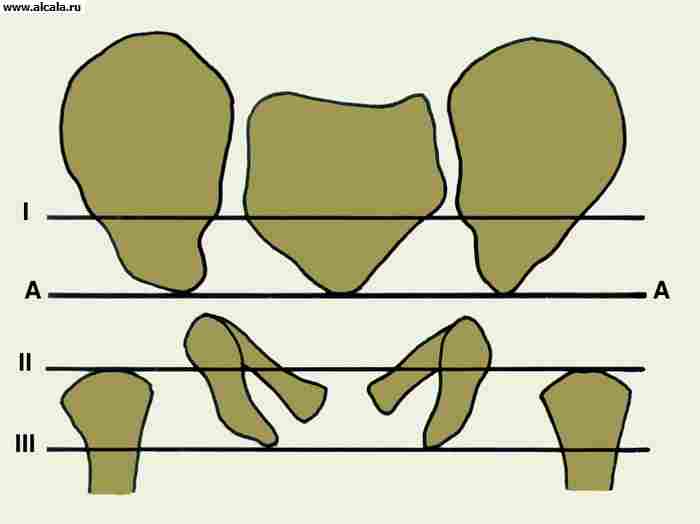
لتحديد نسبة عناصر T. مع. تستخدم العديد من المعالم ( تين. 3 ، 4 ، 5 ). لذلك ، فإن الجدار الداخلي (السفلي) للحُق والجدار الذي يحد من تجويف الحوض في هذه المنطقة ، يشكلان "دمعة". تقع رؤوس الفخذ عادة على نفس المسافة من "شكل الدمعة". كما يُسقط بشكل متناظر على الربع الداخلي السفلي لرأس الفخذ "شكل الهلال" ، الذي يتكون من الأخدود بين الجزء الخلفي من السطح شبه القمري وجسم الحرقفة. خط عمودي (خط أومبريدان) ، ينخفض من النقطة الخارجية للحافة العلوية للحُق ، ويمتد خارج رأس الفخذ أو من خلال الجزء الخارجي منه. يمر الخط المقوس (خط Shenton) بسلاسة من المحيط السفلي لعنق الفخذ إلى الحافة العلوية لفتحة السد. الزاوية المتكونة من الخط الأفقي (خط Hilgenreiner) ، المرسومة من خلال المقاطع المتماثلة للغضروف على شكل حرف Y على كلا الجانبين ، والخط الذي يمر عبر النقاط الخارجية والداخلية للقبو الحق ، لا تتجاوز 22-26 درجة (الشكل 5). تشير الزيادة في الزاوية إلى منحدر (تخلف) لسقف الحق. يشير إزاحة رأس الفخذ فيما يتعلق بالمعالم المدرجة إلى وجود خلع جزئي أو خلع. يمكن أن يكون لدى البالغين تكوينات عظمية إضافية للصفحة T. (الشكل 6).
علم الأمراض
عيوب النموتشمل خلل التنسج T.'s بالصفحة ، التقوس الخلقي وتشوهات إبهام القدم الأروح في عنق الفخذ.
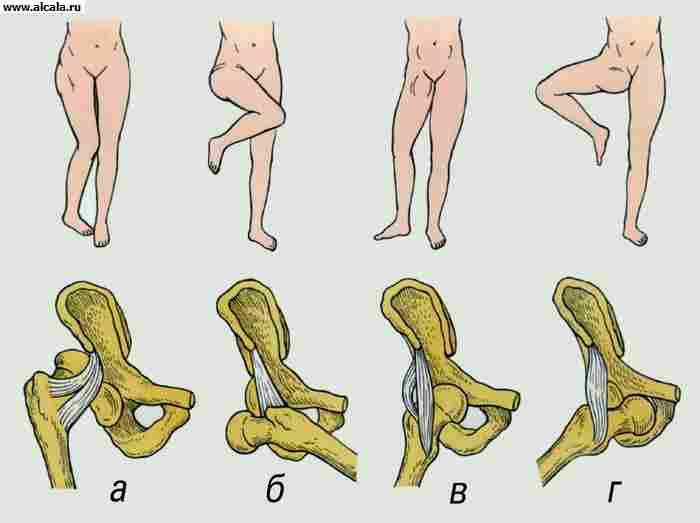
النمو الشاذمن مفصل الورك يتجلى في تخلف الحُق وعظم الفخذ القريب. من بين أمراض العظام الأخرى عند الأطفال حديثي الولادة ، فإنها تحتل المرتبة الأولى (من 5 إلى 16 لكل 1000 مولود جديد). حدوث ولادة أطفال مصابين بخلل التنسج T. s. يزداد مع الوراثة غير المواتية ، الوالدين المسنين ، الأمراض المعدية للأم ، اعتلال الغدد الصماء ، تسمم النساء الحوامل ، عرض المقعد للجنين. يتم إيلاء المزيد والمزيد من الاهتمام للتأثير المسخ للإشعاع المؤين. يحدث خلل التنسج في الرحم وهو أولي ، ويحدث إزاحة رأس الفخذ (خلع جزئي أو خلع) مرة ثانية ، عادةً في فترة ما بعد الولادة. مع تقدم العمر ، يزداد عدد الخلع الجزئي والاضطرابات.
هناك ثلاث درجات من خلل التنسج في T.: ما قبل الخلع ، خلع جزئي وخلع. العلامات السريرية الأكثر شيوعًا لخلل التنسج الوركي ، والتي يمكن اكتشافها في الأشهر الأولى من حياة الطفل ، هي أعراض الانزلاق ، أو أعراض "النقر" ، وتقييد الاختطاف السلبي للورك على الجانب المصاب ، وعدم تناسق طيات الجلد على فخذي الطفل ، وتقصير الطرف السفلي بالكامل ، وتركيب الطرف السفلي في وضع الدوران الخارجي.
في الأطفال الذين تزيد أعمارهم عن سنة واحدة ، مع خلع أحادي الجانب ، لوحظ عدم الاستقرار أو العرج عند المشي ، ومع الخلع الثنائي ، يلاحظ التمايل ، ما يسمى بطة ، المشي. العلامة الكلاسيكية للخلع المتشكل هي أحد أعراض ترندلينبورغ الإيجابية. بالإضافة إلى ذلك ، مع الضغط على العقدة ، يتم تحديد زيادة حركة المدور الأكبر في الاتجاه الطولي وإزاحته لأعلى. عادة ، يتم ملامسة رأس عظم الفخذ على مستوى نبض الشريان الفخذي ؛ في حالة خلع الورك ، لا يكون الرأس محسوسًا في هذا المكان.
في تشخيص خلل التنسج T. p. يلعب فحص الأشعة السينية دورًا مهمًا. تعتبر العلامات الإشعاعية المبكرة لهذا المرض زيادة في منحدر سقف الحُق ، وإزاحة الطرف القريب لعظم الفخذ إلى الخارج وإلى الأعلى بالنسبة إلى الحُق ، وتأخر ظهور ونقص تنسج نواة تعظم الفخذ رأس.
في الأطفال الذين تزيد أعمارهم عن سنة واحدة ، يتم تمييز 5 درجات من خلل التنسج T.: يقع رأس عظم الفخذ بشكل جانبي ، ولكن على مستوى التجويف (الدرجة الأولى) ؛ يقع الرأس فوق الخط الأفقي للغضروف على شكل Y في الجزء العلوي من الحق (الصف الثاني) ؛ يقع الرأس فوق حاجب الحق ، ومن الممكن تكوين تجويف جديد (الدرجة الثالثة) ؛ الرأس بأكمله مغطى بظل جناح الحرقفة (الدرجة الرابعة) ؛ موضع مرتفع للغاية لرأس الفخذ أعلى الجناح الحرقفي (الصف الخامس).
عند حديثي الولادة والأطفال أقل من عام واحد ، لتحديد الاضطرابات التطورية لـ T. s. كما تستخدم الموجات فوق الصوتية (الموجات فوق الصوتية). تتمثل المزايا الرئيسية لهذه الطريقة في عدم إضرارها بالمريض ، وتصور هياكل الأنسجة الرخوة التي تشكل المفصل في هذا العمر. بمساعدة التصوير بالموجات فوق الصوتية ، تتم مراقبة تطور المفصل ديناميكيًا أثناء نمو الطفل وعلاجه. يحدد الموجات فوق الصوتية درجة تكوين العظام والأجزاء الغضروفية من سقف الحُق ، وموقع الحوف (الجزء الغضروفي من الحق) ، وكذلك ظهور نوى التعظم في رأس عظم الفخذ. للتقييم الكمي لبيانات البحث بالموجات فوق الصوتية ، يتم رسم 3 خطوط مساعدة: الخط الرئيسي الموازي لجناح الحرقفة ؛ خط من الحافة السفلية للتجويف إلى الحافة العلوية ؛ خط من الحافة العظمية العلوية لسقف الحُق إلى منتصف الحوف. تحدد الزاوية المكونة من الخط الرئيسي وخط السقف العظمي درجة تطور سقف العظم. تحدد الزاوية المكونة من الخط الرئيسي وخط السقف الغضروفي درجة تطور الجزء الغضروفي من سقف الحُق. اعتمادا على الصورة بالموجات فوق الصوتية T. s. ونسبة قيم هذه الزوايا ، يتم تقسيم جميع المفاصل إلى 4 أنواع ، في كل منها يتم تمييز الأنواع الفرعية. المفصل الذي يتكون بشكل طبيعي يتوافق مع النوع 1 ، النوعين الفرعيين A و B ( تين. 7 ، 8 ). تم اكتشاف النوع 2 أ (الشكل 9) عند الأطفال دون سن 3 أشهر مع تأخر فسيولوجي في تعظم سقف الحُق. النوع 2 ب ( تين. 9 ، ز ) عند الأطفال بعد سن 3 أشهر ، فإن تطور المفصل عند هؤلاء الأطفال يتطلب إشراف جراح العظام. النوع 2 C يتوافق مع الخلع المسبق للورك ، يحتاج هؤلاء الأطفال إلى علاج لضمان التطور السليم للمفصل. النوع 3 أ (الشكل 10) يتوافق مع خلع الورك ، وفي هذه الحالة يتم تحديد الهيكل الطبيعي للجزء الغضروفي من سقف الحق بالموجات فوق الصوتية. في النوع 3 ب (الشكل 11) ، توجد علامات على حدوث تغييرات في هذا الهيكل ، وهي علامة تنبؤية سيئة. النوع 4 - الخلع ، رأس عظم الفخذ خارج الحُق (الشكل 12).
علاج خلل التنسج T. الصفحة. تبدأ من لحظة اكتشاف التغيرات المرضية. يتم إعطاء الأطفال حديثي الولادة من الأيام الأولى للقضاء على تقلص العضلات المقربة تمارين علاجية ، والتي تتمثل في شد الساقين المثنية عند مفاصل الركبة والورك. يجب أن تكون القماط فضفاضة. لإبقائهم في وضع مطلق ، يتم استخدام وسادات مختلفة ووسادة ومغلف Freyki. للغرض نفسه ، يتم استخدام إطارات وظيفية منزلقة (اختطاف) CITO وغيرها ، والتي تحتفظ بإمكانية الحركة في مفاصل الأطراف السفلية (باستثناء تقريب الوركين) ، مما يساهم في تكوين سقف الحق. السن الأنسب لبدء العلاج الوظيفي للأطفال هو من 2-3 أسابيع إلى 5-6 أشهر. تتم إزالة جبيرة الاختطاف في المتوسط بعد 4-7 أشهر. يتم تحديد مدة العلاج من خلال توقيت تكوين سقف الحُق. مع بدء العلاج مبكرًا ، يقف المرضى الذين يعانون من خلل التنسج أو خلع جزئي على أقدامهم ويبدأون في المشي في نفس الوقت مع الأطفال الأصحاء. يمكن تحقيق نتائج مرضية باستخدام جبيرة الاختطاف في السنة الثانية من حياة الطفل.
في حالة خلع الورك مع وضع رأس مرتفع وتقلص حاد للعضلات المقربة (أي في أغلب الأحيان مع التشخيص المتأخر) ، يجب أن يبدأ العلاج فورًا بجر عمودي باستخدام جبيرة إبعاد. زيادة الحمل تدريجيًا وزيادة درجة تكاثر الأطراف. يجب أن يبدأ التمدد بوزن خفيف (300-500 جم) لكل رجل ، ويزيده يوميًا بمقدار 100-200 جم ، ويتم تحديد الوزن الأقصى حسب موضع الأرداف (عند رفعهما فوق السرير). فترة تطبيق الجر من 3 إلى 12 أسبوعًا. مع العلاج المبكر لخلع الورك الخلقي ، يقف المرضى على أقدامهم وهم لا يزالون يرتدون جبيرة الاختطاف في سن 8-11 شهرًا. يبدأون في المشي إما بالجبيرة أو بعد إزالتها ، عادة في سن 12-15 شهرًا. ومع ذلك ، فإن الطرق المحافظة لعلاج خلل التنسج T.'s مع. ليست فعالة دائمًا ، على سبيل المثال في حالة توسط كبسولة المفصل. يتم إجراء التدخلات الجراحية لمعظم الاضطرابات عند الأطفال الذين تزيد أعمارهم عن عامين. يُشار أيضًا إلى العلاج الجراحي للخلع غير القابل للاختزال بالفعل في سن 1-2 سنوات ، وكذلك للمضاعفات التي لوحظت بعد الاضطرابات التي تم تقليلها سابقًا باستخدام الطرق المحافظة.
تنقسم جميع التدخلات الجراحية للخلع الخلقي للورك إلى داخل المفصل وخارج المفصل. تشمل العمليات داخل المفصل بضع المحفظة الأمامية لودلوف ، التخفيض المفتوح دون تعميق التجويف ، التخفيض المفتوح مع انخفاضات التجويف ، التصغير المفتوح مع قطع العظم التصحيحي للورك ، جراحة Scagletti ، إلخ. العمليات خارج المفصل هي عمليات ترميمية على أساس الحرقفة ، عمليات ترميمية في الطرف العلوي (قطع العظم المتنوع والمتغير للانعكاس) ، العمليات الملطفة.
مع الحُق المشكل جيدًا ورأس الفخذ المتطور ، يمكن تقليل الفتح البسيط. تكون العملية فعالة في سن 2-4 سنوات مع التواء خفيف لعنق الفخذ. في حالة التخلف عن T. s. يتم الجمع بين التخفيض المفتوح للخلع مع تعميق الاكتئاب أو تكوين الحافة العلوية.
مع خلع جزئي في الورك ، وعدم استقرار الصفحة T. في الأطفال الذين تتراوح أعمارهم بين 3 إلى 5 سنوات ، في 2/3 من الحالات يكون سببها انتهاك لتطور عظم الفخذ القريب وفقط في 1/3 - بسبب التخلف في الحافة العلوية الأمامية للحق. في سن 7-8 ، بالفعل في 50٪ من الحالات ، وبحلول سن 10-12 ، في حوالي 100٪ من الحالات ، يُشار إلى التدخل الجراحي ليس فقط على الفخذ ، ولكن أيضًا على الجزء الحوضي للمفصل .
مع التخلف المعتدل للحُق عند الأطفال دون سن 7-8 سنوات ، تكون قطع العظم الكاملة في منطقة قاعدة الحرقفة فعالة. تتضمن عملية خياري إزاحة رأس الفخذ مع الحُق إلى الداخل بعد قطع العظم ، عملية سالتر - انعكاس التجويف الخارجي (في السنوات الأخيرة كان يُفضل). مع التجويف الضحل ، يتم استخدام قطع عظم مزدوج للحوض وفقًا لـ Pozdnikin (أيضًا في سن 7 سنوات) ورأب الحُق حول المحفظة وفقًا لـ Pemberton و Korzh وما إلى ذلك (حتى 8-12 عامًا). في المراهقين والبالغين الذين يعانون من خلع جزئي في رأس الفخذ ، لوحظت نتائج مرضية مع قطع العظم التصحيحي لعظم الفخذ لتوسيط الرأس وقطع عظم الحوض وفقًا لأندريانوف (بلاستيك سقف التجويف).
مع وضع الرأس المرتفع ، التهاب المفاصل الجديد ، فإن تخفيضه الجراحي من سن 8-10 ليس واعدًا للغاية ، ومن الملائم إجراء قطع العظم المزدوج التصحيحي تحت المدور مع الإطالة وفقًا لشانتس - إليزاروف - كابلونوف ، مما يسمح بإنشاء نقطة دعم إضافية ، والحفاظ على الحركة في حالة التهاب المفاصل الجديد والقضاء على التقصير الوظيفي للطرف.
تُستخدم تمارين العلاج الطبيعي في جميع مراحل العلاج المحافظ والجراحي لخلع الورك الخلقي. تتمثل المهام العامة لاستخدام علاجات العلاج بالتمارين في تنشيط نشاط الأنظمة الرئيسية للجسم والوقاية من المضاعفات المرتبطة بنقص الحركة ؛ تحسين ظروف الدورة الدموية في المفصل والأطراف السفلية: استعادة الاضطرابات الديناميكية الثابتة للجهاز العضلي الهيكلي (استعادة الحركة في مفصل الورك وتقوية مجموعات العضلات حول المفصل). يجب إبلاغ والدي الطفل بالحاجة إلى أداء تمارين خاصة بشكل متكرر طوال اليوم طوال فترة العلاج.
خلال فترة تثبيت أطراف الطفل بأجهزة تقويم أو جبائر مختلفة ، تهدف تمارين بدنية خاصة إلى تقوية عضلات الفخذ المبعدة. يوصى بالحركات السلبية والإيجابية - السلبية للأطفال دون سن 3 سنوات. للاختطاف. في الأشهر الأولى من الحياة ، يتم استخدام تمارين الانعكاس. في سن أكبر ، يتم إجراء التمارين بشكل مستقل مع زيادة الحمل تدريجياً ، على سبيل المثال ، يتم إجراء التخفيف الحر للساق المثنية عند مفاصل الركبة بمقاومة خارجية إضافية للحركة بسبب أيدي أخصائي المنهج أو الأم ، شد الضمادة المطاطية التي يتم ربط الوركين بها على مستوى مفاصل الركبة. يتم إجراء تمارين خاصة عدة مرات في اليوم جنبًا إلى جنب مع تدليك الاسترخاء الخفيف (التمسيد السطحي ، الاهتزاز) لعضلات الفخذ المقربة. بالإضافة إلى التمارين الخاصة الموضحة أعلاه ، يتم إجراء تمارين التنفس والنمو العام لحزام الأطراف العلوية.
بعد الانتهاء من العلاج بأجهزة التقويم أو الجبائر ، من الضروري إجراء دورة من التدليك اليدوي (12-15 إجراء) لعضلات الألوية والساقين. يوصى بركوب الدراجات مع دواسات متباعدة على نطاق واسع وممارسة الرياضة في الماء الدافئ والسباحة وممارسة الرياضة بانتظام تهدف الجمباز العلاجي إلى استعادة وظيفة المفصل وزيادة ثباته. تُستخدم التدريبات المجانية للثني والإطالة والاختطاف والدوران الداخلي في T. with. في وضع الاستلقاء: في الوقت نفسه ، توصف التدريبات لتقوية خاطفي الفخذ. يجب ألا تجبر طفلك على المشي. سوف ينهض ويمشي بمفرده عندما يكون جهازه العصبي العضلي جاهزًا للتحميل العمودي.
الغرض الرئيسي من العلاج التأهيلي بعد العمليات داخل المفصل على صفحة T. هو تهيئة الظروف لإعادة هيكلة العناصر الهيكلية للمفصل ووظائفه. تتمثل المهام الخاصة للعلاجات المستخدمة في العلاج بالتمارين في استعادة حركة المفاصل ، وتدريب العضلات حول المفصل ، والتحضير التدريجي لأداء الوظائف الداعمة والحركية.
في الطرق الجراحية لعلاج الخلع الخلقي للورك في فترة ما بعد الجراحة (الشلل) ، يتم استخدام تمارين التنفس التنموية العامة ، وتوتر العضلات متساوي القياس تحت الجبس ، والحركة الحرة والحرة في المفاصل غير الثابتة.
بعد إنهاء التثبيت أو استخدام تخليق العظم المستقر لقطع عظم الورك أو الحوض ، تهدف التمارين البدنية إلى استعادة أسرع لوظيفة المفصل. لهذا الغرض ، يتم إجراء حركات ميسرة (نشطة مع المساعدة الذاتية) في مفصل الورك ، وتمارين بدنية في حمام العلاج المائي مع التدليك اليدوي وتحت الماء. مع استعادة الحركة في المفصل ، تتم إضافة التمارين التي تهدف إلى تقوية مجموعات العضلات حول المفصل والتحفيز الكهربائي لعضلات الألوية. يجب أن نتذكر أنه نتيجة قطع عظم الفخذ ، قد تتحرك نقاط التعلق للعضلات المبعدة للفخذ والدوارات الخارجية ، مما يؤدي إلى فشلها الوظيفي. لذلك ، يتم إيلاء الكثير من الاهتمام للتمارين البدنية الخاصة التي تهدف إلى تدريب خاطفي الورك على المقاومة المتزايدة تدريجياً. يتم إجراء التمارين العلاجية في وضعية الاستلقاء ، على الجانب ، على المعدة ، وكذلك في وضعية الركبة والرسغ (على أربع). يزداد الحمل المحوري على الساق تدريجياً مع الحركة الجيدة ووظيفة العضلات الألوية واستعادة الهيكل العظمي لرأس الفخذ.
تشوه التقوس في عنق الفخذ(سوخا فارا) يتجلى من خلال انخفاض وظيفي في زاوية عمود عنق الرحم. يعتمد على إعادة الهيكلة المرضية على طول عنق عظم الفخذ أو مباشرة في منطقة منطقة النمو. يتم ملاحظة العرج ، والتقصير النسبي للطرف السفلي ، ودورانه الخارجي وتقريبه سريريًا. أعراض ترندلينبورغ إيجابية. تم إزاحة المدور الأكبر فوق خط Roser-Nelatin ، وانكسر تناظر خط Shemaker وخط متساوي الساقين لمثلث Bryant. الحركات في T. s. محدودة ، ولا سيما التناوب الداخلي والاختطاف.
في مرحلة الطفولة المبكرة ، تُبذل محاولات لوقف تقدم إعادة الهيكلة المرضية في منطقة عنق الفخذ عن طريق التفريغ المطول للمفصل جنبًا إلى جنب مع التمارين العلاجية والعلاج الطبيعي والعلاج بالمنتجع الصحي. العلاج التحفظي فعال فقط مع التشخيص المبكر. في الأطفال الأكبر سنًا والبالغين ، يتم إجراء قطع العظم التصحيحي لعظم الفخذ القريب أو العمليات التي تهدف إلى استعادة دعمه.
أروح خلقي(المحراث) يتميز بزيادة زاوية عنق الرحم ، وهو أقل شيوعًا. سريريًا ، هناك موقع أقل للمدور الكبير ، وبعض إطالة الطرف. في حالة ضعف الوظيفة ، تتم الإشارة إلى قطع العظم المتغير بين المتعامدين.
تلفمفصل الورك - كدمات ، خلع مؤلم في الورك ، كسور في الرأس وعنق عظم الفخذ ، الحق. تتجلى الكدمات من خلال وجع موضعي ، وتقييد الحركة في المفصل. من الممكن حدوث نزيف في الأنسجة الرخوة ، ورم دموي بين العضلات ، والعلاج تحفظي.
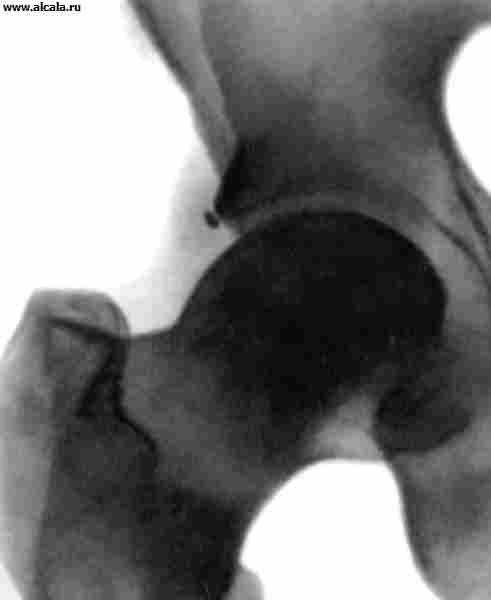
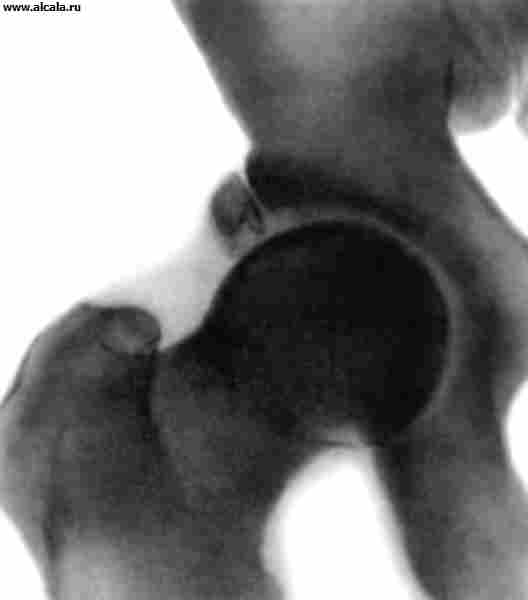
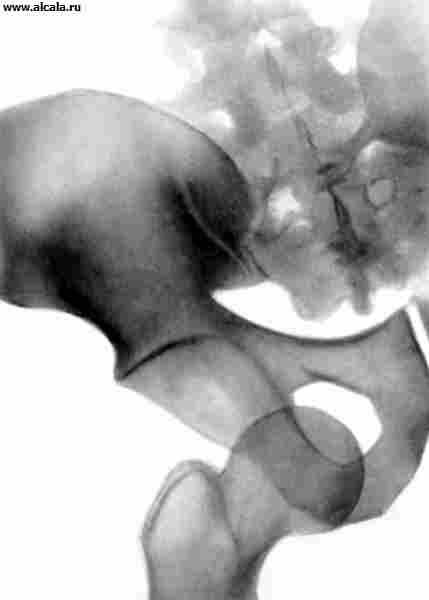
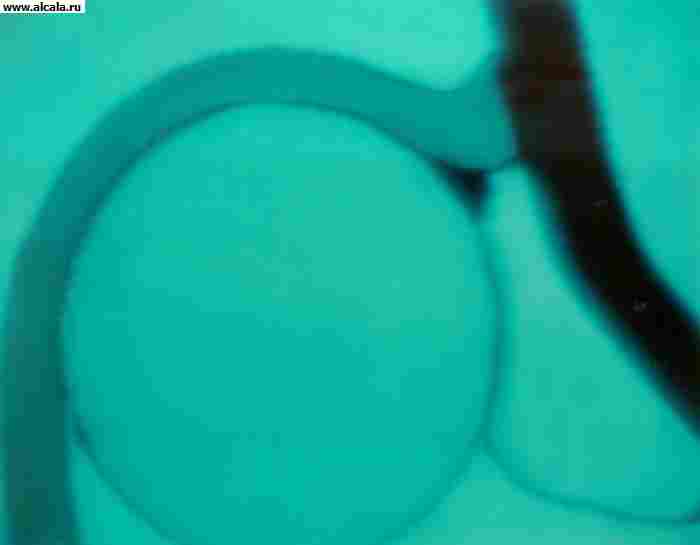
عادة ما تحدث خلع مفصل الورك نتيجة إصابة غير مباشرة. اعتمادًا على موضع رأس الفخذ فيما يتعلق بالحُق ، يتم تمييز الاضطرابات الخلفية والأمامية والمركزية (الشكل 13). بالإضافة إلى الألم وتقييد وظيفة المفصل ، فإن الوضع القسري للطرف يجذب الانتباه (انظر الخلع). في حالات الخلع الخلفي ، يكون الطرف في وضع الانثناء والتقريب والدوران الداخلي ؛ في الأمام ، يتم تقويمه (أو ثنيه قليلاً) ، ويتم اختطافه وتدويره للخارج. في كثير من الأحيان يمكن ملامسة رأس عظم الفخذ. مع الخلع المركزي مع بروز الرأس ، لوحظ تراجع المدور الأكبر.
في الصور الشعاعية ، تم العثور على رأس الفخذ خارج الحُق. تتميز الاضطرابات الخلفية بزيادة في طول صورة الأشعة السينية لعنق الفخذ (نتيجة دورانها الداخلي) ، بالنسبة للخلع الأمامي ، وزيادة حجم المدور الأصغر ، وانخفاض الإسقاط في الرقبة الطول ، وزيادة في زاوية عنق الرحم - الحجاب الحاجز (علامات الدوران الخارجي لعظم الفخذ). مع الخلع المركزي ، تتميز الشقوق في الجزء السفلي من التجويف والكسور المفتتة مع بروز الرأس.
يتم علاج الضحايا في المستشفى. قبل النقل ، يتم إجراء التثبيت دون تغيير الوضع الثابت للطرف. مع خلع الورك الجديد ، يتم إجراء التخفيض في كثير من الأحيان باستخدام طريقة Kocher. يتم التفريغ اللاحق للمفصل باستخدام الجر الهيكلي بحمل 3-4 كجم. يُسمح بالمشي بالعكازات بعد 5-6 أسابيع ، وتحميل الطرف - في موعد لا يتجاوز 3-4 أشهر. مع وجود شقوق في الجزء السفلي من الحُق ، يتم تفريغ الجر الهيكلي على طول محور الفخذ. في حالة حدوث كسور مع بروز في الرأس ، لاستخراجها ، فإنها تلجأ إلى الشد على طول محور عنق الفخذ.
خلال فترة بقاء المريض على الجر الهيكلي بعد خلع الورك الرضحي ، تهدف التمارين البدنية إلى منع حدوث مضاعفات تورم ، وتحسين الدورة الدموية في الأطراف. على خلفية تمارين النمو العامة ، تُستخدم الحركات الحرة في جميع مفاصل الأطراف السليمة ومفصل الكاحل للساق المصابة ، والتوتر قصير المدى لعضلات الفخذ ، وعضلات الألوية على الجانب المصاب.
بعد إزالة الجر ، يُسمح بالسير باستخدام العكازات مع وجود حمل جزئي على الساق. تتم استعادة حركة المفاصل بالتوازي مع زيادة ثباتها عن طريق تقوية الجهاز العضلي الرباطي. لزيادة الحركة في المفصل في وضع الاستلقاء الأولي ، يتم إجراء حركات حرة (ثني ، تمديد ، اختطاف ، دوران) في مفصل الورك دون رفع القدم عن السرير أو الأريكة (الشكل 14). لتقوية العضلات ، يتم استخدام شد متساوي القياس لفترات طويلة لعضلات الألوية وعضلات الفخذ ، والإمساك الثابت بالأرجل المرتفعة والمبعثرة وغير المثنية ، وما إلى ذلك (الشكل 15). لا يُسمح بأداء حركات التأرجح وشد الجهاز الرباطي للمفصل ، وكذلك تدريب العضلات بحمل محوري على الساق.
مع كسر خلع T. s. تهدف الجمباز العلاجي إلى منع تطور داء مفصل الستر التالي للرضح. يوصى بتفريغ المفصل بعكازات لفترة أطول (حتى 6 أشهر بعد الإصابة). في المستقبل ، مع المشي المطول ووجود متلازمة الألم ، يوصى بالمشي مع دعم إضافي على العصا.
بعد إنهاء التثبيت ، يتم عرض التمارين البدنية في الماء باستخدام تمارين بجانب المسبح وعناصر السباحة ، وتدليك يدوي تحت الماء لعضلات الألوية وعضلات الفخذ ، والعلاج الحراري ، والموجات فوق الصوتية. تُجرى الجمباز العلاجي في وضعية الاستلقاء على الجانب والبطن باستخدام الحركات الحرة في مفصل الورك. لتقوية عضلات الفخذ ، يتم استخدام الوضع الأولي للوقوف على ساق صحية على المنصة. يتم تثبيت الساق المرتفعة للأمام (للجانب ، للخلف) لمدة 3-5 ثوانٍ ، بالتناوب مع حركات التأرجح الحرة للساق المريحة. في المستقبل ، عند إجراء هذه التمارين على مفصل الكاحل ، يتم تقوية الكفة بحمل يتراوح بين 250 و 500 جرام ، وفي العيادات الخارجية ، من الضروري تكرار دورات العلاج 1-2 مرات في السنة.
الأمراض.التغييرات الالتهابية في صفحة T. في الغالب من أصل معدي (انظر. Coxitis) ، يمكن أن تستمر مع غلبة العمليات النضحية أو التكاثرية. احتمال وجود آفة أولية في الغشاء الزليلي مع مشاركة لاحقة لرأس الفخذ والحُق في العملية ، أو ثانوية (أشكال العظام الأولية من التهاب الفخذ)
أولى المظاهر السريرية هي الألم في منطقة المفصل ، وتقييد الحركة مع تكوين تقلص عضلي المنشأ ، وزيادة درجة الحرارة الموضعية. مع التهاب السموم القيحي والسل ، يحدث المزيد من تدمير الهياكل العظمية ، غالبًا مع خلع في الورك ، وتقصير الطرف وتقوية وضعه الشرير. غالبًا ما تكون نتيجة التهاب الورم القيحي هي خلل عظمي في الموضع المفرط للطرف. بالنسبة لالتهاب الدرن السلي ، يعتبر التصلب الليفي أكثر خصائصه. مع تدمير كبسولة المفصل ، يتم تكوين خراج أو فلغمون من الأنسجة المجاورة. يمكن الانتقال إلى شكل مزمن مع تكوين النواسير.
من أولى العلامات الإشعاعية هشاشة العظام. يشير وجود بؤر التدمير في عناصر العظام في المفصل إلى وجود عملية التهابية نشطة. بعد ذلك ، لوحظ تدمير الأسطح المفصلية. الفحص البكتريولوجي للإفرازات له أهمية كبيرة. يتم ثقب المفصل من الأمام في بروز رأس الفخذ أو من الخارج فوق المدور الأكبر.
في الفترة الحادة ، يشار إلى العلاج بالمضادات الحيوية مع تثبيت المفصل. غالبًا ما يستخدم التدخل الجراحي في التهاب الثمرة الحاد والصديد (استئصال المفاصل مع تصريف المفصل). مع تدمير واسع النطاق ، يتم استئصال الأجزاء المصابة ، وعادة ما تكون رأس وعنق عظم الفخذ (أي استئصال التصريف). في الوضع الشرير للطرف ، يتم استخدام التدخلات خارج المفصل (قطع العظم التصحيحي (قطع العظم)).
تتطور عمليات التصنع في المفصل في كثير من الأحيان على خلفية خلل التنسج وعواقب الصدمات والعمليات الالتهابية والاضطرابات الأيضية (انظر داء مفصل اللفافة).
ترسب الغضروف T. ص. نادر؛ يتجلى في شكل انسداد متقطع وألم شديد. العلاج الجراحي - إزالة الأجسام داخل المفصل (انظر تضخم الغضروف (داء غضروفي في العظام والمفاصل)).
أسباب النخر العقيم (انظر. نخر العظام العقيم) لرأس الفخذ مختلفة. يتجلى في الألم والعرج ومحدودية الحركة (انظر مرض بيرثيس). في حالة عدم فعالية العلاج المحافظ (تفريغ المفصل ، إجراءات العلاج الطبيعي) ، يلجأون إلى التدخل الجراحي (قطع العظم التصحيحي ، استبدال المفاصل ، إيثاق المفصل).
الأوراميمكن أن تأتي من كبسولة المفصل (انظر الورم الزليلي) والغضاريف وأنسجة العظام. في عظم الفخذ القريب ، لوحظ ورم أرومي عظمي ، ورم عظمي ، ورم أرومي غضروفي ، ورم غضروفي ، ساركومة غضروفية ، ساركومة عظمية (انظر المفاصل والأورام). العلاج الجراحي: الاستئصال باستبدال العظام للعيب أو المفاصل الصناعية لعظم الفخذ القريب ، فك مفصل عظم الفخذ.
عمليات
للتصريف والمراجعة ، يتم استخدام شق المفصل. يتم إجراء عملية تركيب العظام أو الأطراف الصناعية للكسور الإنسي في عنق الفخذ. من أجل تحسين الإحصائيات ، يتم إجراء قطع العظم التصحيحي لعظم الفخذ القريب. تستخدم عملية تقويم المفاصل لاستعادة حركة المفاصل. لهذا الغرض ، يتم تنفيذ خيارات مختلفة للأطراف الصناعية. لاستعادة دعم الفخذ ، يتم إجراء إيثاق المفصل (انظر. المفاصل). مع خلل التنسج T. الصفحة. بالإضافة إلى قطع العظم التصحيحي لعظم الفخذ القريب ، يتم عرض العمليات الترميمية على مكون الحوض من أجل زيادة تغطية رأس الفخذ.
انظر أيضا الفخذ.
فهرس:تشريح الإنسان ، أد. السيد. سابينا ، المجلد. 1 ، ص. 144 ، م ، 1986 ؛ فيلينسكي في يا. التشخيص والعلاج الوظيفي لخلع الورك الخلقي ، M. ، 1971 ، ببليوجر. Volkov M.V. ، Ter-Egiazarov G.M. ويوكينا ج. الخلع الخلقي للورك ، M. ، 1972 ؛ كابلان أ. تلف العظام والمفاصل ، ص. 355 ، 359 ، م ، 1979 ؛ العلاج المحافظ للأطفال المصابين بأمراض الجهاز الحركي. إس. تيخونينكوفا ، س. 73 ، L. ، 1977 ؛ أ. كرزه وغيرها من داء مفصل الورك خلل التنسج ، M. ، 1986 ؛ ماركس ف. تشخيص العظام ، ص. 355 ، مينسك ، 1978 ؛ ميرزوفا الأول ، غونشاروفا م. وتيخونينكوف إ. العلاج الجراحي للخلع الخلقي للورك عند الأطفال ، L. ، 1976 ؛ رعاية العظام والكسور للأطفال ، أد. في. أندريانوفا ، ص. 39 ، 44 ، إل ، 1982 ؛ علم أمراض مفصل الورك ، أد. في. أندريانوفا ، ص. 4 ، L. ، 1983 ؛ شكولنيكوف إل جي ، سيليفانوف ف. و Tsodyks V.M. إصابة أعضاء الحوض والحوض ، M. ، 1966.






![]()
















يتكون من الحُق ورأس عظم الفخذ. كلا السطحين المفصليين مغطى بالغضروف. الحُق هو جزء من الحوض ، يقع عند التقاء عظام الحرقفة والإسك والعانة. يمتد الجراب على طول حافة التجويف الحقاني ، ويمر إلى عظم الفخذ ويتم تثبيته فوق المدور ، لذلك يقع معظم عنق الفخذ في تجويف مفصل الورك. الحقيبة المفصلية قوية جدًا ، حيث يتم نسج الأربطة المقواة بها. ت. يشير إلى مفاصل متعددة المحاور - الانثناء والتمديد ، التقريب والاختطاف ، دوران الورك للخارج والداخل ممكن. يتم إمدادها بالدم من الأوعية الإقليمية.
يتم تقديم الإسعافات الأولية لإصابات مفصل الورك ذات الخطورة المختلفة. لذلك ، مع كدمات T. s. يلاحظ الألم ، وعادة ما يكون التورم والنزيف خفيفًا ، والحركات في المفصل غير محدودة. في هذه الحالة يكفي استخدام البرودة وتسكين المفصل حتى يخف الألم. بالنسبة للجروح السطحية الصغيرة في منطقة المفصل ، يتم وضع ضمادة ضغط معقمة. الكسور داخل المفصل وخلع مفصل الورك هي إصابات خطيرة. على عكس الكدمة مع كسور العظام التي تشكل صفحة T. ، تكون الساق في وضع قسري ، على سبيل المثال ، عندما يتم قلبها للخارج ، لا يمكن للضحية رفع الساق المصابة ، عند محاولة التحرك ، يزداد الألم. مع بعض كسور عنق الفخذ (على سبيل المثال ، مطرقة في) ، تورم في T. مع. معبرًا عنه بشكل طفيف ، في بعض الأحيان يمكن للضحايا التحرك بشكل مستقل. في كسور المدور ، يكون التورم والنزيف أكثر اتساعًا ويمتد إلى الثلث العلوي من الفخذ. نظرًا لحقيقة أنه لا يمكن تحديد التشخيص أخيرًا إلا بعد فحص خاص ، والمظاهر الخارجية للكدمة الواسعة في منطقة صفحة T. والكسور متشابهة جدًا ، يجب أن يكون حجم الإسعافات الأولية هو نفسه في الكسر. من المهم جدًا تثبيت مفصل الورك جيدًا قبل نقل الضحية إلى المستشفى. من الأفضل استخدام حافلة Dieterichs لهذا الغرض (انظر. تين. أربعة إلى المادة الفخذ) ، وفي حالة عدم وجودها - إطارات مرتجلة بطول طويل بما فيه الكفاية.
الاضطرابات في مفصل الورك نادرة نسبيًا. كقاعدة عامة ، تحدث في حالة الإصابة الميكانيكية الشديدة ، على سبيل المثال. نتيجة حادث طريق أو سقوط من ارتفاع. رأس عظم الفخذ ، وهو متحرك ، يمزق الكيس المفصلي بالأربطة التي تقويها ويقع في الأنسجة المحيطة بالمفصل. الساق في وضع قسري ( تين. ) ، الحركة في T. s. مستحيل ، يظهر الألم الشديد بعد الإصابة مباشرة. عند تقديم الإسعافات الأولية ، يجب ألا تحاول "تصحيح" وضع الساق. الضحية بحاجة ماسة إلى نقلها إلى المستشفى لفحصها وتقليل الخلع. يتم تثبيت المفصل التالف في الموضع الذي يوجد فيه بعد الخلع. تجنب الحركات غير الضرورية في هذه الحالة لأن أنها تزيد من الألم ويمكن أن تسبب صدمة إضافية ، على سبيل المثال. تلف العصب الوركي.
مع تلف مكشوف للمنطقة T. s. توضع ضمادة معقمة على الجرح. يتم تطبيق ضمادة ضغط على الجروح الصغيرة ؛ في حالة حدوث ضرر أكبر للأنسجة الرخوة ، يتم تثبيت المفصل كما هو الحال في الكسر.
التجبير- انظر الفخذ.
الضماداتتستخدم في تقديم الإسعافات الأولية فيما يتعلق بإصابات منطقة صفحة T. ، وغالبًا ما تستخدم الضمادات ضمادة شبكية. بالنسبة للجروح الصغيرة ، يمكنك وضع ضمادة لاصقة. اعتمادًا على المنطقة المغطاة ، يمكن تطبيق ضمادة حوض أحادية الجانب (يمين ، يسار) أو ثنائية على شكل مسمار ، بالإضافة إلى ضمادة أمامية تغلق منطقة الفخذ ، خارجية (جانبية) تغلق منطقة المدور الأكبر ، والجزء الخلفي الذي يغلق منطقة الأرداف. عند وضع الضمادة الأمامية (الأربية) على شكل مسمار من الجانب الأيمن ، يتم إجراء الجولة الأولى من الضمادة حول الجسم عند مستوى السرة ، مما يؤدي إلى الضمادة من اليسار إلى اليمين ، ويتم تنفيذ الجولة التالية بشكل غير مباشر من الخلف إلى الأمام على طول الجانب ، ثم على طول السطح الأمامي للفخذ الأيمن إلى نصف دائرته الخلفية وانعطف بشكل غير مباشر للأعلى والوسط ، معبرًا في منطقة الفخذ الجولة السابقة من الضمادة. علاوة على ذلك ، يتم نقل الضمادة فوق عظام الحوض على الجانب الأيسر ، ومن هناك يتم توجيهها إلى نصف الدائرة الخلفي للجسم ومرة أخرى إلى منطقة الفخذ ، مع تكرار الجولات السابقة للضمادة وتداخلها بمقدار 2/3 من القطر. قم بإنهاء الضمادة بجولات دائرية حول الجسم. يمكن أن تكون الجولات اللاحقة من الضمادة تصاعدية (كل جولة تالية أعلى من الجولة السابقة) أو تنازلية. عندما يتم تطبيق ضمادة مماثلة على منطقة الفخذ اليسرى ، تنتقل الضمادة أيضًا من اليسار إلى اليمين ، ولكن بعد جولات التثبيت الأولى حول الجسم ، فإنها تتحرك بشكل غير مباشر من الخلف إلى السطح الأمامي وليس الجانب الأيمن ، ولكن الفخذ الأيسر ، يتجاوز سطحه الخلفي ثم يتجه بشكل غير مباشر لأعلى الفخذ ، متقاطعًا مع الجولة السابقة ، ينحني حول الجزء الخلفي من الجسم ويذهب مرة أخرى إلى السطح الأمامي للفخذ الأيسر ، ويكرر الجولات السابقة ويغطي كل منها بمقدار 2 / 3 من عرضها. وينتهون أيضًا من وضع الضمادة بجولات دائرية من الضمادة حول الجسم. لمزيد من القوة ، يمكن تثبيت كل ضمادة على شكل ثمانية (أذن) بجولة دائرية واحدة.
إذا لزم الأمر ، قم بتغطيتها بضمادة T. c. يتم استخدام نسخة مختلفة قليلاً من الضمادة ذات الشكل السنبلة من جميع الجوانب - ضمادة الفخذ على شكل سبايك ، والتي تبدأ بحركة دائرية ليس على الجسم ، ولكن في حوالي الثلث الأوسط من الفخذ. من خلال طريقة التطبيق ، فهي تشبه ضمادة الكتف على شكل مسمار ، أي بعد تثبيت الضمادة على الفخذ ، يتم حمل الضمادة على طول السطح الخارجي للصفحة T. إلى أسفل الظهر ، قم بجولة دائرية للتثبيت حول الجسم واستمر في التضميد بنفس الطريقة كما هو الحال عند وضع ضمادة حوض على شكل مسمار ، متداخلة تدريجياً مع الجولات السابقة.
في حالات الطوارئ أو في حالة عدم وجود مواد ضمادة أخرى ، يمكنك استخدام مناديل على T. with. للقيام بذلك ، استخدم منديلين. يتم وضع أحد الوسطين فوق المنطقة المتضررة من الأنسجة ، ويتم لف الأطراف حول الفخذ وربطها ، ويتم وضع الطرف الثالث (أعلى) أسفل الحزام المكون من الوشاح الآخر ، ويتم ثنيه للخلف وتثبيته بدبوس. في حالة عدم توفر مجمعة ثانية ، يمكن استخدام حزام.
إصابات وأمراض مفصل الورك
ر. تيخيلوف ، في. مشكوف ، ج. ابشتاينالميزات التشريحية والوظيفية
الميكانيكا الحيوية لمفصل الورك
منهجية لتقييم مستوى التعويض عن انتهاكات الوظيفة الديناميكية الساكنة
تدرج مؤشرات التعويض عن انتهاكات الوظيفة الديناميكية الساكنة
تقييم شامل لانتهاك الوظيفة الديناميكية الساكنة
كدمات الورك (على سبيل المثال Gryaznukhin)
اضطرابات الورك (على سبيل المثال Gryaznukhin)
كسور رأس وعنق عظم الفخذ
تشوه الفصال العظمي
نخر معقم لرأس الفخذ للمفصل
فحص مرضى مفصل الورك ,
العلاج غير الجراحي
المبادئ العامة للعلاج الجراحي لمرض مفصل الستر
مبادئ جراحة الورك الترميمية
أحكام عامة لتخطيط الجراحة
العلاج الجراحي لمرضى داء مفصل الورك خلل التنسج
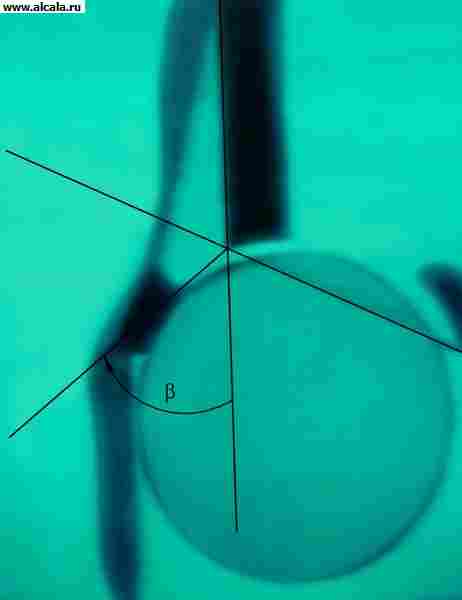
يتكون الجزء القريب من عظم الفخذ من الرأس والرقبة والمدور الأكبر والأصغر (الشكل 1). SDU في المتوسط 126-127 درجة (115-135 درجة). انخفاض في SAD (من 126 درجة إلى 90 درجة) يضعف مقاومة الرقبة للإجهاد الميكانيكي ، مما يساهم في حدوث الكسور ، خاصة عند كبار السن (الشكل 2). يبلغ حجم رأس الفخذ حوالي ثلثي الكرة ، ويبلغ متوسط نصف قطرها من 20 إلى 22 ملم. الحق هو نصف كرة. يتعمق بسبب الحلقة الغضروفية التي تغطي كامل طول حافة التجويف. وبالتالي ، يدخل الرأس بعمق في التجويف الحقاني ، وهو دعم جيد وقوي وموثوق للطرف السفلي. يقع التجويف نفسه عند تقاطع عظام الحوض الثلاثة ، والتي تشكلها في الواقع. هذه تفاصيل مهمة يجب مراعاتها عند تصنيف خلع الورك بناءً على موقع الرأس المخلوع.

يُستكمل الحُق بحافة ليفية غضروفية (الشفا الحقاني) بارتفاع 5-6 مم ، مما يزيد من عمق التجويف. تنمو الشفة الغضروفية في منطقة incisurae acetabuli مع الرباط المستعرض للحُق الممتد بين حوافها (ligamentum transversum acetabuli). في التجويف الحقاني ، الجزء الهامشي (السحنات lunata) مغطى بالغضروف ، والجزء المركزي (الحفرة acelabuli) مصنوع من الأنسجة الدهنية وقاعدة الرباط المستدير المغطى بغشاء زليلي. يتطابق التجويف المفصلي بشكل كامل تقريبًا مع رأس عظم الفخذ ، المغطى بالغضروف الهياليني ، باستثناء نقرة الرأس الفخذي ، حيث يتم توصيل رباط الرأس.
من وجهة نظر التشريح الجراحي للحُق ، هناك أعمدة وظيفية توفر الدعم لرأس الفخذ (الشكل 3). في أغلب الأحيان ، يتم التمييز بين العمود الأمامي (العانة) والعمود الخلفي (ilio-ischial). ينتقل العمود الأمامي من العمود الفقري الحرقفي الأمامي العلوي بشكل غير مباشر إلى الأسفل ، وإلى الداخل والأمام باتجاه الارتفاق العاني ، وينحدر العمود الخلفي (الأكثر قوة وكتلة) من الدرجة الإسكية الأكبر إلى حدبة الإسك. يتم تمثيل قمة زاوية التقارب بواسطة عظم مضغوط ، والذي يشكل سقف الحق.
ومع ذلك ، غالبًا ما يتم تمييز أربعة أعمدة:
- خارجي ، يتوافق مع سقف الحق ؛
- الأمامي والخلفي ، اللذان يتكونان من عظام العانة والإسك ، على التوالي ؛
- الداخلي ، الأقل ديمومة ، وهو الجزء السفلي من الحق.

يمتلك الحُق اتجاهًا مكانيًا معينًا ، ويميل للخارج وللأسفل بمقدار 45 درجة ويدور للأمام بمقدار 15 درجة.
ينحني عظم الفخذ في ثلاث مستويات متعامدة بشكل متبادل:
- السهمي (الانحناء الأمامي للشلل) ،
- أمامي (إمالة عنق الفخذ في الاتجاه الإنسي) ،
- أفقي (دوران عنق الفخذ حول المحور الطولي). يشكل ميل عنق الفخذ في الاتجاه الإنسي زاوية مع المحور الطولي لعظم الفخذ - SHDU (عند البالغين ، 127-130 درجة).
يقاس انحراف عنق الفخذ في المستوى الأفقي بالزاوية المتكونة من تقاطع المحور المركزي للرقبة والرأس مع المحور عبر اللقمّة لعظم الفخذ. إذا تم قلب الرقبة مع رأس عظم الفخذ إلى الأمام ، فإنهم يتحدثون عن الانقلاب ، إذا كان خلفيًا ، من الارتداد. عند البالغين ، تكون زاوية الانقلاب عادة 10-15 درجة.
على حدود عنق وجسم عظم الفخذ ، هناك نوعان من الدرنات العظمية القوية تسمى المدوران. المدور الأكبر رطب من الأعلى ومن الخارج ، وعلى سطحه الداخلي المواجه للرقبة هو الحفرة المدورة. يقع المدور الأصغر في الحافة السفلية للرقبة ، في الوسط والخلف. يربط خط بين المدورتين في الأمام وشعار بين المدور في الخلف.
تتكون الحقيبة الليفية للمفصل من ألياف نسيج ضام تعمل في اتجاهات طولية وعرضية. يمنح تشابك الألياف الحقيبة متانة. يتم توصيل الكيس بعظام الحوض حول الحُق بحافة عريضة من 10 إلى 28 ملم في الأمام ومن 10 إلى 33 ملم في الخلف.
على السطح الأمامي لعنق الفخذ ، يمتد الجراب الليفي من 10 إلى 20 مم أسفل الطية الانتقالية للغشاء الزليلي ويتم تثبيته بالقرب من الخط بين المدور.

من الخلف ، تغطي الكبسولة ما يقرب من ثلثي عنق الفخذ ، وتربط نفسها بالمدور الأكبر في الأعلى ، والصغير في الأسفل. تختلف كثافة وقوة الكبسولة في أجزاء مختلفة منها. يعتمد ذلك على الاتصال الحميم للكبسولة بالأربطة المساعدة المعززة التي تمر عبرها ، والتي يتم نسج أليافها في الكبسولة ولا يمكن فصلها عمليًا. تقترب هذه الأربطة من الكبسولة من ثلاثة جوانب وتتم تسميتها وفقًا لعظام الغاز (الشكل 4).
أقوىها - الحرقفة الفخذية - تبدأ أسفل العمود الفقري الحرقفي السفلي الأمامي بقاعدة عريضة ، وتنزل إلى الخارج وإلى الأسفل بطريقة تشبه المروحة وتعلق على طول الخط بين المدور. يحيط هذا الرباط بالجزء العلوي السفلي من المفصل على شكل خيط لولبي شبه حلزوني.
يجد الترتيب اللولبي للجهاز الرباطي لمفصل الورك تعبيرًا في اتجاه ألياف الرباط الثاني - الوركي الفخذي. يبدأ هذا الرباط من الجزء الخلفي من الحُق على جسم الإسك ، ويمر إلى السطح العلوي ويلتصق بأسفل الحفرة المدورة.
يبدأ الرباط الثالث - العانة - الفخذ - على عظم العانة ويتم نسجه من الأسفل بشكل وسطي خلف كبسولة المفصل ، ليصل إلى المدور الأصغر.
يمنع الرباط الحرقفي الفخذي الانثناء والتقريب والدوران الخارجي ؛
حدود التقريب والإرشاد الفخذي ؛
العانة الفخذية تمنع التمدد والاختطاف والدوران الداخلي.
في "الوضع الأوسط" ، ترتخي الكبسولة مع جميع الأربطة. مع الامتداد الكامل للورك ، تتوتر الكبسولة ، والأربطة ، تلتف حول المفصل بطريقة تشبه اللولب ، وتثبت الرأس في التجويف الحقاني ، كما كانت. هذه الوضعية قوية جدًا بحيث لا يمكن تمديد الورك إلا من خلال الحوض.
يعمل الاتجاه الحلزوني لألياف أربطة مفصل الورك بشكل كبير على تقوية الكبسولة القوية بالفعل ، والتي يبدو أنها عامل مهم يحمي المفصل من آثار الصدمة عليه. ومع ذلك ، يوجد في كبسولة مفصل الورك مكان أقل حماية: هذا هو الجزء السفلي الخلفي والأمامي السفلي منه. يقع الأول في الخارج من حافة الرباط الفخذي ، والثاني يقع بين الأجزاء الأفقية والرأسية من الرباط الحرقفي الفخذي. في هذه الأماكن ، مع الاضطرابات المؤلمة ، تتمزق الكبسولة ، مروراً بالرأس المتحرك لعظم الفخذ.
مفصل الورك محاط ببعض العضلات القوية التي تحمي المفصل أيضًا من العنف. الدور الرئيسي في هذا الصدد ينتمي إلى ما يلي منهم.
تغطي العضلة الحرقفية الجزء الأمامي بالكامل من المفصل ؛ عندما يتم تمديد الورك ، يكون متوتراً بشكل سلبي ويتم ربطه بإحكام بالمفصل.
تضغط عضلات الألوية الكبيرة والمتوسطة والصغيرة ، بالإضافة إلى الكمثري وعضلات التوأم والسد ، على عظم الفخذ ضد التجويف الحقاني وتغطي (باستثناء عضلات الألوية) الجزء الخلفي والجزء السفلي من المفصل. على حساب العضلات ، تتم الحركة حول ثلاثة محاور رئيسية: تمديد الثني ، التقريب والاختطاف ، الدوران ، بالإضافة إلى التركيبات المعقدة التي يتم الحصول عليها عن طريق إضافة هذه الحركات.
من العضلات التي تنشأ في العمود الفقري والحوض ،
قطني كبير ،
على شكل كمثرى و
تعلق الألوية الكبيرة بعظم الفخذ وتوفر الحركة في مفصل الورك. ترتبط العضلة القطنية الرئيسية ، التي تتصل بالعضلة الحرقفية ، بالمدور الأصغر وتثني الفخذ ، وبوجود ساق ثابتة ، تنثني العمود الفقري القطني وتميل الحوض جنبًا إلى جنب مع الجذع للأمام.
يتم ربط عضلة سدادة داخلية بالسطح الداخلي للمدور الأكبر ، والتي تنشأ من حواف الثقبة السدادة ، والتي عند الخروج من الثقبة الوركية الأصغر ، يتم ربط العضلات التوأم العلوية والسفلية ، والتي ترتبط أيضًا بالمدور الأكبر ومع عضلة الكمثري ، قم بتدوير الفخذ للخارج.
تقع العضلات الخارجية للحوض في منطقة الألوية وعلى سطحها الجانبي وتتبع من عظام حزام الحوض إلى عظم الفخذ. هم يشكلون ثلاث طبقات
- سطحية (الألوية الكبيرة ووتر اللفافة لاتا) ،
- الوسط (الألوية المتوسطة ، عضلة الفخذ المربعة ؛ وهذا يشمل أيضًا الأجزاء الخارجية من الحوض من الكمثري والعضلة السدادة الداخلية والعضلات التوأم) و
- العميقة (الألوية الكبيرة وعضلات السد الخارجية).
تتميز عضلة الألوية الكبيرة القوية جدًا ببداية واسعة من القمة الحرقفية ، والسطح الخلفي للعجز والعصعص ، والرباط الحديدي العجزي ، يمتد بشكل غير مباشر إلى الأسفل وإلى الخارج ويلتصق بالحدبة الألوية لعظم الفخذ. يمتد جزء من حزمه فوق المدور الأكبر ويمر إلى المسالك الحرقفية الشحمية من اللفافة لاتا. تتمثل الوظيفة الرئيسية للعضلة في تمديد الفخذ وتدويره للخارج ، بالإضافة إلى ذلك ، تشارك الحزم الفردية في اختطاف الفخذ (الحزمة الأمامية العلوية) وإمساك مفصل الركبة في وضع ممتد بسبب توتر الفخذ. لفافة واسعة من الفخذ. تجلب الحزم السفلية الخلفية الفخذ وتدور في نفس الوقت للخارج.
تمتد الألوية المتوسطة من الحرقفة ولفافة لاتا إلى أسفل ، وتنتقل إلى الوتر ، الذي يتصل بالقمة والسطح الخارجي للمدور الأكبر. تقع عضلة الألوية الكبيرة أسفل المنتصف ، وتبدأ على السطح الخارجي للحرقفة وتلتصق بالسطح الخارجي الأمامي للمدور الأكبر. تختطف هذه العضلات الفخذ ، وتوفر حزمها الأمامية الدوران الداخلي ، والعضلات الخلفية - الخارجية.
يبدأ شد اللفافة اللاتينية من العمود الفقري الحرقفي الأمامي العلوي والجزء المجاور من التلال ، ويمر عند حدود الثلث العلوي والأوسط من الفخذ إلى السبيل الحرقفي الشحمي ، والذي يرتبط بجزءه البعيد باللقمة الجانبية الظنبوب. تعمل هذه العضلة على ثني الورك ، وتثبيت مفصل الركبة في وضع ممتد. بالإضافة إلى ذلك ، فهو عبارة عن ساق تغذية عند استخدام قسم الجناح الحرقفي لاستبدال البلاستيك في منطقة مفصل الورك (مع نخر معقم لرأس الفخذ ، وخلل التنسج ، وما إلى ذلك).
توفر عضلة الفخذ المربعة والعضلة السدادة الخارجية دورانًا خارجيًا للفخذ.
تنقسم عضلات الفخذ إلى ثلاث مجموعات:
- الأمامية (الثنيات) ،
- الظهر (الباسطات) و
- وسطي (المقربة).
المجموعة الأمامية ممثلة بعضلات سارتوريوس ورباعية الرؤوس. تشمل عضلات المجموعة الخلفية
- برأسين ،
- semitendinosus و
- شبه غشائي. 
مجموعة العضلات الإنسي
- نحيف،
- مشط و
- رائدة (طويلة وقصيرة وكبيرة).
الحركة في مفصل الورك ممكنة في جميع الاتجاهات وبكمية كبيرة جدًا. من الظروف المواتية للغاية ، من وجهة نظر منع الاضطرابات المؤلمة ، أن الشخص يستخدم هذا النطاق الكبير من الحركات نادرًا جدًا (باستثناء الأشخاص الذين ترتبط مهنتهم بالحاجة إلى إنتاج مجموعة كبيرة من الحركات - راقصات الباليه ، لاعبي الجمباز ، إلخ.)
وبالتالي ، فإن السمات التشريحية والفسيولوجية لمفصل الورك تحمي المفصل من الاضطرابات المؤلمة:
1) هناك مراسلات كاملة للأسطح المفصلية ؛
2) الحقيبة مع الأربطة المقواة لها تشكيل قوي للغاية ؛
3) عضلات قوية تحمي المفصل من العنف ؛
4) النطاق الكبير للحركة في المفصل مع متطلبات وظيفية أقل بشكل ملحوظ يحد من إمكانية تكوين أوضاع متطرفة غير عادية في المفصل ، مما قد يؤدي إلى حدوث خلع. 
يتكون عنق ورأس عظم الفخذ من نسيج إسفنجي مغطى عند المحيط بصفيحة رقيقة من مادة عظم مضغوطة (الشكل 5). على السطح الداخلي السفلي للرقبة ، تكون هذه الطبقة أكثر سمكًا وتسمى قوس آدمز ، والتي يمكن استخدامها كدعم للمثبت عند ربط العنق ورأس عظم الفخذ في حالة الكسر ، فهي قوية جدًا. ويمنع جهاز التثبيت من التحرك إلى أسفل تحت تأثير "قوة القص".
يوجد داخل عنق عظم الفخذ (الشكل 6) قطعة صلبة أخرى من النسيج العظمي تسمى حافز ميركل. الحزم العظمية لعنق الفخذ لها شكل قبو. يتكون النسيج الإسفنجي من نظام من حزم رقيقة مرتبة على شكل أقواس يتم من خلالها نقل وزن الجسم إلى جدران الأنبوب العظمي. توجد هذه العوارض المتقاطعة وفقًا لخطوط مسارات الانضغاط والشد ، مثل القوس ، ويتم توجيهها بطريقة مقوسة نحو منتصف العظم ، وتتقاطع مع محورها بزاوية 45 درجة ، وفيما بينها بزاوية مقدارها 90 درجة (الشكل 7). يمنح هذا الهيكل الرقبة قوة كبيرة ويسمح لها بتحمل الأحمال الثقيلة.

يتم إمداد الدم إلى عنق ورأس عظم الفخذ من خلال العديد من الأوعية الصغيرة الطرفية الممتدة من الشرايين الوسطى والجانبية التي تحيط بعظم الفخذ (الشكل 8). يتم إمداد رأس الفخذ بالدم من خلال شريان رباط رأس الفخذ ، وهو شريان غير مستقر ويقل دوره بشكل ملحوظ مع تقدم العمر. تنتهي فروع هذا الشريان في بداية الرأس على شكل حلقة أو تخترق الطبقة المحيطية للرأس وفي شكل عمليات ضعيفة.

مصادر تدفق الدم إلى عنق ورأس عظم الفخذ هي (حسب A.N.Shabanov، I.Yu. Kai، 1966، Fig.1.1):
- أ - من شريان رباط رأس الفخذ ، يكون محدودًا وغائبًا في بعض الأحيان ؛
- ب - تخترق العديد من الأوعية الكبيرة في الرقبة من أماكن تثبيت الكبسولة ؛
- ب - تمر الأوعية الصغيرة القصيرة من الغشاء الزليلي إلى الرأس ؛
- د - تأتي العديد من الأوعية الدموية المتطورة من الشرايين داخل العظام ؛
- د - من أماكن تعلق العضلات في منطقة بين المدور.
في الفخذ السليم ، تتفاغر هذه الأوعية بحرية. يعتمد انتهاك إمداد الدم لجزء عظم الفخذ القريب على موقع الكسر (الشكل 9.2):
- كسر على طول الخط 1 - تدفق الدم بسبب المجموعة أ.
- الكسر على طول الخط 2 - إمداد الدم للمجموعة أ + ب.
- الكسر على طول الخط 3 - إمداد الدم للمجموعة A + B + B + D.
- كسر على طول الخط 4 - إمداد الدم عمليا غير مضطرب. 
أحد الأسباب الرئيسية لتأخر التوحيد ، فإن تكوين الفصال الكاذب ونخر رأس الفخذ هو انتهاك لتدفق الدم إلى الجزء القريب بسبب تمزق الأوعية الدموية التي تغذيه. مع كسور عالية في الرقبة ، ينخفض رأس عظمة الفخذ بشكل حاد أو يُحرم تمامًا من إمداد الدم. يؤدي التثبيت الضعيف أو التكيف غير الكافي للشظايا إلى نخر الرأس وارتشاف عنق الرحم (الشكل 10).
يحتوي مفصل الورك على تعصيب غني ، يتم تنفيذه بواسطة أعصاب السمحاق ، والتكوينات الوعائية العصبية حول المفصل ، بالإضافة إلى فروع جذوع الأعصاب الكبيرة: الفخذ ، الوركي ، السدادي ، الألوية العلوية ، الأعصاب الألوية السفلية والأعصاب التناسلية. الجزء الخلفي السفلي من المحفظة المفصلية معصب بفروع العصب الوركي ، بالإضافة إلى الألوية العليا والأعضاء التناسلية ، والجزء الأمامي معصب بواسطة الفرع المفصلي من العصب السدادي.
يتم تغذية الرباط المستدير والوسادة الدهنية من قبل الفرع الخلفي للعصب السدادي ؛ بالإضافة إلى ذلك ، قد تشارك فروع الأعصاب الفخذية والأليوية العليا في تعصيب هذه الهياكل.

حركية مفصل الورك.وفقًا لشكل مفصل الورك وحالة الأنسجة المحيطة ، السعة الكلية القصوى
- حركات الثني والإطالة 140 درجة ،
- التقريب - الاختطاف - 75 درجة و
- دوران - 90 درجة.
عند المشي ، يكون نطاق الحركة المستخدم في مفصل الورك أقل بكثير من النطاق المحتمل: لا تتجاوز حركات الثني والامتداد 50-60 درجة مع حد أدنى من التقريب والاختطاف والدوران. في الحياة اليومية ، يرتبط الحد الأقصى لحركة المفصل بارتداء الأحذية أو الجوارب ويعني عمومًا ما يقرب من 160-170 درجة للتنقل الكلي ، والذي يتضمن الثني والاختطاف والدوران الخارجي.
توزيع الضغط في مفصل الورك.الميكانيكا الحيوية لمفصل الورك معقدة وتتغير حسب وضع الشخص أثناء الوقوف والمشي.
يميز مرحلتينخطوة عندما يتم توزيع الحمل بالتساوي بين المفاصل ، و مرحلة دعم واحدةعندما يرتكز وزن الجسم على ساق واحدة.
في هذه المرحلة ، تنبعث الخطوات بدورها
- دعم على الكعب ،
- دعم على القدم كلها و
- ادفع بمقدمة القدم (أصابع القدم).
في وضع الوقوف ، يتم تحميل السطح المفصلي بالكامل للحُق ويكون حوالي 70-80٪ من رأس الفخذ على اتصال مع التجويف المفصلي. فقط السطح السفلي من رأس الفخذ والمنطقة المحيطة به foveae capituli femorisتبقى فارغة ، وهو ما يتوافق مع موقع الرباط الدائري للفخذ والوسادة الدهنية في المنطقة الحفرة أسيتابولي.عند المشي ، أثناء التحرك في المفصل ، لا يتعرض سقف الحُق (السقف) لضغط مطول ، والأجزاء الأمامية والخلفية فقط من الرأس تحافظ على الاتصال به. باستخدام مفصل الورك الاصطناعي للقياس ، تم تحديد أن ضغط التلامس في الجزء العلوي العلوي من الحُق عند وقوف المريض من الكرسي كان أكثر من 18 ميجا باسكال. هذا الانتقال من التلامس الجزئي أثناء حركة المفصل إلى الاتصال الكامل بالدعم على الساق مسؤول عن التغيير في منطقة الحمل على رأس الفخذ أثناء المشي. في حالة عدم التناسق أثناء المشي ، يمكن إنشاء منطقة تلامس ذات ضغط مرتفع: ومع ذلك ، لا يحدث هذا بسبب حقيقة أنه نتيجة لتشوه طبقتين من الغضروف المفصلي والأنسجة العظمية تحت الشحمية الكامنة ، فإن كلا من التلامس تزداد المنطقة وتطابق الأسطح المفصلية ، مما يضمن الانتقال من الاختلاف في مرحلة الحركة في المفصل إلى التطابق مع الدعم الموجود على الساق. يسمح هذا الانتقال للمفصل بتوزيع قوى حمل أكبر بشكل أكثر كفاءة.
ومع ذلك ، فإن هذا الانتقال من الاختلاف إلى التطابق يؤدي إلى ارتفاع ضغط المفصل عند المشي ، أكثر من 21 ميجا باسكال. يتحمل مفصل الورك الصحي هذا الضغط المرتفع جيدًا ، ومع ذلك ، في ظل وجود خلل التنسج المفصلي ، تؤدي الأحمال الزائدة المنتظمة في نفس المنطقة من أنسجة العظام إلى حدوث تغيرات تنكسية ضمورية. بالإضافة إلى ذلك ، يطرح سؤال مهم عمليًا ما إذا كان هذا الضغط ليس عاملاً يضمن نقل منتجات تآكل البولي إيثيلين (الحطام) إلى الأنسجة المحيطة بالعنق والحق بعد جراحة المفاصل.
توزيع القوى المؤثرة على مفصل الورك.يمكن الحصول على فكرة عامة عن توزيع القوى المؤثرة في مفصل الورك من خلال التحليل الإحصائي لمتجهات القوى التي تعمل على المفصل في مستوى واحد أثناء الدعم على الساق. تتضمن طريقتان أخريان لحساب القوى المؤثرة على مفصل الورك القياس المباشر بواسطة الأجهزة المزروعة أو النمذجة الرياضية لأحمال المفصل بإحدى الطرق المعروفة. تعتبر الدراسات حول توزيع الأحمال في مفصل الورك مهمة من أجل فهم أفضل لوظيفة المفصل الطبيعي والمتضرر ، وتطوير طريقة العلاج المثلى ، من حيث تحديد أفضل غرسة ، وإجراء قطع عظم تصحيحي ، ورسم برنامج إعادة التأهيل ، وكذلك لفهم الآلية المرضية للعملية المرضية في مفصل الورك.

باستخدام التحليل الساكن للمستوي ، يمكن تمثيل توزيع الحمل في مفصل الورك من خلال التفكير في نظام رافعة بسيط. في وضع الوقوف مع دعم على كلا الساقين ، يمر مركز ثقل الجسم عبر أقراص Th10 و Th11. عمودي ، خفضت من هذه النقطة إلى الخط الأفقي الذي يربط بين مراكز دوران رؤوس الفخذ ، يقسمها إلى ذراعين متساويين (الشكل 11). إذا تم تخفيض وزن الجسم (60 كجم) بطرح وزن الساقين إلى 40 كجم ، فإن كتلة تساوي 20 كجم تؤثر على كل رأس من عظمة الفخذ.

في وضع الدعم الفردي ، يتحول مركز الثقل إلى المستوى L3-L4 ، وعند المشي ، يغير موضعه وفقًا لمرحلة الخطوة. في هذه الحالة ، هناك قوتان رئيسيتان تؤثران على رأس الفخذ (الشكل 12):
- فرض ل- وزن الجسم مطروحًا منه وزن الساق الداعمة ، ويعمل بشكل عمودي من خلال الرافعة بو
- فرض موالتي تتحدد بجهود العضلات التي تدعم الحوض والجسم كله بشكل متوازن وتعمل على مركز دوران الرأس عبر الرافعة لكن، يخفض الحوض لأسفل وأفقيا.
نسبة الرافعة المالية لكنو بهو 1: 3. معرفة حجم الرافعات لكنو ب، يمكنك حساب مقدار القوة الناتجة رالذي يعمل على رأس عظم الفخذ ويتكون من مقدار وزن الجسم وقوة العضلات التي توازنه. مع مرحلة خطوة أحادية الحاملة ، يكون مجموع القوى المؤثرة بالنسبة لمركز دوران الرأس يساوي صفرًا ، أي م س أ = ك س ب.
قوة العضلات ميتكون من عمل مجموعة عضلات الحوض والعضلة الظهرية. تشمل مجموعة Pelviotrohunter مم. gluteus médius et minimus، m. الكمثري ، م. iliopsoas، تكون قوتهم الناتجة في منطقة المدور الأكبر ويتم توجيهها بزاوية 29.3 درجة للأسفل وللخارج.
تتكون المجموعة الظهرية المغبنية من م. موتر اللفافة لاتيه ، م. الفخذ المستقيمة ، م. سارتوريوس، تقع قوتها الناتجة في منطقة المدور الأصغر بزاوية 5.5 درجة ، موجهة للخلف والوسط. تمتد القوة المحصلة الكلية M من أعلى إلى أسفل ، من الداخل إلى الخارج وتشكل زاوية 21 درجة مع الخط العمودي.
في المقابل ، القوة ميمكن تخيله على أنه مكون من عنصرين: القوة مساءيتم توجيه عمودي إلى أسفل ، والقوة ق- أفقيًا في الاتجاه الجانبي. وهكذا ، فإن القوى التالية تعمل على مركز دوران رأس الفخذ: مساءو لفي الاتجاه الرأسي والذيلية و قوالاتجاه الأفقي والجانبي (الشكل 13).

تضاف القوى الموازية K و Pm ، مما يؤدي إلى القوة الناتجة R ، والتي يتم توجيهها بزاوية 15.4 درجة إلى الخط العمودي (من هو الشخص العادي في هذه الزاوية؟ - H.B.)
... تقاوم هذه القوة قوة مساوية وقوة معاكسة R1، الذي يضغط الرأس في الحق. في المقابل ، القوة الموجهة بشكل غير مباشر R1يمكن تمثيلها بقوتين: قوة تراجع الرأس في الحُق ( ق) وقوة ضغط الرأس ( ر). يتم معارضة كل من هذه القوى بواسطة قوى معادلة ، ولكنها موجهة بشكل معاكس والتي تشكل القوة الناتجة ر... من المهم رؤية الاختلافات بين القوى الناتجة رو R1.
فرض ريتم توجيهه إلى مركز الرأس ولا يعتمد على موضع وميل الحق. معارضة قوتها R1هي قوة الضغط المضاد لرأس الفخذ والحُق ، وتعمل مباشرة من خلال القبو الحق: قوة الضغط سموجه بالتوازي مع سطح الغضروف ، والقوة ر- عمودي على هذا السطح. يعتمد حجمها واتجاهها على ميل الحُق. فقط عندما يكون قبو الحق أفقيًا ، تكون القوى الأربع متوازنة. إذا كان قبو الحق لديه ميل قحفي جانبي (مع خلل التنسج في الحق) ، فإن القوة ستتناقص القوة وتسود قموجهة إلى إزاحة رأس الفخذ من الحق.
مع تناقص القوة سهناك زيادة تعويضية في قوة ضغط الرأس ر... هذا الخلل في القوى هو الذي يؤدي إلى خلع تدريجي لرأس الفخذ مع تكوين نبتة عظمية على طول السطح الداخلي السفلي للرأس. مع الميل الحُقي القحفي (عواقب كسر الأرضية الحُقيقية أو التهاب المفاصل الروماتويدي) ، تزداد القوة سموجهة لإزاحة الرأس إلى الداخل ، والقوة رينخفض (الشكل 14 ، 15).
من النقاط المهمة في تقييم المتطلبات الميكانيكية الحيوية لتطوير العديد من العمليات المرضية تحليل معادلة تكافؤ لحظة القوى. مع انخفاض المسافة بين المدور الأكبر ومركز دوران رأس الفخذ (يلاحظ هذا عندما محراث، تقصير عنق الفخذ بسبب إصابة أو مرض ليغ كالن بيرثيس السابق ، وما إلى ذلك) ، وانخفاض الكتف ، مما يؤدي إلى زيادة متناسبة في قوة العضلات M والقوة الكلية رو R1يؤثر على مفصل الورك (حسب الصيغة R = K س ب / أ).
مع زيادة المسافة بين المدور الأكبر ومركز دوران رأس الفخذ ( محراث) يزداد ذراع رافعة القوة العضلية الناتجة ، وبالتالي تنخفض قيمة القوة العضلية الناتجة م.
يؤدي وجود انقباض التقريب والانثناء للمفصل مع التثبيت الخارجي للساق ، وهو الأكثر شيوعًا في داء مفصل الورك ، إلى زيادة كبيرة في الحمل على مفصل الورك. في الوقت نفسه ، هناك انحراف في الحوض ، مما يؤدي إلى إزاحة أكبر لمركز الثقل باتجاه الطرف السفلي غير المدعوم عند الانحناء على الساق المؤلمة. نتيجة لذلك ، تزداد أكتاف رافعة الجاذبية الخاصة بالمريض ، وبالتالي تزداد لحظة القوة ك س ب... وفقًا لذلك ، هناك حاجة إلى قوة عضلية كبيرة لتوازن المفصل. ممما يؤدي في النهاية إلى زيادة الضغط الكلي على المفصل.
تنطبق المبادئ والحسابات المذكورة أعلاه للحمل على مفصل الورك على حالات زرع مفصل اصطناعي (بدلة داخلية). تم الحصول على بيانات مثيرة للاهتمام باستخدام القياس عن بعد ثلاثي المحاور بعد تقويم مفصل الورك الكلي. في وضع الدعم على قدمين ، كان الحمل المقصود على المفصل مساويًا لوزن الجسم. تتوافق حمولة الساق أحادية الدعم مع 2.1 من وزن الجسم ، ولوحظت قمم الحمل أثناء المشي وتم قياسها من 2.6 إلى 2.8 من وزن الجسم. كشفت قياسات القياس عن بعد ظهور قوى كبيرة تهدف إلى الالتواء أثناء الحركات الدورانية في منطقة الرأس والرقبة الخاصة بالبديل الاصطناعي أثناء الحركات الدورانية.
يسعدنا أن نقدم لكم أول شبكة اجتماعية لمؤيدي أسلوب الحياة الصحي على الإنترنت باللغة الروسية ومنصة كاملة لتبادل الخبرات والمعرفة في كل ما يتعلق بكلمات "الصحة" و "الطب".
مهمتنا هي خلق جو إيجابي ولطيف وصحي على الموقع ، مما سيشجعك ويشفيك ويمنعه ، لأن المعلومات والأفكار تتحول إلى أحداث مادية! ؛-)
نحن نسعى جاهدين لإنشاء بوابة أخلاقية عالية حيث سيكون من دواعي سرور مجموعة متنوعة من الناس أن يكونوا. يتم تسهيل ذلك من خلال حقيقة أننا نتحكم في تصرفات جميع المستخدمين. في الوقت نفسه ، نريد أن يكون الموقع موضوعيًا ومفتوحًا وديمقراطيًا إلى حد ما. هنا لكل شخص الحق في التعبير عن آرائه الشخصية وتقييمهم والتعليق على أي معلومات. بالإضافة إلى ذلك ، يمكن لأي شخص الحصول على مقال أو أخبار أو أي مادة أخرى في معظم أقسام الموقع.
مشروع "الصحة!" تم وضعه كبوابة حول الصحة وليس الطب. في رأينا ، الطب هو علم كيفية التعافي من مرض معين ، والصحة هي نتيجة لأسلوب حياة لن تمرض فيه. كلما زادت صحتك ، قل احتمال إصابتك بالمرض. تم تصميم أجسامنا بطريقة تجعل أسلوب الحياة الصحيح لا ينبغي أن نمرض على الإطلاق. لذلك ، دعونا نحسن صحتنا بدلاً من دراسة الأمراض. هناك العديد من المواقع حول الطب ، ولكن في رأينا ، فهي مخصصة للمهنيين الطبيين أكثر من الأشخاص العاديين. نحن نسعى جاهدين للتحدث معك عن الصحة. لا نريد أن نكتب كثيرًا عن الأمراض وطرق علاجها - لقد كتب بالفعل عن هذا الأمر ما يكفي. بدلاً من ذلك ، سنركز انتباهك على كيفية تجنب الإصابة بالمرض.
نحن مهتمون بأسلوب حياة صحي ونريد أن نعيش في سعادة دائمة. نعتقد أنك أيضًا لست غير مبال بموضوع طول العمر الصحي. لذلك ، إذا كنت ترغب في الحصول على بيئة من الأشخاص الأصحاء والذين يسعون جاهدين من أجل ذلك ، فسيساعدك هذا الموقع في حل هذه المشكلة. تشمل خططنا إنشاء مجتمع نشط من الأشخاص الذين يقودون أسلوب حياة صحي ، وفي هذا الصدد ، يسعدنا أن نقدم لك الفرص التالية:
- أنشئ صفحتك الخاصة بالصور الشخصية والمدونة والمنتديات والتقويم والأقسام الأخرى
افعل ما تريد ، وسنحاول أن نقدم لك كل ما تحتاجه للقيام بذلك. نحن نسعى جاهدين لجعل هذا الموقع أكثر راحة لك. لا يزال هناك الكثير من الأشياء الجديدة والمثيرة للاهتمام في المستقبل.
سجل نفسك وادع زملائك وأصدقائك والأشخاص المقربين إلى الموقع للتواصل المستمر معهم وتبادل الخبرات. كن دائما على اتصال ومناقشة كل الأخبار والمثيرة للاهتمام في مجال الصحة.
ابقى معنا!
