Введение в онкопатологию Принципы классификации опухолей. Морфологические характеристики доброкачественных и злокачественных опухолей из эпителиальных. Морфологическая классификация опухолей
Морфологическая классификация опухолей
В основу Всеобщей номенклатуры опухолей человека (ВОЗ в 1959 г.) были положены гистогенетический и локализационный принципы с учетом клинического течения заболевания. В дальнейшем была создана расширенная номенклатура опухолей, которая легла в основу классификаций опухолей ВОЗ.
В рамках классификаций ВОЗ имеется классификация по системе TNM (Tumor - опухоль, Nodulus - метастазы в лимфатические узлы, Metastasis - гематогенные метастазы). Эта классификация имеет значение для прогноза и лечебных назначений.
Принципы морфологической классификации
На основании гистогенетического принципа выделено 7 групп опухолей.
1. Эпителиальные опухоли без специфической локализации (органонеспецифические).
2. Опухоли экзо- и эндокринных желез, а также эпителиальных покровов (органоспецифические).
3. Мезенхимальные опухоли.
4. Опухоли меланинобразующей ткани.
5. Опухоли нервной системы и оболочек мозга.
6. Опухоли системы крови.
7. Тератомы.
Деление эпителиальных опухолей на органонеспецифические и органоспецифические не оправдано, т.к. для большинства опухолей имеются органоспецифические маркеры, что имеет значение в морфологической диагностике опухолей.
Эпителиальные опухоли без специфической локализации
Эти опухоли, развивающиеся из плоского или железистого эпителия, не выполняющего специфической функции, делят на доброкачественные и злокачественные.
Доброкачественные опухоли
К этой группе относят папиллому и аденому.
Папиллома. Опухоль из плоского или переходного эпителия. Имеет сосочковый вид (напоминает цветную капусту), построена из клеток покровного эпителия, число слоев увеличено. Строма выражена хорошо и растет вместе с эпителием.
В папилломе сохраняются свойства эпителия: полярность, комплексность, базальная мембрана. Локализуется на коже, слизистых полости рта, пищевода, голосовых связок, лоханок почек, мочеточников, мочевого пузыря.
Аденома. Опухоль из призматического и железистого эпителия. Встречается на слизистых оболочках, выстланных призматическим эпителием, и в железистых органах. Аденомы слизистых, выступающие над поверхностью в виде полипа, называют аденоматозными (железистыми) полипами. Если в аденоме сильно развита строма, то говорят о фиброаденоме. Различают альвеолярную, трабекулярную, сосочковую аденому. Если в аденоме образуются полости, то говорят о цистаденоме.
Злокачественные опухоли
Злокачественная опухоль из эпителия – рак. Развивающаяся из низкодифференцированных клеток эпителия.
Микроскопические формы рака
"Рак на месте" (carcinomainsitu) - без инфильтрирующего роста, с выраженным клеточным атипизмом. Не прорастает базальную мембоану.
Плоскоклеточный (эпидермальный) рак. Развивается в коже и слизистых оболочках, покрытых плоским эпителием.
Две варианта:
1. Ороговевающий рак – образуются раковые жемчужины.
2. Неороговевающий плоскоклеточный рак – низкая дифференцировка и без ороговения.
Аденокарцинома (железистый рак). Развивается из призматического эпителия, выстилающего слизистые оболочки, и эпителия желез.
В зависимости от степени дифференцировки выделяют:
1. Высокодифференцированную;
2. Умеренно дифференцированную;
3. Низкодифференцированную аденокарциному.
Слизистый (коллоидный) рак. Клетки опухоли продуцируют много слизи. Слизистый рак - одна из форм низко дифференцированной аденокарциномы.
Солидный рак. Форма низкодифференцированного рака. Имеет трабекулярное строение.
Мелкоклеточный рак. Форма низкодифференцированного рака. Построен из лимфоцитоподобных клеток.
Фиброзный рак (скирр). Построен из малого количества атипичных клеток и сильно развитой стромы.
Медуллярный рак. Низкодифференцированный рак, характеризуется преобладанием паренхимы над стромой.
Опухоли экзо- и эндокринных желез, а также эпителиальных покровов
Клетки этих опухолей, сохраняя функциональные и морфологические черты тех органов, из которых они развиваются, встречаются в эпителиальных покровах, экзо- и эндокринных железах.
Опухоли экзокринных желез и эпителиальных покровов
Печень
Печеночно-клеточная аденома. Доброкачественная опухоль, возникающая из гепатоцитов, образует трабекулы.
Печеночно-клеточный (гепатоцеллюлярный) рак. Построен из атипичных гепатоцитов. Может расти в виде одного или нескольких узлов. Имеет трабекулы или тубулярные структуры. Строма выражена слабо, много сосудов.
Почки .
Аденома. Доброкачественная опухоль, тубулярного или трабекулярного строения. Различают:
1. Темноклеточную;
2. Светлоклеточную (гипернефроидную);
3. Ацидофильную аденомы.
Почечно-клеточный (гипернефроидный) рак. Злокачественная опухоль. Характерны рост по венам и ранние гематогенные метастазы в легкие, кости, печень, противоположную почку.
Выделяют микроскопические формы:
1. Светлоклеточный;
2. Зернистоклеточный;
3. Железистый;
4. Саркомоподобный;
5. Смешанноклеточный.
Нефробластома (эмбриональный рак почки, опухоль Вильмса). Злокачественная опухоль смешанного строения, состоит из эпителиальных клеток, образующих солидные и тубулярные структуры, и поперечнополосатых мышц, жировой клетчатки, хряща, сосудов. Встречается у детей.
Молочная железа
Опухоли очень разнообразны, часто развиваются на фоне дисгормональной дисплазии.
Фиброаденома. Доброкачественная опухоль из железистого эпителия с сильно развитой стромой. Различают:
1. Периканаликулярную;
2. Интраканаликулярную;
3. Смешанную;
4. Листовидная (филлоидная) опухоль.
Рак молочной железы.
Представлен:
· Неинфильтрирующим дольковым и внутрипротоковым раком.
· Болезнью Педжета.
Неинфильтрирующий дольковый рак (дольковый "рак на месте"). Р астет в пределах дольки, имеет железистый или солидный варианты.
Неинфильтрующий внутрипротоковый рак (протоковый "рак на месте"). Может быть сосочковым, криброзным и угревидным (камедакарцинома). Растет в пределах протока, часто подвергается некрозу, возможны калыцинаты.
Болезнь Педжета. Развивается из эпидермиса или эпителиальных клеток крупных протоков. Образуются крупные светлые клетки (клетки Педжета) в базальных и средних слоях эпидермиса. Опухоль локализуется в области соска и ареолы.
Все перечисленные формы рака молочной железы при прогрессировании превращаются в инфильтрирующий протоковый и дольковый рак молочной железы.
Матка
Эпителиальные опухоли представлены деструирующим пузырным заносом и хорионэпителиомой.
Деструирующий (злокачественный) пузырный занос. Представлен ворсинами хориона крупных размеров, врастающими в стенки вен матки и малого таза. В ворсинах преобладают синцитиальные клетки.
Хорионэпителиома (хорионкарцинома). Злокачественная опухоль трофобласта, развивается из остатков последа. Состоит из элементов цито- и синцитиотрофобласта. Строма опухоли отсутствует, сосуды имеют вид полостей, в которых плавают опухолевые клетки. Характерны гематогенные метастазы. Опухоль гормонально активна, симулирует беременность. Иногда встречаются эктопические хорионэпителиомы: в средостении, яичках у мужчин, мочевом пузыре, яичнике у женщин.
Кожа
Сирингоаденома. Доброкачественная опухоль из эпителия протоков потовых желез.
Гидраденома. Доброкачественная опухоль из секреторного эпителия потовых желез, формирует сосочки.
Трихоэпителиома. Доброкачественная опухоль из эпителия волосяного фолликула, типичны кисты, заполненные роговым веществом.
Базалыю-клеточный рак (базалиома). Опухоль развивается из базальных клеток эпидермиса, клетки располагаются тяжами или гнездами. Опухоль растет радиально, разрушая прилежащую ткань, но метастазов не дает, рецидивирует.
Злокачественные опухоли производных кожи представлены раком потовых, сальных желез и волосяных фолликулов.
Опухоли эндокринных желез Таблица 3. Опухоли эндокринных желез
Яичники
Опухоли могут развиваться из эпителия, стромы, полового тяжа и герминогенной ткани, могут быть доброкачественными и злокачественными.
Серозная цистаденома. Доброкачественная эпителиальная опухоль, имеющая вид кисты, заполнена серозной жидкостью. Иногда в кистах возможно сосочковое разрастание эпителия.
Муцинозная цистаденома. Доброкачественная эпителиальная опухоль. Кисты выстланы призматическим эпителием, в полости слизь. Иногда выстилающий эпителий образует сосочки. В случае разрыва кисты возможна также имплантация клеток кисты по брюшине.
Серозная цистаденокарцинома. Злокачественная эпителиальная опухоль, имеет сосочковое строение. Характерны имплантационные метастазы по брюшине.
Псевдомуцинозная цисткарцинома. Злокачественная эпителиальная опухоль, образующая солидные, железистые, криброзные структуры.
Текома. Доброкачественная опухоль из стромы полового тяжа. По строению может напоминать фиброму. Этот вариант опухоли обычно гормонально-неактивный.
Злокачественная текома. Характеризуется выраженным полиморфизмом и атипией клеток, напоминает саркому, гормонально-неактивна.
Гранулезоклеточная опухоль (фолликулома). Доброкачественная опухоль стромы полового тяжа. Растет из гранулезы. Опухоль гормонально-активная, вырабатывает эстрогены.
Злокачественная гранулезоклеточная опухоль. Отличается большим полиморфизмом клеток, быстрым ростом и метастазами.
Дисгерминома. Злокачественная опухоль, образующаяся из клеток зачатка мужской половой железы, напоминает семиному, в строме встречаются лимфоциты.
Яички
Различают:
1. Герминогенные опухоли;
2. Опухоли из клеток гонадной стромы;
3. Опухоли, возникающие из оболочек яичка и придатков;
4. Опухоли, развивающиеся из герминогенных элементов и клеток гонадной стромы.
Семинома (дисгерминома). Злокачественная опухоль, построенная из герминогенного атипичного эпителия. Встречается наиболее часто. Рано дает метастазы.
Опухоль из клеток Лейдига (лейдигома). Развивается из гландулоцитов - клеток гонадной стромы, доброкачественная, гормонально-активная.
Опухоль из клеток Сертоли. Доброкачественная опухоль из сустентоцитов, гормонально-активная, вызывает преждевременное половое созревание у детей.
Опухоли из герминогенных клеток и клеток гонадной стромы (гонадобластомы). Развиваются из клеток типа семиномы и клеток, напоминающих сустентоциты и гранулезоклеточные элементы. Метастазирует герминогенный компонент.
ЩИТОВИДНАЯ ЖЕЛЕЗА. Опухоли могут возникать из клеток А, В, С, бывают доброкачественными и злокачественными.
Фолликулярная аденома. Возникает из клеток А и В, по строению напоминает щитовидную железу.
Солидная аденома. Развивается из клеток С, которые вырабатывают кальцитонин. Образует сосочки. Наличие последних является неблагоприятным признаком в отношении малигнизации.
1. Фолликулярный рак. Построен из атипичных фолликулярных клеток. Дает гематогенные метастазы в легкие и кости.
2. Папиллярный рак. Самая частая злокачественная опухоль щитовидной железы. Имеет сосочковое строение.
3. Солидный (медуллярный) рак. Развивается из клеток С, вырабатывающие кальцитонин. При этом раке в строме выявляется амилоид, который образуется опухолевыми клетками APUD-системы.
4. Недифференцированный рак.
Околощитовидные железы
Аденома. Г рмонально-активная. Сопровождается гиперпаратиреозом, который обусловливает развитие фиброзной остеодистрофии.
Рак околощитовидных желез. В стречается редко.
Надпочечники
Опухоли возникают из коркового и мозгового слоев. Могут быть доброкачественными и злокачественными.
Доброкачественные опухоли коркового слоя.
Светлоклеточная адренокортикальная аденома. Вырабатывает альдостерон и вызывает синдром Кона. Эту аденому называют также альдостеромой.
Темноклеточная адренокортикальная аденома. Вырабатывает андрогены (андростерома), поэтому возникают признаки вирилизма, реже синдрома Кушинга.
Смешанная адренокортикальная аденома (к ортикостерома). Проявляется гиперкортицизмом (синдром Кушинга).
Гломерулезоклеточная аденома. Проявляется повышенной выработкой минералокортикоидов.
Злокачественная опухоль коркового слоя надпочечников.
Адренокортикальный рак. Построен из атипичных полиморфных клеток, дает гематогенное метастазирование.
Доброкачественная опухоль мозгового вещества.
Феохромоцитома. Гормонально-активная опухоль выделяет катехоламины, что приводит к повышению артериального давления.
Злокачественная опухоль мозгового слоя надпочечников.
Злокачественная феохромоцитома. Характеризуется выраженным клеточным атипизмом, обычно гормонально-неактивная.
Вилочковая железа
Опухоли, возникающие из кортикальных и медуллярных клеток, бывают доброкачественными и злокачественными. Клинически протекают бессимптомно либо вызывают миастению, иммунодефицитные синдромы и аутоиммунные заболевания.
Различают 4 вида тимом.
1. Кортикально-клеточная тимома;
2. Медуллярно-клеточная тимома;
3. Смешанно-клеточная тимома;
4. Гранулематозная тимома.
Гипофиз
Аденома. Гистологически различают хромофобную, эозинофильную, базофильную аденомы. О ни обладают гормональной активностью. По гормональной активности аденом выделяют:
1. Соматотропную;
2. Пролактиновую;
3. Аденому из клеток, секретирующих АКТГ;
4. Аденому, секретирующую тиреотропный гормон;
5. Аденому из клеток, секретирующих фолликулостимулирующий гормон.
Рак. Злокачественный аналог аденом гипофиза.
Эпифиз
Пинеалома. Доброкачественная опухоль из железистого эпителия и нейроглии; вызывает обменные и гормональные нарушения.
Поджелудочная железа
Опухоли островкового аппарата поджелудочной железы относятся к опухолям APUD-системы (апудомам). Различают:
Инсулома. Развивается из В-клеток островкового аппарата. По строению напоминает трабекулярную или тубулярную аденому. Гормонально-активна, клетки вырабатывают большое количество инсулина, что приводит к развитию гипогликемического синдрома.
Гастринома. Развивается из G-клеток. Бывает множественной. По строению напоминает трабекулярную аденому. Гормонально-активна, вырабатывает гастрин, что приводит к развитию синдрома Золлингера - Эллисона.
Глюкагонома. Из А-клеток, которые синтезируют глюкагон. По строению имеет вид трабекулярной аденомы. Вызывает гипергликемическое состояние и развитие сахарного диабета.
Випома. Развивается из D 1 -клеток, продуцирующих гормон типа вазоактивного интестинального полипептидного гормона (ВИП). По строению солидно-трабекулярная, вызывает гипокалиемию и дегидратацию.
Серотонинома. Возникает из Е с -клеток, вырабатывающих 5-гидрокситриптамин. Имеет солидно-трабекулярное строение, вызывает карциноидный синдром.
Соматостатинома. Аденома из D-клеток. По строению напоминает солидно-трабекулярную аденому; характерны гипоинсулинемия, гипоглюкагонемия, стеаторея, ахлоргидрия.
Все эти опухоли имеют злокачественные аналоги, которые могут быть гормонально-активными.
Желудочно-кишечный тракт
Карциноид. Развивается в слизистой оболочке ЖКТ из энтерохромаффинных клеток (клетки Кульчицкого), вырабатывающие биогенные амины (серотонин). По строению напоминает солидно-трабекулярную аденому, дает аргентаффинную и хромаффинную реакцию. У больных развивается карциноидный синдром.
Доброкачественные опухоли характеризуются медленным ростом, отграничены от окружающих тканей капсулой, клетки опухоли не разносятся по организму с током крови или лимфы, то есть они не дают метастазов . Доброкачественная опухоль не отражается на общем состоянии больного до тех пор, пока не начнёт сдавливать окружающие ткани, органы. нервные стволы, кровеносные сосуды, вызывая нарушение их функции. Доброкачественная опухоль может быть радикально оперативно удалена. Доброкачественные опухоли делятся на эпителиальные, неэпителиальные, и воспалительные .
К эпителиальным опухолям относятся следующие :
- Папиллома - опухоль, основой которой является соединительная ткань, покрытая эпителием. Встречается на коже, слизистых ЖКТ, мочевого пузыря, гортани. Папилломы могут быть различной формы (в виде ворсинок, цветной капусты, бородавок, сосочков). Папилломы при травматизации могут кровоточить, могут нарушать функцию органа и переходить в злокачественную опухоль. Могут быть врождёнными и приобретёнными. Та или иная разновидность папиллом встречается практически у каждого человека. Интенсивные иммунологические и вирусологические исследования последних десятилетий позволили выявить обширную группу вирусов папилломы человека. Распространение папиллом рассматривают как своеобразную реактивную пролиферацию эпидермиса в ответ на вирусное воздействие в условиях снижения иммунитета.
- Аденома - развивается из желез и имеет строение того органа, из которого развивается (аденома предстательной железы, аденома щитовидной железы). Эпителий аденомы выделяет секрет, свойственный основной железистой ткани, из которой образовалась опухоль.
- Дермоид (дермоидная киста) - это опухоль, развивающаяся из эмбриональных зачатков эктодермы. Она состоит из кожи и её придатков, поэтому в её полости может быть не только эпидерма, но и волосы и сало.
Неэпителиальные опухоли - опухоли соединительнотканного происхождения :
- Фиброма - состоит из волокнистой соединительной ткани с небольшим количеством сосудов в и эластических волокон. Фибромы могут быть единичными и множественными, мягкими и плотными, располагаться могут везде, где есть соединительная ткань (в коже, подкожной жировой клетчатке, фасциях, апоневрозе, нервных стволах, матке). Если в опухоли присутствуют другие ткани, то образуются фибромиомы, фибролипомы, фиброаденомы. Фиброма на узком основании-ножке называется полип .
- Липома - доброкачественная опухоль из жировой ткани, имеющая капсулу. Расположена в подкожно жировой клетчатке в виде единичных или множественных узлов. Чаще локализуется на шее, спине, предплечье. Липома может располагаться и более глубоко. Опухоль имеет мягко-эластическую консистенцию и дольчатое строение.
- Хондрома - доброкачественная опухоль хрящевой ткани. Плотной консистенции, развивается медленно.
- Остеома - опухоль из зрелой костной ткани. Развивается длительно. Боли при этом отсутствуют, и пальпируемое образование, в большинстве случаев, становится первым признаком заболевания.
Опухоли из мышечной, сосудистой и нервной ткани :
- миома - доброкачественная опухоль из мышечной ткани;
- лейомиома - опухоль из гладких мышечных волокон;
- рабдомиома - опухоль и поперечно-полосатых мышц; Сочетание опухоли мышечной и соединительной ткани - это фибромиома ; чаще миомы развиваются в матке;
- ангиома - опухоль, развивающаяся из сосудов. Из кровеносных сосудов развиваются гемангиомы , из лимфатических - лимфангиомы . Часто бывают врождёнными;
- простая (капиллярная) гемангиома имеет вид небольших пигментированных пятен красного или сине-красного цвета, несколько выдающихся над поверхностью кожи. При надавливании размеры опухоли уменьшаются. Иногда размеры опухоли могут быть значительными;
- пещеристая ангиома - выглядит как тёмно-синие узлы или плоские припухлости, имеет губчатое строение с полостями, заполненными кровью;
- ветвистая ангиома - состоит из расширенных извилистых сосудов, просвечивает через кожу в виде пульсирующей припухлости;
- невринома - опухоль из нервной ткани, часто сопровождается сильными болями;
- глиома - опухоль, состоящая из нейроглии мозговой ткани головного или спинного мозга;
- ганглионеврома - опухоль из симпатических нервов, может достигать больших размеров.
Смешанная опухоль - это новообразование, состоящее из нескольких тканей, имеющих самостоятельный рост. Они возникают при нарушении эмбрионального развития. Смешанные опухоли делятся на две группы :
- простые смешанные опухоли - образованы из двух зародышевых листков;
- сложные опухоли - из трёх зародышевых листков.
Простые смешанные опухоли чаще встречаются в околоушной или других слюнных железах, в молочной железе. Состоят из хрящевой, жировой, слизистой ткани, эпителиальных клеток и железистых образований. Окружены капсулой, не спаяны с рядом расположенными тканями, растут медленно.
Сложные смешанные опухоли делятся на тератоидные и тератомы . Тератоидные опухоли напоминают дермоидные кисты, но состав их более сложен (волосы, зубы, костные пластинки).
Тератомы - это врождённые образования. Чаще располагаются на поверхности, в области черепа и копчиковой области. Содержит в себе части органов и целые органы.
См. онкология
Саенко И. А.
Источники:
- Барыкина Н. В. Хирургия/Н. В. Барыкина.- Ростов н/Д: Феникс, 2007.
- Барыкина Н. В. Сестренское дело в хирургии: учеб. пособие/Н. В. Барыкина, В. Г. Зарянская.- Изд. 14-е. - Ростов н/Д: Феникс, 2013.
Следует отметить, что доброкачественные опухоли могут перерождаться в злокачественные под влиянием различных неблагоприятных внешних и внутренних воздействий.
Опухоли с местнодеструирующим ростом занимают промежуточное положение между доброкачественными и злокачественными опухолями. В отличие от доброкачественных опухолей, они имеют признаки инфильтрирующего роста. В отличие от злокачественных опухолей, они не метастазируют.
ВАРИАНТЫ РОСТА ОПУХОЛЕЙ
В зависимости от скорости роста различают опухоли быстро и медленно растущие (несколько недель или месяцев и много месяцев или лет).
В зависимости от наличия или отсутствиядиссеминации (от лат. dissemino-распространять) опухоли растут либо с метастазами (см. следующий раздел), либо без метастазов .
В зависимости от степени дифференцировки опухолевых клеток различают два основных вида роста опухолей: 1) экспансивный и 2) инфильтрирующий .
Экспансивный (оттесняющий) рост характерен для доброкачественных опухолей и некоторых злокачественных (рак почки, фибросаркома). Интенсивно делящиеся, достигающие зрелости клетки обеспечивают медленный рост опухоли самой из себя, приводя к отодвиганию, оттеснению окружающих тканей.
Инфильтрирующий (инвазивный) рост характерен для большинства злокачественных опухолей. Чрезвычайно быстро делящиеся не достигающие зрелого состояния клетки приводят к быстрому росту опухоли, способной к метастазированию (см. следующий раздел), т.е. распространению по организму и образованию за пределами первичной опухоли разного числа вторичных очагов роста опухоли в отдаленных тканях и органах.
По отношению к просвету полого органа рост опухоли может быть: 1) экзофитным (экспансивный рост опухоли в полость органа, например, в полость желудка, матки) и 2) эндофитным (инфильтрирующий рост опухоли внутрь стенки полого органа).
21.4. ПРЕДБЛАСТОМНЫЕ (ПРЕДРАКОВЫЕ) СОСТОЯНИЯ
Под термином предрак, по мнению академика Л.М. Шабада, понимается “патологическое состояние, характеризующееся длительным сосуществованием атрофических, дистрофических и пролиферативных процессов, которое предшествует развитию злокачественной опухоли и в большом числе случаев с нарастающей вероятностью в нее переходит”.
Фактически под термином «предрак» понимаются оазнообразные, а не только эпителиального происхождения предбластомные состояния.
В частности, к предраковым состояниям относятся:
- хронические пролиферативные воспалительные процессы и заболевания , сопровождающиеся явлениями как интенсивной пролиферации (разрастания клеточно-тканевых структур), так дистрофии и атрофии (конкретными примерами могут служить хронические гастриты, язвы желудка и двенадцатиперстной кишки, эрозии шейки матки и др.);
- гиперпластические процессы и заболевания , сопровождающиеся развитием очагов клеточной гиперплазии, чаще железистой ткани, без явлений тканевой и клеточной катаплазии (конкретным примером может служить кистозно-фиброзная мастопатия и др.);
- доброкачественные опухоли (папилломы, аденомы, фибромы, липомы, миомы, остеомы, глиомы, невусы), которые под влиянием различных канцерогенов могут переходить в злокачественные опухоли (рак на месте, рак, аденокарцинома, саркома, глиобластома, меланома и др.).
Одни предраковые состояния, имеющие наследственное предрасположение, всегда озлакачествляются – это, так называемые, облигатные (обязательные) предраки . Другие не всегда переходят в злокачественные опухоли – это, так называемые, факультативные (необязательные) предраки.
Одни предраковые состояния возникают в тканях и органах. Контактирующих с внешней средой (слизистые глаз, пищеварительного и дыхательного трактов, кожи). Они чаще сопровождаются длительным воспалением, характеризующимся активизацией пролиферативных, а также дистрофических и атрофических процессов.
Другие предраковые состояния возникают во внутренних органах, прямо не контактирующих с внешней средой. Им обычно не сопутствует длительный воспалительный процесс.
21.5. БИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
В отличие от физиологических и других патологических видов тканевого роста, рост злокачественных опухолей отличается следующими особенностями.
Бесконтрольность и автономность роста. Это качество опухолевых клеток связано с полным или частичным нарушением многообразных механизмов регуляции процесса их пролиферации. Повышается чувствительность к различным факторам роста. Снижается или даже отсутствует контактное и другие виды торможения деления и созревания этих клеток.
Беспредельность роста. Общеизвестно, что нормальные (здоровые) клетки быстро созревают и в процессе своей жизни имеют генетически обусловленные определенные (ограниченные) как количество делений, так и продолжительность жизни. Еще в 1961 году L. Haytflick P.S. и Moorhead установили, что клетки млекопитающих имеют ограниченное число делений (50-60). Этот феномен ограниченного числа делений получило название клеточного старения (клеточный лимит Хейфлика). В отличие от здоровых, опухолевые злокачественные клетки такого лимита делений не имеют, в силу чего их популяция почти бессмертна. Клон опухолевых, вечно молодых и неспособных созревать и стареть клеток может жить десятилетиями (этот феномен называется иммортализацией клеток). Быстрый рост опухоли связан не только с увеличением скорости деления клеток, сколько с торможением или отсутствием регуляции торможения их пролиферации, а также с активацией ангиогенеза и микрокровообращения в опухоли. Последнее зависит от повышения количества и активности одних регуляторных веществ (ангиогенин, a-и b-трансформирующие ростовые факторы, фактор роста гепатоцитов, интерлейкин- 3,8 и др.) и снижения количества и активности других (ангиостатин, интерфероны a- и b, гепариназа, тканевой ингибитор металлопротеиназ , тромбоспондин).
Инфильтративный (инвазивный) рост. Злокачественные опухоли прорастают не только стенки сосудов, но их окружающие ткани, разрушая их. Это свойство, как и способность опухолевых клеток легко отрываться от соседних клеток связана с повышением их ферментативной (протеолитической) активности и снижением плотности (сцепления) межклеточных контактов.
Анаплазия (катаплазия). Под анаплазией (от греч. ana – приставка, означающая обратное действие) возврат клеток и тканей в недифференцированное состояние; при этом они перестают выполнять специфические функции Катаплазия (от греч. kata – движение вниз и plasis – образование, формирование) – частичная или полная потеря тканеспецифических признаков в результате появления слабо дифференцированных или не дифференцированных клеток. Выделяют следующие виды опухолевой анаплазии.
· Морфологическая анаплазия . Она может быть как тканевой, так и клеточной.
Тканевая анаплазия проявляется увеличением соотношения: объем паренхимы/объем стромы, уменьшением количество крупных сосудов и увеличением относительного количества мелких сосудов (капиллярного типа), уменьшением числа лимфатических капилляров и нервных окончаний.
Клеточная анаплазия проявляется омоложением (упрощением) клеток, возвратом их структуры к эмбриональной организации, полиморфностью клеток (увеличением размеров, появлением не типичной для той или иной ткани формы), увеличением числа многоядерных клеток, повышением количества хромосом, изменением числа, размеров, формы и структуры ядер, рибосом, митохондрий, аппарата Гольджи и других органоидов, а также изменением строения клеточных и субклеточных мембран.
Метаболическая анаплазия. Выраженность последней обычно соответствует степени дедифференцировки клеток и скорости роста злокачественных опухолей. Для них наиболее характерны следующие проявления катаплазии:
Выраженный внутриклеточный ацидоз (за счет накопления лактата и др. недоокисленных продуктов метаболизма, возникающих в результате активации процесса как анаэробного, так и аэробного, гликолиза, особенно после нагрузки глюкозой и даже в присутствии кислорода);
Увеличение внутриклеточного содержания воды, ионов калия, натрия, железа, цинка и др.;
Количественное и качественное изменение синтеза в опухолевых тканях белков (повышение процессов анаболизма и снижение процессов катаболизма белков, иногда активизация синтеза эмбриональных белков – a-фетопротеина и др., изменение ферментного состава клеток (по ферментному составу клетки опухоли ближе друг к другу, чем к нормальным клеткам), увеличение синтеза ДНК;
Резкое повышение использования опухолью глюкозы, аминокислот (“ловушка глюкозы и аминокислот”) а также витаминов, ФАВ и некоторых других веществ;
Иммуннологическая (антигенная) катаплазия. Антигенный состав злокачественных опухолей отчетливо отличается от нормальных тканей. В частности, в них могут обнаруживаться следующие типы опухолевых антигенов.
· Антигены опухолей, индуцированные действием различных канцерогенов. В результате мутаций, вызванных канцерогенными факторами опухолевые клетки могут синтезировать белки, имеющие антигенные свойства. Они строго индивидуальны и отличаются полиморфизмом, зависимом от вида канцерогенов.
· Антигены вирусных опухолей. При индукции опухолей одним и тем же вирусом эти антигены являются одинаковыми для нескольких опухолей как у одной особи, так и у разных особей.
· Эмбриональные антигены – белки (например, a-фетопротеин, раково-эмбриональный антиген и др.), образующиеся в результате антигенной реверсии .
· Гетероорганные антигены. В ряде случаев, особенно при иммуносуппрессии недостаточности, в опухолях одних органов могут встречаться антигены, характерные для других органов (антигенная дивергенция ).
Опухолевая ткань обычно ускользает от строгого, характерного для здоровых тканей, иммунного надзора организмом. Это может происходить преимущественно в результате:
Снижения ткане-специфических и индивидуальных антигенов с сохранением видо-специфических антигенов (к последним у каждого организма того же вида имеется иммунологическая толерантность, т.е. переносимость, нечувствительность);
- появления эмбриональных антигенов;
Маскирования опухолевых антигенов от иммунного надзора, например, в результате образования блокирующих антител, покрытия опухолевых клеток фибриновой пленкой или развития иммунной супрессии (вторичного иммунодефицита).
Функциональная катаплазия. Проявляется отчётливо выраженным изменением специфических функций клеточно-тканевых структур. Функциональная активность опухолевых клеток в разной степени может снижаться, повышаться или извращаться. Например, при опухолях эндокринных желез может наблюдаться увеличение образования гормона или уменьшение его синтеза.
Метастазирование , т.е. ее распространение и образование дочерних опухолей, происходит тремя путями:
· лимфогенно по путям лимфоотока в регионарные лиматические узлы,
· через интерстициальную жидкость (метастазирование в ближайшие органы),
· периневрально,
· гематогенно (метастазирование в отдаленные органы).
Наиболее опасен гематогенный путь метастазирования, поскольку в этом случае дочерние опухоли могут образовываться в любом органе и часто именно наличие метастазов является причиной неоперабельности больного, или они не выявляются при обследовании пациента перед операцией и впоследствии являются причиной рецидива заболевания. Метастазирование опухоли неразрывно связано с механизмами инвазии, поскольку для попадания опухолевых клеток в лимфу, кровь или интерстициальное пространство они должны пойти через несколько барьеров, в частности через экстрацеллюлярный матрикс.
Выделяют следующие этапы: ангиогенез в опухоли; инвазию оторвавшихся от первичного опухолевого очага опухолевых клеток в окружающие ткани, интерстициальное пространство и сосуды; их циркуляцию в крови и лимфе; адгезию к эндотелию сосудов; повторную инвазию в окружающие ткани;движение (передвижение) в тканях; взаимодействие с клетками микроокружения; пролиферацию и образование дочерней опухоли (вторичного очага – метастаза).
Ангиогенез в опухоли. Рост первичной опухоли происходит параллельно с развитием мелких кровеносных сосудов (главным образом капилляров). Опухоль прорастает сосудами в результате миграции и пролиферации эндотелиоцитов под действием факторов, стимулирующих ангиогенез. Эти факторы вырабатываются как самой опухолью, так и макрофагами, богато представленными в зоне опухолевого роста. К наиболее активным факторам ангиогенеза относятся макрофагальный фактор роста фибробластов, α- и β- трансформирующие факторы роста (ТФР), тромбоцитарный фактор роста (ФРТр), сосудисто-эндотелиальный фактор роста (ЭФР) и др.
Инвазия опухолевых клеток в окружающие ткани, интерстициальное пространство и сосуды включает следующие этапы:
· отрыв отдельных опухолевых клеток от первичного опухолевого очага происходит в результате ослабления сцепления (связей, контактов) между отдельными опухолевыми клетками. Большое значение в этом механизме имеет снижение экспрессии белков кадхеринов;
· взаимодействие оторвавшейся опухолевой клетки с фибронектином, ламинином, коллагеном экстрацеллюлярного матрикса с помощью рецепторов к этим веществам образующихся на клетках опухоли;
· ферментативное разрушение экстрацеллюлярного матрикса коллагеназой, катепсином Д и другими протеазами, вырабатываемыми как самой опухолью, так и стимулированными макрофагами;
· движение опухолевой клетки обеспечиваемое при помощи образования псевдоподий и сократительной активности филаментов актомиозина. Клетки движутся в направлении действия хемоаттрактантов, вырабатываемых как окружающими тканями, так и самой опухолью.
Циркуляция опухолевой клетки в крови. В процессе транспорта эти клетки активно взаимодействуют с тромбоцитами, лейкоцитами, эндотелиацитами и различными ФАВ. Большая часть опухолевых клеток повреждается иммунной системой организма, другая (меньшая) их часть остаётся жизнеспособной (резистентной) вследствие защиты от иммунного повреждения за счёт, прежде всего, образования вокруг них агрегатов тромбоцитов и фибриновых сгустков. Этому способствует активация системы гемостаза ферментами, выделяющимися из опухолевых клеток. Тромбоцитарные агрегаты и фибриновые сгустки с опухолевой клеткой в центре в виде микроэмболов могут закупорить мелкие кровеносные сосуды и нарушить микроциркуляцию в том или ином регионе сосудистого русла.
Адгезия опухолевых клеток к эндотелию сосудов происходит вследствие эмболизации микрососудов в составе тромбоцитарных агрегатов и фибриновых сгустков. Опухолевая клетка выделяет активатор плазминогена, что приводит к активации фибринолиза. При этом сгусток лизируется, а освободившаяся опухолевая клетка адгезирует к эндотелию.
Повторная инвазия опухолевых клеток в окружающие ткани в месте их адгезии происходит по тем же механизмам, что и в первичном очаге опухоли.
Движение вышедших их сосудов в ткани опухолевых клеток осуществляется в сторону хемоаттрактантов, которые могут вырабатываться самой опухолевой клеткой (аутохемотаксис).
После взаимодействия опухолевой клетки с клетками микроокружения она пролиферирует и образует вторичный очаг опухоли, который в зависимости от локализации и вида опухолевых клеток оказывает различное по интенсивности местное и общее повреждающее воздействие на организм.
Показано, что одни злокачественные опухоли могут метастазировать в различные органы, другие – преимущественно в определённые органы (в частности, аденокарцинома молочной железы чаще метастазирует в кости и головной мозг; рак желудка – в печень и т.д.).
Рецидивирование (от лат. recidivus-возвращающийся, возобновляющийся) – повторное развитие опухоли, возникающее обычно после неполного удаления опухоли либо в результате имплантации как опухолевых клеток, так и онкогенов в окружающие нормальные ткани.
Кахексия (kachexia, от греч. kacos – плохой и hexis – состояние) или общая атрофия – синдром истощения организма, характеризующийся резко выраженными общим исхуданием, физической слабостью, снижением функционирования жизнеобеспечивающих регуляторных (нервной, эндокринной, иммунной, гуморальной, генетической), исполнительных (сердечно-сосудистой, кроветворной, пищеварительной и др.) и метаболических (снижение синтеза РНК, фактора некроза опухоли, каталазы и др.) систем. Прогрессивно нарастающее падение массы тела возникает, главным образом, из-за истощения мышечной ткани и жировых депо.
Введение в онкопатологию Принципы классификации опухолей. Морфологические характеристики доброкачественных и злокачественных опухолей из эпителиальных и мезенхимальных тканей Принципы классификации опухолей. Морфологические характеристики доброкачественных и злокачественных опухолей из эпителиальных и мезенхимальных тканей
Номенклатура и классификации В большинстве названий опухолей в качестве корня слова фигурирует название органа или ткани, к которому добавляется суффикс «ома». Примеры: гепатома, менингиома, невринома, липома фиброма и т.д. Но есть исключения, касающиеся злокачественных новообразований: карцинома - злокачественная опухоль из эпителиальной ткани, саркома - злокачественная опухоль из неэпителиальной ткани. В большинстве названий опухолей в качестве корня слова фигурирует название органа или ткани, к которому добавляется суффикс «ома». Примеры: гепатома, менингиома, невринома, липома фиброма и т.д. Но есть исключения, касающиеся злокачественных новообразований: карцинома - злокачественная опухоль из эпителиальной ткани, саркома - злокачественная опухоль из неэпителиальной ткани.



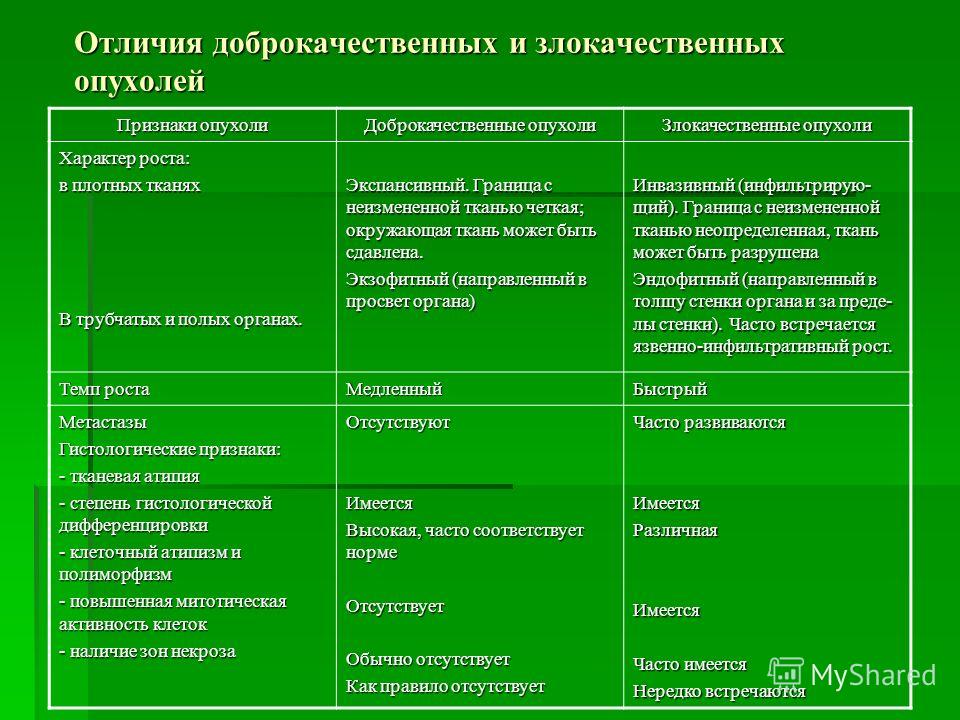
Отличия доброкачественных и злокачественных опухолей Признаки опухоли Доброкачественные опухоли Злокачественные опухоли Характер роста: в плотных тканях В трубчатых и полых органах. Экспансивный. Граница с неизмененной тканью четкая; окружающая ткань может быть сдавлена. Экзофитный (направленный в просвет органа) Инвазивный (инфильтрирую- щий). Граница с неизмененной тканью неопределенная, ткань может быть разрушена Эндофитный (направленный в толщу стенки органа и за преде- лы стенки). Часто встречается язвенно-инфильтративный рост. Темп роста МедленныйБыстрый Метастазы Гистологические признаки: - тканевая атипия - степень гистологической дифференцировки - клеточный атипизм и полиморфизм - повышенная митотическая активность клеток - наличие зон некроза ОтсутствуютИмеется Высокая, часто соответствует норме Отсутствует Обычно отсутствует Как правило отсутствует Часто развиваются ИмеетсяРазличнаяИмеется Часто имеется Нередко встречаются





Органоспецифические опухоли (как доброкачественные, так и злокачественные) характеризуются тем, что развиваются из эпителиальных клеток определенного органа и сохраняют морфологические, а иногда и функциональные признаки этого органа (продукция опухолевой тканью гормонов и биологически активных веществ)
Подробно эти опухоли будут изучены в частном курсе патологической анатомии. Рассмотрим лишь некоторые из них.
Молочная железа. Опухоли очень разнообразны и часто развиваются на фоне узловой формы фиброзно-кистозной болезни.
Фиброаденома. Доброкачественная опухоль из железистого эпителия с сильно развитой стромой. Встречается в любом возрасте, но чаще в 20-45 лет. В зависимости от диаметра образующих опухоль железистых трубок и характера расположения соединительной ткани различают периканаликулярную и интраканаликулярную фиброаденомы.Интраканаликулярная фиброаденома характеризуется удлинением железистых трубок, впячиванием в их просвет участков миксоматозной соединительной ткани, вследствие чего просвет протока становится щелевидным. При концентрическом разрастании внутридольковой соединительной ткани вокруг протоков, сохраняющих небольшие размеры, возникаетпериканаликулярная фиброаденома. Редко встречается листовидная (филлоидная) опухоль при которой отмечается выраженная пролиферация стромального компонента.
Рак молочной железы. Является самой частой неоплазией у женщин, важнейшую роль в его развитии играют женские половые гормоны (эстрогены). Рак молочной железы представлен следующими основными формами: неинфильтрирующим дольковым и протоковым раком, инфильтративными формами этих раков, раком соска (рак Педжета). Кроме этого существуют редкие формы рака молочной железы, такие как слизистый рак, апокринный и др.
Неинфильтрирующий (неинвазивный) дольковый рак. Как правило, обнаруживается при микроскопическом исследовании молочной железы, удаленной по поводу доброкачественного новообразования. Микроскопически построен из атипичных клеток, растет в дольке, имеет железистый или солидный варианты.
Неинфильтрирующий (неинвазивный) протоковый рак. Макроскопически представлен расширенными протоками, из которых на разрезах выдавливаются крошащиеся желтоватые массы. Микроскопически может быть сосочковым, криброзным и угревидным (солидные пролифераты опухолевых клеток с массивным некрозом в центре). Растет в пределах протока, часто встречаются микрокальцинаты.
Инвазивные формы протокового и долькового рака макроскопически представлены преимущественно плотными звездчатыми узлами белесоватого цвета с желтоватым крапом. При микроскопии состоят из скиррозных, криброзных, альвеолярных и тубулярных железистых структур с клеточным полиморфизмом.
Рак Педжета. Развивается из эпидермиса или эпителиальных клеток крупных протоков. Образуются крупные светлые клетки (клетки Педжета) в базальных и средних слоях эпидермиса. Опухоль локализуется в области соска и ареолы.
В настоящее время, наряду с рутинными патогистологическим исследованием, широко используются иммуноморфологические и молекулярно-биологические методы, позволяющие прогнозировать течение болезни и возможный ответ на терапию. Примерно 70% всех раков МЖ являются позитивными в отношении экспрессии рецепторов эстрогенов (ER) и/или прогестерона (PR). Опухоли, экспрессирующиеERиPR, поддаются гормональной терапии. Прогноз заболевания устанавливается в результате исследованияER,PR, трансмембранного рецептора к факторам ростаHER-2/neuи ядерного белкаKi-67.HER-2-положительные случаи рака молочной железы характеризуются низкой эффективностью не только гормональной, но и химиотерапии, более низким уровнем выживаемости и более злокачественным течением. БелокKi-67 является маркером клеточной пролиферации. Чем выше пролиферативная активность клеток опухоли, тем хуже прогноз.
Опухоли эндокринных желез.
Надпочечники. Опухоли возникают из коркового и мозговых слоев. Могут быть доброкачественными и злокачественными.
Доброкачественные опухоли коркового слоя: Светлоклеточная адренокортикальная аденома (вырабатывает альдостерон), темноклеточная адеронокортикальная аденома (вырабатывает андрогены, реже - глюкокортикостероиды, поэтому возникают признаки вирилизма, реже синдрома Кушинга), смешанная адренокортикальная аденома (проявляется гиперкортицизмом - синдромом Кушинга), гломерулезоклеточная аденома (повышенная выработка минералокортикоидов).
Злокачественная опухоль коркового слоя надпочечников. Адренокортикальный рак: построен из атипичных полиморфных клеток, отличается преимущественно гематогенным метастазированием.
Доброкачественная опухоль мозгового вещества . Феохромоцитома:гормонально-активная опухоль, выделяет большое количество катехоламинов (адреналина и норадреналина), что приводит к повышению артериального давления (обычно злокачественной артериальной гипертензии, с тяжелыми кризами).
Злокачественная опухоль мозгового слоя надпочечников . Злокачественная феохромоцитома (феохромобластома): характеризуется выраженным клеточным атипизмом, обычно гормонально-неактивная.
Почки
Доброкачественные опухоли - аденомы. Аденома почек обычно является случайной находкой при исследовании операционного или аутопсийного материала. Узлы опухоли могут быть одиночными или множественными, расположены в корковом веществе почки, достигают диаметра 10 см и болеее. По гистологическому строению могут быть ацинарными, папиллярными, тубулярными и солидными, кистозными. По цвету цитоплазмы различают темноклеточную, светлоклеточнаую, ацидофильную. Светлоклеточная аденома построена из светлых полигональных клеток с вакуолизированной цитоплазмой, содержащей большое количество липидов и гликогена. Дифференциальная диагностика этого варианта опухоли сосветлоклеточным раком почки исключительно трудна. Было предложено светлоклеточную опухоль диаметром до 3 см условно отнести к аденоме, а крупнее - к раку. Однако этот критерий не является достаточно надежным, так как известны случаи метастазов светлоклеточной опухоли почки диаметром 2 см и даже менее. В случаях обнаружения светлоклеточного рака в другом органе у больного, перенесшего давно нефрэктомию по поводу опухоли почки, необходимо иметь ввиду, что метастазы светлоклеточного рака могут иногда наблюдаться через 5-10 и более лет после операции.
Нейроэндокринные опухоли (апудомы) развиваются из клеток-предшественниц апудоцитов, расположенных практически во всех органах и имеющих общее происхождение с эпителиальными клетками данного органа. В норме апудоциты осуществляют местную нейроэндокринную регуляцию органов и условно объединены в диффузнуюAPUD-систему (диффузную эндокринную систему). Клетки этой системы продуцируют множество биогенных аминов и полипептидных гормонов (серотонин, кальцитонин, АКТГ, СТГ, кишечные гормоны и др.).
Ранее полагали, что апудомы могут быть доброкачественными и называли их карциноидами (злокачественные варианты - атипичными карциноидами). Но настоящее время все карциноиды принято расценивать как потенциально злокачественные опухоли (нейроэндокринный рак). Чаще всего карциноиды (нейроэндокринные раки) развиваются в червеобразном отростке, желудке и легком. Многие аденокарциномы (легких, эндометрия, толстой кишки и т.д.) могут содержать опухолевые клетки с нейроэндокринной дифференцировкой.
Нейроэндокринные раки и другие опухоли с нейроэндокринными клетками являются причиной развития эктопических эндокринных синдромов (Кушинга, Золлингера-Эллисона, Кона, акромегалии и т.д.).
Кожа
Доброкачественные опухоли потовых желез - папиллярная гидраденома, экринная спираденома, сирингома и пр.Злокачественный аналог - рак потовых желез.
Базальноклеточный рак (устаревшее - базалиома) - наиболее часто встречающаяся злокачественная опухоль кожи. Относится к группе опухолей с местнодеструирующим ростом, часто рецидивирует, но никогда не дает метастазов (имеющиеся описания метастазов сомнительны). Локализуется чаще на лице, шее, бывает множественной, нередко изъязвляется. Макроскопически - это бляшка, узел или глубокая язва. Микроскопически характерны полиморфные тяжи и комплексы мелких интенсивно окрашенных клеток (сходных с базальными клетками многослойного плоского эпителия), по периферии тяжа имеющих призматическую, а в толще его - полигональную форму. Нередки митозы.
