कूल्हे के जोड़ की संरचना। कूल्हे के जोड़ की शारीरिक और कार्यात्मक विशेषताएं
कूल्हे की दर्दनाक अव्यवस्थाकंधे, प्रकोष्ठ और हंसली की अव्यवस्था बहुत कम आम है, लेकिन अधिक बार हाथ, निचले पैर और पैर की हड्डियों की अव्यवस्था। उनकी आवृत्ति में ५-२०% के भीतर उतार-चढ़ाव होता है और बड़े पैमाने पर शारीरिक और शारीरिक विशेषताओं द्वारा समझाया जाता है, जिसका ज्ञान महत्वपूर्ण व्यावहारिक मूल्य प्राप्त करता है।
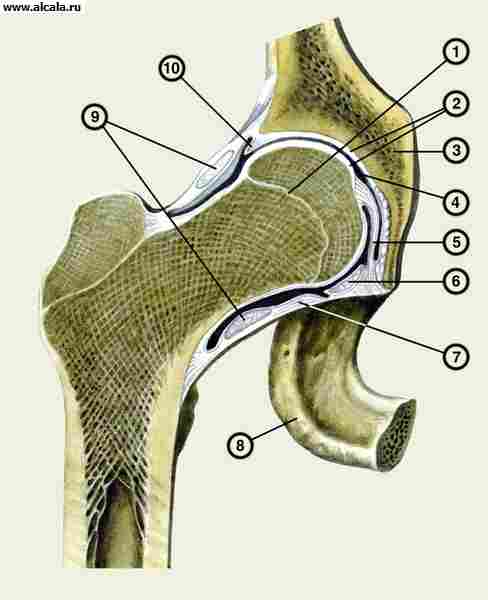
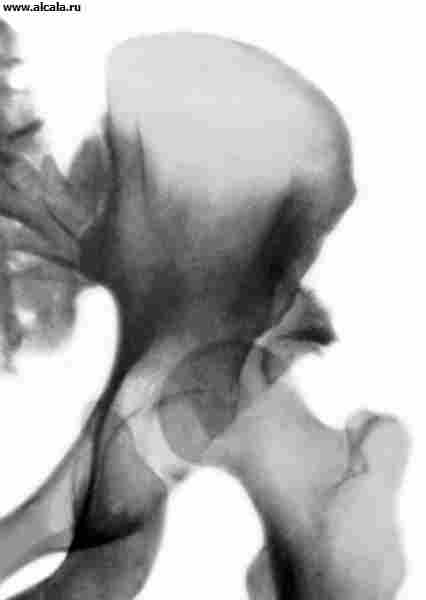
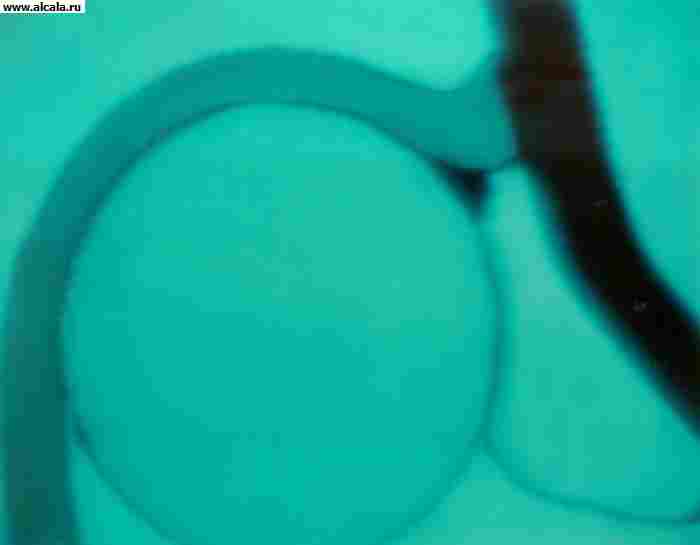
कूल्हे का जोड़(चित्र। 109) न केवल सबसे बड़ा है, बल्कि इसकी शारीरिक संरचना में सबसे जटिल भी है। यह ऊरु सिर की कलात्मक सतह से बनता है, जो अपनी पूरी लंबाई के साथ, केंद्र में स्थित एक छोटे से अवसाद के अपवाद के साथ, गोल स्नायुबंधन के लगाव की जगह, हाइलिन उपास्थि और एसिटाबुलम से ढका होता है, जो अर्धचंद्र सतह के केवल परिधीय भाग के साथ कवर किया गया है। एसिटाबुलम का निचला मध्य भाग उपास्थि से रहित होता है। यह वसा ऊतक से बना होता है और एक श्लेष झिल्ली से ढका होता है। इसके पीछे के निचले किनारे पर एक पायदान होता है, जिसके ऊपर एसिटाबुलम का अनुप्रस्थ लिगामेंट फैला होता है। आर्टिकुलर कैविटी 3 पैल्विक हड्डियों के संलयन से बनती है। इसका ऊपरी किनारा इलियम है, भीतरी एक जघन है और निचला एक इस्चियम है। सिर के स्थान का निर्धारण करते समय यह विचार करना महत्वपूर्ण है जब यह अव्यवस्थित हो। एसिटाबुलम का कार्टिलाजिनस होंठ, गुहा के मुक्त किनारे की पूरी लंबाई के साथ जुड़ता है और 0.5-0.6 सेमी की ऊंचाई तक पहुंचता है, एसिटाबुलम की गहराई को और बढ़ाता है, जो औसतन 4.5 सेमी की चौड़ाई के साथ 3 सेमी तक पहुंचता है। अपने आकार में, एसिटाबुलम गेंद के आधे जैसा दिखता है, और फीमर का सिर इसका लगभग दो-तिहाई होता है। यह शारीरिक अनुपात ऊरु सिर को एसिटाबुलम गुहा में आधे से अधिक गहराई तक डूबने की अनुमति देता है, यांत्रिक तनाव के खिलाफ विश्वसनीय सुरक्षा प्रदान करता है और निचले अंग के लिए अच्छा समर्थन प्रदान करता है। आर्टिकुलर सतहों की एकरूपता और सिर के आकार और आकार के बीच लगभग पूर्ण पत्राचार, एक तरफ, एसिटाबुलम की आकृति, क्षमता और गहराई, दूसरी ओर, उन्हें पूर्वगामी कारकों की श्रेणी से स्थानांतरित करने की अनुमति देती है। उन लोगों के लिए जो संयुक्त को संभावित अव्यवस्थाओं से बचाते हैं।
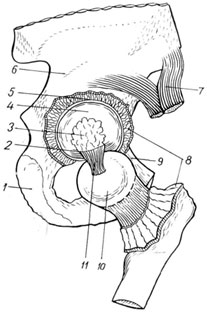
1 - ओएस इस्ची;
2 - लिग। ट्रांसवर्सम एसिटाबुली;
3 - फोसा एसिटाबुली वसायुक्त ऊतक से भरा होता है;
4 - चेहरे लुनाटा;
5 - लैब्रम एसिटाबुलारे;
6 - ओएस इलियम
7 - एम। रेक्टस फेमोरिस;
8 - कैप्सूल आर्टिक्युलरिस;
9 - ओएस पबिस;
10 - कैपुट फेमोरिस;
11 - लिग। प्यूबोफेमोरेल
यह ध्यान में रखा जाना चाहिए कि सिर और गर्दन की धुरी, जो जांघ के डायफिसियल भाग के साथ ललाट तल में 125-127 ° का ग्रीवा-डायफिसियल कोण बनाती है, मेल नहीं खाती। सिर और गर्दन की धुरी सबसे अधिक बार पूर्वकाल में विक्षेपित होती है और कम अक्सर पीछे की ओर। इसके अलावा, इस विचलन का कोण व्यापक रूप से भिन्न होता है (10 से 22 ° तक)।
संयुक्त कैप्सूलएक बहुत घने रेशेदार गठन का प्रतिनिधित्व करता है। एसिटाबुलम के बोनी किनारे की परिधि के चारों ओर से शुरू होकर, यह फीमर के समीपस्थ छोर तक जाता है और इंटरट्रोकैनेटरिक लाइन के सामने संलग्न होता है, और इसके पीछे कुछ हद तक इंटरट्रोकैनेटरिक शिखा के समीप होता है। इसके कारण, ऊरु गर्दन की पूर्वकाल सतह पूरी तरह से संयुक्त गुहा में होती है, और पीछे की सतह इसकी सतह का केवल 2/3 है। कैप्सूल की पेचदार दिशा और गर्दन के लिए इसका तंग फिट, एक तरफ, जैसा कि यह था, सिर को एसिटाबुलम की गुहा में पेंच करता है, जो इसे नुकसान से बचाता है, और दूसरी ओर, यह क्षमता को काफी सीमित करता है कूल्हे का जोड़ (15-20 मिली तक), जो संयुक्त गुहा में मामूली रक्तस्राव के साथ भी तेज दर्द का कारण बनता है। कैप्सूल की बाहरी रेशेदार परत के सतही बंडलों में एक अनुदैर्ध्य दिशा होती है, और गहरे बंडल, एक दूसरे के साथ जुड़ते हुए, पतली श्लेष परत के लिए अतिरिक्त ताकत पैदा करते हैं, जिसके लगाव के स्थानों पर सिलवटों का निर्माण होता है, निर्देशित यांत्रिक प्रभावों को नरम करना कलात्मक छोर तक।
संयुक्त कैप्सूल की ताकत अलग-अलग क्षेत्रों में समान नहीं होती है। उनमें से कुछ के पास आसपास के स्नायुबंधन द्वारा बहुत मजबूत सुदृढीकरण है, अन्य में यह सुदृढीकरण नहीं है। सबसे महत्वपूर्ण वे स्नायुबंधन हैं जो पैल्विक हड्डियों के किनारे से कैप्सूल तक पहुंचते हैं।
इलियोफेमोरल लिगामेंटकूल्हे के जोड़ की सामने की सतह पर स्थित (चित्र। 110)। पूर्वकाल-अवर इलियाक रीढ़ के निचले किनारे पर अपने विस्तृत आधार से शुरू होकर, इसे पंखे के आकार का नीचे और बाहर की ओर निर्देशित किया जाता है, जिसमें पार्श्व बंडल अधिक से अधिक ट्रोकेन्टर से जुड़ा होता है और इंटरट्रोकैनेटरिक लाइन का ऊपरी भाग होता है, जो एक प्रकार का ओवरहैंग बनाता है। संयुक्त पर, और औसत दर्जे का, अधिक लंबवत जाकर, पूर्वकाल खंड के जोड़ को पार करते हुए, कम ट्रोकेन्टर और इंटरट्रोकैनेटरिक लाइन के निचले हिस्से से जुड़ जाता है। निर्दिष्ट बंधन सबसे मजबूत है। यह कूल्हे के विस्तार, जोड़ और कूल्हे के बाहरी घुमाव को सीमित करता है और धड़ को एक स्थायी स्थिति में रखने में भाग लेता है।
अन्य दो स्नायुबंधन में भी एक पेचदार दिशा होती है। प्यूबो-फेमोरल लिगामेंट जघन हड्डी की ऊपरी शाखा से नीचे की ओर और बाद में, संयुक्त कैप्सूल में बुना जाता है, और अंतःस्रावी रेखा के अंदरूनी किनारे पर इसके बंडलों में समाप्त होता है। यह कूल्हे के विस्तार, अपहरण और आंतरिक घुमाव को सीमित करता है।
इस्चियो-फेमोरल लिगामेंटकैप्सूल के पिछले हिस्से को मजबूत करता है (चित्र 111)। यह इस्चियम के शरीर की पूर्वकाल सतह पर शुरू होता है, पीछे की सतह पर सर्पिल होता है, फिर ऊपरी वाला, आंशिक रूप से संयुक्त कैप्सूल में बुनता है और ट्रोकेनटेरिक फोसा के नीचे तक पहुंचता है। यह लिगामेंट जांघ के जोड़ और आंतरिक घुमाव को सीमित करता है। इन स्नायुबंधन के तंतु आंशिक रूप से वृत्ताकार लिगामेंट में गुजरते हैं, जो कैप्सूल की मोटाई में स्थित होता है और एक लूप के रूप में ऊरु गर्दन के मध्य भाग को कवर करता है, जो निचले इलियाक रीढ़ की ओर जाता है।
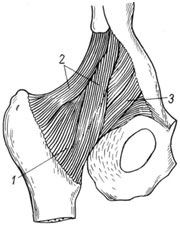
1 - कैप्सूल आर्टिक्युलरिस
2 - लिग। इलियोफेमोरेल;
3 - लिग। यौवन

1 - लिग। इस्चिओफेमोरेल;
2 - लिग। इलियोफेमोरेल;
3 - कैप्सूल आर्टिक्युलरिस
कूल्हे के जोड़ के स्नायुबंधन की पेचदार दिशा, कैप्सूल की तरह ही, इसकी ताकत को काफी बढ़ाती है। हालांकि, संयुक्त कैप्सूल के अपने कमजोर बिंदु भी हैं। वे पूर्वकाल-आंतरिक किनारे पर, इलियो-फेमोरल और प्यूबिक-फेमोरल लिगामेंट्स के बीच, निचले किनारे पर, ओबट्यूरेटर फोरामेन के पास, इस्चियो-फेमोरल और प्यूबिक-फेमोरल के बीच और बाद में इलियो-फेमोरल और इस्चियो- के बीच स्थित होते हैं। ऊरु स्नायुबंधन। कैप्सूल के ये हिस्से मजबूत स्नायुबंधन से रहित हैं। वे सबसे कमजोर होते हैं, और जब वे फट जाते हैं, तो फीमर का सिर संयुक्त गुहा छोड़ देता है।
कूल्हे के जोड़ को शक्तिशाली मांसपेशियों (चित्र 112) द्वारा सभी तरफ से सुरक्षित किया जाता है, जो सीधे संयुक्त कैप्सूल से सटे होते हैं। जोड़ की बाहरी बाहरी सतह रेक्टस फेमोरिस पेशी, लुंबोसैक्रल और स्कैलप पेशियों से ढकी होती है। अधिक सतही रूप से पेशी है जो जांघ के विस्तृत प्रावरणी और सार्टोरियस पेशी को तनाव देती है। इन मांसपेशियों में एक अनुदैर्ध्य दिशा होती है और जब कूल्हे को बढ़ाया जाता है, तनाव होता है, तो वे संयुक्त रूप से कसकर फिट होते हैं, विशेष रूप से काठ-इलियाक पेशी, जो संयुक्त के लगभग पूरे पूर्वकाल भाग को कवर करती है, और जब फ्लेक्स किया जाता है, तो वे आराम करते हैं, जो मजबूर करता है पूर्व में सिर के संभावित विस्थापन से जोड़ की रक्षा करने के कार्य का नुकसान ... जोड़ का पिछला और आंशिक रूप से निचला हिस्सा मांसपेशियों से ढका होता है (चित्र ११३), जो अनुप्रस्थ रूप से चलते हैं। वे सभी अपेक्षाकृत कम हैं और अधिक से अधिक trochanter के क्षेत्र में जुड़े हुए हैं। ग्लूटस मैक्सिमस मांसपेशी कैप्सूल के ऊपरी किनारे से सटी होती है, पिरिफोर्मिस मांसपेशी थोड़ा नीचे स्थित होती है, जो संयुक्त कैप्सूल को लगभग पूरी तरह से ओवरलैप करती है। मध्य परत आंतरिक प्रसूति पेशी, जुड़वाँ, जांघ की चौकोर पेशी और ग्लूटस मेडियस मांसपेशी से बनी होती है, और सतही एक ग्लूटस मैक्सिमस मांसपेशी होती है। ये मांसपेशियां जांघ को एसिटाबुलम के खिलाफ दबाती हैं, और जब यह अव्यवस्थित हो जाती है, तो सिर या तो मांसपेशियों को अलग कर देता है या उन्हें तोड़ देता है।
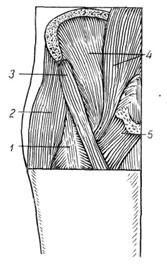
112. सामने कूल्हे के जोड़ की मांसपेशियों की स्थलाकृति:
1 - एम। रेक्टस फेमोरिस;
2 - एम। टेंसर प्रावरणी लता;
3 - एम। सार्टोरियस;
4 - एम। iliopsoas;
5 - एम। पेक्टिनस
![]()
113. पीछे से कूल्हे के जोड़ की मांसपेशियों की स्थलाकृति:
1 - एम। ग्लूटस मेक्सीमस
2 - एम। ग्लूटस मेडियस;
3 - एम। ग्लूटस मिनिमस;
4-मी। पाइरिफोर्मिस;
5 - एम। ओबटुरेटोरियस इंटर्नस;
6 - एम। चतुष्कोणीय फेमोरिस;
7 - मिमी। जेमल्ली
कई टर्मिनल संवहनी शाखाएं रक्त आपूर्ति के स्रोत के रूप में कार्य करती हैं। इसमें एक आवश्यक भूमिका जांघ की औसत दर्जे की परिधि धमनी द्वारा निभाई जाती है, साथ ही जांघ की पार्श्व परिधि धमनी की आरोही शाखा द्वारा भी निभाई जाती है। ये वाहिकाएं स्वतंत्र रूप से एनास्टोमोज करती हैं, संयुक्त कैप्सूल को पोषण प्रदान करती हैं, और इसके माध्यम से ऊरु गर्दन। टाइप ए वेसल्स भी यहां अच्छी तरह से विकसित हैं। पोषण, साथ ही साथ अवर ग्लूटियल धमनी की शाखाएं जो इंटरट्रोकैनेटरिक क्षेत्र से फैली हुई हैं। प्रसूति धमनी की शाखा, जो अनुप्रस्थ लिगामेंट के तहत संयुक्त गुहा में प्रवेश करती है, संयुक्त को रक्त की आपूर्ति में भी भाग लेती है। ऊरु सिर को रक्त की आपूर्ति बहुत खराब है। जाहिरा तौर पर, यह इसके अक्सर उत्पन्न होने वाले सड़न रोकनेवाला परिगलन की व्याख्या करता है, विशेष रूप से पुरानी अव्यवस्थाओं के साथ।
जोड़ के एटरो-बाहरी भाग का संक्रमण ऊरु तंत्रिका की शाखाओं द्वारा किया जाता है, एटरो-आंतरिक प्रसूतिकर्ता और पश्च - कटिस्नायुशूल और ऊपरी लसदार नसों की शाखाओं द्वारा।
कूल्हे का जोड़अखरोट को संदर्भित करता है, एक प्रकार का बहुअक्षीय गोलाकार जोड़। इसमें 3 मुख्य अक्षों (चित्र 114) के आसपास आंदोलन की स्वतंत्रता की 3 डिग्री है। ललाट अक्ष के चारों ओर लचीलापन और विस्तार किया जाता है, धनु अक्ष के चारों ओर अपहरण और जोड़, और ऊर्ध्वाधर अक्ष के चारों ओर बाहरी और आंतरिक घुमाव। इसके अलावा, घूर्णी आंदोलनों को 49 ° (बाहरी घुमाव - 13 °, और आंतरिक - 36 °) के चाप के साथ किया जाता है, और एक समकोण पर जांघ और निचले पैर के लचीलेपन की स्थिति में, उनका आयाम 90 तक पहुंच जाता है। °.
अंजीर। 114 कूल्हे के जोड़ में गति की सीमा: 1 - विस्तार, 2 - बल, 3 - आंतरिक घुमाव, 4 - बाहरी घुमाव
धनु तल में आंदोलनों को 105-180 ° के चाप में किया जाता है, और ललाट तल में, जब तक जांघ की सामने की सतह पूर्वकाल पेट की दीवार को नहीं छूती है, तब तक फ्लेक्सियन संभव है, और ओवरएक्स्टेंशन 10-15 ° तक है। कूल्हे के जोड़ में सभी दिशाओं में और बड़ी मात्रा में गति संभव है। हालांकि, जीवन में, इतनी बड़ी कार्यक्षमता, जो कूल्हे के जोड़ को विस्थापन के लिए अनुकूल किसी भी मजबूर स्थिति में डाल देगी, शायद ही कभी इसका उपयोग किया जाता है, क्योंकि इसकी कोई आवश्यकता नहीं है, यानी इस संयुक्त में, बड़ी कार्यक्षमता उनके अनुरूप नहीं है जरूरतें, जो काफी हद तक दर्दनाक अव्यवस्थाओं की संभावना को कम करती हैं।
दर्दनाक अव्यवस्थाओं का एटलस। एम.आई. सिनिलो, १९७९
श्रोणि के एसिटाबुलम और फीमर के सिर द्वारा गठित। एसिटाबुलम के किनारे के साथ एक फाइब्रो-कार्टिलाजिनस होंठ गुजरता है, जिसके कारण आर्टिकुलर सतहों की एकरूपता बढ़ जाती है। टी. पी. ऊरु सिर के इंट्रा-आर्टिकुलर लिगामेंट द्वारा प्रबलित, साथ ही एसिटाबुलम के अनुप्रस्थ लिगामेंट द्वारा, फीमर की गर्दन को कवर करते हुए ( चावल। 12 ) बाहर, शक्तिशाली इलियो-ऊरु, जघन-ऊरु, और कटिस्नायुशूल-ऊरु स्नायुबंधन कैप्सूल में आपस में जुड़े हुए हैं। टी. पी. - एक प्रकार का गोलाकार (तथाकथित कप के आकार का) जोड़। इसमें, आंदोलन संभव हैं: ललाट अक्ष (फ्लेक्सन और विस्तार) के आसपास, धनु अक्ष के आसपास (अपहरण और जोड़), ऊर्ध्वाधर अक्ष (बाहरी और आंतरिक रोटेशन) के आसपास।
रक्त की आपूर्ति टी. के साथ. यह धमनियों के माध्यम से, फीमर के चारों ओर झुकते हुए, प्रसूतिकर्ता की शाखाओं द्वारा और (अस्थायी रूप से) बेहतर छिद्रण, लसदार और आंतरिक जननांग धमनियों की शाखाओं द्वारा किया जाता है। रक्त का बहिर्वाह फीमर के आसपास की नसों के माध्यम से ऊरु शिरा में और प्रसूति शिराओं के माध्यम से इलियाक शिरा में होता है। लसीका जल निकासी बाहरी और आंतरिक इलियाक वाहिकाओं के आसपास स्थित लिम्फ नोड्स में की जाती है। टी. पी. ऊरु, प्रसूति, कटिस्नायुशूल, श्रेष्ठ और अवर लसदार और जननांग नसों द्वारा संक्रमित।
अनुसंधान की विधियां
एक ईमानदार स्थिति में, रोगी की मुद्रा और चाल, काठ का लॉर्डोसिस की गंभीरता, श्रोणि के संबंध में अंगों की स्थिति और उनकी लंबाई की जाँच की जाती है। उदाहरण के लिए, द्विपक्षीय जन्मजात हिप अव्यवस्था के साथ, प्रतिपूरक हाइपरलॉर्डोसिस हो सकता है। ट्रेंडेलनबर्ग लक्षण की उपस्थिति का निर्धारण करें, जो निचले अंग के समर्थन और लसदार मांसपेशियों की कमजोरी के उल्लंघन में नोट किया जाता है - गले में पैर पर खड़े होने की स्थिति में और कूल्हे और घुटने के जोड़ों में झुकता है, अन्य श्रोणि झुकता है स्वस्थ पक्ष और लसदार तह नीचे स्थित है।
पीठ पर रोगी की स्थिति में, घाव के किनारे पर अंग की सही स्थिति स्थापित होती है (इस मामले में, विपरीत अंग के कूल्हे और घुटने के जोड़ों में झुककर हाइपरलॉर्डोसिस को खत्म करना आवश्यक है)।
कूल्हे के जोड़ों में सक्रिय और निष्क्रिय आंदोलनों की मात्रा की जाँच की जाती है। पैल्पेशन बड़े सैनिकों की स्थिति निर्धारित करता है। आम तौर पर, वे रोसर - नेलाटन लाइन के स्तर पर सममित रूप से स्थित होते हैं, जो बेहतर पूर्वकाल इलियाक रीढ़ और कटिस्नायुशूल ट्यूबरकल को जोड़ते हैं। जब बड़े ट्रोकेन्टर को ऊपर की ओर विस्थापित किया जाता है, तो शेमेकर की रेखाओं की व्यवस्था की समरूपता का भी उल्लंघन होता है (वे प्रत्येक तरफ ऊपरी पूर्वकाल इलियाक रीढ़ के माध्यम से पेट की मध्य रेखा के साथ चौराहे तक अधिक से अधिक ट्रोकेन्टर से खींची जाती हैं) और समद्विबाहु ब्रायंट त्रिकोण। उत्तरार्द्ध का निर्माण निम्नानुसार किया जाता है: रेखा पर, जो जांघ की धुरी की निरंतरता है और इसकी बाहरी सतह के साथ अधिक से अधिक ट्रोकेन्टर से गुजरती है, एक लंबवत बेहतर पूर्वकाल इलियाक रीढ़ से उतरती है; दूसरी पंक्ति बेहतर पूर्वकाल इलियाक रीढ़ और अधिक से अधिक trochanter के शीर्ष को जोड़ती है। आम तौर पर, जांघ अक्ष की निरंतरता वाली रेखा के साथ लंबवत के चौराहे के बिंदु तक बड़े ट्रोकेन्टर के शीर्ष से दूरी निचली लंबवत की लंबाई के बराबर होती है। नवजात शिशुओं में, निचले छोरों की लंबाई को मापने और कूल्हे के जोड़ों में गति की सीमा निर्धारित करने के अलावा, वंक्षण, ऊरु और ग्लूटियल सिलवटों की गहराई और समरूपता की जांच करना आवश्यक है।
टी.एस. के घावों के निदान में एक महत्वपूर्ण भूमिका। एक्स-रे परीक्षा खेलता है। इस तथ्य के कारण कि टी। एस के गठन में। अनियमित आकार वाली हड्डियाँ शामिल होती हैं, एक्स-रे प्रक्षेपण छवि रोगी की स्थिति पर निर्भर करती है (चित्र 3)। बिछाने की शुद्धता की जाँच प्रसूति छिद्रों की आकृति की एकरूपता, त्रिक छिद्रों की स्थिति की समरूपता, sacroiliac जोड़ों के एक्स-रे अंतराल की एकरूपता और iliac हड्डियों के पंखों के आकार द्वारा की जाती है। . कूल्हे के जोड़ को बनाने वाली हड्डियों के संरचनात्मक परिवर्तनों से जुड़ी उम्र से संबंधित विशेषताओं को भी ध्यान में रखना आवश्यक है।
नवजात शिशुओं में फीमर का सिर कार्टिलाजिनस होता है। अस्थिभंग नाभिक वर्ष की पहली छमाही (4-6 महीने तक) में प्रकट होता है, 5-6 वर्ष की आयु तक लगभग 10 गुना बढ़ जाता है। ऊरु गर्दन की वृद्धि 18-20 साल तक रहती है। जीवन के पहले वर्ष में, गर्भाशय ग्रीवा-डायफिसियल कोण का औसत 140 ° होता है। एसिटाबुलम इलियम, प्यूबिक और इस्चियल हड्डियों और उन्हें जोड़ने वाले यू-आकार के कार्टिलेज से बनता है। एसिटाबुलम में हड्डियों का पूरा सिनोस्टोसिस 14-17 साल की उम्र तक होता है।
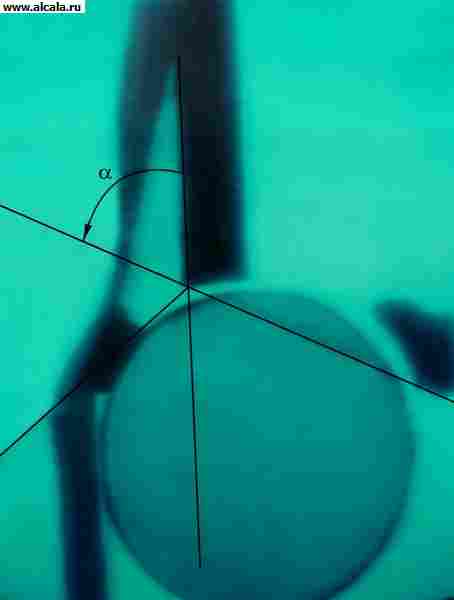
के साथ टी के तत्वों का अनुपात निर्धारित करने के लिए। विभिन्न स्थलों का उपयोग किया जाता है ( चावल। 3, 4, 5 ) तो, एसिटाबुलम की आंतरिक दीवार (नीचे) और दीवार जो इस क्षेत्र में श्रोणि गुहा को सीमित करती है, एक "अश्रु" बनाती है। ऊरु सिर आम तौर पर "अश्रु आकृति" से समान दूरी पर स्थित होते हैं। यह ऊरु सिर के निचले-आंतरिक चतुर्थांश पर भी सममित रूप से प्रक्षेपित होता है "एक अर्धचंद्र की आकृति", जो अर्धचंद्र सतह के पीछे के भाग और इलियम के शरीर के बीच खांचे द्वारा बनाई जाती है। एक ऊर्ध्वाधर रेखा (ओम्ब्रेडैन की रेखा), एसिटाबुलम के ऊपरी किनारे के बाहरी बिंदु से नीचे, ऊरु सिर के बाहर या इसके बाहरी खंड के माध्यम से चलती है। धनुषाकार रेखा (शेंटन की रेखा) ऊरु गर्दन के निचले समोच्च से प्रसूति उद्घाटन के ऊपरी किनारे तक सुचारू रूप से गुजरती है। क्षैतिज रेखा (हिल्जेनरेनर की रेखा) द्वारा गठित कोण, दोनों तरफ वाई-आकार के उपास्थि के सममित वर्गों के माध्यम से खींचा जाता है, और एसिटाबुलर वॉल्ट के बाहरी और आंतरिक बिंदुओं से गुजरने वाली रेखा द्वारा, 22-26 ° से अधिक नहीं होता है (चित्र 5)। कोण में वृद्धि एसिटाबुलम की छत के ढलान (अल्पविकास) को इंगित करती है। सूचीबद्ध स्थलों के संबंध में ऊरु सिर का विस्थापन इसके उत्थान या अव्यवस्था की उपस्थिति को इंगित करता है। वयस्कों में सामान्य रूप से टी. पृष्ठ के अतिरिक्त अस्थि निर्माण हो सकते हैं। (अंजीर। 6)।
विकृति विज्ञान
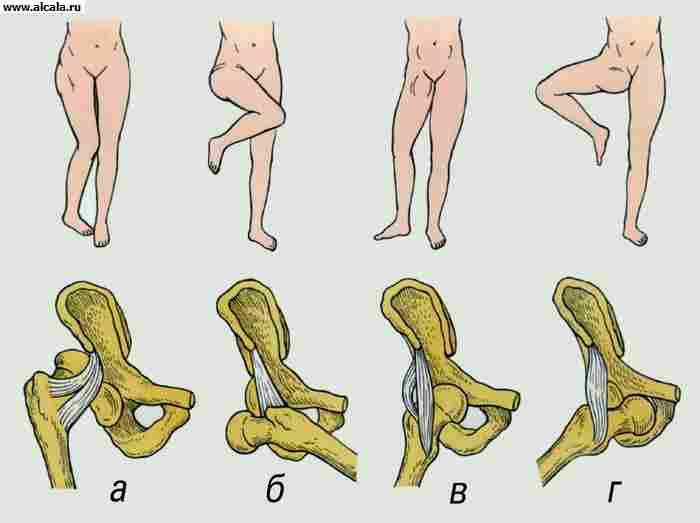
विकासात्मक दोषपृष्ठ के अनुसार टी. का डिसप्लेसिया, ऊरु गर्दन की जन्मजात वेरस और हॉलक्स वाल्गस विकृतियाँ शामिल हैं।
डिस्प्लेसियाकूल्हे का जोड़ एसिटाबुलम और समीपस्थ फीमर के अविकसितता द्वारा प्रकट होता है। नवजात शिशुओं में अन्य आर्थोपेडिक रोगों में, यह पहले स्थान पर है (5 से 16 प्रति 1000 नवजात शिशुओं में)। डिसप्लेसिया वाले बच्चों के जन्म की घटना टी. एस. प्रतिकूल आनुवंशिकता, बुजुर्ग माता-पिता, मां के संक्रामक रोग, एंडोक्रिनोपैथी, गर्भवती महिलाओं की विषाक्तता, भ्रूण की ब्रीच प्रस्तुति के साथ बढ़ता है। आयनकारी विकिरण के टेराटोजेनिक प्रभाव पर अधिक से अधिक ध्यान दिया जाता है। डिसप्लेसिया गर्भाशय में होता है और प्राथमिक होता है, और ऊरु सिर का विस्थापन (उदात्तता या अव्यवस्था) दूसरी बार होता है, आमतौर पर प्रसवोत्तर अवधि में। उम्र के साथ, उदासीनता और अव्यवस्थाओं की संख्या बढ़ जाती है।
डिसप्लेसिया टी के तीन डिग्री हैं। पृष्ठ: पूर्व-अव्यवस्था, उदात्तता और अव्यवस्था। हिप डिस्प्लेसिया के सबसे आम नैदानिक लक्षण, जो बच्चे के जीवन के पहले महीनों में पता लगाया जा सकता है, फिसलने का लक्षण है, या "क्लिक" का लक्षण, प्रभावित पक्ष पर कूल्हे के निष्क्रिय अपहरण का प्रतिबंध, विषमता बच्चे की जांघों पर त्वचा की सिलवटों, पूरे निचले अंग को छोटा करना, निचले अंग को बाहरी घुमाव की स्थिति में स्थापित करना।
1 वर्ष से अधिक उम्र के बच्चों में, एकतरफा अव्यवस्था के साथ, चलने पर अस्थिरता या लंगड़ापन नोट किया जाता है, और द्विपक्षीय अव्यवस्था के साथ, एक वाडलिंग, तथाकथित बतख, चाल का उल्लेख किया जाता है। एक गठित अव्यवस्था का क्लासिक संकेत एक सकारात्मक ट्रेंडेलेनबर्ग लक्षण है। इसके अलावा, कैल्केनस पर दबाव के साथ, अनुदैर्ध्य दिशा में अधिक से अधिक ट्रोकेन्टर की गतिशीलता में वृद्धि और इसके ऊपर की ओर विस्थापन निर्धारित होता है। आम तौर पर, फीमर का सिर ऊरु धमनी के स्पंदन के स्तर पर होता है; कूल्हे की अव्यवस्था के मामले में, सिर इस जगह पर नहीं दिखाई देता है।
डिसप्लेसिया के निदान में टी. पी. एक्स-रे परीक्षा एक महत्वपूर्ण भूमिका निभाती है। इस विकृति के प्रारंभिक रेडियोलॉजिकल संकेतों को एसिटाबुलम की छत के ढलान में वृद्धि, एसिटाबुलम के सापेक्ष फीमर के समीपस्थ छोर का विस्थापन और ऊपर की ओर विस्थापन, देर से उपस्थिति और ऊरु के अस्थिभंग नाभिक के हाइपोप्लासिया माना जाता है। सिर।
1 वर्ष से अधिक उम्र के बच्चों में, टी के डिसप्लेसिया के 5 डिग्री प्रतिष्ठित हैं: फीमर का सिर पार्श्व में स्थित है, लेकिन गुहा के स्तर पर (I डिग्री); सिर एसिटाबुलम (ग्रेड II) के शीर्ष पर वाई-आकार के उपास्थि की क्षैतिज रेखा के ऊपर स्थित है; सिर एसिटाबुलम के छज्जा के ऊपर स्थित है, एक नव-गुहा का गठन संभव है (III डिग्री); पूरा सिर इलियम (IV डिग्री) के पंख की छाया से ढका होता है; इलियाक विंग (ग्रेड V) के शीर्ष पर ऊरु सिर की अत्यधिक उच्च स्थिति।
नवजात शिशुओं और 1 वर्ष से कम उम्र के बच्चों में, टी.एस. के विकास संबंधी विकारों का निर्धारण करने के लिए। अल्ट्रासाउंड (अल्ट्रासोनोग्राफी) का भी उपयोग करें। इस पद्धति का मुख्य लाभ रोगी के लिए इसकी हानिरहितता है, इस उम्र में संयुक्त बनाने वाले नरम ऊतक संरचनाओं का दृश्य। अल्ट्रासोनोग्राफी का उपयोग बच्चे के विकास और उपचार के दौरान जोड़ के विकास की गतिशील निगरानी के लिए किया जाता है। अल्ट्रासोनोग्राम एसिटाबुलम की छत की हड्डी और कार्टिलाजिनस भागों के गठन की डिग्री, लिंबस का स्थान (एसिटाबुलम का कार्टिलाजिनस हिस्सा), साथ ही फीमर के सिर में ऑसिफिकेशन नाभिक की उपस्थिति निर्धारित करता है। अल्ट्रासोनोग्राफिक अनुसंधान के आंकड़ों के मात्रात्मक मूल्यांकन के लिए, 3 सहायक रेखाएँ खींची जाती हैं: मुख्य रेखा इलियम के पंख के समानांतर; गुहा के निचले हड्डी के किनारे से ऊपरी एक तक की रेखा; एसिटाबुलम की छत के ऊपरी बोनी किनारे से लिंबस के मध्य तक की रेखा। मेन लाइन और बोन रूफ लाइन द्वारा बनाया गया एंगल बोन रूफ के विकास की डिग्री को दर्शाता है। मुख्य रेखा और कार्टिलाजिनस छत की रेखा द्वारा गठित कोण एसिटाबुलम की छत के कार्टिलाजिनस भाग के विकास की डिग्री को दर्शाता है। अल्ट्रासोनोग्राफिक तस्वीर के आधार पर टी. एस. और इन कोणों के मूल्यों का अनुपात, सभी जोड़ों को 4 प्रकारों में विभाजित किया जाता है, जिनमें से प्रत्येक में उपप्रकार प्रतिष्ठित होते हैं। एक सामान्य रूप से गठित जोड़ टाइप 1, उपप्रकार ए और बी से मेल खाता है ( चावल। 7, 8 ) टाइप 2 ए (चित्र 9) 3 महीने से कम उम्र के बच्चों में एसीटैबुलर छत के अस्थिकरण में शारीरिक देरी के साथ पाया जाता है। टाइप 2 बी ( चावल। 9, जी ) 3 महीने की उम्र के बाद बच्चों में निर्धारित होता है, इन बच्चों में जोड़ के विकास के लिए एक आर्थोपेडिस्ट की देखरेख की आवश्यकता होती है। टाइप 2 सी हिप प्री-डिस्लोकेशन से मेल खाता है, इन बच्चों को जोड़ के समुचित विकास को सुनिश्चित करने के लिए उपचार की आवश्यकता होती है। टाइप 3 ए (चित्र 10) कूल्हे के उदात्तीकरण से मेल खाती है, इस मामले में एसिटाबुलर छत के कार्टिलाजिनस हिस्से की सामान्य संरचना अल्ट्रासोनोग्राफिक रूप से निर्धारित की जाती है। टाइप 3 बी (चित्र 11) में, इस संरचना में परिवर्तन के संकेत हैं, जो एक खराब रोगसूचक संकेत है। टाइप 4 - अव्यवस्था, फीमर का सिर एसिटाबुलम के बाहर होता है (चित्र 12)।
डिसप्लेसिया टी। पेज का उपचार। उस क्षण से शुरू करें जब पैथोलॉजिकल परिवर्तनों का पता लगाया जाता है। योजक की मांसपेशियों के संकुचन को खत्म करने के लिए पहले दिन से नवजात शिशु चिकित्सीय अभ्यास से गुजरते हैं, जिसमें घुटने और कूल्हे के जोड़ों पर मुड़े हुए पैरों का अपहरण होता है। स्वैडलिंग पैर ढीले होने चाहिए। उन्हें तलाकशुदा स्थिति में रखने के लिए, विभिन्न पैड, एक तकिया और एक फ्रीकी लिफाफा का उपयोग किया जाता है। इसी उद्देश्य के लिए, CITO और अन्य फिसलने वाले कार्यात्मक टायरों के अपहरण (अपहरण) का उपयोग किया जाता है, जो निचले छोरों (कूल्हों को जोड़ने के अलावा) के जोड़ों में गति की संभावना को बनाए रखता है, जो छत के निर्माण में योगदान देता है। एसिटाबुलम। बच्चों के कार्यात्मक उपचार शुरू करने के लिए सबसे अनुकूल उम्र 2-3 सप्ताह से 5-6 महीने तक है। अपहरण की पट्टी औसतन 4-7 महीनों के बाद हटा दी जाती है। उपचार की अवधि एसिटाबुलम की छत के गठन के समय से निर्धारित होती है। उपचार की प्रारंभिक शुरुआत के साथ, डिसप्लेसिया या उदात्तता के रोगी अपने पैरों पर खड़े हो जाते हैं और स्वस्थ बच्चों की तरह ही चलना शुरू कर देते हैं। बच्चे के जीवन के दूसरे वर्ष में अपहरण पट्टी के उपयोग से संतोषजनक परिणाम प्राप्त किए जा सकते हैं।
एक उच्च सिर की स्थिति के साथ कूल्हे की अव्यवस्था और योजक की मांसपेशियों के एक तेज संकुचन (यानी, अक्सर देर से निदान के साथ) के मामले में, अपहरण स्प्लिंट का उपयोग करके ऊर्ध्वाधर कर्षण के साथ उपचार तुरंत शुरू किया जाना चाहिए। धीरे-धीरे भार बढ़ाएं और अंग प्रजनन की डिग्री बढ़ाएं। स्ट्रेचिंग प्रत्येक पैर के लिए एक छोटे वजन (300-500 ग्राम) से शुरू होनी चाहिए, इसे रोजाना 100-200 ग्राम तक बढ़ाना चाहिए। अधिकतम वजन नितंबों की स्थिति (जब उन्हें बिस्तर से ऊपर उठाते हैं) द्वारा निर्धारित किया जाता है। कर्षण के आवेदन की अवधि 3 से 12 सप्ताह तक है। जन्मजात कूल्हे की अव्यवस्था के शुरुआती उपचार के साथ, मरीज 8-11 महीने की उम्र में अपहरण पट्टी पहने हुए अपने पैरों पर खड़े होते हैं। वे या तो पट्टी के साथ चलना शुरू करते हैं या इसे हटाने के बाद, आमतौर पर 12-15 महीने की उम्र में। हालांकि, टी के डिसप्लेसिया के उपचार के रूढ़िवादी तरीकों के साथ। हमेशा प्रभावी नहीं, उदाहरण के लिए संयुक्त कैप्सूल इंटरपोजिशन के मामले में। अधिकांश अव्यवस्थाओं के लिए सर्जिकल हस्तक्षेप 2 वर्ष से अधिक उम्र के बच्चों में किया जाता है। सर्जिकल उपचार को पहले से ही 1-2 साल की उम्र में अपरिवर्तनीय अव्यवस्थाओं के लिए भी संकेत दिया जाता है, साथ ही उन जटिलताओं के लिए जो पहले रूढ़िवादी तरीकों का उपयोग करके कम किए गए अव्यवस्थाओं के बाद नोट की जाती हैं।
कूल्हे की जन्मजात अव्यवस्था के लिए सभी सर्जिकल हस्तक्षेपों को इंट्रा-आर्टिकुलर और एक्स्ट्रा-आर्टिकुलर में विभाजित किया गया है। इंट्रा-आर्टिकुलर ऑपरेशन में लुडलॉफ़ के अनुसार पूर्वकाल कैप्सुलोटॉमी, गुहा को गहरा किए बिना खुली कमी, गुहा के अवसाद के साथ खुली कमी, कूल्हे के सुधारात्मक अस्थि-पंजर के साथ खुली कमी, स्कैगलेटी सर्जरी आदि शामिल हैं। इलियम के आधार पर, ऊपरी छोर पर पुनर्निर्माण संचालन (भिन्नता और विक्षेपण-भिन्न अस्थिकोरक), उपशामक संचालन।
एक अच्छी तरह से गठित एसिटाबुलम और एक विकसित ऊरु सिर के साथ, सरल खुली कमी संभव है। ऑपरेशन 2-4 साल की उम्र में ऊरु गर्दन के हल्के एंटीटोर्शन के साथ प्रभावी होता है। टी. एस. के अविकसितता के मामले में। अव्यवस्था की खुली कमी को अवसाद के गहराने या इसके ऊपरी किनारे के गठन के साथ जोड़ा जाता है।
कूल्हे के अवशिष्ट उदात्तता के साथ, टी पृष्ठ की अस्थिरता। 3 से 5 वर्ष की आयु के बच्चों में, 2/3 मामलों में यह समीपस्थ फीमर के विकास के उल्लंघन के कारण होता है और केवल 1/3 में - एसिटाबुलम के पूर्वकाल बेहतर किनारे के अविकसितता के कारण होता है। 7-8 वर्ष की आयु तक, पहले से ही 50% मामलों में, और 10-12 वर्ष की आयु तक, लगभग 100% मामलों में, न केवल ऊरु पर, बल्कि संयुक्त के श्रोणि घटक पर भी सर्जिकल हस्तक्षेप का संकेत दिया जाता है। .
7-8 वर्ष से कम उम्र के बच्चों में एसिटाबुलम के मध्यम अविकसितता के साथ, इलियम के आधार के क्षेत्र में पूर्ण अस्थि-पंजर प्रभावी होते हैं। चीरी ऑपरेशन में ऑस्टियोटॉमी के बाद एसिटाबुलम के साथ ऊरु सिर का विस्थापन शामिल है, साल्टर का ऑपरेशन - गुहा का एक बाहरी उत्क्रमण (हाल के वर्षों में इसे पसंद किया गया है)। एक उथले गुहा के साथ, पॉज़्निकिन (7 वर्ष तक की आयु में भी) के अनुसार श्रोणि के एक डबल ओस्टियोटमी और पेम्बर्टन, कोरज़ और अन्य (8-12 वर्ष तक) के अनुसार पेरिकैप्सुलर एसिटाबुलोप्लास्टी का उपयोग किया जाता है। ऊरु सिर के उत्थान के साथ किशोरों और वयस्कों में, एंड्रियानोव (गुहा की छत के प्लास्टिक) के अनुसार सिर और श्रोणि के अस्थि-पंजर को केंद्रित करने के लिए फीमर के सुधारात्मक अस्थि-पंजर के साथ संतोषजनक परिणाम देखे गए।
एक उच्च सिर की स्थिति के साथ, नियोआर्थ्रोसिस का गठन, 8-10 वर्ष की आयु से इसकी ऑपरेटिव कमी बहुत आशाजनक नहीं है। शान्त - इलिज़ारोव - कपलुनोव के अनुसार लंबा करने के साथ एक सुधारात्मक उप-केंद्रीय डबल ओस्टियोटमी करना अधिक समीचीन है, जो आपको अनुमति देता है समर्थन का एक अतिरिक्त बिंदु बनाएं, नियोआर्थ्रोसिस में गतिशीलता बनाए रखें और अंग की कार्यात्मक कमी को समाप्त करें।
जन्मजात कूल्हे की अव्यवस्था के रूढ़िवादी और शल्य चिकित्सा उपचार दोनों के सभी चरणों में फिजियोथेरेपी अभ्यास का उपयोग किया जाता है। व्यायाम चिकित्सा के लिए उपचार का उपयोग करने के सामान्य कार्य शरीर की मुख्य प्रणालियों की गतिविधि की सक्रियता और हाइपोकिनेसिया से जुड़ी जटिलताओं की रोकथाम हैं; संयुक्त और निचले छोरों में रक्त परिसंचरण की स्थिति में सुधार: मस्कुलोस्केलेटल सिस्टम के स्थैतिक-गतिशील विकारों की बहाली (कूल्हे के जोड़ में गतिशीलता की बहाली और पेरीआर्टिकुलर मांसपेशी समूहों को मजबूत करना)। बच्चे के माता-पिता को उपचार के दौरान पूरे दिन में बार-बार विशेष व्यायाम करने की आवश्यकता के बारे में सूचित किया जाना चाहिए।
विभिन्न ऑर्थोस या स्प्लिंट्स के साथ बच्चे के अंगों को ठीक करने की अवधि के दौरान, विशेष शारीरिक व्यायाम का उद्देश्य जांघ की अपहरणकर्ता की मांसपेशियों को मजबूत करना है। 3 वर्ष से कम उम्र के बच्चों को टी में निष्क्रिय और सक्रिय-निष्क्रिय आंदोलनों की सिफारिश की जाती है। अपहरण के लिए। जीवन के पहले महीनों में, पलटा अभ्यास का उपयोग किया जाता है। अधिक उम्र में, व्यायाम धीरे-धीरे बढ़ते भार के साथ स्वतंत्र रूप से किया जाता है, उदाहरण के लिए, घुटने के जोड़ों पर मुड़े हुए पैरों के मुक्त कमजोर पड़ने को क्रियाविज्ञानी या मां के हाथों के कारण आंदोलन के अतिरिक्त बाहरी प्रतिरोध के साथ किया जाता है, रबर की पट्टी को खींचना जिससे कूल्हे घुटने के जोड़ों के स्तर पर बंधे हों। जांघ की योजक मांसपेशियों की हल्की आराम मालिश (सतही पथपाकर, हिलना) के संयोजन में दिन में कई बार विशेष व्यायाम किए जाते हैं। ऊपर वर्णित विशेष अभ्यासों के अलावा, ऊपरी छोरों की बेल्ट के लिए श्वास और सामान्य विकासात्मक अभ्यास किए जाते हैं।
ऑर्थोस या अपहरण स्प्लिंट्स में उपचार पूरा करने के बाद, ग्लूटियल मांसपेशियों और पैरों की मैन्युअल मालिश (12-15 प्रक्रियाएं) करना आवश्यक है। व्यापक दूरी वाले पैडल के साथ साइकिल चलाना, गर्म पानी में व्यायाम, तैराकी और नियमित व्यायाम की सलाह दी जाती है। चिकित्सीय जिम्नास्टिक का उद्देश्य संयुक्त के कार्य को बहाल करना और इसकी स्थिरता को बढ़ाना है। टी के साथ फ्लेक्सन, विस्तार, अपहरण और आंतरिक रोटेशन के लिए नि: शुल्क अभ्यास का उपयोग किया जाता है। लापरवाह स्थिति में: साथ ही, जांघ की अपहरणकर्ता की मांसपेशियों को मजबूत करने के लिए व्यायाम निर्धारित किए जाते हैं। आपको अपने बच्चे को चलने के लिए मजबूर नहीं करना चाहिए। जब उसका न्यूरोमस्कुलर उपकरण लंबवत लोडिंग के लिए तैयार हो जाएगा तो वह उठ जाएगा और अपने आप चल जाएगा।
टी पेज पर इंट्रा-आर्टिकुलर ऑपरेशन के बाद पुनर्वास उपचार का मुख्य उद्देश्य। संयुक्त और उसके कार्यों के संरचनात्मक तत्वों के पुनर्गठन के लिए स्थितियां बनाना है। व्यायाम चिकित्सा के लिए उपयोग किए जाने वाले उपायों के विशेष कार्य संयुक्त गतिशीलता की बहाली, पेरीआर्टिकुलर मांसपेशियों का प्रशिक्षण, और सहायक और लोकोमोटर कार्यों के प्रदर्शन के लिए क्रमिक तैयारी है।
पश्चात की अवधि (स्थिरीकरण) में कूल्हे के जन्मजात अव्यवस्था के उपचार के सर्जिकल तरीकों के साथ, सामान्य विकासात्मक श्वास अभ्यास, प्लास्टर कास्ट के तहत आइसोमेट्रिक मांसपेशियों में तनाव, गैर-स्थिर जोड़ों में मुक्त और मुक्त आंदोलन का उपयोग किया जाता है।
स्थिरीकरण की समाप्ति या कूल्हे या श्रोणि के ऑस्टियोस्टॉमी के लिए स्थिर ऑस्टियोसिंथेसिस के उपयोग के बाद, शारीरिक व्यायाम का उद्देश्य संयुक्त कार्य की सबसे तेज़ बहाली है। इसके लिए, कूल्हे के जोड़ में सुगम (स्वयं-सहायता के साथ सक्रिय) आंदोलनों, मैनुअल और पानी के नीचे की मालिश के संयोजन में हाइड्रोकाइनेसिसोथेरेपी स्नान में शारीरिक व्यायाम किए जाते हैं। जैसे ही संयुक्त में गतिशीलता बहाल हो जाती है, पेरीआर्टिकुलर मांसपेशी समूहों को मजबूत करने के उद्देश्य से व्यायाम और ग्लूटल मांसपेशियों की विद्युत उत्तेजना को जोड़ा जाता है। यह याद रखना चाहिए कि ऊरु अस्थि-पंजर के परिणामस्वरूप, जांघ और बाहरी रोटेटर की अपहर्ताओं की मांसपेशियों के लगाव बिंदु हिल सकते हैं, जिससे उनकी कार्यात्मक विफलता होती है। इसलिए, हिप अपहरणकर्ताओं को धीरे-धीरे बढ़ते प्रतिरोध के साथ प्रशिक्षित करने के उद्देश्य से विशेष शारीरिक व्यायाम पर बहुत ध्यान दिया जाता है। चिकित्सीय अभ्यास लापरवाह स्थिति में, बगल में, पेट पर, साथ ही घुटने-कलाई की स्थिति (सभी चौकों पर) में किया जाता है। पैर पर अक्षीय भार धीरे-धीरे अच्छी गतिशीलता, लसदार मांसपेशी समारोह और ऊरु सिर की हड्डी संरचना की बहाली के साथ बढ़ जाता है।
ऊरु गर्दन की वरस विकृति(सोखा वर) ग्रीवा-शाफ्ट कोण में एक कार्यात्मक कमी से प्रकट होता है। यह ऊरु गर्दन के साथ या सीधे विकास क्षेत्र के क्षेत्र में पैथोलॉजिकल पुनर्गठन पर आधारित है। लंगड़ापन, निचले अंग का सापेक्ष छोटा होना, इसके बाहरी घुमाव और जोड़ को चिकित्सकीय रूप से नोट किया जाता है। ट्रेंडेलेनबर्ग का लक्षण सकारात्मक है। रोजर - नेलाटिन लाइन के ऊपर बड़ा ट्रोकेन्टर विस्थापित होता है, शेमेकर लाइन की समरूपता और ब्रायंट त्रिकोण के समद्विबाहु टूट जाते हैं। आंदोलनों में टी. एस. सीमित, विशेष रूप से आंतरिक रोटेशन और अपहरण।
प्रारंभिक बचपन में, चिकित्सीय व्यायाम, फिजियोथेरेपी और स्पा उपचार के संयोजन में जोड़ को लंबे समय तक उतार कर ऊरु गर्दन क्षेत्र में रोग संबंधी पुनर्गठन की प्रगति को रोकने के प्रयास किए जा रहे हैं। प्रारंभिक निदान के साथ ही रूढ़िवादी उपचार प्रभावी है। बड़े बच्चों और वयस्कों में, समीपस्थ फीमर के सुधारात्मक अस्थि-पंजर या इसके समर्थन को बहाल करने के उद्देश्य से ऑपरेशन किए जाते हैं।
जन्मजात हॉलक्स वाल्गस(हल वाल्गा) सर्वाइको-डायफिसियल कोण में वृद्धि की विशेषता है, बहुत कम आम है। चिकित्सकीय रूप से, अधिक से अधिक ट्रोकेन्टर का निचला स्थान होता है, अंग का कुछ लंबा होना। यदि कार्य बिगड़ा हुआ है, तो एक इंटरट्रोकैनेटरिक वैराइजिंग ऑस्टियोटॉमी का संकेत दिया जाता है।
आघातकूल्हे का जोड़ - चोट के निशान, कूल्हे की दर्दनाक अव्यवस्था, फीमर के सिर और गर्दन का फ्रैक्चर, एसिटाबुलम। स्थानीय व्यथा, जोड़ में सीमित गतिशीलता से अंतर्विरोध प्रकट होते हैं। कोमल ऊतकों में रक्तस्राव, इंटरमस्क्युलर हेमेटोमा संभव है। उपचार रूढ़िवादी है।
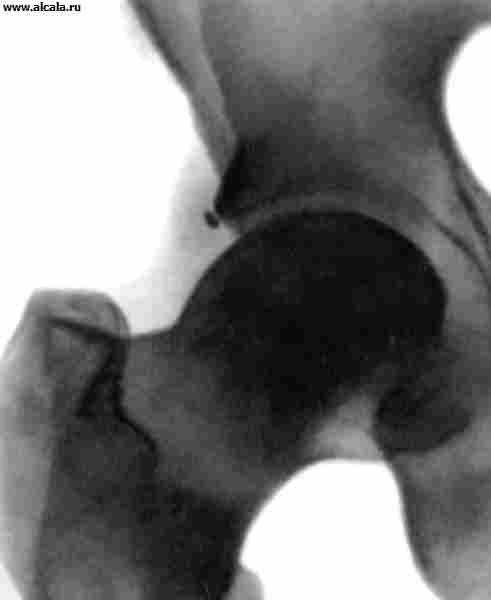
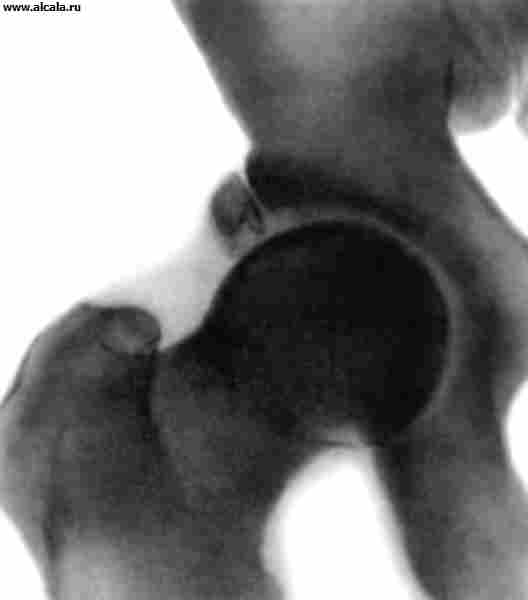
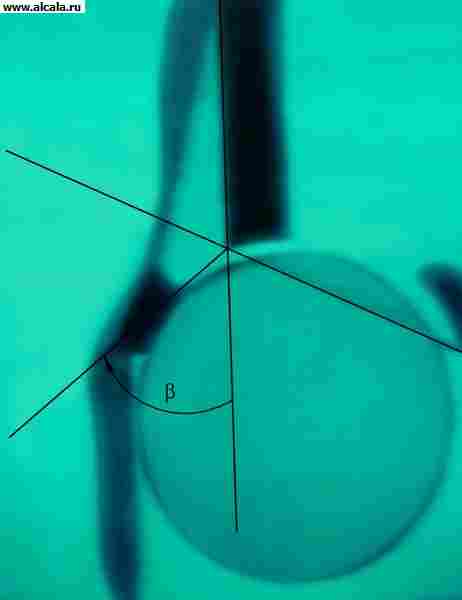
दर्दनाक कूल्हे की अव्यवस्था आमतौर पर अप्रत्यक्ष चोट के परिणामस्वरूप होती है। एसिटाबुलम के संबंध में ऊरु सिर की स्थिति के आधार पर, पश्च, पूर्वकाल और केंद्रीय अव्यवस्थाओं को प्रतिष्ठित किया जाता है (चित्र 13)। दर्द और जोड़ के कार्य को सीमित करने के अलावा, अंग की मजबूर स्थिति ध्यान आकर्षित करती है (डिस्लोकेशन देखें)। पश्च अव्यवस्थाओं में, अंग फ्लेक्सन, जोड़ और आंतरिक घुमाव की स्थिति में होता है; सामने में, इसे सीधा (या थोड़ा मुड़ा हुआ) किया जाता है, अपहरण किया जाता है और बाहर की ओर घुमाया जाता है। अक्सर फीमर के सिर को टटोलना संभव होता है। सिर के फलाव के साथ केंद्रीय अव्यवस्था के साथ, अधिक से अधिक trochanter की वापसी नोट की जाती है।
रेडियोग्राफ़ पर, ऊरु सिर एसिटाबुलम के बाहर पाया जाता है। पश्च अव्यवस्थाओं को ऊरु गर्दन की एक्स-रे छवि की लंबाई में वृद्धि (इसके आंतरिक रोटेशन के परिणामस्वरूप) की विशेषता है, पूर्वकाल अव्यवस्थाओं के लिए, कम ट्रोकेन्टर के आकार में वृद्धि, गर्दन में एक प्रक्षेपण में कमी लंबाई, और गर्भाशय ग्रीवा-डायफिसियल कोण में वृद्धि (फीमर के बाहरी रोटेशन के संकेत)। केंद्रीय अव्यवस्थाओं के साथ, गुहा के तल में दरारें और सिर के फलाव के साथ कमिटेड फ्रैक्चर को प्रतिष्ठित किया जाता है।
पीड़ितों का इलाज अस्पताल में किया जा रहा है। परिवहन से पहले, अंग की निश्चित स्थिति को बदले बिना स्थिरीकरण किया जाता है। कूल्हे की ताजा अव्यवस्था के साथ, कोचर पद्धति का उपयोग करके अक्सर कमी की जाती है। बाद में 3-4 किलोग्राम भार के साथ कंकाल कर्षण का उपयोग करके संयुक्त को उतार दिया जाता है। 5-6 सप्ताह के बाद बैसाखी के साथ चलने की अनुमति है, अंग लोड करना - 3-4 महीने से पहले नहीं। एसिटाबुलम के तल में दरार के साथ, जांघ की धुरी के साथ अनलोडिंग कंकाल कर्षण का उपयोग किया जाता है। सिर के फलाव के साथ फ्रैक्चर के मामले में, इसे निकालने के लिए, वे ऊरु गर्दन की धुरी के साथ कर्षण का सहारा लेते हैं।
कूल्हे के दर्दनाक विस्थापन के बाद रोगी के कंकाल कर्षण पर रहने की अवधि के दौरान, शारीरिक व्यायाम का उद्देश्य हाइपोस्टेटिक जटिलताओं को रोकना, अंग में रक्त परिसंचरण में सुधार करना है। सामान्य विकासात्मक अभ्यासों की पृष्ठभूमि के खिलाफ, अक्षुण्ण अंगों के सभी जोड़ों और घायल पैर के टखने के जोड़ में, जांघ की मांसपेशियों के अल्पकालिक आइसोमेट्रिक तनाव, प्रभावित पक्ष पर ग्लूटियल मांसपेशियों में मुक्त आंदोलनों का उपयोग किया जाता है।
कर्षण को हटाने के बाद, पैर पर आंशिक भार के साथ बैसाखी के साथ चलने की अनुमति है। स्नायुबंधन-पेशी तंत्र को मजबूत करके इसकी स्थिरता में वृद्धि के साथ समानांतर में संयुक्त गतिशीलता की बहाली की जाती है। प्रारंभिक झूठ बोलने की स्थिति में संयुक्त में गतिशीलता बढ़ाने के लिए, बिस्तर या सोफे से पैर उठाए बिना हिप संयुक्त में मुक्त आंदोलन (फ्लेक्सन, विस्तार, अपहरण, घूर्णन) किया जाता है (चित्र 14)। मांसपेशियों को मजबूत करने के लिए, लसदार मांसपेशियों और जांघ की मांसपेशियों के लंबे समय तक आइसोमेट्रिक तनाव, उठाए गए, अपहरण किए गए, विस्तारित पैरों आदि की स्थिर पकड़ का उपयोग किया जाता है (चित्र 15)। इसे झूलते हुए आंदोलनों को करने और संयुक्त के लिगामेंटस तंत्र को फैलाने की अनुमति नहीं है, साथ ही पैर पर एक अक्षीय भार के साथ मांसपेशियों का प्रशिक्षण भी है।
फ्रैक्चर डिस्लोकेशन के साथ टी. एस. चिकित्सीय जिम्नास्टिक का उद्देश्य अभिघातज के बाद के कॉक्सार्थ्रोसिस के विकास को रोकना है। बैसाखी के साथ संयुक्त को लंबे समय तक उतारने की सिफारिश की जाती है (चोट के बाद 6 महीने तक)। भविष्य में, लंबे समय तक चलने और दर्द सिंड्रोम की उपस्थिति के साथ, बेंत पर अतिरिक्त समर्थन के साथ चलने की सिफारिश की जाती है।
स्थिरीकरण की समाप्ति के बाद, पानी में शारीरिक व्यायाम पूल के किनारे व्यायाम और तैराकी तत्वों, ग्लूटल मांसपेशियों और जांघ की मांसपेशियों की पानी के नीचे और मैनुअल मालिश, हीट थेरेपी, अल्ट्रासाउंड का उपयोग करके दिखाया गया है। चिकित्सीय जिम्नास्टिक को कूल्हे के जोड़ में मुक्त आंदोलनों के उपयोग के साथ, पेट की तरफ, पेट की स्थिति में किया जाता है। जांघ की मांसपेशियों को मजबूत करने के लिए, एक स्वस्थ पैर पर एक मंच पर खड़े होने की प्रारंभिक स्थिति लागू होती है। उठे हुए पैर को 3-5 सेकंड के लिए आगे (साइड, बैक) रखा जाता है, आराम से पैर के मुक्त झूलते आंदोलनों के साथ बारी-बारी से। भविष्य में, टखने के जोड़ पर इन अभ्यासों को करते समय, कफ को 250-500 ग्राम के भार के साथ मजबूत किया जाता है। आउट पेशेंट सेटिंग्स में, उपचार के पाठ्यक्रम को वर्ष में 1-2 बार दोहराना आवश्यक है।
रोग।टी पेज में भड़काऊ परिवर्तन। मुख्य रूप से संक्रामक उत्पत्ति (देखें। कॉक्सिटिस), एक्सयूडेटिव या प्रोलिफेरेटिव प्रक्रियाओं की प्रबलता के साथ आगे बढ़ सकते हैं। प्रक्रिया में ऊरु सिर और एसिटाबुलम की बाद की भागीदारी के साथ सिनोवियम का संभावित प्राथमिक घाव, या माध्यमिक (कोक्साइटिस के प्राथमिक हड्डी के रूप)।
प्रारंभिक नैदानिक अभिव्यक्तियाँ संयुक्त क्षेत्र में दर्द, मायोजेनिक संकुचन के गठन के साथ गतिशीलता की सीमा और स्थानीय तापमान में वृद्धि हैं। प्युलुलेंट और ट्यूबरकुलस कॉक्सिटिस के साथ, हड्डी की संरचनाओं का और विनाश होता है, अक्सर कूल्हे की अव्यवस्था के साथ, अंग का छोटा होना और इसकी दुष्कर स्थिति को मजबूत करना। प्युलुलेंट कॉक्सिटिस का परिणाम अक्सर अंग की दुष्परिणाम में हड्डी का एंकिलोसिस होता है। तपेदिक कॉक्सिटिस के लिए, रेशेदार एंकिलोसिस अधिक विशेषता है। आर्टिकुलर कैप्सूल के विनाश के साथ, पैराआर्टिकुलर ऊतकों का एक फोड़ा या कफ बनता है। फिस्टुलस के गठन के साथ एक जीर्ण रूप में संक्रमण संभव है।
पहले रेडियोलॉजिकल संकेतों में से एक ऑस्टियोपोरोसिस है। संयुक्त के अस्थि तत्वों में विनाश के फॉसी की उपस्थिति एक सक्रिय भड़काऊ प्रक्रिया को इंगित करती है। इसके बाद, कलात्मक सतहों का विनाश मनाया जाता है। एक्सयूडेट की बैक्टीरियोलॉजिकल जांच का बहुत महत्व है। ऊरु सिर के प्रक्षेपण में या अधिक से अधिक trochanter के ऊपर संयुक्त सामने से छिद्रित होता है।
तीव्र अवधि में, संयुक्त स्थिरीकरण के साथ संयोजन में एंटीबायोटिक चिकित्सा का संकेत दिया जाता है। सर्जिकल हस्तक्षेप का उपयोग अक्सर तीव्र और प्युलुलेंट कॉक्सिटिस (संयुक्त जल निकासी के साथ आर्थ्रोटॉमी) के लिए किया जाता है। व्यापक विनाश के मामले में, प्रभावित वर्गों को बचाया जाता है, आमतौर पर फीमर का सिर और गर्दन (यानी, जल निकासी लकीर)। अंग की शातिर स्थिति में, अतिरिक्त-आर्टिकुलर हस्तक्षेप का उपयोग किया जाता है (सुधारात्मक ऑस्टियोटॉमी (ऑस्टियोटॉमी))।
संयुक्त में डिस्ट्रोफिक प्रक्रियाएं डिसप्लेसिया की पृष्ठभूमि के खिलाफ अधिक बार विकसित होती हैं, आघात के परिणाम, भड़काऊ प्रक्रियाएं और चयापचय संबंधी विकार (देखें कॉक्सार्थ्रोसिस)।
चोंड्रोमैटोसिस टी. पी. दुर्लभ; खुद को आंतरायिक रुकावट और गंभीर दर्द के रूप में प्रकट करता है। सर्जिकल उपचार - इंट्रा-आर्टिकुलर बॉडीज को हटाना (देखें चोंड्रोमैटोसिस (हड्डियों और जोड़ों का चोंड्रोमैटोसिस))।
ऊरु सिर के सड़न रोकनेवाला परिगलन (देखें। सड़न रोकनेवाला हड्डी परिगलन) के कारण अलग हैं। यह दर्द, लंगड़ापन, सीमित गति (पर्थेस रोग देखें) में प्रकट होता है। रूढ़िवादी उपचार (संयुक्त, फिजियोथेरेप्यूटिक प्रक्रियाओं को उतारने) की अप्रभावीता के मामले में, वे सर्जिकल हस्तक्षेप (सुधारात्मक ओस्टियोटॉमी, एंडोप्रोस्थेटिक्स, आर्थ्रोडिसिस) का सहारा लेते हैं।
ट्यूमरसंयुक्त के कैप्सूल (सिनोविओमा देखें), उपास्थि और हड्डी के ऊतकों से आ सकता है। समीपस्थ फीमर में, ओस्टियोब्लास्टोक्लास्टोमा, ओस्टियोमा, चोंड्रोब्लास्टोमा, चोंड्रोमा, चोंड्रोसारकोमा, ओस्टियोसारकोमा देखे जाते हैं (देखें। जोड़, ट्यूमर)। सर्जिकल उपचार: समीपस्थ फीमर के दोष या एंडोप्रोस्थेटिक्स के ऑस्टियोप्लास्टिक प्रतिस्थापन के साथ उच्छेदन, फीमर का विघटन।
संचालन
जल निकासी और संशोधन के लिए, आर्थ्रोटॉमी का उपयोग किया जाता है। ऊरु गर्दन के औसत दर्जे के फ्रैक्चर के लिए ऑस्टियोसिंथेसिस या एंडोप्रोस्थेटिक्स किया जाता है। स्टैटिक्स में सुधार के लिए, समीपस्थ फीमर के सुधारात्मक अस्थि-पंजर का प्रदर्शन किया जाता है। जोड़ों की गतिशीलता को बहाल करने के लिए आर्थ्रोप्लास्टी का उपयोग किया जाता है। इस उद्देश्य के लिए, एंडोप्रोस्थेटिक्स के विभिन्न विकल्प किए जा रहे हैं। जांघ के समर्थन को बहाल करने के लिए, आर्थ्रोडिसिस किया जाता है (देखें। जोड़)। डिसप्लेसिया टी। पेज के साथ। समीपस्थ फीमर के सुधारात्मक अस्थिमज्जा के अलावा, ऊरु सिर के कवरेज की डिग्री बढ़ाने के लिए श्रोणि घटक पर पुनर्निर्माण कार्यों को दिखाया गया है।
जांघ भी देखें।
ग्रंथ सूची:ह्यूमन एनाटॉमी, एड. श्री। सपिना, खंड 1, पी. 144, एम।, 1986; विलेंस्की वी.वाई.ए. निदान और कूल्हे के जन्मजात अव्यवस्था का कार्यात्मक उपचार, एम।, 1971, बिब्लियोग्र ।; वोल्कोव एम.वी., टेर-एगियाज़रोव जी.एम. और युकिना जी.पी. कूल्हे की जन्मजात अव्यवस्था, एम।, 1972; कपलान ए.वी. हड्डी और संयुक्त क्षति, पी। ३५५, ३५९, एम., १९७९; मस्कुलोस्केलेटल सिस्टम के रोगों वाले बच्चों का रूढ़िवादी उपचार।, एड। ई.एस. तिखोनेंकोवा, एस। 73, एल।, 1977; ए.ए. कोरझी और अन्य डिसप्लास्टिक कॉक्सार्थ्रोसिस, एम।, 1986; मार्क्स वी.ओ. आर्थोपेडिक डायग्नोस्टिक्स, पी। 355, मिन्स्क, 1978; मिर्ज़ोएवा आई.आई., गोंचारोवा एम.एन. और तिखोनेंकोव ई.एस. बच्चों में कूल्हे की जन्मजात अव्यवस्था का सर्जिकल उपचार, एल।, 1976; बच्चों के लिए आर्थोपेडिक और दर्दनाक देखभाल, एड। वी.एल. एंड्रियानोवा, पी। 39, 44, एल।, 1982; हिप संयुक्त की विकृति, एड। वी.एल. एंड्रियानोवा, पी। 4, एल।, 1983; शकोलनिकोव एल.जी., सेलिवानोव वी.पी. और सोडिक्स वी.एम. श्रोणि और श्रोणि अंगों में चोट, एम।, 1966।






![]()
















एसिटाबुलम और फीमर के सिर द्वारा गठित। दोनों आर्टिकुलर सतह कार्टिलेज से ढकी होती हैं। एसिटाबुलम श्रोणि का हिस्सा है, जो इलियम, इस्चियम और जघन हड्डियों के संगम पर स्थित है। बर्सा ग्लेनॉइड गुहा के किनारे के साथ चलता है, फीमर से गुजरता है और इसके ट्रोकेन्टर्स से जुड़ा होता है, इसलिए, ऊरु गर्दन का अधिकांश हिस्सा कूल्हे के जोड़ की गुहा में स्थित होता है। आर्टिकुलर बैग बहुत मजबूत होता है, इसमें मजबूत स्नायुबंधन बुने जाते हैं। टी. पी. पॉलीएक्सियल जोड़ों को संदर्भित करता है - फ्लेक्सन और विस्तार, जोड़ और अपहरण, कूल्हे का बाहर और अंदर की ओर घूमना संभव है। इसे क्षेत्रीय वाहिकाओं से रक्त की आपूर्ति की जाती है।
विभिन्न गंभीरता के कूल्हे के जोड़ की चोटों के लिए प्राथमिक चिकित्सा प्रदान की जाती है। तो, टी. एस की चोट के साथ। दर्द नोट किया जाता है, सूजन और रक्तस्राव आमतौर पर हल्के होते हैं, संयुक्त में गति सीमित नहीं होती है। इस मामले में, दर्द कम होने तक ठंड लगाने और जोड़ को राहत देने के लिए पर्याप्त है। संयुक्त क्षेत्र में छोटे सतही घावों के लिए, एक बाँझ दबाव पट्टी लागू की जाती है। इंट्रा-आर्टिकुलर फ्रैक्चर और कूल्हे के जोड़ की अव्यवस्था गंभीर चोटें हैं। टी। पृष्ठ बनाने वाली हड्डियों के फ्रैक्चर के साथ एक चोट के विपरीत, पैर एक मजबूर स्थिति में है, उदाहरण के लिए, बाहर की ओर मुड़ा हुआ है, पीड़ित घायल पैर को ऊपर नहीं उठा सकता है, जब स्थानांतरित करने की कोशिश की जाती है, तो दर्द तेज हो जाता है। ऊरु गर्दन के कुछ फ्रैक्चर के साथ (उदाहरण के लिए, अंकित), टी में सूजन के साथ। थोड़ा व्यक्त किया जाता है, कभी-कभी पीड़ित स्वतंत्र रूप से भी आगे बढ़ सकते हैं। ट्रोकेनटेरिक फ्रैक्चर में, सूजन और रक्तस्राव अधिक व्यापक होता है और जांघ के ऊपरी तीसरे भाग तक फैलता है। इस तथ्य के कारण कि एक विशेष परीक्षा के बाद ही निदान स्थापित करना संभव है, और टी। के पृष्ठ के क्षेत्र के व्यापक संलयन की बाहरी अभिव्यक्तियाँ। और फ्रैक्चर बहुत समान हैं, प्राथमिक चिकित्सा की मात्रा फ्रैक्चर के समान ही होनी चाहिए। पीड़ित को अस्पताल ले जाने से पहले कूल्हे के जोड़ को अच्छी तरह से स्थिर करना बहुत जरूरी है। इसके लिए डायटेरिच्स बस का उपयोग करना बेहतर है (देखें। चावल। 4 लेख जांघ के लिए), और इसकी अनुपस्थिति में - पर्याप्त रूप से लंबी लंबाई के तात्कालिक टायर।
कूल्हे के जोड़ में अव्यवस्था अपेक्षाकृत दुर्लभ है। एक नियम के रूप में, वे गंभीर यांत्रिक चोट के मामले में होते हैं, उदाहरण के लिए। सड़क दुर्घटना या ऊंचाई से गिरने के परिणामस्वरूप। फीमर का सिर, विस्थापन, स्नायुबंधन के साथ आर्टिकुलर कैप्सूल को फाड़ देता है जो इसे मजबूत करता है और पेरीआर्टिकुलर ऊतकों में स्थित होता है। पैर एक मजबूर स्थिति में है ( चावल। ), टी। एस में आंदोलन। असंभव हैं, चोट के तुरंत बाद गंभीर दर्द दिखाई देता है। प्राथमिक चिकित्सा प्रदान करते समय, आपको पैर की स्थिति को "सही" करने का प्रयास नहीं करना चाहिए। पीड़ित को तत्काल जांच और अव्यवस्था को कम करने के लिए अस्पताल ले जाने की जरूरत है। क्षतिग्रस्त जोड़ का स्थिरीकरण उस स्थिति में किया जाता है जिसमें यह अव्यवस्था के बाद स्थित होता है। इस मामले में अनावश्यक हलचल से बचें, क्योंकि वे दर्द बढ़ाते हैं और अतिरिक्त आघात का कारण बन सकते हैं, उदा। कटिस्नायुशूल तंत्रिका क्षति।
क्षेत्र को खुली क्षति के साथ टी. एस. घाव पर एक बाँझ पट्टी लगाई जाती है। छोटे घावों पर एक दबाव पट्टी लगाई जाती है; नरम ऊतकों को अधिक व्यापक क्षति के मामले में, संयुक्त फ्रैक्चर के रूप में स्थिर हो जाता है।
स्प्लिंटिंग- जांघ देखें।
पट्टियाँ,टी। के पृष्ठ के क्षेत्र की चोटों के संबंध में प्राथमिक चिकित्सा के प्रावधान में उपयोग किया जाता है, अधिक बार पट्टियाँ, कम अक्सर एक जाल पट्टी का उपयोग करती हैं। छोटे घावों के लिए, आप एक चिपकने वाली पट्टी लगा सकते हैं। किस क्षेत्र को कवर किया गया है, इस पर निर्भर करते हुए, एक एकतरफा (दाएं, बाएं) या द्विपक्षीय स्पाइक-आकार की श्रोणि पट्टी लागू की जा सकती है, साथ ही साथ ग्रोइन क्षेत्र को कवर करने वाला फ्रंट, बाहरी (पार्श्व) अधिक ट्रोकेंटर क्षेत्र को कवर करता है, पीछे की तरफ कवर करता है नितंब क्षेत्र। श्रोणि के दाएं तरफा पूर्वकाल (वंक्षण) स्पाइक-आकार की पट्टी को लागू करते समय, पट्टी का पहला दौर नाभि के स्तर पर शरीर के चारों ओर बनाया जाता है, पट्टी को बाएं से दाएं की ओर ले जाता है, अगला दौर तिरछा किया जाता है पार्श्व के साथ पीछे से आगे की ओर, और फिर दाहिनी जांघ की सामने की सतह के साथ उसके पीछे के अर्धवृत्त तक और कमर के क्षेत्र में पट्टी के पिछले दौर को पार करते हुए, ऊपर की ओर और मध्य की ओर मुड़ें। इसके अलावा, पट्टी को बाईं ओर श्रोणि की हड्डियों के ऊपर ले जाया जाता है, और वहां से इसे शरीर के पीछे के अर्धवृत्त और फिर से कमर के क्षेत्र में निर्देशित किया जाता है, पट्टी के पिछले दौर को दोहराते हुए और उन्हें 2/3 से ओवरलैप किया जाता है। व्यास। शरीर के चारों ओर पट्टी के गोलाकार चक्कर लगाकर पट्टी को समाप्त करें। पट्टी के बाद के दौर आरोही हो सकते हैं (प्रत्येक अगला दौर पिछले एक से अधिक है) या अवरोही हो सकता है। जब इसी तरह की पट्टी बायीं कमर के क्षेत्र पर लगाई जाती है, तो पट्टी भी बाएं से दाएं जाती है, लेकिन शरीर के चारों ओर पहले फिक्सिंग राउंड के बाद, यह पीछे से दाईं ओर नहीं, बल्कि बाईं जांघ की सामने की सतह पर जाती है, अपनी पिछली सतह को बायपास करता है और फिर जांघ के ऊपर जाता है, पिछले चक्कर से पार करते हुए, यह शरीर के पिछले हिस्से के चारों ओर जाता है और फिर से बाईं जांघ की सामने की सतह पर जाता है, पिछले चक्करों को दोहराता है और उनमें से प्रत्येक को 2 से ढकता है। /3 इसकी चौड़ाई। वे शरीर के चारों ओर पट्टी के गोलाकार दौर के साथ पट्टी लगाना भी समाप्त करते हैं। अधिक मजबूती के लिए, प्रत्येक आठ-आकार की पट्टी (कान) को एक गोलाकार गोल के साथ तय किया जा सकता है।
यदि आवश्यक हो, तो एक पट्टी के साथ कवर करें टी। सी। स्पाइक के आकार की पट्टी का थोड़ा अलग संस्करण सभी पक्षों पर उपयोग किया जाता है - जांघ की स्पाइक के आकार की पट्टी, जो शरीर पर नहीं, बल्कि जांघ के मध्य तीसरे भाग पर एक गोलाकार गति में शुरू होती है। आवेदन की विधि से, यह कंधे के स्पाइक के आकार की पट्टी के समान है, अर्थात, जांघ पर पट्टी बांधकर, पट्टी को टी। पृष्ठ की बाहरी सतह के साथ ले जाया जाता है। पीठ के निचले हिस्से में, शरीर के चारों ओर एक फिक्सिंग सर्कुलर बनाएं और उसी तरह बैंडिंग जारी रखें जैसे कि पेल्विक स्पाइक बैंडेज लगाते समय, पिछले राउंड को धीरे-धीरे ओवरलैप करते हुए।
आपातकालीन मामलों में या अन्य ड्रेसिंग सामग्री की अनुपस्थिति में, आप टी के साथ स्कार्फ ड्रेसिंग का उपयोग कर सकते हैं। ऐसा करने के लिए, दो रूमाल का उपयोग करें। एक मध्य को ऊतक के क्षतिग्रस्त क्षेत्र के ऊपर रखा जाता है, सिरों को जांघ के चारों ओर लपेटा जाता है और बांधा जाता है, और तीसरे सिरे (शीर्ष) को दूसरे दुपट्टे से बनी बेल्ट के नीचे लाया जाता है, पीछे की ओर मोड़ा जाता है और पिन से बांधा जाता है। यदि दूसरा कली उपलब्ध नहीं है, तो एक बेल्ट का उपयोग किया जा सकता है।
कूल्हे के जोड़ की चोट और रोग
आर.एम. तिखिलोव, वी.एम. माशकोव, जी.जी. एपस्टीनशारीरिक और कार्यात्मक विशेषताएं
कूल्हे के जोड़ के बायोमैकेनिक्स
स्थैतिक-गतिशील फ़ंक्शन के उल्लंघन के लिए मुआवजे के स्तर का आकलन करने की पद्धति
स्थैतिक-गतिशील फ़ंक्शन के उल्लंघन के लिए मुआवजे के संकेतकों का उन्नयन
स्थैतिक-गतिशील फ़ंक्शन के उल्लंघन का व्यापक मूल्यांकन
कूल्हे की चोट (ई.जी. ग्रीज़्नुखिन)
हिप डिस्लोकेशन (ईजी ग्रीज़्नुखिन)
फीमर के सिर और गर्दन के फ्रैक्चर
विकृत आर्थ्रोसिस
जोड़ के ऊरु सिर के सड़न रोकनेवाला परिगलन
कूल्हे के जोड़ के रोगों वाले रोगियों की जांच ,
गैर-ऑपरेटिव उपचार
कॉक्सार्थ्रोसिस के शल्य चिकित्सा उपचार के सामान्य सिद्धांत
संरक्षण हिप सर्जरी के सिद्धांत
सर्जरी की योजना बनाने के लिए सामान्य प्रावधान
डिसप्लास्टिक कॉक्सार्थ्रोसिस के रोगियों का शल्य चिकित्सा उपचार
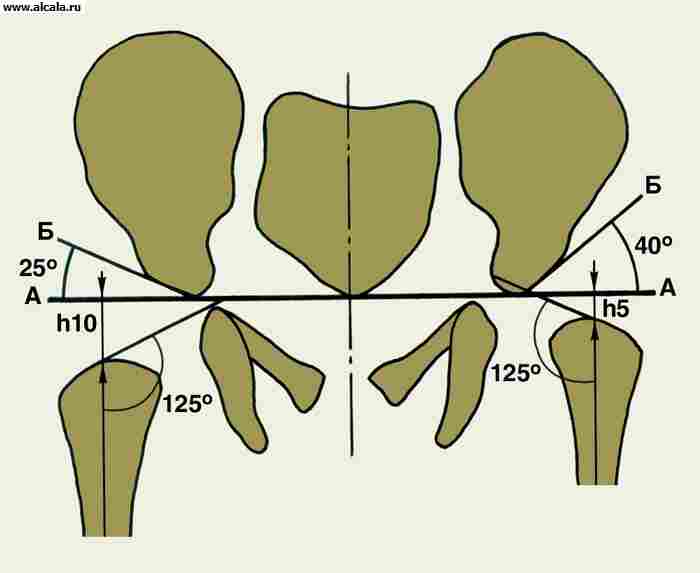
फीमर के समीपस्थ भाग में सिर, गर्दन और बड़े और छोटे ट्रोकेन्टर होते हैं (चित्र 1)। SHDU औसतन 126-127 ° (115-135 °) है। एसएडी में कमी (126 ° से 90 ° तक) गर्दन के यांत्रिक तनाव के प्रतिरोध को कमजोर करती है, जो फ्रैक्चर में योगदान करती है, खासकर बुजुर्गों में (चित्र 2)। ऊरु सिर एक गेंद का लगभग 2/3 है, जिसकी औसत त्रिज्या 20 से 22 मिमी है। एसिटाबुलम आधा गेंद है। गुहा के किनारे की पूरी लंबाई को कवर करने वाले कार्टिलाजिनस रिंग के कारण यह गहरा हो जाता है। इस प्रकार, सिर ग्लेनॉइड गुहा में गहराई से प्रवेश करता है, जो निचले अंग के लिए एक अच्छा, मजबूत और विश्वसनीय समर्थन है। गुहा स्वयं तीन श्रोणि हड्डियों के जंक्शन पर स्थित है, जो वास्तव में इसे बनाती है। अव्यवस्थित सिर के स्थान के आधार पर हिप डिस्लोकेशन को वर्गीकृत करते समय विचार करने के लिए यह एक महत्वपूर्ण विवरण है।

एसिटाबुलम 5-6 मिमी ऊंचे रेशेदार-कार्टिलाजिनस रिम (लैब्रम ग्लेनोएडेल) के साथ पूरक है, जो गुहा की गहराई को बढ़ाता है। इनसिसुर एसिटाबुली के क्षेत्र में कार्टिलाजिनस होंठ इसके किनारों के बीच फैले एसिटाबुलम (लिगामेंटम ट्रांसवर्सम एसिटाबुली) के अनुप्रस्थ लिगामेंट के साथ बढ़ता है। ग्लेनॉइड गुहा में, इसका सीमांत भाग (चेहरे का लुनाटा) उपास्थि से ढका होता है, और इसका मध्य भाग (फोसा एसेलाबुली) वसायुक्त ऊतक से बना होता है और गोल लिगामेंट का आधार, श्लेष झिल्ली से ढका होता है। आर्टिकुलर कैविटी लगभग पूरी तरह से फीमर के सिर से मेल खाती है, जो कि हाइलिन कार्टिलेज से ढकी होती है, फोविया कैपिटिस फेमोरिस को छोड़कर, जहां सिर का लिगामेंट जुड़ा होता है।
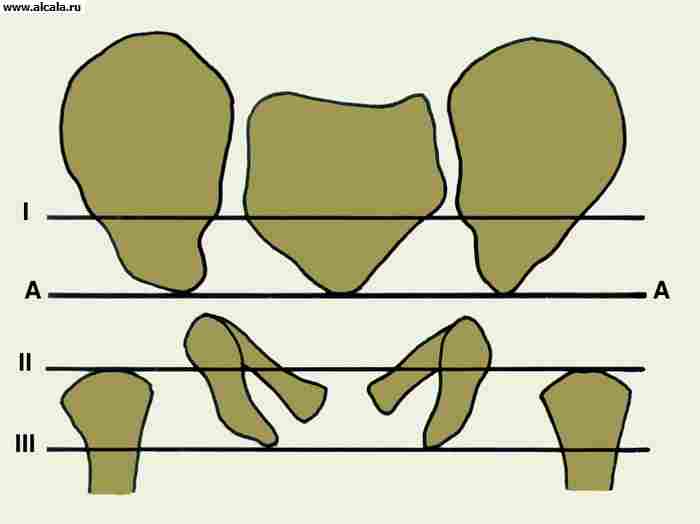
एसिटाबुलम के सर्जिकल शरीर रचना के दृष्टिकोण से, कार्यात्मक स्तंभ हैं जो ऊरु सिर के लिए समर्थन प्रदान करते हैं (चित्र 3)। सबसे अधिक बार, पूर्वकाल स्तंभ (जघन) और पश्च (इलियो-इस्चियल) विभेदित होते हैं। पूर्वकाल स्तंभ पूर्वकाल सुपीरियर इलियाक रीढ़ से नीचे की ओर, अंदर की ओर और पूर्वकाल में जघन सिम्फिसिस की ओर जाता है, पश्च (अधिक शक्तिशाली और बड़े पैमाने पर) इस्चियम के ट्यूबरोसिटी के लिए अधिक से अधिक इस्चियाल पायदान से उतरता है। अभिसरण कोण के शीर्ष को एक कॉम्पैक्ट हड्डी द्वारा दर्शाया जाता है, जो एसिटाबुलम की छत बनाती है।
हालांकि, चार कॉलम अक्सर प्रतिष्ठित होते हैं:
- बाहरी, जो एसिटाबुलम की छत से मेल खाती है;
- पूर्वकाल और पीछे, जो क्रमशः जघन और इस्चियाल हड्डियों द्वारा बनते हैं;
- आंतरिक, कम से कम टिकाऊ, जो एसिटाबुलम के नीचे है।

एसिटाबुलम में एक निश्चित स्थानिक अभिविन्यास होता है, यह बाहर की ओर और नीचे की ओर 45 ° से झुका होता है और पूर्वकाल में 15 ° घूमता है।
फीमर तीन परस्पर लंबवत विमानों में घुमावदार है:
- धनु (डायफिसिस का पूर्वकाल झुकना),
- ललाट (औसत दर्जे की दिशा में ऊरु गर्दन का झुकाव),
- क्षैतिज (अनुदैर्ध्य अक्ष के चारों ओर ऊरु गर्दन का घूमना)। औसत दर्जे की दिशा में ऊरु गर्दन का झुकाव फीमर के अनुदैर्ध्य अक्ष के साथ एक कोण बनाता है - SHDU (वयस्कों में, यह 127-130 ° है)।
क्षैतिज तल में ऊरु गर्दन के विचलन को फीमर के ट्रांसकॉन्डाइलर अक्ष के साथ गर्दन और सिर के केंद्रीय अक्ष के प्रतिच्छेदन द्वारा गठित कोण द्वारा मापा जाता है। यदि फीमर के सिर के साथ गर्दन आगे की ओर मुड़ी हुई है, तो वे पूर्ववर्तन की बात करते हैं, यदि पीछे की ओर, तो वे पीछे हटने की बात करते हैं। वयस्कों में, एंटेवर्सन का कोण आमतौर पर 10-15 ° होता है।
फीमर की गर्दन और शरीर की सीमा पर दो शक्तिशाली बोनी ट्यूबरकल होते हैं, जिन्हें ट्रोकेन्टर कहा जाता है। बड़ा ट्रोकेन्टर ऊपर और बाहर नम होता है, इसकी आंतरिक सतह पर गर्दन का सामना करना पड़ता है जो ट्रोकेनटेरिक फोसा होता है। निचला ट्रोकेन्टर गर्दन के निचले किनारे पर, मध्य और पीछे की ओर स्थित होता है। एक इंटरट्रोकैनेटरिक लाइन दोनों ट्रोकेन्टर्स को सामने से जोड़ती है, और एक इंटरट्रोकैनेटरिक क्रेस्ट को पीछे से जोड़ती है।
जोड़ के रेशेदार बैग में संयोजी ऊतक तंतु होते हैं जो अनुदैर्ध्य और अनुप्रस्थ दिशाओं में चलते हैं। रेशों की इंटरलेसिंग बैग को स्थायित्व प्रदान करती है। बैग एसिटाबुलम के चारों ओर पेल्विक हड्डियों से जुड़ा होता है, जिसमें 10 से 28 मिमी आगे और पीछे 10 से 33 मिमी तक चौड़े रिम होते हैं।
ऊरु गर्दन की पूर्वकाल सतह पर, रेशेदार बर्सा सिनोवियम के संक्रमणकालीन तह के नीचे 10-20 मिमी तक फैला होता है और इंटरट्रोकैनेटरिक लाइन के पास जुड़ा होता है।

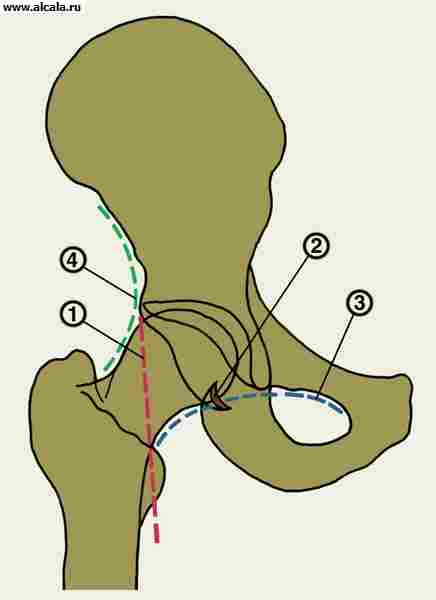
पीछे से, कैप्सूल ऊरु गर्दन के लगभग 2/3 भाग को कवर करता है, जो खुद को शीर्ष पर अधिक से अधिक ट्रोकेन्टर से जोड़ता है, और नीचे वाला छोटा होता है। इसके विभिन्न भागों में कैप्सूल का घनत्व और शक्ति समान नहीं होती है। यह सहायक के साथ कैप्सूल के अंतरंग संबंध पर निर्भर करता है, इसके माध्यम से गुजरने वाले स्नायुबंधन को मजबूत करता है, जिसके तंतु कैप्सूल में बुने जाते हैं और इससे व्यावहारिक रूप से अविभाज्य होते हैं। ये स्नायुबंधन तीन तरफ से कैप्सूल के पास पहुंचते हैं और गैस हड्डियों के अनुसार नामित होते हैं (चित्र 4)।
उनमें से सबसे मजबूत - इलियो-फेमोरल - एक विस्तृत आधार के साथ पूर्वकाल निचली इलियाक रीढ़ के नीचे शुरू होता है, पंखे की तरह बाहर और नीचे की ओर उतरता है और पूरे इंटरट्रोकैनेटरिक लाइन के साथ जुड़ा होता है। यह लिगामेंट एक अर्ध-पेचदार पेंच धागे के रूप में जोड़ के ऊपरी-एंटेरो-अवर भाग को घेर लेता है।
कूल्हे के जोड़ के लिगामेंटस तंत्र की पेंच व्यवस्था दूसरे लिगामेंट के तंतुओं की दिशा में अभिव्यक्ति पाती है - कटिस्नायुशूल-ऊरु लिगामेंट। यह लिगामेंट, इस्चियम के शरीर पर एसिटाबुलम के पीछे से शुरू होकर मुड़ जाता है, ऊपरी सतह तक जाता है और ट्रोकेनटेरिक फोसा के नीचे से जुड़ जाता है।
तीसरा लिगामेंट - प्यूबिक-फेमोरल - जघन की हड्डी से शुरू होता है और नीचे से पीछे से संयुक्त कैप्सूल में बुना जाता है, जो कम ट्रोकेन्टर तक पहुंचता है।
इलियो-फेमोरल लिगामेंट फ्लेक्सन, एडिक्शन और बाहरी रोटेशन को रोकता है;
ischio-femoral जोड़ और विस्तार को सीमित करता है;
प्यूबो-फेमोरल एक विस्तार, अपहरण और आंतरिक रोटेशन को रोकता है।
"मध्य स्थिति" में, सभी स्नायुबंधन के साथ कैप्सूल आराम करता है। कूल्हे के पूर्ण विस्तार के साथ, कैप्सूल तनावग्रस्त हो जाता है, और स्नायुबंधन, जोड़ के चारों ओर एक पेंच की तरह लपेटते हुए, सिर को ग्लेनॉइड गुहा में पेंच करते हैं, जैसा कि यह था। यह स्थिति इतनी मजबूत है कि कूल्हे का आगे विस्तार केवल श्रोणि के साथ ही संभव है।
कूल्हे के जोड़ के स्नायुबंधन के तंतुओं की पेचदार दिशा पहले से ही मजबूत कैप्सूल को काफी मजबूत करती है, जो कि उस पर दर्दनाक प्रभाव से संयुक्त की रक्षा करने वाला एक महत्वपूर्ण कारक प्रतीत होता है। हालांकि, कूल्हे के जोड़ के कैप्सूल में एक कम संरक्षित स्थान होता है: यह इसका निचला पश्च और निचला पूर्वकाल भाग होता है। पहला इस्चियो-फेमोरल लिगामेंट के किनारे से बाहर की ओर स्थित है, दूसरा इलियो-फेमोरल लिगामेंट के क्षैतिज और ऊर्ध्वाधर भागों के बीच स्थित है। इन स्थानों में, दर्दनाक अव्यवस्थाओं के साथ, फीमर के स्थानांतरण सिर से गुजरते हुए, कैप्सूल फट जाता है।
कूल्हे का जोड़ शक्तिशाली मांसपेशियों से घिरा होता है जो जोड़ को हिंसा से भी बचाता है। इस संबंध में मुख्य भूमिका उनमें से निम्नलिखित की है।
इलियोपोसा पेशी जोड़ के पूरे मोर्चे को कवर करती है; जब कूल्हे को बढ़ाया जाता है, तो यह निष्क्रिय रूप से तनावग्रस्त होता है और जोड़ से कसकर जुड़ा होता है।
बड़ी मध्यम और छोटी ग्लूटस मांसपेशियां, साथ ही पिरिफोर्मिस, जुड़वां और प्रसूति पेशियां, फीमर को ग्लेनॉइड गुहा और कवर (ग्लूटियल मांसपेशियों को छोड़कर) के पीछे और जोड़ के निचले हिस्से के खिलाफ दबाती हैं। मांसपेशियों के कारण, आंदोलन तीन मुख्य अक्षों के आसपास किया जाता है: फ्लेक्सन-विस्तार, जोड़-अपहरण, रोटेशन, साथ ही इन आंदोलनों को जोड़कर प्राप्त जटिल संयोजन।
रीढ़ और श्रोणि में उत्पन्न होने वाली मांसपेशियों से,
बड़ा काठ,
नाशपाती के आकार का और
ग्लूटस मैक्सिमस फीमर से जुड़ जाता है और कूल्हे के जोड़ में गति प्रदान करता है। पेसो प्रमुख पेशी, इलियाक पेशी से जुड़ती है, निचले ट्रोकेन्टर से जुड़ती है और जांघ को फ्लेक्स करती है, और एक स्थिर पैर के साथ, यह काठ की रीढ़ को फ्लेक्स करती है और धड़ के साथ श्रोणि को आगे की ओर झुकाती है।
एक आंतरिक प्रसूति पेशी अधिक से अधिक ट्रोकेन्टर की आंतरिक सतह से जुड़ी होती है, जो कि ओबट्यूरेटर फोरामेन के किनारों से निकलती है, जिसमें, कम कटिस्नायुशूल से बाहर निकलने पर, बेहतर और अवर जुड़वां मांसपेशियां जुड़ी होती हैं, जो कि अधिक से अधिक ट्रोकेन्टर से भी जुड़ी होती हैं। और, पिरिफोर्मिस पेशी के साथ, जांघ को बाहर की ओर घुमाएं।
श्रोणि की बाहरी मांसपेशियां ग्लूटल क्षेत्र में और इसकी पार्श्व सतह पर स्थित होती हैं और पेल्विक करधनी की हड्डियों से फीमर तक चलती हैं। वे तीन परतें बनाते हैं
- सतही (ग्लूटस मैक्सिमस और टेंडन प्रावरणी टेनर),
- मध्य (ग्लूटस मेडियस, वर्ग जांघ की मांसपेशी; इसमें पिरिफोर्मिस के अतिरिक्त-श्रोणि भाग, आंतरिक प्रसूति पेशी और दोनों जुड़वां मांसपेशियां शामिल हैं) और
- गहरी (ग्लूटस मैक्सिमस और बाहरी प्रसूति पेशी)।
एक बहुत शक्तिशाली ग्लूटस मैक्सिमस पेशी की इलियाक शिखा से एक विस्तृत शुरुआत होती है, त्रिकास्थि और कोक्सीक्स की पिछली सतह, सैक्रो-ट्यूबरस लिगामेंट, तिरछे नीचे और बाहर की ओर चलती है और फीमर के ग्लूटल ट्यूबरोसिटी से जुड़ जाती है। इसके बंडलों का एक हिस्सा अधिक से अधिक ट्रोकेन्टर के ऊपर जाता है और प्रावरणी लता के इलियोटिबियल पथ में जाता है। पेशी का मुख्य कार्य जांघ को फैलाना और बाहर की ओर घुमाना है, इसके अलावा, अलग-अलग बंडल जांघ के अपहरण (पूर्वकाल-सुपीरियर बंडल) में भाग लेते हैं और घुटने के जोड़ को तनाव के कारण विस्तारित स्थिति में रखते हैं। जांघ की चौड़ी प्रावरणी। पीछे के अवर बंडल जांघ को लाते हैं और साथ ही इसे बाहर की ओर घुमाते हैं।
ग्लूटस मेडियस इलियम और प्रावरणी लता से नीचे की ओर फैलता है, कण्डरा में गुजरता है, जो अधिक से अधिक ट्रोकेन्टर की शीर्ष और बाहरी सतह से जुड़ता है। ग्लूटस मिनिमस पेशी मध्य के नीचे स्थित होती है, यह इलियम की बाहरी सतह पर शुरू होती है और अधिक से अधिक ट्रोकेन्टर की बाहरी-बाहरी सतह से जुड़ जाती है। ये मांसपेशियां जांघ का अपहरण करती हैं, उनके पूर्वकाल बंडल आंतरिक घुमाव प्रदान करते हैं, पीछे वाले - बाहरी।
व्यापक प्रावरणी का तनाव पूर्वकाल बेहतर इलियाक रीढ़ और रिज के आसन्न भाग से शुरू होता है, जांघ के ऊपरी और मध्य तीसरे की सीमा पर इलियोटिबियल ट्रैक्ट में गुजरता है, जो इसके बाहर के हिस्से के साथ पार्श्व शंकु से जुड़ता है। टिबिया। यह मांसपेशी कूल्हे को फ्लेक्स करती है, घुटने के जोड़ को एक विस्तारित स्थिति में स्थिर करती है। इसके अलावा, यह हिप संयुक्त क्षेत्र में प्लास्टिक प्रतिस्थापन के लिए इलियाक विंग सेक्शन का उपयोग करते समय एक फीडिंग स्टेम है (ऊरु सिर के एसेप्टिक नेक्रोसिस, डिस्प्लेसिया इत्यादि के साथ)।
स्क्वायर फेमोरिस पेशी और बाहरी प्रसूति पेशी जांघ के बाहरी घुमाव प्रदान करते हैं।
जांघ की मांसपेशियों को तीन समूहों में वर्गीकृत किया जाता है:
- पूर्वकाल (फ्लेक्सर्स),
- बैक (एक्सटेंसर) और
- औसत दर्जे का (adductors)।
पूर्वकाल समूह का प्रतिनिधित्व सार्टोरियस और क्वाड्रिसेप्स मांसपेशियों द्वारा किया जाता है। पश्च समूह की मांसपेशियों में शामिल हैं
- दो मुंहा,
- अर्धवृत्ताकार और
- अर्ध-झिल्लीदार। 
औसत दर्जे का मांसपेशी समूह है
- पतला,
- कंघी और
- अग्रणी (लंबा, छोटा और बड़ा)।
कूल्हे के जोड़ में सभी दिशाओं में और बहुत महत्वपूर्ण मात्रा में गति संभव है। दर्दनाक अव्यवस्थाओं को रोकने के दृष्टिकोण से एक अत्यंत अनुकूल परिस्थिति यह है कि एक व्यक्ति बहुत कम ही आंदोलनों की इस बड़ी श्रृंखला का उपयोग करता है (उन व्यक्तियों को छोड़कर जिनके पेशे आंदोलनों की एक महत्वपूर्ण श्रेणी का उत्पादन करने की आवश्यकता से जुड़े हैं - बैलेरिना, जिमनास्ट, आदि।)
इस प्रकार, कूल्हे के जोड़ की शारीरिक और शारीरिक विशेषताएं जोड़ को दर्दनाक अव्यवस्थाओं से बचाती हैं:
1) कलात्मक सतहों का पूर्ण पत्राचार है;
2) अपने मजबूत स्नायुबंधन के साथ बैग एक बहुत मजबूत गठन है;
3) शक्तिशाली मांसपेशियां जोड़ को हिंसा से बचाती हैं;
4) संयुक्त में गति की एक बड़ी रेंज काफी कम कार्यात्मक आवश्यकताओं के साथ संयुक्त में असामान्य चरम स्थिति के गठन की संभावना को सीमित करती है, जिससे अव्यवस्था हो सकती है। 
फीमर की गर्दन और सिर स्पंजी ऊतक से बने होते हैं जो परिधि पर कॉम्पैक्ट हड्डी पदार्थ की एक पतली प्लेट से ढके होते हैं (चित्र 5)। गर्दन की निचली-आंतरिक सतह पर, यह परत अधिक मोटी होती है और इसे एडम्स आर्च कहा जाता है, जो फ्रैक्चर के मामले में फीमर की गर्दन और सिर को बन्धन करते समय फिक्सर के समर्थन के रूप में इस्तेमाल किया जा सकता है, यह बहुत मजबूत होता है। और "कतरनी बल" के प्रभाव में फिक्सेटर को नीचे की ओर बढ़ने से रोकता है।
फीमर की गर्दन के अंदर (चित्र 6) हड्डी के ऊतक का एक और ठोस टुकड़ा होता है जिसे मर्केल स्पर कहा जाता है। ऊरु गर्दन के बोनी बीम में तिजोरी का रूप होता है। स्पंजी ऊतक में मेहराब के रूप में व्यवस्थित पतली बीम की एक प्रणाली होती है जिसके माध्यम से शरीर के वजन को हड्डी की नली की दीवारों पर स्थानांतरित किया जाता है। ये क्रॉसबीम एक ब्रैकेट की तरह संपीड़न और तनाव प्रक्षेपवक्र की रेखाओं के अनुसार स्थित होते हैं, और हड्डी के बीच की ओर एक धनुषाकार तरीके से निर्देशित होते हैं, इसकी धुरी के साथ 45 ° के कोण पर और आपस में एक कोण पर प्रतिच्छेद करते हैं। 90 ° (चित्र। 7)। यह संरचना गर्दन को काफी ताकत देती है और इसे भारी भार का सामना करने की अनुमति देती है।

फीमर की गर्दन और सिर को रक्त की आपूर्ति फीमर को घेरने वाली औसत दर्जे की और पार्श्व धमनियों से फैली कई टर्मिनल छोटी वाहिकाओं के माध्यम से की जाती है (चित्र 8)। ऊरु सिर को ऊरु सिर के लिगामेंट की धमनी के माध्यम से रक्त की आपूर्ति की जाती है, जो अस्थिर है और उम्र के साथ इसकी भूमिका काफी कम हो जाती है। इस धमनी की शाखाएं एक लूप के रूप में सिर की शुरुआत में समाप्त होती हैं या सिर की परिधीय परत में और कमजोर प्रक्रियाओं के रूप में प्रवेश करती हैं।

फीमर की गर्दन और सिर को रक्त की आपूर्ति के स्रोत हैं (ए.एन.शबानोव के अनुसार, आई.यू। काई, 1966, चित्र। 9.1):
- ए - ऊरु सिर के स्नायुबंधन की धमनी से, यह सीमित है और कभी-कभी अनुपस्थित है;
- बी - कैप्सूल के लगाव के स्थानों से कई बड़े बर्तन गर्दन में प्रवेश करते हैं;
- बी - छोटे छोटे बर्तन श्लेष झिल्ली से सिर तक जाते हैं;
- डी - कई और अच्छी तरह से विकसित वाहिकाएं अंतःस्रावी धमनियों से आती हैं;
- डी - इंटरट्रोकैनेटरिक क्षेत्र में मांसपेशियों के लगाव के स्थानों से।
अक्षुण्ण जांघ में, ये वाहिकाएं स्वतंत्र रूप से एनास्टोमोज करती हैं। समीपस्थ फीमर के टुकड़े को रक्त की आपूर्ति का उल्लंघन फ्रैक्चर के स्थान पर निर्भर करता है (चित्र.9.2):
- लाइन 1 के साथ फ्रैक्चर - ग्रुप ए के कारण रक्त की आपूर्ति।
- लाइन 2 के साथ फ्रैक्चर - समूह ए + बी के कारण रक्त की आपूर्ति।
- लाइन 3 के साथ फ्रैक्चर - समूह ए + बी + बी + डी के कारण रक्त की आपूर्ति।
- लाइन 4 के साथ फ्रैक्चर - रक्त की आपूर्ति व्यावहारिक रूप से बाधित नहीं होती है। 
विलंबित समेकन के मुख्य कारणों में से एक, स्यूडार्थ्रोसिस का गठन और ऊरु सिर के परिगलन, इसे खिलाने वाले जहाजों के टूटने के कारण समीपस्थ टुकड़े को रक्त की आपूर्ति का उल्लंघन है। गर्दन के उच्च फ्रैक्चर के साथ, फीमर का सिर तेजी से कम हो जाता है या रक्त की आपूर्ति से पूरी तरह से वंचित हो जाता है। खराब स्थिरीकरण या टुकड़ों के अपर्याप्त अनुकूलन से सिर परिगलन और ग्रीवा पुनर्जीवन होता है (चित्र 10)।
कूल्हे के जोड़ में एक समृद्ध संक्रमण होता है, जो पेरीओस्टेम की नसों, पेरीआर्टिकुलर न्यूरोवास्कुलर संरचनाओं के साथ-साथ बड़े तंत्रिका चड्डी की शाखाओं द्वारा किया जाता है: ऊरु, कटिस्नायुशूल, प्रसूति, बेहतर ग्लूटल, निचला ग्लूटल और जननांग तंत्रिका। आर्टिकुलर कैप्सूल के पश्च-निचले हिस्से को कटिस्नायुशूल तंत्रिका की शाखाओं के साथ-साथ बेहतर ग्लूटल और जननांग द्वारा संक्रमित किया जाता है, पूर्वकाल भाग को प्रसूति तंत्रिका की कलात्मक शाखा द्वारा संक्रमित किया जाता है।
गोल स्नायुबंधन और वसा पैड को प्रसूति तंत्रिका की पिछली शाखा द्वारा संक्रमित किया जाता है; इसके अलावा, ऊरु और बेहतर ग्लूटल नसों की शाखाएं इन संरचनाओं के संरक्षण में भाग ले सकती हैं।

कूल्हे के जोड़ की कीनेमेटीक्स।कूल्हे के जोड़ के आकार और आसपास के ऊतकों की स्थिति के अनुसार, अधिकतम कुल आयाम
- फ्लेक्सन-एक्सटेंशन मूवमेंट 140 ° है,
- व्यसन-अपहरण - 75° तथा
- रोटेशन - 90 °।
चलते समय, कूल्हे के जोड़ में गति की प्रयुक्त सीमा संभावित एक की तुलना में काफी कम होती है: न्यूनतम जोड़-अपहरण और रोटेशन के साथ फ्लेक्सन और एक्सटेंशन मूवमेंट 50-60 ° से अधिक नहीं होते हैं। रोजमर्रा की जिंदगी में, एक जोड़ पर अधिकतम मोटर लोड जूते या मोजे पहनने से जुड़ा होता है और आम तौर पर लगभग 160-170 ° कुल कुल गतिशीलता का तात्पर्य होता है, जिसमें फ्लेक्सन, अपहरण और बाहरी रोटेशन शामिल होता है।
कूल्हे के जोड़ में दबाव का वितरण।कूल्हे के जोड़ का बायोमैकेनिक्स जटिल होता है और खड़े और चलते समय व्यक्ति की स्थिति के आधार पर बदलता रहता है।
अंतर करना दो असर चरणस्ट्राइड जब लोड दो जोड़ों के बीच समान रूप से वितरित किया जाता है, और एकल समर्थन चरणजब शरीर का भार एक पैर पर टिका होता है।
इस चरण में, कदम, बदले में, हाइलाइट करें
- एड़ी पर समर्थन,
- पूरे पैर पर सहारा देना और
- पैर के सामने (पैर की उंगलियों) से धक्का दें।
खड़े होने की स्थिति में, एसिटाबुलम की पूरी आर्टिकुलर सतह भरी हुई है और लगभग 70-80% ऊरु सिर आर्टिकुलर कैविटी के संपर्क में है। केवल ऊरु सिर की निचली सतह और उसके आसपास का क्षेत्र फोवे कैपिटुली फेमोरिसअनलोड रहना, जो जांघ के गोल स्नायुबंधन और क्षेत्र में वसा पैड के स्थान से मेल खाती है फोसा एसिटाबुली।चलते समय, संयुक्त में चलते समय, एसिटाबुलम (छत) की छत को लंबे समय तक तनाव का अनुभव नहीं होता है, और केवल सिर के आगे और पीछे के हिस्से ही इसके संपर्क में रहते हैं। माप के लिए कूल्हे के जोड़ के एंडोप्रोस्थेसिस का उपयोग करते हुए, यह निर्धारित किया गया था कि जब रोगी कुर्सी से खड़ा होता है तो एसिटाबुलम के पोस्टेरो-सुपीरियर हिस्से में संपर्क दबाव 18 एमपीए से अधिक था। पैर पर समर्थन के साथ संयुक्त के पूर्ण संपर्क के दौरान आंशिक संपर्क से यह संक्रमण चलने के दौरान ऊरु सिर पर भार क्षेत्र में परिवर्तन के लिए जिम्मेदार है। चलने के दौरान असंगति की उपस्थिति में, उच्च दबाव वाला एक संपर्क क्षेत्र बनाया जा सकता है: हालांकि, यह इस तथ्य के कारण नहीं होता है कि आर्टिकुलर कार्टिलेज की दो परतों और अंतर्निहित सबचॉइडल हड्डी के ऊतकों के विरूपण के परिणामस्वरूप, दोनों संपर्क क्षेत्र और आर्टिकुलर सतहों की एकरूपता बढ़ जाती है, इस प्रकार पैर पर समर्थन के साथ संयुक्त में आंदोलन के चरण में असंगति से संक्रमण सुनिश्चित होता है। यह संक्रमण संयुक्त को अधिक भार बलों को अधिक कुशलता से वितरित करने की अनुमति देता है।
हालांकि, असंगति से सर्वांगसमता में यह संक्रमण चलते समय उच्च संयुक्त दबाव बनाता है, 21 एमपीए से अधिक। यह उच्च दबाव एक स्वस्थ कूल्हे के जोड़ द्वारा अच्छी तरह से सहन किया जाता है, हालांकि, संयुक्त डिसप्लेसिया की उपस्थिति में, हड्डी के ऊतकों के एक ही क्षेत्र के नियमित अधिभार से अपक्षयी-डिस्ट्रोफिक परिवर्तनों का विकास होता है। इसके अलावा, एक व्यावहारिक रूप से महत्वपूर्ण प्रश्न उठता है कि क्या यह दबाव एक ऐसा कारक नहीं है जो पॉलीइथाइलीन (मलबे) के घर्षण उत्पादों को आर्थ्रोप्लास्टी के बाद पेडिकल और एसिटाबुलम के आसपास के ऊतकों में स्थानांतरित करना सुनिश्चित करता है।
कूल्हे के जोड़ पर कार्य करने वाले बलों का वितरण।कूल्हे के जोड़ में अभिनय करने वाले बलों के वितरण का एक सामान्य विचार पैर पर समर्थन के दौरान एक विमान में संयुक्त पर अभिनय करने वाले बलों के वैक्टर के सांख्यिकीय विश्लेषण द्वारा प्राप्त किया जा सकता है। कूल्हे के जोड़ पर काम करने वाले बलों की गणना के लिए दो अन्य तरीकों में प्रत्यारोपित उपकरणों द्वारा प्रत्यक्ष माप या ज्ञात तरीकों में से एक द्वारा संयुक्त भार का गणितीय मॉडलिंग शामिल है। कूल्हे के जोड़ में भार के वितरण पर अध्ययन सामान्य और प्रभावित जोड़ के कार्य की बेहतर समझ के लिए महत्वपूर्ण है, इष्टतम उपचार पद्धति का विकास, सर्वोत्तम प्रत्यारोपण का निर्धारण करने, एक सुधारात्मक अस्थि-पंजर का प्रदर्शन करने और एक ड्राइंग तैयार करने के संदर्भ में महत्वपूर्ण है। पुनर्वास कार्यक्रम, साथ ही कूल्हे के जोड़ में रोग प्रक्रिया के रोगजनन को समझने के लिए।

समतल स्थैतिक विश्लेषण का उपयोग करते हुए, एक साधारण उत्तोलन प्रणाली पर विचार करके कूल्हे के जोड़ में भार वितरण का प्रतिनिधित्व किया जा सकता है। दोनों पैरों पर समर्थन के साथ खड़े होने की स्थिति में, शरीर का गुरुत्वाकर्षण केंद्र डिस्क Th10 और Th11 से होकर गुजरता है। इस बिंदु से ऊरु सिर के रोटेशन के केंद्रों को जोड़ने वाली क्षैतिज रेखा तक लंबवत, इसे दो समान भुजाओं में विभाजित करती है (चित्र 11)। यदि पैरों के भार को 40 किग्रा से घटाकर शरीर का वजन (60 किग्रा) कम किया जाता है, तो फीमर के प्रत्येक सिर पर 20 किग्रा के बराबर द्रव्यमान कार्य करता है।

एकल-समर्थन स्थिति में, गुरुत्वाकर्षण के केंद्र को L3-L4 के स्तर पर स्थानांतरित कर दिया जाता है और चलते समय, चरण के चरण के अनुसार अपनी स्थिति बदल देता है। इस मामले में, दो मुख्य बल ऊरु सिर पर कार्य करते हैं (चित्र 12):
- बल प्रति- शरीर का वजन सहायक पैर के वजन को घटाता है, लीवर के माध्यम से लंबवत कार्य करता है बीतथा
- बल एम, जो मांसपेशियों के प्रयासों से निर्धारित होता है जो श्रोणि और पूरे शरीर को संतुलन में रखते हैं और लीवर के माध्यम से सिर के घूमने के केंद्र पर कार्य करते हैं ए, श्रोणि को नीचे और बाद में कम करता है।
उपलब्ध साधन का अनुपात एतथा बी 1:3 है। लीवर के आकार को जानना एतथा बी, आप परिणामी बल के परिमाण की गणना कर सकते हैं आर, जो फीमर के सिर पर कार्य करता है और शरीर के वजन की मात्रा और इसे संतुलित करने वाली मांसपेशियों की ताकत से बना होता है। एकल-असर चरण चरण के साथ, सिर के रोटेशन के केंद्र के सापेक्ष अभिनय बलों का योग शून्य के बराबर होता है, अर्थात। एम एक्स ए = के एक्स बी.
मांसपेशियों की ताकत एमपेल्वियोट्रोकैनेटरिक मांसपेशी समूह और पृष्ठीय-क्रूरल की क्रिया शामिल है। पेल्वियोट्रोहंटर समूह में शामिल हैं मिमी। ग्लूटस मेडियस एट मिनिमस, एम। पिरिफोर्मिस, एम। iliopsoas, उनका परिणामी बल ग्रेटर ट्रोकेन्टर के क्षेत्र में होता है और 29.3 ° नीचे और बाहर के कोण पर निर्देशित होता है।
पृष्ठीय क्रुरल समूह में शामिल हैं एम। टेंसर प्रावरणी लता, एम। रेक्टस फेमोरिस, एम। Sartorius, इसका परिणामी बल निचले ट्रोकेन्टर के क्षेत्र में 5.5 ° के कोण पर स्थित होता है, जो पीछे और मध्य में निर्देशित होता है। कुल परिणामी बल M ऊपर से नीचे की ओर, अंदर से बाहर की ओर चलता है और ऊर्ध्वाधर रेखा के साथ 21 ° का कोण बनाता है।
बदले में, ताकत एमदो घटकों से मिलकर कल्पना की जा सकती है: शक्ति बजेलंबवत नीचे की ओर निर्देशित है, और बल क्यूएम- पार्श्व दिशा में क्षैतिज रूप से। इस प्रकार, निम्नलिखित बल ऊरु सिर के रोटेशन के केंद्र पर कार्य करते हैं: बजेतथा प्रतिऊर्ध्वाधर और दुम दिशा में और क्यूएमऔर क्षैतिज और पार्श्व दिशा (चित्र। 13)।

समानांतर बल K और Pm जोड़ते हैं, जिसके परिणामस्वरूप परिणामी बल R होता है, जो ऊर्ध्वाधर रेखा से 15.4 ° के कोण पर निर्देशित होता है। (इस कोण पर कौन निर्देशित है, औसत व्यक्ति? - एच.बी.)
... इस बल का एक समान और विपरीत बल द्वारा विरोध किया जाता है आर 1, जो सिर को एसिटाबुलम में दबाता है। बदले में, विशिष्ट रूप से निर्देशित बल आर 1दो बलों द्वारा प्रतिनिधित्व किया जा सकता है: एसिटाबुलम में सिर के पीछे हटने का बल ( क्यूएम) और सिर के संपीड़न का बल ( आर) इन बलों में से प्रत्येक का विरोध समकक्ष लेकिन विपरीत रूप से निर्देशित बलों द्वारा किया जाता है जो परिणामी बल बनाते हैं आर... परिणामी बलों के बीच अंतर देखना महत्वपूर्ण है आरतथा आर 1.
बल आरसिर के केंद्र को निर्देशित किया जाता है और एसिटाबुलम की स्थिति और झुकाव पर निर्भर नहीं करता है। उसकी ताकत का विरोध आर 1ऊरु सिर और एसिटाबुलम का काउंटरप्रेशर बल है, और यह सीधे एसिटाबुलर वॉल्ट के माध्यम से कार्य करता है: संपीड़ित बल क्यूउपास्थि की सतह के समानांतर निर्देशित, और बल आर- इस सतह के लंबवत। उनका आकार और दिशा एसिटाबुलम के झुकाव पर निर्भर करती है। केवल जब एसिटाबुलम की छत क्षैतिज होती है तो सभी चार बल संतुलन में होते हैं। यदि एसिटाबुलम की तिजोरी में एक कपालीय झुकाव (एसिटाबुलम के डिसप्लेसिया के साथ) है, तो बल क्यूशक्ति घटती है और प्रबल होती है क्यूएमएसिटाबुलम से ऊरु सिर के विस्थापन के लिए निर्देशित।
घटती ताकत के साथ क्यूसिर के संपीड़न बल में प्रतिपूरक वृद्धि होती है आर... यह बलों का यह असंतुलन है जो सिर की निचली आंतरिक सतह के साथ ऑस्टियोफाइट के गठन के साथ ऊरु सिर के क्रमिक उत्थान की ओर जाता है। क्रानियोमेडियल एसिटाबुलर झुकाव के साथ ताकत बढ़ जाती है (एसिटाबुलर फ्लोर फ्रैक्चर या रुमेटीइड गठिया के परिणाम) क्यूसिर के अंदर की ओर विस्थापन के लिए निर्देशित, और बल आरघटता है (चित्र 14, 15)।
कई रोग प्रक्रियाओं के विकास के लिए बायोमेकेनिकल पूर्वापेक्षाओं का आकलन करने में एक महत्वपूर्ण बिंदु बलों के क्षण की समानता के लिए सूत्र का विश्लेषण है। ऊरु सिर के बड़े ट्रोकेन्टर और रोटेशन के केंद्र के बीच की दूरी में कमी के साथ (यह तब देखा जाता है जब हल वाल्गा, चोट या पिछले लेग-कैलने-पर्थेस रोग, आदि के कारण ऊरु गर्दन का छोटा होना), कंधे का कम होना, जिससे मांसपेशियों की ताकत एम और कुल ताकत में आनुपातिक वृद्धि होती है आरतथा आर 1कूल्हे के जोड़ को प्रभावित करना (सूत्र के अनुसार आर = के एक्स बी / ए).
ऊरु सिर के अधिक से अधिक trochanter और रोटेशन के केंद्र के बीच की दूरी में वृद्धि के साथ ( हल वाल्गा) परिणामी पेशीय बल की उत्तोलक भुजा बढ़ जाती है और तदनुसार, परिणामी पेशीय बल का मान घट जाता है एम.
पैर की बाहरी स्थापना के साथ जोड़ के फ्लेक्सन-एडिक्शन संकुचन की उपस्थिति, जो कॉक्सार्थ्रोसिस में सबसे आम है, कूल्हे के जोड़ पर भार में उल्लेखनीय वृद्धि का कारण बनता है। इस मामले में, श्रोणि का एक तिरछापन होता है, जो दर्द वाले पैर पर झुकते समय गुरुत्वाकर्षण के केंद्र को असमर्थित निचले अंग की ओर अधिक महत्वपूर्ण बदलाव की ओर ले जाता है। नतीजतन, रोगी के गुरुत्वाकर्षण लीवर के कंधे बढ़ जाते हैं, और इसलिए बल का क्षण के एक्स बी... तदनुसार, जोड़ को संतुलित करने के लिए बड़ी मांसपेशियों की ताकत की आवश्यकता होती है। एमजो अंततः जोड़ पर समग्र तनाव को बढ़ाता है।
कूल्हे के जोड़ पर भार के उपरोक्त सिद्धांत और गणना कृत्रिम जोड़ (एंडोप्रोस्थेसिस) के आरोपण के मामलों पर लागू होते हैं। कुल हिप आर्थ्रोप्लास्टी के बाद त्रिअक्षीय टेलीमेट्री के साथ दिलचस्प डेटा प्राप्त किया गया था। दो पैरों पर समर्थन की स्थिति में, जोड़ पर इच्छित भार शरीर के वजन के बराबर था। सिंगल-सपोर्ट लेग लोड 2.1 बॉडी वेट के अनुरूप था, लोड चोटियों को चलने के दौरान देखा गया था और 2.6 से 2.8 बॉडी वेट मापा गया था। टेलीमेट्री मापन ने घूर्णी आंदोलनों के दौरान एंडोप्रोस्थेसिस के सिर और गर्दन के क्षेत्र में घूर्णी आंदोलनों के दौरान मुड़ने के उद्देश्य से बड़ी ताकतों के उद्भव का खुलासा किया।
हम आपको रूसी भाषा के इंटरनेट में एक स्वस्थ जीवन शैली के समर्थकों का पहला सामाजिक नेटवर्क और "स्वास्थ्य" और "दवा" शब्दों से संबंधित हर चीज में अनुभव और ज्ञान के आदान-प्रदान के लिए एक पूर्ण मंच पेश करते हुए प्रसन्न हैं।
हमारा काम साइट पर सकारात्मक, दयालुता और स्वास्थ्य का माहौल बनाना है, जो आपको खुश करेगा, चंगा करेगा और रोकेगा, क्योंकि जानकारी और विचार भौतिक घटनाओं में बदल जाते हैं! ;-)
हम एक उच्च नैतिक पोर्टल बनाने का प्रयास करते हैं जिसमें विभिन्न प्रकार के लोग सुखद होंगे। यह इस तथ्य से सुगम है कि हम सभी उपयोगकर्ताओं के कार्यों को नियंत्रित करते हैं। साथ ही, हम चाहते हैं कि साइट काफी वस्तुनिष्ठ, खुली और लोकतांत्रिक हो। यहां हर किसी को अपनी व्यक्तिगत राय व्यक्त करने, अपने मूल्यांकन और किसी भी जानकारी पर टिप्पणी करने का अधिकार है। इसके अलावा, साइट के अधिकांश अनुभागों में किसी के पास कोई लेख, समाचार या कोई अन्य सामग्री हो सकती है।
परियोजना "आपके स्वास्थ्य के लिए!" स्वास्थ्य के बारे में एक पोर्टल के रूप में तैनात, दवा नहीं। हमारी राय में, दवा एक विशेष बीमारी से कैसे उबरने का विज्ञान है, और स्वास्थ्य एक ऐसी जीवन शैली का परिणाम है जिसमें आप बीमार नहीं होंगे। आपके पास जितना अधिक स्वास्थ्य होगा, आपके बीमार होने की संभावना उतनी ही कम होगी। हमारे शरीर को इस तरह से डिजाइन किया गया है कि सही जीवनशैली के साथ हम बिल्कुल भी बीमार न पड़ें। इसलिए आइए बीमारियों का अध्ययन करने के बजाय अपने स्वास्थ्य को बेहतर बनाएं। चिकित्सा के बारे में कई साइटें हैं, लेकिन हमारी राय में, वे सामान्य लोगों की तुलना में चिकित्सा पेशेवरों के लिए अधिक अभिप्रेत हैं। हम आपके साथ स्वास्थ्य के बारे में बात करने का प्रयास करते हैं। हम बीमारियों और उनके इलाज के तरीकों के बारे में बहुत कुछ नहीं लिखना चाहते हैं - इस बारे में पहले ही काफी कुछ लिखा जा चुका है। इसके बजाय, हम आपका ध्यान इस बात पर केंद्रित करेंगे कि बीमार होने से कैसे बचा जाए।
हम एक स्वस्थ जीवन शैली में रुचि रखते हैं और हमेशा के लिए खुशी से रहना चाहते हैं। हम मानते हैं कि आप भी स्वस्थ दीर्घायु के विषय के प्रति उदासीन नहीं हैं। इसलिए, यदि आप स्वस्थ लोगों और इसके लिए प्रयास करने वालों का वातावरण चाहते हैं, तो यह साइट इस समस्या को हल करने में आपकी मदद करेगी। हमारी योजनाओं में स्वस्थ जीवन शैली का नेतृत्व करने वाले लोगों के एक सक्रिय समुदाय का निर्माण शामिल है, और इस संबंध में, हम आपको निम्नलिखित अवसर प्रदान करते हुए प्रसन्न हैं:
- व्यक्तिगत फ़ोटो, ब्लॉग, फ़ोरम, कैलेंडर और अन्य अनुभागों के साथ अपना स्वयं का पृष्ठ बनाएं
वह करें जो आपको पसंद है, और हम आपको वह सब कुछ प्रदान करने का प्रयास करेंगे जो आपको करने की आवश्यकता है। हम इस साइट को आपके लिए सबसे अधिक आरामदायक बनाने का प्रयास करते हैं। आगे अभी भी बहुत कुछ नया और दिलचस्प है।
अपने आप को पंजीकृत करें और अपने सहयोगियों, दोस्तों और करीबी लोगों को उनके साथ निरंतर संपर्क और अनुभव के आदान-प्रदान के लिए साइट पर आमंत्रित करें। स्वास्थ्य के क्षेत्र में सभी समाचारों और दिलचस्प बातों पर चर्चा करते हुए हमेशा संपर्क में रहें।
हमारे साथ रहना!
