Zaburzenia przepływu krwi w tętnicach macicznych, pępowinie, łożysku w czasie ciąży (nmpc). Zaburzenie maciczno-łożyskowego przepływu krwi podczas ciąży
W okresie rodzenia dziecka w organizmie przyszłej mamy zachodzą silne zmiany hormonalne. W związku z tym bardzo ważne jest ciągłe monitorowanie stanu zdrowia kobiety i stanu płodu. W praktyce lekarskiej bardzo często obserwuje się zaburzenia krążenia u kobiet oczekujących nowego członka rodziny. Pojawienie się dodatkowego kręgu krążenia krwi w organizmie matki wymaga częstego badania przez specjalistę. W końcu, jeśli przepływ krwi jest upośledzony podczas ciąży, istnieje ryzyko śmierci płodu i na różnych etapach ciąży.
Przepływ krwi w czasie ciąży: prawidłowy
Wiele kobiet, szczególnie tych, które noszą pierwsze dziecko, nie ma świadomości istnienia takiego badania jak Doppler. Polega na diagnostyce ultradźwiękowej, która jest w stanie ocenić intensywność przepływu krwi w różnych naczyniach. Badanie to przeprowadza się głównie w trzecim trymestrze ciąży. Ale w niektórych przypadkach uciekają się do tego nawet po dwudziestym tygodniu rodzenia dziecka. Badanie dopplerowskie jest uważane za poważne badanie, które pozwala zdiagnozować patologię naczyń w macicy i łożysku, w tętnicach mózgowych i szyjnych oraz aorcie płodu. Porównując uzyskane dane i normy przepływu krwi w czasie ciąży, specjalista określa, czy dziecko w łonie matki cierpi na brak tlenu, czy nie.
Istnieją zatwierdzone standardy Dopplera począwszy od drugiego trymestru ciąży. Są to normy wskaźnika oporu naczyniowego macicy, pępowiny, aorty i tętnicy mózgowej płodu. Lekarze zalecają, aby nie próbować samodzielnie rozszyfrować wyników. Istnieje pewien wzór na dokładne obliczenie wskaźnika oporu naczyniowego - tę procedurę powinien wykonać wyłącznie lekarz.
Upośledzony przepływ krwi podczas ciąży: stopnie
Dla wielu przyszłych matek ta diagnoza wywołuje panikę i zamieszanie. Czy powinieneś się denerwować? Czy ta patologia może mieć jakieś konsekwencje dla dziecka? Jakie są stopnie tej choroby? Spróbujmy znaleźć odpowiedzi na te pytania.
W czasie ciąży wyróżnia się trzy stopnie zaburzeń krążenia krwi w naczyniach krwionośnych. Pierwsza charakteryzuje się upośledzonym przepływem krwi, który nie osiąga wartości krytycznych (w pępowinie i tętnicy). W tym przypadku obserwuje się pozytywny stan hemodynamiki płodu. W obu komorach serca następuje spadek wskaźnika funkcji rozkurczowej, a także wzrost maksymalnej prędkości przepływu krwi przez wszystkie zastawki serca. Stopień pierwszy choroby dzieli się na stopień 1-a, w którym upośledzony jest jedynie maciczno-łożyskowy przepływ krwi, oraz stopień 1-b, w którym obserwuje się upośledzony przepływ krwi płodowo-łożyskowej.
W drugim stopniu hemodynamika płodu zostaje zakłócona. W 50% przypadków zmniejsza się maksymalna prędkość przepływu krwi przez wszystkie zastawki serca. Należy zaznaczyć, że w lewych odcinkach zjawisko to jest mniej wyraźne. Zaburzenia przepływu krwi obserwuje się zarówno u płodu, jak i w tętnicach macicznych. Drugi stopień często przechodzi w trzeci i to w bardzo krótkim czasie.
Trzeci stopień sygnalizuje krytyczny stan ukrwienia płodu. Na tym etapie następuje głębsza restrukturyzacja hemodynamiki wewnątrzsercowej. Jest to bezpośrednio związane z centralizacją krążenia krwi. Nie można wykluczyć niedotlenienia płodu. Możliwe jest również zmniejszenie rozkurczowego przepływu krwi w aorcie, aż do jego zaniku. Jednocześnie występuje niedostateczny przepływ krwi w aorcie i tętnicy szyjnej.
Jakie są konsekwencje upośledzenia przepływu krwi w czasie ciąży: konsekwencje
Patologia ta prowadzi do niewydolności łożyska, którą obserwuje się u 25% kobiet w ciąży.
Wiadomo, że łożysko jest głównym narządem podczas ciąży nienarodzonego dziecka, za pomocą którego następuje jego oddychanie i odżywianie, a także wydalanie produktów przemiany materii. To właśnie w łożysku zbiegają się dwa układy naczyń krwionośnych, pomiędzy którymi znajduje się błona, która pełni rolę swoistej bariery pomiędzy ciałem dziecka a ciałem matki. Dzięki membranie krew matki i nienarodzonego dziecka nie mieszają się. Łożysko stanowi także tarczę ochronną przed wirusami i bakteriami. Pełni funkcję immunologiczną, zapewniając ochronę płodu.
W przypadku niewydolności łożyska przepływ krwi maciczno-łożyskowej i płodowo-łożyskowej zostaje zakłócony, a samo łożysko nie jest w pełni dojrzałe. Z powodu tych zmian nienarodzone dziecko nie otrzymuje wystarczającej ilości składników odżywczych i tlenu. Z tego powodu jej rozwój i wzrost spowalnia, a istniejące powikłania ciąży pogłębiają się.
Naturalnie, ze względu na niski przepływ krwi w czasie ciąży, tak poważne zmiany mogą nawet doprowadzić do śmierci płodu. Ale zdarza się to w rzadkich przypadkach. Często ta patologia jest wykrywana na początkowym etapie i można ją skutecznie leczyć.
Zaburzenie maciczno-łożyskowego przepływu krwi
W terminologii medycznej naruszenie maciczno-łożyskowego krążenia krwi jest oznaczone jako stopień 1a. Wystąpienie tej patologii wskazuje na niebezpieczne powikłanie ciąży. Zwykle ma to miejsce w późniejszych stadiach.
Między macicą a łożyskiem występuje niedostateczny przepływ krwi. Stan ten przyczynia się do znacznego pogorszenia metabolizmu między ciałem kobiety a płodem. Oczywiście ten stan prowadzi do pewnych konsekwencji.
Istnieją przyczyny, które powodują rozwój tego stanu. Należą do nich podwyższone ciśnienie krwi u matki, cukrzyca, zapalenie płuc i choroba nerek u kobiety w ciąży, a także obecność infekcji u samego płodu. Należy zauważyć, że terminowa identyfikacja możliwych grup ryzyka jest poważnym środkiem zapobiegawczym. Dlatego ważne jest, aby kobieta w ciąży monitorowała swój stan zdrowia i nawet przy drobnych dolegliwościach zasięgnęła pomocy lekarskiej.
Jakie są niebezpieczeństwa związane z zaburzeniami przepływu krwi u dziecka?
W jednym układzie funkcjonalnym matka-łożysko-płód niewystarczający przepływ krwi między płodem a łożyskiem prowadzi do niewydolności łożyska. W końcu łożysko zaopatruje nienarodzone dziecko w składniki odżywcze i tlen. To ona jest ogniwem łączącym dwa złożone systemy - matczyny i płodowy. Kiedy pojawia się taka patologia, obserwuje się zaburzenie przepływu krwi u dziecka. Należy zauważyć, że niewystarczający przepływ krwi w naczyniach w jakimkolwiek stopniu prowadzi do niedożywienia płodu. Jego stan zależy także od stopnia zaburzenia przepływu krwi. Oczywiście trzeci stopień sygnalizuje krytyczny stan dziecka.
Jeśli ta patologia zostanie wykryta wcześnie, lekarz musi określić potrzebę leczenia w szpitalu lub w domu. Wszystko zależy od konkretnego przypadku i etapu ciąży.
W terminologii medycznej naruszenie przepływu krwi płodowo-łożyskowej oznaczono jako stopień 1b.
Jak leczyć problemy z przepływem krwi podczas ciąży
Aby leczyć niedostateczny przepływ krwi w czasie ciąży, stosuje się różne leki, które zwiększają odporność mózgu płodu na niedotlenienie, poprawiają mikrokrążenie krwi i zmniejszają krzepliwość krwi. W razie potrzeby lekarz przepisuje leki przeciwbakteryjne i przeciwwirusowe, a także immunomodulatory.
Dobrym lekarstwem poprawiającym krążenie mózgowe, pracę serca i metabolizm u dziecka podczas niedotlenienia jest lek Instenon. Stosuje się go w połączeniu z innymi lekami.
Przyszłej matce przypisuje się także stosowanie Actovegin, leku pomagającego zwiększyć odporność tkanek płodu i mózgu na niedotlenienie. Poprawia także metabolizm, stymuluje odnowę komórkową nienarodzonego dziecka i poprawia krążenie krwi w złożonym układzie matka-łożysko-płód. W wyniku leczenia Actovegin poprawiają się wskaźniki przepływu krwi i obserwuje się aktywny wzrost dziecka w łonie matki.
Wiadomo, że w przypadku niewydolności łożyska z reguły obserwuje się przewlekłe zaburzenie krzepnięcia krwi. W związku z tym eksperci zalecają stosowanie leków zapobiegających tworzeniu się skrzepów krwi w naczyniach krwionośnych (na przykład Curantil).
W przypadku trzeciego (najbardziej złożonego) stopnia zaburzenia przepływu krwi specjaliści powodują przedwczesny poród.
Specjalnie dla - Ksenii Manevich
Zaburzenie przepływu krwi w czasie ciąży określa się za pomocą USG Dopplera. Badanie pokazuje ruch krwinek przez naczynia od matki przez łożysko do płodu. Od tych parametrów zależy dalszy okres ciąży, lekarz otrzymuje informację o braku tlenu lub składników odżywczych, tak ważnych dla prawidłowego rozwoju dziecka.
Przepływ krwi w czasie ciąży
Układ krążenia między matką a płodem jest dość złożony, dlatego w praktyce medycznej zwyczajowo dzieli się go na poziomy, aby zrozumieć stopień uszkodzenia. Główną komorą całego układu krwionośnego jest błona łożyskowa, która zaopatruje zarodek we wszystkie niezbędne substancje. Jednocześnie istnieje bariera krwionośna, określona przez obecność specjalnych komórek, które nie pozwalają na przejście różnych szkodliwych struktur komórkowych.Kolejnym elementem przepływu krwi w macicy są tętnice spiralne, które pozbawione są warstwy mięśniowej i w przypadku znacznej utraty krwi nie będą mogły się prawidłowo kurczyć. Ostatnia struktura krążenia krwi między kobietą a zarodkiem nazywa się naczyniami pępowinowymi. Istnieją tylko 2 tętnice i 1 żyła łącząca łożysko z płodem. Zakłócenie przepływu krwi w czasie ciąży w tym kręgu płodowo-łożyskowym powoduje najpoważniejsze konsekwencje.
Przyczyny zaburzeń przepływu krwi w czasie ciąży
Nie ma wiarygodnych przyczyn, które prowadzą do zakłócenia przepływu krwi w tętnicy macicznej. Jedynymi znanymi czynnikami predysponującymi do zaburzeń w krążeniu krwi pomiędzy rozwojem wewnątrzmacicznym a matką są:- ciężkie choroby układu hormonalnego, cukrzyca lub nieprawidłowości w funkcjonowaniu nadnerczy i tarczycy;
- słabe funkcjonowanie nerek i płuc;
- patologie sercowo-naczyniowe i nadciśnienie;
- niedokrwistość spowodowana brakiem żelaza, witamin i niedokrwistością;
- zwiększone tworzenie się skrzepliny;
- Choroby zakaźne mogą powodować stany zapalne i obrzęk naczyń krwionośnych, co grozi poronieniem na początku ciąży.
Stopnie zaburzeń przepływu krwi w czasie ciąży
Analiza przepływu krwi w czasie ciąży oraz badanie USG Doppler pozwalają na określenie kilku stopni nieprawidłowości w krążeniu we wszystkich naczyniach łączących kobietę z dzieckiem. W tym przypadku lekarze zwracają uwagę na zmiany zakaźne, nieprawidłowości w składzie płynu owodniowego, stan łożyska i inne czynniki wpływające na diagnozę.Występują zaburzenia przepływu krwi:
I stopień - koło maciczno-łożyskowe funkcjonuje z minimalnym odchyleniem, co daje lekarzom czas na zastosowanie terapii lekowej i przywrócenie funkcji krążenia. W tym przypadku pierwszy stopień ma dwa podtypy:
- funkcjonowanie przepływu krwi między płodem a łożyskiem jest stabilne, a koło maciczno-łożyskowe funkcjonuje nieprawidłowo, co charakteryzuje stopień 1a zaburzeń;
- Zaburzenia stopnia 1b charakteryzują się odwrotną sytuacją, gdy obserwuje się brak funkcjonowania w kręgu płodowo-łożyskowym.
Stopień 3 charakteryzuje się krytycznymi ocenami podczas działań diagnostycznych. Jeśli z łożyskiem związany jest słaby przepływ krwi, wówczas nazywa się to niewydolnością łożyska i może być spowodowane przedwczesnym oddzieleniem lub wczesnym starzeniem się błony płodowej.
W ten sposób, klasyfikując zaburzenia, lekarze mogą uzyskać pełny obraz diagnostyczny stanu przepływu krwi i zalecić odpowiednie leczenie.
Normalny przepływ krwi w czasie ciąży - tabela
Aby ocenić przepływ krwi w różnych naczyniach, stosuje się kilka wskaźników:- RI, czyli wskaźnik oporu, to różnica prędkości przepływu krwi w całym okresie badania;
- PI, czyli wskaźnik pulsacji - porównanie prędkości podczas jednego cyklu krążenia;
- SDO, czyli stosunek skurczowo-dystalny, polega na ocenie szybkości pomiędzy skurczami serca i w okresie „spoczynku”.
| Naczynie | Indeks | 28 tygodni | 32 tygodnie | 36 tygodni | 40 tygodni |
|---|---|---|---|---|---|
| Tętnica pępowinowa | OD DO | 3,1-3,7 | 2,8-3,4 | 2,4-3,0 | 2,2-2,5 |
| IR | 0,65-0,73 | 0,60-0,67 | 0,55-0,63 | 0,51-0,59 | |
| Liczba Pi | 1,08-1,09 | 0,95-0,96 | 0,83-0,84 | 0,73-0,74 | |
| Aorta płodu | OD DO | 6,0-7,6 | 5,7-7,3 | 5,4-7,1 | 5,2-6,8 |
| IR | 0,82-0,88 | 0,80-0,86 | 0,77-0,83 | 0,75-0,81 | |
| Liczba Pi | 1,79-2,24 | 1,76-2,20 | 1,74-2,17 | 1,72-2,13 | |
| Tętnica szyjna wewnętrzna | OD DO | 5,6-6,5 | 4,7-5,6 | 4,0-4,8 | 3,3-4,1 |
| IR | 0,78-0,88 | 0,74-0,84 | 0,71-0,81 | 0,69-0,78 | |
| Liczba Pi | 1,98-2,39 | 1,7-2,06 | 1,44-1,77 | 1,22-1,51 | |
| Tętnica maciczna | OD DO | 1,7-1,9 | 1,7-1,9 | 1,7-1,9 | 1,7-1,9 |
| IR | 0,46-0,55 | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 | |
| Liczba Pi | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 |
Jeśli norma zostanie przekroczona w tętnicach macicy, oznacza to niewystarczający dopływ tlenu do dziecka, w pępowinie oznacza to obecność gestozy i niewydolności naczyń. Obserwując nieprawidłowości w aorcie, diagnozuje się nieprawidłowy stan rozwoju wewnątrzmacicznego, wymagane będą dodatkowe badania w celu normalizacji parametrów życiowych płodu.
Aby poprawić przepływ krwi, stosuje się lek rozluźniający mięśnie macicy indywidualnie, najczęściej przepisywane są Ginipral, Magne-B6 lub Eufillin. Dodatkowo w celu zmniejszenia częstoskurczu stosuje się Verapamil lub Isoptin.
Aby znormalizować przepływ krwi, konieczne jest również zbilansowanie diety kobiety, jedzenia i, ogólnie rzecz biorąc, codzienne menu powinno zawierać maksymalną ilość witamin i składników odżywczych. Konieczne jest zmniejszenie napięcia emocjonalnego i fizycznego organizmu, aby parametry krążenia krwi ustabilizowały się.
Większość kobiet o takim badaniu jak Doppler nie wiedziała aż do trzeciego trymestru i od tego momentu badanie Doppler staje się całkowicie powszechną procedurą dla kobiet w ciąży.
Doppler to jedna z ultrasonograficznych metod diagnostyki, która pozwala ocenić natężenie przepływu krwi w różnych naczyniach, na przykład w naczyniach macicy i pępowiny. Najbardziej pouczające jest po 30. tygodniu, ale jeśli w czasie ciąży występują odchylenia (na przykład, jeśli płód jest opóźniony w rozwoju), USG Doppler można przepisać wcześniej - począwszy od 20. tygodnia.
Wskazania do Dopplera
Odpowiedni przepływ krwi przez łożysko zapewnia prawidłową ciążę. Upośledzony przepływ krwi może prowadzić do wewnątrzmacicznego opóźnienia wzrostu (IUGR), dlatego głównym powodem przepisania USG Dopplera w czasie ciąży jest właśnie rozbieżność między wielkością ciała i/lub narządów dziecka a normami.
Nie jest konieczne, aby w przypadku zaburzenia przepływu krwi dziecko było opóźnione w rozwoju, ale ryzyko niekorzystnego przebiegu ciąży znacznie wzrasta. Cóż i odwrotnie, jeśli istnieje podejrzenie opóźnienia rozwojowego płodu, ale przepływ krwi nie jest zaburzony, w większości przypadków oznacza to, że kobieta nosi lekkie, ale zdrowe dziecko.
USG Doppler jest również przepisywane w przypadku:
- przedwczesne dojrzewanie łożyska;
- wyraźne małowodzie lub wielowodzie;
- nieprawidłowości w pępowinie;
- Konflikt rezusowy;
- gestoza (późna zatrucie, powikłane wymiotami, silnym obrzękiem i podwyższonym ciśnieniem krwi u kobiety w ciąży);
- przyszła matka ma chorobę nerek, nadciśnienie, cukrzycę;
- podejrzenie patologii chromosomalnej;
- nieimmunologiczny obrzęk płodu;
- nierówny rozwój dzieci w czasie ciąży mnogiej (kiedy różnica w masie ciała przekracza 10%).
Jeżeli u płodu występują problemy z sercem, badanie Doppler wykonuje się łącznie z KTG, czyli tzw. echokardiografią dopplerowską.
W przypadku niewydolności płodowo-łożyskowej pomiary dopplerowskie wykonuje się systematycznie co 2-3 tygodnie.
Ponadto, jeśli w poprzedniej ciąży wystąpiły powikłania, w kolejnej ciąży można przepisać badanie USG Doppler.
Przygotowanie do badania i sposób jego przeprowadzania
Badanie Dopplera u kobiet w ciąży wykonuje się zgodnie ze wskazaniami i nie jest ono badaniem obowiązkowym w prawidłowym przebiegu ciąży. Jednak coraz częściej w klinikach przedporodowych wszystkie kobiety bez wyjątku poddawane są USG Doppler w 30-34 tygodniu, aby ocenić stan płodu.
Zabieg ten jest bezbolesny i nieszkodliwy zarówno dla matki, jak i płodu. Zasada badania Dopplera jest taka sama, jak w przypadku zwykłego USG w czasie ciąży: po brzuchu przesuwany jest specjalny czujnik Dopplera, który jest wyposażony w każde nowoczesne urządzenie do diagnostyki ultradźwiękowej. Dlatego tego typu badania nie wymagają specjalnego przygotowania.
Doppler– jest to wizualna ocena przepływu krwi (kiedy okulista obserwuje z ekranu monitora kolorowy i graficzny obraz krzywych prędkości przepływu krwi).
Dopplerografia- to ten sam Doppler, tylko odczyty są dodatkowo rejestrowane na taśmie w celu monitorowania zmian (poprawy/pogorszenia) przepływu krwi po zabiegu.
Interpretacja pomiarów Dopplera
Tętnice maciczne (odpowiednio a. uterina dextra - prawa i a. uterina sinistra - lewa tętnica maciczna). Uzist musi określić charakter przepływu krwi zarówno w lewej, jak i prawej tętnicy macicznej, ponieważ w przypadku gestozy może on zostać zakłócony tylko w jednej tętnicy. Zatem oceniając przepływ krwi tylko w jednej tętnicy, można wyciągnąć fałszywe wnioski, co negatywnie wpłynie na zdrowie dziecka i przyszłej matki.
Istnieje teoria naukowa, że jeśli przepływ krwi zostanie zakłócony tylko w jednej (głównie prawej) tętnicy macicznej, kobieta jest obarczona wysokim ryzykiem rozwoju późnej zatrucia (stanu przedrzucawkowego) ze wszystkimi negatywnymi konsekwencjami.
W przypadku gestozy przepływ krwi w tętnicy macicznej zostaje najpierw zakłócony, a w miarę pogarszania się sytuacji pogarsza się przepływ krwi w tętnicach pępowinowych. Dlatego też, jeśli przepływ krwi w tętnicach macicznych zostanie zakłócony, konieczne jest okresowe powtarzanie badania Dopplera w celu monitorowania sytuacji.
Aby ocenić przepływ krwi w tętnicach macicznych, oblicza się wskaźnik oporu (IR lub RI).

Często nadciśnienie indukowane ciążą rozwija się z powodu upośledzonego przepływu krwi w macicy. Ciało przyszłej matki niezależnie zwiększa ciśnienie krwi, aby zwiększyć przepływ krwi do przestrzeni międzykosmkowej. W ten sposób matka, nie zdając sobie z tego sprawy, pomaga dziecku. Zatem konieczna jest poprawa przepływu krwi, a nadciśnienie samo zniknie.
O upośledzonym przepływie krwi w tętnicach macicznych mówimy wtedy, gdy wartość IR, PI lub SDO jest większa niż normalnie.
Wskaźnik pulsacji (PI) tętnic macicznych powinien mieścić się w następujących granicach.

Wskaźniki w prawej i lewej tętnicy macicznej mogą się nieznacznie różnić od siebie. Jeśli oba wskaźniki mieszczą się w normalnych granicach, wówczas obrazu tego nie uważa się za zjawisko negatywne.
Odchylenie wskaźników przepływu krwi od normy w dwóch tętnicach macicznych jednocześnie wskazuje na naruszenie krążenia maciczno-łożyskowego. Taka sytuacja wymaga specyficznego leczenia – więcej ruchu (regularnie chodź na basen lub uprawiaj gimnastykę dla kobiet w ciąży).
Naruszenie przepływu krwi tylko w jednej tętnicy macicznej wskazuje na asymetrię maciczno-łożyskowego przepływu krwi. Jeśli ciąża przebiega prawidłowo, a dziecko rozwija się zgodnie z terminem, wówczas łożysko spełnia swoje funkcje.
Należy mieć świadomość, że w 18-21 tygodniu ciąży może nastąpić przejściowe zakłócenie przepływu krwi w tętnicach macicznych. Zjawisko to tłumaczy się faktem, że adaptacyjny proces fizjologiczny inwazji cytotrofoblastów nie został jeszcze całkowicie zakończony. Dlatego w przypadku wykrycia nieprawidłowości w tętnicach macicznych należy powtórzyć badanie USG Doppler po 2-3 tygodniach, tj. obserwuj przepływ krwi w czasie.
Stosunek skurczowo-rozkurczowy (SDR) w tętnicach macicznych powinien wynosić:

Tętnice pępowinowe (a. umbilicalis). Aby uzyskać prawdziwe wyniki, badanie należy wykonywać tylko wtedy, gdy dziecko jest w spoczynku i tylko wtedy, gdy jego tętno mieści się w przedziale 120-160 uderzeń na minutę. Przecież fizjologicznie jest tak, że gdy zwiększa się częstość akcji serca, IR w tętnicy pępowinowej maleje i odwrotnie, gdy zmniejsza się częstość akcji serca, IR wzrasta.
Pomiar przepływu krwi w tętnicach pępowinowych należy wykonywać w pozycji leżącej na plecach! Ocena ciężkości zaburzeń przepływu krwi w pępowinie nie może być obiektywna, gdy przyszła matka ułożona jest „na lewym boku”.
Pępowina powinna mieć dwie tętnice i jedną żyłę. Jeśli występuje anomalia (pojedyncza tętnica pępowinowa), płód może cierpieć z powodu braku tlenu i składników odżywczych, dlatego ma opóźnienie w wadze i wzroście. Ale zdarza się, że płód przystosowuje się do takiej egzystencji i nie odczuwa niedoboru niezbędnych substancji. Takie dzieci rodzą się z niską wagą, ale całkowicie wykonalne. Dlatego jeśli jest jedna tętnica pępowinowa i przepływ w niej krwi nie jest zaburzony, nie ma powodu do niepokoju. Jeśli jednak przepływ krwi w jednej tętnicy jest upośledzony, należy zastosować leczenie szpitalne w celu poprawy przepływu krwi i, jeśli to konieczne, wczesnego porodu (jeśli rozwój płodu jest znacznie opóźniony).
Najpowszechniej stosowaną metodą oceny charakteru przepływu krwi w tętnicach pępowinowych jest wskaźnik oporu. Odczyty w obu tętnicach pępowinowych powinny być prawie takie same.
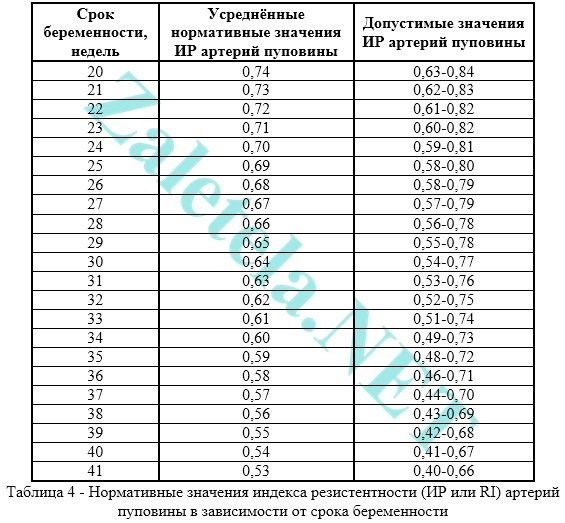
O upośledzonym przepływie krwi w pępowinie mówimy wtedy, gdy wartość IR, PI lub SDO w tętnicach pępowinowych jest wyższa niż normalnie.
Wskaźnik pulsacji (PI lub PI) tętnic pępowinowych musi spełniać następujące normy:

Rejestracja zerowych i odwrotnych wartości rozkurczowego przepływu krwi jest patologiczna. Oznacza to, że płód jest w stanie krytycznym.
Od momentu pojawienia się trwałych wartości odwrotnych do śmierci płodu pozostały zaledwie 2-3 dni, dlatego aby uratować życie dziecka, konieczne jest jak najszybsze wykonanie cięcia cesarskiego. Jest to możliwe dopiero od 28. tygodnia, kiedy dziecko jest zdolne do życia.
Stosunek skurczowo-rozkurczowy (SDR) w tętnicach pępowinowych:

Jeśli przepływ krwi w pępowinie jest zaburzony, z reguły rozwój płodu jest opóźniony. Jeśli teraz nie ma opóźnienia w rozwoju, ale przepływ krwi w pępowinie jest upośledzony, to bez leczenia płód może doświadczyć opóźnienia w rozwoju.
Tętnica środkowa mózgu płodu (a. cerebri media). Kiedy płód cierpi, jest to obserwowane wzrost wartości PI, SDO i prędkości w SMA.

Maksymalna prędkość (inaczej Vmax) w tętnicy środkowej mózgu płodu:

Stosunek skurczowo-rozkurczowy (SDR) dla tętnicy środkowej mózgu:

Aorta płodu. Wychodzi z lewej komory serca, biegnie wzdłuż kręgosłupa i kończy się w podbrzuszu, gdzie aorta dzieli się na dwie tętnice biodrowe, które zapewniają dopływ krwi do nóg człowieka.
Nieprawidłowości w przepływie krwi w aorcie można wykryć dopiero po 22-24 tygodniu ciąży.
Upośledzony przepływ krwi jest zwiększenie wartości IR, PI i SDO. Rozważa się stan krytyczny (wskazujący śmierć płodu). rejestracja wyjątkowo niskich wartości aż do ich całkowitego zniknięcia.

Zmiany w aorcie charakteryzują nasilenie niedotlenienia wewnątrzmacicznego płodu.


Stosunek skurczowo-rozkurczowy (SDR) dla aorty płodu:

Przewód żylny (DV). Jest badany ze wzmocnioną oceną dopplerowską przepływu krwi.
Podczas badania nie należy brać pod uwagę epizodów czkawkowych ruchów oddechowych dziecka i aktywnego ruchu.
Wskaźniki nie służą do oceny przewodu żylnego.
Kryterium diagnostycznym stanu patologicznego płodu jest obecność ujemne lub zerowe wartości przepływu krwi w fazie skurczu przedsionków. Wartości zerowe lub odwrotne rejestruje się w przypadku niedożywienia płodu, wad wrodzonych prawego serca i nieimmunologicznego obrzęku płodu.
Nawet przy krytycznym przepływie krwi w tętnicach pępowinowych, ale przy zachowanym przepływie krwi w przewodzie żylnym w fazie skurczu przedsionków, możliwe jest przedłużenie ciąży do optymalnego czasu porodu.
Opis zaburzeń przepływu krwi i ich leczenie
1 stopień
1 Stopień– zaburzenia przepływu krwi w tętnicach macicznych, podczas gdy w pępowinie przepływ krwi pozostaje prawidłowy.
Ten stopień zaburzeń przepływu krwi nie jest niebezpieczny dla płodu.
Leczenie farmakologiczne tego schorzenia jest nieskuteczne. Lekarze nadal przepisują terapię Actoveginem i Curantilem. Nie widujcie się czasem!
Tak naprawdę, jeśli przepływ krwi w tętnicach macicznych jest zaburzony, bardziej wskazane jest po prostu częstsze spacerowanie na świeżym powietrzu (oddychanie głęboko) + prawidłowe odżywianie + więcej ruchu (wędrówki, specjalne ćwiczenia dla kobiet w ciąży, poranne ćwiczenia, joga, pływanie). I nie siedź godzinami przy komputerze! Na tym polega całe leczenie.
1 stopień B– zaburzenia przepływu krwi w tętnicach pępowinowych, ale hemodynamika w tętnicach macicznych jest prawidłowa.
Ten stopień upośledzenia przepływu krwi wymaga stosowania leków rozrzedzających krew, aby uniknąć opóźnienia rozwoju i niedotlenienia płodu.
W takim przypadku przepisywane jest leczenie mające na celu poprawę krążenia krwi (lek Placenta compositum, Curantil lub Trental). Actovegin jest przepisywany jako lek przeciw niedotlenieniu, który poprawia dopływ tlenu do płodu.
Zalecane jest również badanie krwi pod kątem zdolności krzepnięcia (koagulogram). W przypadku zwiększonej krzepliwości krwi konieczne jest przyjmowanie silniejszych leków rozrzedzających krew niż Curantil (na przykład heparyna lub produkt zawierający kwas acetylosalicylowy).
I stopień choroby nie prowadzi do śmierci płodu. Prowadzone jest systematyczne monitorowanie charakteru przepływu krwi (co 2 tygodnie) „plus” monitorowanie KTG płodu (po 28 tygodniu ciąży). Ponadto należy monitorować ciśnienie krwi kobiety w ciąży.
2 stopień– jednoczesne zaburzenie przepływu krwi w tętnicach macicznych i w pępowinie, które nie osiąga wartości krytycznych (przy zachowanym przepływie krwi w przewodzie żylnym).
W tym stanie obowiązkowe jest przepisanie leczenia farmakologicznego w szpitalu, w którym zapewnione jest całodobowe monitorowanie stanu płodu. Konieczne jest także monitorowanie stanu przepływu krwi poprzez wykonywanie Dopplera + KTG co 2 dni.
W stopniu II zaburzenia hemodynamiczne są rzadkie, ale mogą wystąpić przypadki śmiertelności wewnątrzmacicznej.
3 stopień– krytyczne zaburzenia przepływu krwi w pępowinie z nienaruszonym lub zaburzonym przepływem krwi w tętnicach macicznych. Przez krytyczne naruszenie rozumie się rejestrację odwrotnego rozkurczowego przepływu krwi lub jego całkowity brak.
Naruszenie trzeciego stopnia stwarza zagrożenie dla zdrowia dziecka, ponieważ w połowie przypadków dochodzi do śmierci wewnątrzmacicznej dziecka. Dlatego w przypadku wykrycia zaburzeń przepływu krwi III stopnia konieczne jest pilne wykonanie cięcia cesarskiego, aby uratować życie dziecka, ponieważ na tym etapie zaburzenia leczenie nie jest skuteczne.
Poród zachowawczy (naturalny) w III stopniu może prowadzić do śmierci okołoporodowej dziecka.
Koszt USG Dopplera w prywatnej klinice wynosi około 1200 rubli.
Dlaczego aktywność fizyczna w ciąży jest tak ważna?
1. Zmniejszona aktywność (brak aktywności) w czasie ciąży zwiększa ryzyko zaburzenia przepływu krwi w łożysku, co powoduje ograniczenie dopływu tlenu i składników odżywczych do dziecka.
2. Sport w czasie ciąży może poprawić maciczno-łożyskowy przepływ krwi, aktywując procesy metaboliczne w organizmie matki, dzięki czemu dziecko dobrze się rozwija
3. Regularne ćwiczenia w czasie ciąży pomagają normalizować ciśnienie krwi, zwłaszcza jeśli kobieta cierpi na niskie ciśnienie krwi (w pierwszej połowie ciąży ciśnienie krwi ma tendencję do obniżania się, a w drugiej połowie ma tendencję do wzrostu).
4. Zmniejszają się bóle głowy, wzmacniają się mięśnie nóg, pleców i dna miednicy, co stanowi doskonałą profilaktykę żylaków i hemoroidów.
5. Sport w czasie ciąży pomaga normalizować motorykę jelit, co zapobiega zaparciom.
6.Po niewielkiej aktywności fizycznej poprawia się nastrój, pojawia się przypływ sił, ustępuje stres i normalizuje się sen.
7. Sport w czasie ciąży zmniejsza ryzyko obrzęków, ponieważ ruch poprawia przepływ krwi w nerkach i zwiększa ich funkcję wydalniczą.
Czynniki zatrzymania
Po wysiłku fizycznym w czasie ciąży nie powinna wystąpić duszność, obfite pocenie się, tachykardia, zawroty głowy i inne dolegliwości.
Jeśli górne ciśnienie krwi przyszłej matki wzrośnie powyżej 130 i/lub dolne ciśnienie krwi wzrośnie powyżej 90 mmHg. Art., wtedy możesz uprawiać sport w czasie ciąży tylko po konsultacji z lekarzem, aby nie powodować rozwoju powikłań.
Ważne, aby przyszła mama po treningu czuła się bardziej energiczna niż wcześniej i nie czuła się bardzo zmęczona.
Jak prawidłowo ćwiczyć w ciąży, aby przynosiło to same korzyści mamie i dziecku?
Wskazówka 1. Ćwiczenia ciążowe wykonuj tylko wtedy, gdy czujesz się dobrze.
Przyszła mama nie powinna ćwiczyć, jeśli nie czuje się zbyt dobrze. W takiej sytuacji lepiej po prostu wybrać się na spacer na świeżym powietrzu.
.jpg)
Wskazówka 2. Unikaj nadmiernego wysiłku fizycznego w czasie ciąży
Mowa tu o treningu siłowym i podnoszeniu ciężarów, zwłaszcza powyżej poziomu barków, ćwiczeniach wymagających długotrwałego napięcia mięśni nóg i brzucha, a także bieganiu i skakaniu. Wszystko to może powodować zwiększenie napięcia macicy i ryzyko poronienia.
Nie należy przesadzać z ćwiczeniami rozciągającymi u kobiet w ciąży, ponieważ w czasie ciąży więzadła miękną i łatwo o zwichnięcie lub inną kontuzję.
Intensywne ćwiczenia aerobowe (taniec, modelowanie, aerobik stepowy) można kontynuować do 16–18 tygodnia życia, czyli do okresu, gdy płód staje się duży, a brzuch zaczyna znacząco się powiększać. Lepiej pominąć elementy wymagające balansowania (np. piruety w tańcu).
Wskazówka 3. Aktywność fizyczną w ciąży należy ograniczyć w przypadku zakłócenia przebiegu ciąży lub zaostrzenia choroby przewlekłej
Do zaburzeń przebiegu ciąży zalicza się np. zagrożenie poronieniem lub jego wcześniejsze zakończenie w tym samym okresie, ciąże mnogie, wielowodzie, małowodzie, ciężkie zatrucie pierwszej lub drugiej połowy ciąży, niedokrwistość, wzmożone napięcie macicy, krwawienia, łożysko przodujące itp. Oczywiste jest, że będziesz musiał zrezygnować z treningu w przypadku zaostrzenia jakichkolwiek chorób przewlekłych (na przykład odmiedniczkowego zapalenia nerek, zapalenia zatok, osteochondrozy itp.) lub pojawienia się ostrych przeziębień, zwłaszcza ze wzrostem ciała temperatura (ARVI, ból gardła itp.), a także w przypadku chorób takich jak cukrzyca i dysfunkcja tarczycy, które wpływają na procesy metaboliczne w organizmie, zmniejszając ogólną zdolność adaptacyjną. W takich przypadkach ćwiczenia dla kobiet w ciąży zwiększają obciążenie organizmu i mogą powodować pogorszenie choroby lub rozwój powikłań ciąży.

Wskazówka 4: Wybierz aktywność fizyczną odpowiednią dla ciąży, która charakteryzuje się niskim wskaźnikiem obrażeń
W czasie ciąży nie należy „gonić za piłką”. Koszykówka i siatkówka nie są zajęciami dla przyszłych mam. Dotyczy to również narciarstwa alpejskiego, jazdy konnej, snowboardu, jazdy na sankach, jazdy na łyżwach, jazdy na rolkach, jazdy na rowerze, nurkowania i pływania pod wodą, nurkowania, nurkowania.
Co możesz zrobić:
- Biegi narciarskie. Przy tego typu obciążeniu praktycznie nie ma wpływu na stawy i kręgosłup, a mięśnie pleców, ramion i nóg są dobrze wytrenowane. Najważniejsze jest, aby jeździć na nartach w umiarkowanym tempie. Przy dobrym podparciu nóg i ramion prawdopodobieństwo upadku jest prawie zerowe.
- Jednym z najbezpieczniejszych sportów w czasie ciąży jest pływanie, należy jednak unikać chłodnej wody, szczególnie przy wzmożonym napięciu macicy, co przyczynia się do jeszcze większego wzrostu napięcia, a także pływania w naturalnych zbiornikach wody stojącej (stawy, jeziora), ponieważ istnieje duże ryzyko wystąpienia infekcji dróg moczowych ze względu na obecność miejscowych mikroorganizmów. Podczas pływania nie należy podnosić głowy wysoko nad wodę, gdyż dolna część pleców wygnie się w łuk, a mięśnie szyi będą napięte (naczynia dostarczające krew do mózgu mogą zostać ściśnięte). Dla przyszłej mamy najlepiej jest pływać stylem klasycznym, na plecach, opierając głowę na desce i pracując nogami.
- W pierwszym trymestrze można pływać i uprawiać aerobik w wodzie przez 40–50 minut (łącznie z rozgrzewką). Woda będzie masować łydki, ułatwiając drenaż żylny. Pokonując opór wody, mięśnie pracują bez napięcia, ale z maksymalnym efektem.
- Optymalny. Łączy w sobie gimnastykę, ćwiczenia oddechowe, umiejętność efektywnej koncentracji i relaksu. Wszystkie ruchy jogi są miękkie i płynne, dzięki czemu są bezpieczne i skuteczne.
- Jeśli przyszła mama większość czasu spędza w oczekiwaniu na dziecko (zwłaszcza jeśli przez długi czas przebywa w pozycji statycznej, siedząc lub stojąc), wówczas wskazane jest okresowe (raz na 1,5–2 godziny) wykonywanie rozgrzewka - wstań, przejdź się i wykonaj kilka prostych ćwiczeń dla kobiet w ciąży.
Wskazówka 5. Regularnie ćwicz w czasie ciąży
Jeśli przyszła mama nie ćwiczyła regularnie przed ciążą, szczególnie w pierwszym trymestrze, najlepiej chodzić na treningi trzy razy w tygodniu po 30 minut. Jeśli będziesz to robić częściej i intensywniej, możesz spowodować przerwanie ciąży lub zaostrzenie jakiejkolwiek choroby przewlekłej, ponieważ obciążenie będzie czynnikiem stresogennym dla nieprzygotowanego organizmu. Nawiasem mówiąc, trening można zastąpić regularnym chodzeniem (w tym na bieżni). Przed rozpoczęciem ćwiczeń w ciąży konieczna jest rozgrzewka – lekkie rozciąganie rąk i nóg, a także ruchy obrotowe głowy i przechylanie ciała z boku na bok.
Wskazówka 6. Monitoruj swoje tętno
Puls nie powinien przekraczać więcej niż 130 uderzeń na minutę, ponieważ przy wyższej częstotliwości spalane są białka w organizmie, co jest materiałem budowlanym dla dziecka, a także zwiększa ogólne obciążenie układu sercowo-naczyniowego.
Podczas ćwiczeń konieczne jest prawidłowe obliczenie tętna. Aby to zrobić, należy odjąć wiek od 220 i znaleźć 70% z otrzymanej liczby.Na przykład, jeśli przyszła mama ma 20 lat, to 220 – 20 = 200 to maksymalne tętno, jakie powinno być podczas ćwiczeń fizycznych o godz. ten wiek; z 200 obliczamy 70%, wychodzi 140 - to tętno, którego warto się trzymać, aby ćwiczenia były jak najbardziej efektywne, a jednocześnie nie szkodziły matce i dziecku. Ale jeśli przyszła matka przed ciążą uprawiała sport, możliwe są bardziej aktywne i częstsze ćwiczenia pod okiem trenera.
Rolę układu transportowego, dostarczającego składniki odżywcze wraz z tlenem od matki do dziecka, pełni łożysko. Działa jak specjalne ogniwo łączące ze sobą dwa odrębne układy naczyniowe – przepływ krwi w macicy i pępowinie. Od jakości pracy tego wyjątkowego narządu zależy dobro i bezpieczeństwo dziecka. Dlatego podczas badania USG sprawdzany jest nie tylko stopień rozwoju fizycznego płodu, ale także ustalane są ewentualne zaburzenia w przepływie krwi przez macicę w czasie ciąży. Jakie wskaźniki powinien spełniać prawidłowy przepływ krwi w łożysku, po jakich objawach można podejrzewać patologię i jak leczyć tę chorobę?
Upośledzony przepływ krwi podczas ciąży. Struktura maciczno-łożyskowego przepływu krwi
Przepływ krwi między kobietą a płodem jest zapewniony nie tylko przez łożysko. Ponadto układ krążenia maciczno-łożyskowego obejmuje złożoną sieć naczyń krwionośnych, które współpracują z łożyskiem, co pomaga mu w pełni zaopatrzyć płód we wszystko, co niezbędne, a jednocześnie zapobiegać głodowi tlenu w tkankach płodu.
Układ krążenia matki i dziecka składa się z trzech poziomów, które zmieniają się wraz z wiekiem ciążowym i pełnią określone funkcje. Pod wpływem wielu czynników na każdym z nich może dojść do „awarii”. W zależności od ich lokalizacji i ciężkości zależy cały dalszy plan leczenia i taktyka zarządzania porodem.
- Centralnym ogniwem systemu jest łożysko. W miarę wzrostu kosmki ściśle przylegają do ścian macicy i „wysysają” z krwi matki zestaw wszystkich elementów niezbędnych do rozwoju płodu. W tym przypadku nie dochodzi do kazirodztwa między matką a dzieckiem. Wielowarstwowa bariera krwionośna pełni rolę silnej „gąbki”, która przepuszcza wyłącznie korzystne substancje, odfiltrowując jednocześnie wszystkie niebezpieczne związki i wirusy i wysyłając je z powrotem do krwi żylnej matki.
- Drugi poziom przepływu krwi jest uważany za gałąź tętnic spiralnych macicy. Mają one wyłącznie na celu podtrzymanie ciąży i pozostają w stanie uśpienia aż do poczęcia. Kiedy zarodek ma cztery tygodnie, tętnice stopniowo zaczynają tracić tkankę mięśniową i zdolność do kurczenia się. Bliżej czwartego miesiąca ciąży wypełniają się krwią i łączą się z łożyskiem. Zakłócenie przepływu krwi w tętnicy macicznej podczas ciąży prowadzi do zablokowania krążenia krwi na wszystkich pozostałych poziomach.
Oprócz korzyści dla dziecka, tętnice te niosą ze sobą pewne ryzyko dla życia matki. Ich pęknięcie może spowodować poważne krwawienie podczas porodu, ponieważ tracą zdolność do kurczenia się.
- Trzeci poziom przepływu krwi tworzą naczynia pępowinowe. Żyła i dwie tętnice łączą zarodek z łożyskiem i dlatego odgrywają najważniejszą rolę w rozwoju dziecka. Naruszenie układu płodowo-łożyskowego najczęściej powoduje wrodzone nieprawidłowości w rozwoju dziecka.
Upośledzony przepływ krwi podczas ciąży: przyczyny
Czynnikami pierwotnej awarii są:
- Genetyczne predyspozycje.
- Zakażenie mikroflorą wirusową lub bakteryjną.
- Zaburzenia endokrynologiczne (gorsza aktywność ciałka żółtego, dysfunkcja jajników, niedoczynność tarczycy).
- Niedobór tkanki stanowiącej podstawę dalszego rozwoju zapłodnionego jaja i łożyska.
Wszystkie te czynniki prowadzą do nieprawidłowego rozwoju i przyczepu łożyska, a co za tym idzie, jego gorszej jakości.
Przyczyny wtórnej niewydolności łożyska obejmują:
- Choroby położnicze (mięśniaki, endometrioza).
- Choroby układu hormonalnego (cukrzyca, nadczynność tarczycy).
- Choroby przewlekłe (nadciśnienie, patologie nerek, zakrzepowe zapalenie żył).
- Powikłania ciąży (nieprawidłowe łożysko przodujące, konflikt Rh, ciąża mnoga).
- Czynniki niekorzystnego otoczenia zewnętrznego.
- Złe nawyki.
- Warunki socjalne.

Upośledzony przepływ krwi podczas ciąży. Klasyfikacja niewydolności łożyska
Zaburzenia przepływu krwi to częsta patologia, której przyczyną są zaburzenia w budowie łożyska i pępowiny, a w 60% przypadków powoduje opóźnienie rozwoju psychofizycznego dziecka. Poniższe klasyfikacje są ogólnie przyjęte i najczęściej spotykane.
W zależności od czasu pojawienia się wyróżnia się:
- Pierwotna niewydolność łożyska - objawia się przed 16. tygodniem ciąży i wiąże się z naruszeniem mechanizmu implantacji zapłodnionego jaja, a następnie nieprawidłowym utworzeniem łożyska.
- Wtórną niewydolność łożyska rozpoznaje się po 16 tygodniu ciąży, kiedy łożysko jest już w pełni ukształtowane. Przyczyną zaburzenia jest wpływ różnych negatywnych czynników pochodzenia zewnętrznego.
Zgodnie z obrazem klinicznym choroby niewydolność łożyska dzieli się na następujące formy:
- Kompensacja – rejestrowane są zaburzenia metaboliczne w funkcjonowaniu łożyska, ale przepływ krwi pomiędzy macicą a łożyskiem lub pomiędzy łożyskiem a dzieckiem nie jest zaburzony. W tym stanie może wystąpić częściowe zablokowanie przepływu krwi, np. zakłócenie przepływu krwi pępowinowej przez jedno z naczyń lub zakłócenie prawidłowego przepływu krwi przez macicę w czasie ciąży. Organizm kobiety jest w stanie całkowicie zrekompensować niedobór tlenu u dziecka, zwiększając przepływ krwi w inny sposób. Zapewnia to optymalny rozwój dziecka bez ryzyka niedotlenienia. Dziecko rozwija się prawidłowo i rodzi się o czasie, bez żadnych wad wrodzonych.
- Subkompensacja - organizm matki nie jest w stanie przywrócić dopływu tlenu do dziecka, ponieważ wszystkie części układu przepływu krwi nie funkcjonują w pełni. Powoduje to pewne trudności z powodu niedoboru tlenu, co powoduje pogorszenie stanu płodu i może powodować wady wrodzone.
- Dekompensacja - podczas diagnostyki dopplerowskiej stwierdza się całkowite zaburzenie przepływu krwi, które trudno wyeliminować farmakologicznie. Stan ten często skutkuje złożonymi wadami serca lub śmiercią po urodzeniu.
Zakłócenie przepływu krwi przez łożysko podczas ciąży może być ostre i występuje na tle przedwczesnego odklejenia się łożyska lub jego nieprawidłowej lokalizacji w macicy. Przewlekłe zaburzenia przepływu krwi mogą wystąpić na każdym etapie ciąży i są najczęstsze.
Według danych ultrasonograficznych wyróżnia się trzy stopnie zaburzeń hemodynamicznych płodu.
Stopień 1 – obejmuje niewielkie zmiany w krążeniu krwi pomiędzy kobietą a dzieckiem, które można skutecznie leczyć specjalnymi lekami. Na tym etapie zakłócona jest tylko jedna część układu krążenia, na przykład tylko w tętnicy macicznej. Terminowe rozpoznanie patologii i jej późniejsze leczenie całkowicie eliminuje ryzyko zaburzeń u dziecka.
W zależności od tego, która część krwiobiegu jest dotknięta, istnieją dwa typy pierwszego stopnia:
- Stopień 1a upośledzenia przepływu krwi w czasie ciąży wskazuje, że drożność między macicą a łożyskiem jest zmniejszona, a połączenie między łożyskiem a płodem nie zostaje przerwane. Niewłaściwemu leczeniu w 90% przypadków może towarzyszyć niewielkie opóźnienie rozwoju płodu, które charakteryzuje się niewystarczającą masą ciała i ogólnymi wskaźnikami wzrostu.
- upośledzony przepływ krwi o stopień 1b podczas ciąży wskazuje, że maciczno-łożyskowy przepływ krwi jest prawidłowy, a układ krążenia płodowo-łożyskowy jest zakłócony. U 80% przyszłych matek ciąża przebiega z objawami opóźnionego prawidłowego rozwoju płodu.
Stopień 2 – rozpoznaje się, jeśli występuje niewydolność łożyska na wszystkich poziomach. W tym przypadku prawie niemożliwe jest zrekompensowanie niedoboru tlenu, ponieważ aorta płodu, tętnica maciczna i tętnica pępowinowa nie są w stanie w pełni przepuszczać przepływu krwi. Stopień ten jest szkodliwy dla dziecka i często staje się przyczyną jego śmierci.
Upośledzenie przepływu krwi w fazie 2 w czasie ciąży jest bardzo niestabilne i szybko postępuje do ostatniego, najbardziej krytycznego stopnia.
Stopień 3 - charakteryzuje się centralizacją przepływu krwi. Stan dziecka staje się krytyczny, ponieważ jego hemodynamika wewnątrzsercowa jest całkowicie zakłócona. Pomiary Dopplera często wykazują odwrotny rozkurczowy przepływ krwi. Stopień ten jest często diagnozowany z oczywistymi oznakami opóźnienia rozwojowego i praktycznie nie podlega leczeniu farmakologicznemu.

Diagnostyka niewydolności łożyska
Aby zapobiegawczo wykryć ewentualne problemy z przepływem krwi, wszystkie kobiety w ciąży poddawane są trzykrotnej diagnostyce, która obejmuje badanie Dopplera. Zalecane okresy badania USG: od 11 do 14 tygodnia ciąży, od 20 do 24 tygodnia i od 32 do 34 tygodnia ciąży.
Badanie położnicze
Kobiety w ciąży, które są zagrożone wystąpieniem niewydolności łożyska, podlegają regularnej obserwacji klinicznej. Szczególną uwagę zwraca się na następujące wskaźniki:
- Waga kobiety. Przekroczenie tej wartości często wskazuje na ukrytą gestozę.
- Obwód brzucha i wysokość dna macicy. Odchylenie od normy tych wskaźników w 50% przypadków wskazuje na opóźnienie rozwoju płodu.
- Napięcie macicy i krwawienie.
- Ruch płodu i tętno. Spadek tych wskaźników wskazuje na możliwe niedotlenienie płodu.
Badania laboratoryjne
Rozpoznanie to pozwala określić stan kobiety ciężarnej w trzecim trymestrze ciąży, u której występują zaburzenia wyrównanego przepływu krwi. W tym celu prowadzi się monitorowanie stanu hormonalnego kobiety, pod warunkiem, że u płodu nie występują objawy niedożywienia (opóźnienie wewnątrzmaciczne).
Badania laboratoryjne obejmują:
- Obliczanie ilości fosfatazy alkalicznej we krwi żylnej.
- Oznaczanie poziomu oksytocyny.
- Badanie stężenia estradiolu w moczu.
Badanie Dopplera
Ta złożona nazwa należy do bezbolesnej procedury diagnostycznej, która pozwala:
- mierzyć prędkość przepływu krwi w żyłach i tętnicach łączących matkę i dziecko;
- określić kierunek przepływu krwi;
- diagnozować zmiany patologiczne przed pojawieniem się objawów zewnętrznych.
Dodatkowo możesz ocenić następujące wskaźniki:
- Stopień starzenia się łożyska.
- Dużo lub mało wody.
- Możliwe wady rozwojowe.
- Niedotlenienie płodu.
- Nieprawidłowości genetyczne.
- Objawy zakażenia wewnątrzmacicznego.
- Udoskonalenie łożyska.
Badanie takie przeprowadza się za pomocą dodatkowo wyposażonych aparatów USG lub specjalnych urządzeń przenośnych. Dzięki czujnikom mierzącym wskaźniki wszystkie dane odtwarzane są na monitorze. Podczas diagnozy sporządzany jest dopplerogram, który pokazuje stosunek skurczowo-rozkurczowy przepływu krwi. Innymi słowy, pokazuje różnicę między wysłanym przepływem krwi a przepływem krwi otrzymanym z powrotem, co pomaga określić stopień drożności naczyń łączących macicę, łożysko i dziecko.
Najkorzystniejsza pozycja do badania Dopplera to leżenie na boku. Możliwe jest również wykonanie badania na plecach, jednak w tej pozycji u wielu kobiet może wystąpić hipertoniczność macicy, co znacząco zaburza uzyskane wyniki.

Jakie objawy wskazują na problemy z przepływem krwi w czasie ciąży?
Bardzo trudno bez badania podejrzewać problemy z przepływem krwi w łożysku. Ale jest kilka objawów, jeśli wystąpią, lepiej skonsultować się z lekarzem:
- Patologiczna aktywność motoryczna dziecka. Jeśli jest zbyt aktywny lub odwrotnie, praktycznie się nie porusza, sygnalizuje to niedotlenienie.
- Ciężka zatrucie w drugiej połowie ciąży. Późna gestoza często towarzyszy patologii łożyskowego przepływu krwi.
- Zbyt powolny wzrost obwodu brzucha. Trudno to zauważyć samodzielnie, dlatego ginekolog zazwyczaj zwraca na to uwagę podczas rutynowej wizyty u pacjentki.
- Krwawa wydzielina z pochwy. Jest to najniebezpieczniejszy objaw wskazujący na odklejenie się łożyska.

Upośledzony przepływ krwi podczas ciąży: konsekwencje
Nawet najmniejsze odchylenia w krążeniu krwi pomiędzy matką a płodem zmniejszają ilość dostarczanych składników odżywczych, witamin i tlenu. Jeśli taki „post” będzie się przedłużał, mogą wystąpić następujące powikłania:
- Patologiczne przerwanie ciąży.
- Niedotlenienie płodu.
- Wrodzone wady serca.
- Zwiększone ryzyko śmierci wewnątrzmacicznej i okołoporodowej.
- Przedwczesne oderwanie się łożyska lub przedwczesne starzenie się.
- Stan przedrzucawkowy.
Diagnozując pierwszy stopień wyrównanego zaburzenia przepływu krwi w czasie ciąży, konsekwencje dla dziecka nie są krytyczne i z czasem niewielkie opóźnienie we wzroście lub rozwoju zostaje wygładzone, a dziecko dogania rówieśników.
W przypadku poważniejszej diagnozy u kobiety niewyrównanej niewydolności łożyska ostatniego stopnia rokowanie jest mniej optymistyczne, a ciąża często kończy się śmiercią płodu lub urodzeniem wadliwego dziecka.

Zaburzenia przepływu krwi w ciąży: leczenie
Za najkorzystniejszy okres leczenia zachowawczego uważa się pierwszy stopień patologicznego przepływu krwi. Drugi stopień niezwykle rzadko można skorygować, ale trzeci jest bezpośrednim wskaźnikiem pilnego porodu przez cesarskie cięcie, jeśli pozwala na to wiek ciążowy.
Taktyka leczenia opiera się na patogenezie choroby i zapewnia złożony wpływ na wszystkie ogniwa łańcucha przepływu krwi:
- Aby poprawić mikrokrążenie w przypadku drobnych odchyleń, kobietom przepisuje się lek homeopatyczny Hofitol, a jeśli nie daje to pożądanego efektu, przepisuje się leki zawierające więcej składników aktywnych, na przykład Pentoxipharm lub Actovegin.
- Jeśli u kobiety w przeszłości występowało zakrzepowe zapalenie żył, przepisuje się jej leki przywracające zdolność przepływu krwi przez naczynia. Do takich środków zalicza się Curantil.
- Drotaweryna lub No-Shpa jest stosowana jako środek rozszerzający naczynia krwionośne.
- Aby zmniejszyć napięcie macicy i poprawić przepływ krwi, przepisywany jest magnez w postaci zakraplaczy i doustny magnez B6.
- Aby zapewnić działanie przeciwutleniające, obowiązkowe jest przyjmowanie witaminy C i tokoferolu.
Jeżeli stan kobiety nie ulegnie poprawie, a wyniki badań kontrolnych nie przywrócą przepływu krwi, kobiecie kierowana jest hospitalizacja. Zapewnia to dokładniejsze monitorowanie stanu płodu.
Aby uniknąć możliwych powikłań po stronie maciczno-łożyskowego przepływu krwi, lepiej zapobiegać tej patologii. Chodź więcej na świeżym powietrzu, dobrze się odżywiaj, porzuć złe nawyki i, co najważniejsze, terminowo poddawaj się wszystkim zaplanowanym badaniom. Wtedy będziesz w stanie zapobiegać, a jeśli wystąpią, zacząć leczyć zaburzenia przepływu krwi w odpowiednim czasie.
