Troubles du flux sanguin dans les artères utérines, le cordon ombilical, le placenta pendant la grossesse (NMPK). Violation du flux sanguin utéroplacentaire pendant la grossesse
Pendant la période d'accouchement, le corps de la future mère subit de forts changements hormonaux. À cet égard, il est très important de surveiller en permanence la santé de la femme et l'état du fœtus. Dans la pratique médicale, il y a souvent une violation de la circulation sanguine chez les femmes qui attendent un ajout à la famille. L'apparition d'un cercle supplémentaire de circulation sanguine dans le corps de la mère nécessite un examen fréquent par un spécialiste. Après tout, si le flux sanguin pendant la grossesse est perturbé, il existe un risque de mort fœtale et à différentes périodes de gestation.
Débit sanguin pendant la grossesse : normal
De nombreuses femmes, en particulier celles qui portent leur premier enfant, ignorent l'existence d'une étude telle que la dopplerométrie. Il consiste en un diagnostic par ultrasons, capable d'évaluer l'intensité du flux sanguin dans différents vaisseaux. Cette étude est principalement réalisée au troisième trimestre de la grossesse. Mais dans certains cas, ils y recourent même après la vingtième semaine de grossesse. Le Doppler est considéré comme une étude sérieuse qui vous permet de diagnostiquer une pathologie vasculaire dans l'utérus et le placenta, dans les artères cérébrales et carotides et dans l'aorte fœtale. En comparant les chiffres obtenus et les normes de circulation sanguine pendant la grossesse, le spécialiste détermine si l'enfant dans le ventre de la mère souffre ou non d'un manque d'oxygène.
Il existe des normes approuvées de dopplerométrie, à partir du deuxième trimestre de la grossesse. Ce sont les normes de l'indice de résistance des vaisseaux de l'utérus, du cordon ombilical, de l'aorte et de l'artère cérébrale du fœtus. Les médecins recommandent de ne pas essayer de déchiffrer les résultats par vous-même. Il existe une formule pour calculer avec précision l'indice de résistance vasculaire - seul un médecin devrait effectuer cette procédure.
Violation du flux sanguin pendant la grossesse: degrés
Pour de nombreuses femmes enceintes, un tel diagnostic conduit à la panique et à la confusion. Dois-je être nerveux? Cette pathologie peut-elle avoir des conséquences pour l'enfant ? Quels sont les degrés de cette maladie ? Essayons de trouver des réponses à ces questions.
Il existe trois degrés de violation de la circulation sanguine dans les vaisseaux sanguins pendant la gestation. Le premier se caractérise par une altération du flux sanguin, qui n'atteint pas les valeurs critiques (dans le cordon ombilical et l'artère). Dans le même temps, un état positif de l'hémodynamique fœtale est observé. Dans les deux ventricules de son cœur, il y a une diminution de l'indice de fonction diastolique, ainsi qu'une augmentation de la vitesse maximale du flux sanguin à travers toutes les valves cardiaques. Le premier degré de la maladie est divisé en 1-a, dans lequel seul le flux sanguin utéro-placentaire est perturbé, et en degré 1-b, dans lequel il existe un flux sanguin fœto-placentaire inférieur.
Au deuxième degré, il y a une violation de l'hémodynamique du fœtus. Dans 50% des cas, le débit sanguin maximal à travers toutes les valves cardiaques diminue. A noter que ce phénomène est moins prononcé dans les sections de gauche. Des violations du mouvement du sang sont observées à la fois chez le fœtus et dans les artères utérines. Le second degré passe souvent au troisième, et en très peu de temps.
Le troisième degré signale un état critique de l'approvisionnement en sang fœtal. À ce stade, une restructuration plus profonde de l'hémodynamique intracardiaque se produit. Elle est directement liée à la centralisation de la circulation sanguine. L'hypoxie fœtale n'est pas exclue. Il est également possible de réduire le flux sanguin diastolique dans l'aorte, jusqu'à sa disparition. Il y a un mouvement défectueux simultané du sang dans l'aorte et l'artère carotide.
Qu'est-ce qui menace le flux sanguin pendant la grossesse: conséquences
Cette pathologie entraîne une insuffisance placentaire, observée chez 25% des femmes enceintes.
On sait que le placenta est l'organe principal lors du portage du bébé à naître, à l'aide duquel il respire et se nourrit, ainsi qu'excrète ses déchets. C'est dans le placenta que convergent deux systèmes de vaisseaux sanguins, entre lesquels se trouve une membrane qui constitue une sorte de barrière entre le corps de l'enfant et celui de la mère. Grâce à la membrane, le sang de la mère et de l'enfant à naître ne se mélange pas. Le placenta est également un bouclier protecteur contre les virus et les bactéries. Il remplit une fonction immunitaire, assurant la protection du fœtus.
En cas d'insuffisance placentaire, le flux sanguin utéroplacentaire et fœto-placentaire est perturbé et le placenta lui-même ne mûrit pas correctement. En relation avec ces changements, l'enfant à naître ne reçoit pas suffisamment de nutriments et d'oxygène. Pour cette raison, son développement et sa croissance ralentissent et les complications existantes de la grossesse sont exacerbées.
Naturellement, du fait que le flux sanguin pendant la grossesse est faible, de tels changements graves peuvent même entraîner la mort du fœtus. Mais cela arrive en de rares occasions. Souvent, cette pathologie est détectée à un stade précoce et peut être traitée avec succès.
Violation du flux sanguin utéroplacentaire
Dans la terminologie médicale, une violation de la circulation sanguine utéroplacentaire est indiquée par le degré 1a. La survenue de cette pathologie indique une complication dangereuse de la grossesse. Il se produit généralement à une date ultérieure.
Un flux sanguin inadéquat se produit entre l'utérus et le placenta. Cette condition contribue à une détérioration significative du métabolisme entre le corps d'une femme et le fœtus. Naturellement, un tel état entraîne certaines conséquences.
Il y a des raisons qui provoquent le développement de cette condition. Ceux-ci comprennent l'augmentation de la pression artérielle maternelle, le diabète sucré, la pneumonie et les maladies rénales chez les femmes enceintes, et l'infection du fœtus lui-même. Il convient de noter que l'identification en temps opportun des groupes à risque possibles est une mesure préventive sérieuse. Par conséquent, il est important pour une femme enceinte de surveiller sa santé et de consulter un médecin, même en cas d'affections mineures.
Quel est le danger d'une circulation sanguine altérée chez un enfant
Dans un système fonctionnel unique mère-placenta-fœtus, un flux sanguin fœto-placentaire défectueux entraîne une insuffisance placentaire. Après tout, le placenta fournit au bébé à naître de la nourriture et de l'oxygène. C'est elle qui est le lien qui unit deux systèmes complexes - maternel et fœtal. Lorsqu'une telle pathologie survient, une violation du flux sanguin chez l'enfant est observée. Il convient de noter qu'un mouvement inadéquat du sang dans les vaisseaux, quel que soit son degré, entraîne une malnutrition du fœtus. Son état dépend également du stade de la perturbation du flux sanguin. Naturellement, le troisième degré signale l'état critique de l'enfant.
En cas de détection précoce de cette pathologie, le médecin doit déterminer la nécessité d'un traitement à l'hôpital ou à domicile. Tout dépend du cas particulier et de la durée de la grossesse.
Dans la terminologie médicale, une violation du flux sanguin fœto-placentaire est indiquée par le degré 1b.
Comment traiter les troubles de la circulation sanguine pendant la grossesse
Pour le traitement d'un flux sanguin insuffisant pendant la période de portage, divers médicaments sont utilisés pour augmenter la résistance du cerveau fœtal à l'hypoxie, améliorer la microcirculation sanguine et réduire sa coagulabilité. Si nécessaire, le médecin prescrit des médicaments antibactériens et antiviraux, ainsi que des immunomodulateurs.
Un bon remède qui améliore la circulation cérébrale, la fonction cardiaque et le métabolisme chez un enfant pendant l'hypoxie est Instenon. Il est utilisé en association avec d'autres médicaments.
On attribue également à la future mère l'utilisation d'Actovegin, un médicament qui aide à augmenter la résistance des tissus et du cerveau du fœtus à l'hypoxie. Il améliore également le métabolisme, stimule le renouvellement des cellules du bébé à naître, améliore la circulation sanguine dans le système complexe - mère-placenta-fœtus. À la suite du traitement par Actovegin, les indicateurs de flux sanguin s'améliorent et une croissance active de l'enfant dans le ventre de la mère est observée.
On sait qu'en cas d'insuffisance placentaire, il existe généralement une violation chronique de la coagulation sanguine. À cet égard, les experts recommandent l'utilisation de médicaments qui empêchent la formation de caillots sanguins dans les vaisseaux (par exemple, Curantila).
Dans le cas du 3ème degré (le plus difficile) de perturbation du flux sanguin, les spécialistes provoquent une naissance prématurée.
Surtout pour - Ksenia Manevich
La violation du flux sanguin pendant la grossesse est déterminée par dopplerométrie. L'examen montre le mouvement des cellules sanguines à travers les vaisseaux de la mère à travers le placenta jusqu'au fœtus. La période de gestation ultérieure dépend de ces paramètres, le médecin reçoit des informations sur le manque d'oxygène ou de nutriments, ce qui est si important pour la formation normale du bébé.
Circulation sanguine pendant la grossesse
Le système circulatoire entre la mère et le fœtus est assez complexe, il est donc courant dans la pratique médicale de le diviser en niveaux pour comprendre le degré de dommage. Le compartiment principal de l'ensemble du système de circulation sanguine est la membrane placentaire, qui fournit à l'embryon toutes les substances nécessaires. Dans le même temps, il existe ici une barrière hématoplacentaire, qui est causée par la présence de cellules spéciales qui ne permettent pas le passage de diverses structures cellulaires nocives.La partie suivante du flux sanguin utérin est constituée par les artères spiralées, dans lesquelles il n'y a pas de couche musculaire et, en cas de perte de sang importante, elles ne pourront pas se contracter correctement. Et la dernière structure de circulation sanguine entre une femme et un embryon s'appelle les vaisseaux du cordon ombilical. Il n'y a que 2 artères et 1 veine qui relient le placenta au fœtus. La violation du flux sanguin pendant la grossesse dans ce cercle fœto-placentaire entraîne les conséquences les plus graves.
Causes de la circulation sanguine altérée pendant la grossesse
Il n'y a aucune raison fiable qui entraîne une altération du flux sanguin dans l'artère utérine. Seuls les facteurs prédisposant aux perturbations de la circulation sanguine entre le développement fœtal et la mère sont connus :- maladies graves du système endocrinien, diabète sucré ou anomalies du travail des glandes surrénales et de la glande thyroïde;
- fonctionnement insuffisant des reins et des poumons;
- pathologies cardiovasculaires et hypertension ;
- anémie causée par un manque de fer, de vitamines et d'anémie;
- augmentation de la formation de thrombus ;
- les maladies infectieuses peuvent provoquer une inflammation et un gonflement des vaisseaux sanguins, ce qui menace une fausse couche au début de la gestation.
Degrés de troubles du flux sanguin pendant la grossesse
L'analyse du débit sanguin pendant la grossesse, ainsi que l'échographie Doppler, aident à déterminer plusieurs degrés d'anomalies circulatoires dans tous les vaisseaux entre une femme et un nourrisson. Dans le même temps, les médecins prêtent attention aux lésions infectieuses, aux anomalies de la composition du liquide amniotique, à l'état du placenta et à d'autres facteurs qui affectent le diagnostic.La violation du flux sanguin est:
Grade 1 - le cercle utéroplacentaire fonctionne avec une déviation minimale, ce qui donne aux médecins le temps d'utiliser un traitement médicamenteux et de rétablir la circulation sanguine. Dans ce cas, le 1er degré a deux sous-espèces :
- le fonctionnement du flux sanguin entre le fœtus et le placenta est stable et le cercle utéroplacentaire fonctionne mal, ce qui caractérise le degré 1a de violations;
- les violations pour le degré 1b se caractérisent par la situation inverse, lorsqu'un défaut de fonctionnement est observé dans le cercle fœto-placentaire.
Le grade 3 est caractérisé par des notes critiques au cours des mesures de diagnostic. Si une mauvaise circulation sanguine est associée au placenta, cela sera appelé insuffisance placentaire et peut être dû à un décollement prématuré ou à un vieillissement précoce de la membrane.
Ainsi, grâce à la classification des troubles, les médecins peuvent voir une image diagnostique complète de l'état du flux sanguin et prescrire le traitement approprié.
Le débit sanguin pendant la grossesse - tableau
Pour évaluer le mouvement du sang dans divers vaisseaux, plusieurs indicateurs sont utilisés:- L'indice IR ou résistif est la différence entre les débits sanguins sur toute la période d'étude ;
- PI ou indice de pulsation - comparaison des vitesses dans un cycle de circulation sanguine ;
- SDO ou rapport systole-distal implique une évaluation de la vitesse entre la contraction du cœur et pendant la période de "repos".
| Navire | Indice | 28 semaines | 32 semaines | 36 semaines | 40 semaines |
|---|---|---|---|---|---|
| artère ombilicale | DE À | 3,1-3,7 | 2,8-3,4 | 2,4-3,0 | 2,2-2,5 |
| IR | 0,65-0,73 | 0,60-0,67 | 0,55-0,63 | 0,51-0,59 | |
| Pi | 1,08-1,09 | 0,95-0,96 | 0,83-0,84 | 0,73-0,74 | |
| aorte fœtale | DE À | 6,0-7,6 | 5,7-7,3 | 5,4-7,1 | 5,2-6,8 |
| IR | 0,82-0,88 | 0,80-0,86 | 0,77-0,83 | 0,75-0,81 | |
| Pi | 1,79-2,24 | 1,76-2,20 | 1,74-2,17 | 1,72-2,13 | |
| Artère carotide interne | DE À | 5,6-6,5 | 4,7-5,6 | 4,0-4,8 | 3,3-4,1 |
| IR | 0,78-0,88 | 0,74-0,84 | 0,71-0,81 | 0,69-0,78 | |
| Pi | 1,98-2,39 | 1,7-2,06 | 1,44-1,77 | 1,22-1,51 | |
| Artère utérine | DE À | 1,7-1,9 | 1,7-1,9 | 1,7-1,9 | 1,7-1,9 |
| IR | 0,46-0,55 | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 | |
| Pi | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 | 0,69-0,86 |
Si la norme est dépassée dans les artères de l'utérus, cela indique un apport insuffisant d'oxygène au bébé, dans le cordon ombilical - indique la présence de prééclampsie et d'insuffisance vasculaire. Lors de l'observation de déviations dans l'aorte, un diagnostic d'état anormal de développement intra-utérin est posé, des tests supplémentaires seront nécessaires pour normaliser les signes vitaux du fœtus.
Pour améliorer le flux sanguin, un médicament est utilisé qui détend les muscles de l'utérus sur une base individuelle, le plus souvent Ginipral, Magne-B6 ou Eufillin sont prescrits. De plus, Verapamil ou Isoptin est utilisé pour réduire la tachycardie.
Pour normaliser le flux sanguin, il est également nécessaire d'équilibrer le régime alimentaire de la femme, sa nourriture et, en général, le menu quotidien doit contenir le maximum de vitamines et de nutriments. Il est nécessaire de réduire la charge émotionnelle et physique du corps pour que les paramètres de la circulation sanguine se stabilisent.
La plupart des femmes ne connaissent pas une telle étude comme Doppler jusqu'au début du troisième trimestre, et à partir de ce moment, le Doppler pour les femmes enceintes devient une procédure assez familière.
Doppler- c'est l'une des méthodes de diagnostic par ultrasons qui vous permet d'évaluer l'intensité du flux sanguin dans divers vaisseaux, par exemple dans les vaisseaux de l'utérus et du cordon ombilical. Il est le plus informatif après 30 semaines, mais en cas d'écarts pendant la grossesse (par exemple, si le fœtus est en retard de développement), l'échographie Doppler peut être prescrite plus tôt - à partir de 20 semaines.
Indications Doppler
Un flux sanguin placentaire adéquat assure le déroulement normal de la grossesse. La violation du flux sanguin peut entraîner un retard de croissance intra-utérine (IUGR), de sorte que la principale raison de prescrire la dopplerométrie pendant la grossesse est précisément l'écart entre la taille du corps et / ou des organes du bébé.
Pas nécessairement avec une circulation sanguine altérée, l'enfant accusera un retard de développement, seul le risque d'une évolution défavorable de la grossesse augmente considérablement. Et vice versa, s'il y a suspicion de retard de développement fœtal, mais que le flux sanguin n'est pas perturbé, cela indique dans la plupart des cas que la femme porte un enfant petit mais en bonne santé.
La dopplerométrie est également prescrite pour :
- maturation prématurée du placenta;
- oligohydramnios ou polyhydramnios sévères ;
- anomalies du cordon ombilical;
- conflit rhésus ;
- gestose (toxicose tardive, compliquée de vomissements, d'un gonflement sévère et d'une pression accrue chez une femme enceinte);
- la future mère a une maladie rénale, de l'hypertension, du diabète sucré;
- suspicion de pathologie chromosomique ;
- hydropisie non immunitaire du fœtus;
- développement inégal des bébés pendant une grossesse multiple (lorsqu'il y a une différence de poids corporel de plus de 10%).
Si le fœtus a des problèmes cardiaques, le Doppler est réalisé avec le CTG, appelé échocardiographie Doppler.
En cas d'insuffisance fœtoplacentaire, une dopplerométrie est réalisée systématiquement toutes les 2-3 semaines.
De plus, avec le développement de complications lors de la gestation précédente du fœtus, une échographie Doppler peut être prescrite lors d'une grossesse ultérieure.
Préparation de l'étude et son déroulement
La dopplerométrie chez la femme enceinte est réalisée selon les indications et n'est pas un examen obligatoire au cours du déroulement normal de la grossesse. Mais de plus en plus souvent dans les cliniques prénatales, toutes les femmes, sans exception, subissent une échographie Doppler à 30-34 semaines pour évaluer l'état du fœtus.
Cette procédure est indolore et sans danger pour la mère et le fœtus. Le principe de l'échographie Doppler est le même que celui de l'échographie conventionnelle pendant la grossesse : un capteur Doppler spécial est entraîné à travers l'abdomen, qui est équipé de tous les appareils de diagnostic à ultrasons modernes. Par conséquent, ce type de recherche ne nécessite pas de préparation particulière.
Doppler- il s'agit d'une évaluation visuelle du flux sanguin (lorsqu'une image couleur et graphique des courbes des vitesses du flux sanguin est observée à partir de l'écran du moniteur).
dopplerographie- il s'agit de la même dopplerométrie, seules les indications sont enregistrées en plus sur la bande afin de suivre l'évolution (amélioration / détérioration) du flux sanguin après le traitement.
Interprétation des indicateurs de dopplerométrie
Artères utérines (a. uterina dextra - droite et a. uterina sinistra - artères utérines gauches, respectivement). L'uziste doit déterminer la nature du flux sanguin à la fois dans l'artère utérine gauche et droite, car avec la gestose, il ne peut être perturbé que dans une seule artère. Ainsi, en évaluant le flux sanguin dans une seule artère, vous pouvez donner une fausse conclusion, ce qui affectera négativement la santé du bébé et de la future mère.
Il existe une théorie scientifique telle que si le flux sanguin est perturbé dans une seule artère utérine (principalement dans la droite), une femme présente un risque élevé de toxicose tardive (prééclampsie) avec toutes les conséquences négatives.
Avec la gestose, le flux sanguin dans l'artère utérine est d'abord perturbé, et lorsque la situation s'aggrave, le flux sanguin dans les artères du cordon ombilical s'aggrave. Par conséquent, en cas de violation du flux sanguin dans les artères utérines, il est nécessaire de re-doppler périodiquement pour contrôler la situation.
Pour évaluer le flux sanguin dans les artères utérines, l'indice de résistance (IR ou RI) est calculé.

Souvent, l'hypertension induite par la grossesse se développe en raison d'une altération du flux sanguin utérin. Le corps de la future mère augmente indépendamment la pression artérielle pour augmenter le flux sanguin vers l'espace intervilleux. Alors maman, sans s'en rendre compte, aide le bébé. Ainsi, il est nécessaire d'améliorer la circulation sanguine et l'hypertension disparaîtra d'elle-même.
La violation du flux sanguin dans les artères utérines se produit lorsque la valeur de l'IR, du PI ou du LMS est supérieure à la normale.
L'indice de pulsation (PI) des artères utérines doit se situer dans les limites suivantes.

Les indicateurs des artères utérines droite et gauche peuvent différer légèrement les uns des autres. Si les deux indicateurs se situent dans la plage normale, une telle image n'est pas considérée comme un phénomène négatif.
Déviation des paramètres de flux sanguin par rapport à la norme dans deux artères utérines à la fois indique une violation de la circulation utéroplacentaire. Cette situation nécessite un traitement spécifique - bougez plus (faites régulièrement de la natation ou de la gymnastique pour les femmes enceintes).
La violation du flux sanguin dans une seule artère utérine indique une asymétrie du flux sanguin utéroplacentaire. Si la grossesse se déroule normalement et que le bébé se développe conformément au terme, le placenta remplit ses fonctions.
Vous devez savoir qu'à 18-21 semaines, il peut y avoir une violation temporaire du flux sanguin dans les artères utérines. Ce phénomène s'explique par le fait que le processus physiologique adaptatif d'invasion des cytotrophoblastes n'est pas encore définitivement achevé. Par conséquent, si des anomalies dans les artères utérines sont détectées, une deuxième échographie Doppler doit être effectuée après 2-3 semaines, c'est-à-dire observer le flux sanguin en dynamique.
Le rapport systolique-diastolique (SDO) dans les artères utérines doit être :

Artères du cordon ombilical (a. umbilicalis). Pour obtenir de vrais résultats, l'étude ne doit être effectuée qu'à un moment où le bébé est au repos et uniquement lorsque sa fréquence cardiaque est comprise entre 120 et 160 battements par minute. Après tout, physiologiquement, il est tellement établi qu'avec une augmentation de la fréquence cardiaque, il y a une diminution de l'IR dans l'artère ombilicale, et vice versa, avec une diminution de la fréquence cardiaque, une augmentation de l'IR se produit.
La mesure du débit sanguin dans les artères ombilicales doit être effectuée lorsque la femme enceinte est allongée sur le dos ! Une évaluation de la gravité des troubles de la circulation sanguine du cordon ombilical ne peut être objective lorsque la future mère est située « du côté gauche ».
Le cordon ombilical doit avoir deux artères et une veine. S'il y a une anomalie (la seule artère du cordon ombilical), le fœtus peut souffrir d'un manque d'oxygène et de nutriments, ce qui entraîne un retard dans sa masse et sa croissance. Mais il arrive que le fœtus s'adapte à une telle existence et ne souffre pas d'une carence en substances nécessaires. Ces enfants naissent avec un faible poids, mais absolument viables. Par conséquent, s'il y a une artère ombilicale et que le flux sanguin n'est pas perturbé, il n'y a pas lieu de s'inquiéter. Mais si le flux sanguin dans une seule artère est perturbé, un traitement hospitalier doit être effectué pour améliorer le flux sanguin et, si nécessaire, un accouchement précoce (si le fœtus est en retard de développement).
Le plus largement utilisé pour évaluer la nature du flux sanguin dans les artères du cordon ombilical était l'indice de résistance. Les lectures dans les deux artères du cordon ombilical devraient être presque les mêmes.
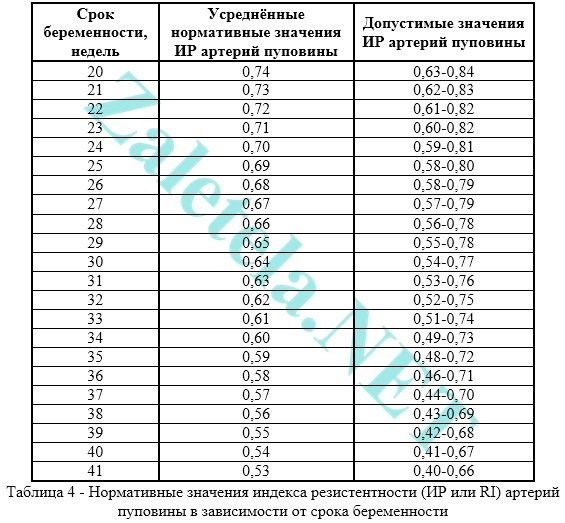
Un trouble du flux sanguin dans le cordon ombilical se produit lorsque la valeur de IR, PI ou LMS dans les artères du cordon ombilical est supérieure à la normale.
L'indice de pulsation (PI ou PI) des artères ombilicales doit respecter les normes suivantes :

Pathologique est l'enregistrement des valeurs nulles et inverses du flux sanguin diastolique. Cela signifie que le fœtus est dans un état critique.
Il ne reste que 2-3 jours à partir du moment où les valeurs inversées permanentes apparaissent jusqu'à la mort du fœtus, il est donc nécessaire de procéder à une césarienne dès que possible afin de sauver la vie du bébé. Cela n'est possible qu'à partir de la 28e semaine, lorsque le bébé est viable.
Rapport systolique-diastolique (SDO) dans les artères ombilicales :

Si le flux sanguin dans le cordon ombilical est perturbé, alors, en règle générale, il y a un retard dans le développement du fœtus. S'il n'y a plus de retard de développement et que le flux sanguin dans le cordon ombilical est perturbé, plus tard, sans traitement, un retard de développement fœtal peut être observé.
Artère cérébrale moyenne du fœtus (a. cerebri media). Lorsque le fœtus souffre, il y a augmentation des valeurs de PI, SDO et vitesse en SMA.

Vitesse maximale (alias V max) dans l'artère cérébrale moyenne fœtale :

Rapport systolique-diastolique (SDO) pour l'artère cérébrale moyenne :

aorte fœtale. Il sort du ventricule gauche du cœur, longe la colonne vertébrale et se termine dans le bas de l'abdomen, où l'aorte se divise en deux artères iliaques, qui irriguent les jambes d'une personne.
Les déviations du flux sanguin de l'aorte ne peuvent être détectées qu'après 22 à 24 semaines de grossesse.
La perturbation du flux sanguin est augmenter les valeurs de IR, PI et SDO. Critique (parler de la mort du fœtus) est considéré enregistrement de valeurs extrêmement basses jusqu'à leur complète disparition.

Les modifications de l'aorte caractérisent la gravité de l'hypoxie fœtale intra-utérine.


Rapport systolique-diastolique (SDR) pour l'aorte fœtale :

Conduit veineux (VP). Il est étudié dans l'évaluation Doppler étendue du flux sanguin.
Au cours de l'étude, il est nécessaire de ne pas prendre en compte les épisodes de mouvements respiratoires de type hoquet de l'enfant et les mouvements actifs.
Les index ne sont pas utilisés pour évaluer le canal veineux.
Le critère de diagnostic de l'état pathologique du fœtus est la présence de valeurs de débit sanguin négatives ou nulles dans la phase de contraction auriculaire. Des valeurs nulles ou inverses sont enregistrées avec la malnutrition fœtale, les malformations congénitales du cœur droit, l'hydropisie non immunitaire du fœtus.
Même avec un flux sanguin critique dans les artères du cordon ombilical, mais avec un flux sanguin préservé dans le canal veineux en phase de contraction auriculaire, il est possible de prolonger la gestation jusqu'au moment optimal pour l'accouchement.
Description des troubles de la circulation sanguine et de leur traitement
1 degré
1 Un degré- violation du flux sanguin dans les artères utérines, tandis que dans le cordon ombilical, le flux sanguin reste normal.
Ce degré de perturbation du flux sanguin n'est pas dangereux pour le fœtus.
Le traitement médical de cette condition est inefficace. Les médecins prescrivent toujours un traitement avec Actovegin et Curantil. A ne pas voir à l'occasion !
En fait, s'il y a une violation du flux sanguin dans les artères utérines, il est plus opportun de simplement marcher plus souvent à l'air frais (respirer profondément) + bien manger + bouger plus (randonnée, exercices spéciaux pour les femmes enceintes, exercices du matin , yoga, natation). Et ne restez pas assis pendant des heures devant l'ordinateur ! C'est tout un traitement.
1 degré B- la violation du flux sanguin dans les artères du cordon ombilical et dans l'hémodynamique des artères utérines est normale.
Ce degré de perturbation du flux sanguin nécessite l'utilisation de médicaments anticoagulants pour éviter un retard de développement et une hypoxie fœtale.
Dans ce cas, un traitement est prescrit pour améliorer la circulation sanguine (Placenta compositum, Curantil ou Trental). Actovegin est prescrit comme antihypoxant, ce qui améliore l'apport d'oxygène au fœtus.
Un test sanguin pour la capacité de coagulation (coagulogramme) est également prescrit. Avec une coagulation sanguine accrue, il est nécessaire de prendre des anticoagulants plus puissants que Curantil (par exemple, de l'héparine ou un agent contenant de l'acide acétylsalicylique).
Je degré de violation ne conduit pas à la mort du fœtus. Il existe une surveillance systématique de la nature du flux sanguin (toutes les 2 semaines) "plus" le contrôle du CTG fœtal (après 28 semaines de grossesse). De plus, assurez-vous de surveiller la pression artérielle chez une femme enceinte.
2 degrés- violation simultanée du flux sanguin dans les artères utérines et dans le cordon ombilical, qui n'atteint pas les valeurs critiques (lorsque le flux sanguin est préservé dans le canal veineux).
Dans cette condition, les médicaments sont obligatoirement prescrits dans un hôpital, où une surveillance 24 heures sur 24 de l'état du fœtus est assurée. Il est également nécessaire de surveiller l'état du flux sanguin en effectuant un Doppler + CTG tous les 2 jours.
Au degré II, les troubles hémodynamiques sont rares, mais il peut y avoir des cas de mort intra-utérine.
3 degrés- troubles critiques du flux sanguin dans le cordon ombilical avec flux sanguin intact ou altéré dans les artères utérines. Une violation critique est comprise comme l'enregistrement du flux sanguin diastolique inverse ou son absence du tout.
III degré de violation présente un danger pour la santé de l'enfant, car dans la moitié des cas, la mort intra-utérine du bébé se produit. Par conséquent, si un 3ème degré de perturbation du flux sanguin est détecté, il est nécessaire de pratiquer en urgence une césarienne afin de sauver la vie du bébé, car à ce stade du trouble, le traitement n'est pas efficace.
L'accouchement conservateur (naturel) en 3e année peut entraîner la mort périnatale de l'enfant.
Le coût d'une échographie Doppler dans une clinique privée est d'environ 1 200 roubles.
Pourquoi est-il si important de faire du sport pendant la grossesse ?
1. Une diminution de l'activité (inactivité physique) pendant la grossesse augmente le risque d'altération du flux sanguin dans le placenta, ce qui réduit l'apport d'oxygène et de nutriments au bébé.
2.Le sport pendant la grossesse améliore le flux sanguin utéroplacentaire, activant les processus métaboliques dans le corps de la mère, de sorte que l'enfant se développe bien
3. L'exercice régulier pendant la grossesse aide à normaliser la tension artérielle, surtout si une femme souffre de sa diminution (dans la première moitié de la grossesse, la pression a tendance à diminuer et dans la seconde à augmenter).
4. Les maux de tête sont réduits, les muscles des jambes, du dos et du plancher pelvien sont renforcés, ce qui est une excellente prévention des varices et des hémorroïdes.
5.Le sport pendant la grossesse aide à normaliser la motilité intestinale, qui est la prévention de la constipation.
6. Après un petit effort physique, l'humeur monte, une poussée de force apparaît, le stress est soulagé et le sommeil se normalise.
7.Le sport pendant la grossesse réduit le risque d'œdème, car le mouvement améliore le flux sanguin dans les reins et augmente leur fonction excrétrice.
Facteurs d'arrêt
Après un effort physique pendant la grossesse, un essoufflement, une transpiration abondante, une tachycardie, des vertiges et d'autres phénomènes inconfortables ne devraient pas se produire.
Si la tension artérielle supérieure augmente chez la future mère au-dessus de 130 et / ou la pression artérielle inférieure est supérieure à 90 mm Hg. Art., alors vous ne pouvez faire du sport pendant la grossesse qu'après avoir consulté un médecin, afin de ne pas provoquer le développement de complications.
Il est important qu'après l'entraînement, la future mère se sente plus gaie qu'avant et ne se sente pas très fatiguée.
Comment faire du sport pendant la grossesse pour que cela ne profite qu'à maman et bébé ?
Astuce 1 : ne faites des exercices de grossesse que lorsque vous vous sentez bien.
La future maman ne doit pas être chargée si elle ne se sent pas très bien. Dans de tels cas, il est préférable de simplement se promener au grand air.
.jpg)
Astuce 2 : Évitez les exercices excessifs pendant la grossesse
Nous parlons de musculation et de levage de poids, en particulier au-dessus du niveau des épaules, des exercices qui nécessitent une tension à long terme des muscles des jambes et de l'abdomen, ainsi que de la course et du saut. Tout cela peut entraîner une augmentation du tonus de l'utérus et le risque d'avortement.
Les exercices d'étirement pour les femmes enceintes ne doivent pas être abusés, car pendant le portage du bébé, les ligaments se ramollissent et il est facile de se luxer ou de se blesser.
Les activités aérobiques intensives (danse, mise en forme, aérobic step) peuvent être poursuivies jusqu'à 16-18 semaines, c'est-à-dire jusqu'à la période où le fœtus devient gros et l'estomac commence à augmenter de manière significative. Les éléments qui nécessitent un équilibre (par exemple, les pirouettes dans les danses) sont mieux sautés.
Astuce 3. L'activité physique pendant la grossesse doit être limitée en cas de violation du déroulement de la grossesse ou d'exacerbation d'une maladie chronique
La violation du déroulement de la grossesse comprend, par exemple, la menace d'interruption ou son interruption plus tôt en même temps, une grossesse multiple, un polyhydramnios, un oligohydramnios, une toxicose sévère de la première ou de la seconde moitié de la grossesse, une anémie, une augmentation du tonus utérin, des saignements, placenta praevia, etc. Il est clair que vous devrez également abandonner l'entraînement lors d'une exacerbation de toute maladie chronique (par exemple, pyélonéphrite, sinusite, ostéochondrose, etc.) ou de l'apparition de rhumes aigus, notamment avec fièvre (ARVI, amygdalite, etc.), et aussi s'il existe des maladies telles que le diabète sucré, une perturbation de la glande thyroïde, qui affectent les processus métaboliques dans le corps, réduisant la capacité d'adaptation globale. Dans de tels cas, les exercices pour les femmes enceintes augmentent la charge sur le corps et peuvent provoquer une aggravation de la maladie ou le développement de complications de la grossesse.

Astuce 4 : Choisissez l'exercice pour les femmes enceintes peu blessées
Il n'est pas nécessaire de "conduire avec le ballon" pendant la grossesse. Le basket, le volley ne sont pas des cours pour les futures mamans. Cela comprend également le ski alpin, l'équitation, le snowboard, la luge, le patinage, le patin à roues alignées, le vélo, la plongée sous-marine et sous-marine, la plongée, le saut dans l'eau.
Ce qui est possible :
- Ski de fond. Avec ce type de charge, il n'y a pratiquement aucun effet de choc sur les articulations et la colonne vertébrale, et les muscles du dos, des bras et des jambes sont bien entraînés. L'essentiel est de skier à un rythme modéré. Avec un bon maintien des jambes et des bras, la probabilité de chute est quasi nulle.
- L'un des sports les plus sûrs pendant la grossesse est la natation, cependant, l'eau fraîche doit être évitée, en particulier avec une augmentation du tonus utérin, ce qui contribue à son augmentation encore plus importante, ainsi que la natation dans des réservoirs naturels avec de l'eau stagnante (étangs, lacs), car il y a est un risque élevé la survenue d'infections des voies urinaires en raison de la présence de micro-organismes locaux. Pendant la baignade, il ne faut pas lever la tête au-dessus de l'eau, car le bas du dos se cambre et les muscles du cou se tendent (les vaisseaux sanguins irriguant le cerveau peuvent être pincés). Il est préférable pour les futures mamans de nager la brasse, sur le dos, en appuyant la tête sur la planche de natation et en travaillant avec leurs pieds.
- Au premier trimestre, vous pouvez nager et faire de l'aquagym pendant 40 à 50 minutes (avec un échauffement). L'eau va masser les mollets, facilitant l'écoulement veineux. Surmontant la résistance de l'eau, les muscles travaillent sans tension, mais avec un effet maximal.
- Optimal. Il combine la gymnastique, les exercices de respiration, la capacité de se concentrer et de se détendre efficacement. Tous les mouvements de yoga sont doux et fluides, ce qui les rend sûrs et efficaces.
- Si la future maman passe le plus clair de son temps à attendre bébé (surtout si elle est en position statique assise ou debout longtemps), alors il est conseillé de faire un échauffement périodiquement dans la journée (1 fois par 1,5 à 2 heures) - se lever, marcher et effectuer quelques exercices simples pour les femmes enceintes.
Astuce 5. Faites de l'exercice régulièrement pendant la grossesse
Si la future mère ne faisait pas d'exercice régulièrement avant la grossesse, en particulier au premier trimestre, il est préférable d'aller à l'entraînement trois fois par semaine pendant 30 minutes. Si vous le faites plus souvent et plus intensément, vous pouvez provoquer une violation du déroulement de la grossesse ou une exacerbation d'une maladie chronique, car la charge sera un facteur de stress pour un organisme non préparé. Soit dit en passant, l'entraînement peut être remplacé par une marche régulière (y compris sur un tapis roulant). Avant de commencer les exercices pendant la grossesse, un échauffement est nécessaire - un léger étirement des bras et des jambes, ainsi que des mouvements de rotation de la tête et du corps inclinés d'un côté à l'autre.
Astuce 6. Contrôlez votre fréquence cardiaque
Le pouls ne doit pas dépasser plus de 130 battements par minute, car les protéines du corps brûlent à une fréquence plus élevée, et c'est un matériau de construction pour le bébé, et c'est aussi une charge accrue sur le système cardiovasculaire dans son ensemble.
Pendant les cours, il est nécessaire de calculer correctement la fréquence cardiaque. Pour ce faire, soustrayez l'âge de 220 et trouvez 70% du chiffre obtenu.Par exemple, si la future mère a 20 ans, alors 220 - 20 \u003d 200 est la fréquence cardiaque maximale qui devrait être pendant l'exercice à cet âge ; sur 200 on calcule 70%, on obtient 140 - c'est la fréquence cardiaque qu'il est souhaitable de respecter pour que les cours soient les plus efficaces possible et en même temps ne nuisent pas à la mère et au bébé. Mais si la future mère a fait du sport avant la grossesse, des exercices plus actifs et fréquents sont possibles sous la supervision d'un entraîneur.
Le rôle du système de transport, qui fournit les nutriments en oxygène de la mère à son bébé, est joué par le placenta. Il agit comme un lien spécial reliant deux systèmes vasculaires séparés - le flux sanguin utérin et ombilical - ensemble. Le bien-être et la sécurité du bébé dépendent de la qualité du travail de cet organe unique. C'est pourquoi, lors de l'échographie, non seulement le niveau de développement physique du fœtus est vérifié, mais également les éventuelles violations du flux sanguin utérin pendant la grossesse sont déterminées. Quels indicateurs le flux sanguin normal dans le placenta doit-il rencontrer, quels symptômes peuvent être utilisés pour suspecter une pathologie et comment cette maladie peut-elle être traitée?
Violation du flux sanguin pendant la grossesse. La structure du flux sanguin utéroplacentaire
Le flux sanguin entre la femme et le fœtus n'est pas seulement assuré par le placenta. En plus de cela, un réseau complexe de vaisseaux sanguins est impliqué dans le système de circulation utéroplacentaire, travaillant en conjonction avec le placenta, ce qui l'aide à fournir pleinement au fœtus tout le nécessaire et en même temps à prévenir la privation d'oxygène des tissus fœtaux.
Le système circulatoire entre la mère et le bébé se compose de trois niveaux, qui changent avec l'âge gestationnel et remplissent certaines fonctions. Sous l'influence de nombreux facteurs, des «pannes» peuvent survenir sur l'un d'eux. Et en fonction de leur emplacement et de leur gravité, tout le plan de traitement ultérieur et les tactiques d'accouchement dépendent.
- Le maillon central du système est le placenta. Au fur et à mesure de sa croissance, ses villosités se développent étroitement dans les parois utérines et "aspirent" du sang de la mère un ensemble de tous les éléments nécessaires au développement du fœtus. Dans ce cas, l'inceste entre la mère et le bébé ne se produit pas. La barrière hématoplacentaire multicouche joue le rôle d'une "éponge" solide qui ne laisse passer que les substances utiles, filtre tous les composés et virus dangereux et les renvoie dans la circulation veineuse de la mère.
- Le deuxième niveau de flux sanguin est considéré comme une branche des artères en spirale de l'utérus. Ils sont destinés uniquement à soutenir la grossesse et sont dormants jusqu'à la conception. Lorsque l'embryon a quatre semaines, les artères commencent progressivement à perdre du tissu musculaire et la capacité de se contracter. Plus près du quatrième mois de gestation, ils se remplissent de sang et se connectent au placenta. La violation du flux sanguin dans l'artère utérine pendant la grossesse entraîne un blocage de la circulation sanguine à tous les autres niveaux.
En plus de profiter à l'enfant, ces artères comportent un certain risque pour la vie de la mère. Leur rupture peut provoquer des saignements abondants lors de l'accouchement, car ils perdent leur capacité à se contracter.
- Le troisième niveau de flux sanguin est formé par les vaisseaux ombilicaux. Une veine et deux artères relient l'embryon et le placenta et jouent donc le rôle le plus important dans le développement du bébé. La violation du système fœto-placentaire provoque le plus souvent des anomalies congénitales dans le développement de l'enfant.
Violation du flux sanguin pendant la grossesse: causes
Les facteurs d'insuffisance primaire sont :
- prédisposition génétique.
- Infection par une microflore virale ou bactérienne.
- Troubles endocriniens (infériorité du corps jaune, dysfonctionnement ovarien, hypothyroïdie).
- Manque de tissu qui sert de base au développement ultérieur de l'œuf fœtal et du placenta.
Tous ces facteurs conduisent à un développement et à une fixation incorrects du placenta, et à son infériorité ultérieure.
Les causes de l'insuffisance placentaire secondaire comprennent :
- Maladies obstétricales (myome, endométriose).
- Maladies du système endocrinien (diabète, hyperthyroïdie).
- Maladies chroniques (hypertension, pathologies rénales, thrombophlébites).
- Complications de la grossesse (placenta praevia anormal, conflit rhésus, grossesse multiple).
- Facteurs d'environnement extérieur défavorable.
- Mauvaises habitudes.
- Conditions sociales.

Violation du flux sanguin pendant la grossesse. Classification de l'insuffisance placentaire
La violation du flux sanguin est une pathologie courante, qui est causée par des violations de la structure du placenta et du cordon ombilical, et dans 60% des cas, provoque un retard dans le développement mental et physique du bébé. Les classifications suivantes sont généralement acceptées et les plus courantes.
Selon le moment de l'événement, il y a:
- Insuffisance placentaire primaire - se manifeste avant la 16e semaine de gestation et est associée à une violation du mécanisme d'implantation de l'œuf fœtal et à la formation anormale ultérieure du placenta.
- Insuffisance placentaire secondaire - est diagnostiquée après la 16e semaine de grossesse, lorsque le placenta est déjà complètement formé. La cause de la violation est l'influence de divers facteurs négatifs d'origine externe.
Conformément au tableau clinique de l'évolution de la maladie, l'insuffisance placentaire se divise en les formes suivantes:
- Compensation - les perturbations métaboliques dans le travail du placenta sont fixes, mais le flux sanguin entre l'utérus et le placenta ou entre le placenta et le bébé n'est pas perturbé. Dans cette condition, il peut y avoir un blocage partiel du flux sanguin, par exemple une violation du flux sanguin ombilical dans l'un des vaisseaux ou une violation du flux sanguin droit de l'utérus pendant la grossesse. Le corps féminin est capable de compenser entièrement le manque d'oxygène chez le bébé en augmentant le flux sanguin par d'autres moyens. Cela garantit un développement optimal de l'enfant sans risque d'hypoxie. Le bébé se développe normalement et naît à l'heure prévue sans anomalies congénitales.
- Sous-compensation - le corps de la mère ne peut pas reprendre le flux d'oxygène vers le bébé, car tous les liens du système de circulation sanguine ne fonctionnent pas pleinement. Cela entraîne certaines difficultés dues au manque d'oxygène, qui entraîne une détérioration du fœtus et peut provoquer des malformations congénitales.
- Décompensation - lors du diagnostic Doppler, une violation complète du flux sanguin est déterminée, ce qui est difficile à éliminer avec un traitement médicamenteux. Cette condition entraîne souvent des malformations cardiaques complexes ou la mort après la naissance.
La violation du flux sanguin placentaire pendant la grossesse peut être aiguë et se produire dans le contexte d'un détachement prématuré du placenta ou de son emplacement incorrect dans l'utérus. Le trouble chronique du flux sanguin peut échouer à tout âge gestationnel et est le plus courant.
Selon l'échographie, il existe trois degrés de troubles hémodynamiques fœtaux.
Grade 1 - implique des changements mineurs dans la circulation sanguine entre une femme et son bébé, qui sont traités efficacement avec des médicaments spéciaux. A ce stade, il y a une violation d'une seule partie du système circulatoire, par exemple, uniquement dans l'artère utérine. Le diagnostic rapide de la pathologie et son traitement ultérieur éliminent complètement le risque de violations chez l'enfant.
Selon la partie de la circulation sanguine qui est affectée, il existe deux variétés du premier degré :
- une circulation sanguine altérée du degré 1a pendant la grossesse indique que la perméabilité entre l'utérus et le placenta est réduite, tandis que la connexion entre le placenta et le fœtus n'est pas rompue. Un traitement incorrect dans 90% des cas peut s'accompagner d'un léger retard dans le développement du fœtus, caractérisé par un poids corporel insuffisant et des indicateurs de croissance généraux.
- Une perturbation du flux sanguin de degré 1b pendant la grossesse indique que le flux sanguin utéroplacentaire est normal et que le système circulatoire fœto-placentaire est altéré. Chez 80% des futures femmes en couches, la grossesse se déroule avec des signes de retard dans le développement normal du fœtus.
Grade 2 - est diagnostiqué en cas d'insuffisance placentaire à tous les niveaux. Dans ce cas, il est presque impossible de compenser le manque d'oxygène, car l'aorte fœtale, l'artère utérine et l'artère ombilicale sont incapables de laisser passer complètement le flux sanguin. Ce degré est préjudiciable au bébé et provoque souvent sa mort.
La violation du flux sanguin du 2ème degré pendant la grossesse est très instable et passe dans les plus brefs délais au dernier degré le plus critique.
Grade 3 - caractérisé par la centralisation du flux sanguin. L'état du bébé devient critique, car son hémodynamique intracardiaque est complètement perturbée. La dopplerométrie montre souvent un flux sanguin diastolique inversé. Ce degré est souvent diagnostiqué avec des signes clairs de retard de développement et ne se prête pratiquement pas à un traitement médical.

Diagnostic de l'insuffisance placentaire
Pour la détection préventive d'éventuels problèmes de circulation sanguine, toutes les femmes en position subissent trois diagnostics, dont le Doppler. Le temps recommandé pour l'échographie est de 11 à 14 semaines de gestation, de 20 à 24 et de 32 à 34 semaines.
Examen obstétrical
Les femmes occupant une position à risque de formation d'insuffisance placentaire font l'objet d'une observation clinique régulière. Une attention particulière est accordée à ces indicateurs:
- Poids de la femme. Le dépassement de cette valeur indique souvent une gestose latente.
- Circonférence abdominale et hauteur utérine. Un écart par rapport à la norme de ces indicateurs dans 50% des cas indique un retard du développement fœtal.
- Tonicité utérine et saignements.
- Mouvement fœtal et fréquence cardiaque. Une diminution de ces indicateurs indique une éventuelle hypoxie fœtale.
Recherche en laboratoire
Ce diagnostic est utilisé pour déterminer l'état d'une femme enceinte au troisième trimestre avec des troubles du flux sanguin compensés. Pour cela, le statut hormonal d'une femme est surveillé, à condition que le fœtus ne présente aucun signe de malnutrition (décalage intra-utérin).
Les tests de laboratoire comprennent les éléments suivants :
- Calcul de la quantité de phosphatase alcaline dans le sang veineux.
- Détermination du niveau d'ocytocine.
- L'étude de la concentration d'estradiol dans l'urine.
Étude Doppler
Un nom aussi complexe appartient à une procédure de diagnostic indolore qui vous permet de:
- mesurer la vitesse du flux sanguin dans les veines et les artères reliant la mère et l'enfant;
- déterminer la direction du flux sanguin;
- diagnostiquer les changements pathologiques avant l'apparition des symptômes externes.
De plus, vous pouvez évaluer les indicateurs suivants :
- Le degré de vieillissement du placenta.
- Beaucoup ou peu d'eau.
- Malformations possibles.
- Hypoxie fœtale.
- Anomalies génétiques.
- Signes d'infection intra-utérine.
- Finesse du placenta.
Un tel examen est effectué sur des appareils équipés en plus pour l'examen échographique ou des appareils portables spéciaux. Grâce aux capteurs qui mesurent les performances, toutes les données sont affichées sur le moniteur. Lors du diagnostic, un dopplerogramme est compilé, qui montre le rapport systolique-diastolique du flux sanguin. En d'autres termes, il montre la différence entre le flux sanguin envoyé et reçu, ce qui aide à déterminer le degré de perméabilité des vaisseaux qui relient l'utérus, le placenta et le bébé.
La position la plus favorable pour l'échographie Doppler est couchée sur le côté. Il est également possible de mener une étude sur le dos, mais dans cette position, de nombreuses femmes peuvent ressentir une hypertonie utérine, ce qui fausse considérablement les résultats.

Quels symptômes indiquent des troubles du flux sanguin pendant la grossesse
Il est très difficile de suspecter des problèmes de circulation sanguine dans le placenta sans examen. Mais il y a quelques symptômes qui doivent être traités par un médecin :
- Activité motrice pathologique du bébé. S'il est trop actif ou, au contraire, ne bouge pratiquement pas, cela signale une hypoxie.
- Toxicose sévère dans la seconde moitié de la grossesse. La prééclampsie tardive accompagne souvent la pathologie du flux sanguin placentaire.
- Augmentation trop lente de la circonférence abdominale. Il est difficile de le remarquer par vous-même, c'est pourquoi, en règle générale, le gynécologue attire l'attention sur cela lors d'une visite programmée chez le patient.
- Écoulement vaginal sanglant. C'est le symptôme le plus dangereux qui indique un décollement placentaire.

Violation du flux sanguin pendant la grossesse: conséquences
Même les plus petites déviations de la circulation sanguine entre la mère et le fœtus réduisent la quantité de nutriments, de vitamines et d'oxygène entrants. Si une telle "famine" se prolonge, les complications suivantes peuvent survenir :
- Avortement pathologique.
- Hypoxie fœtale.
- Malformations cardiaques congénitales.
- Risque accru de décès intra-utérin et périnatal.
- Décollement du placenta ou son vieillissement prématuré.
- Prééclampsie.
Lors du diagnostic du premier degré de perturbation compensée du flux sanguin pendant la grossesse, les conséquences pour l'enfant ne sont pas critiques et au fil du temps, un léger retard de croissance ou de développement est atténué et le bébé rattrape ses pairs.
Si une femme est diagnostiquée avec un diagnostic plus sévère d'insuffisance placentaire décompensée du dernier degré, le pronostic est moins optimiste et la grossesse se termine souvent par une insuffisance fœtale ou la naissance d'un enfant défectueux.

Violation du flux sanguin pendant la grossesse: traitement
La période la plus favorable pour un traitement conservateur est le premier degré de flux sanguin pathologique. Le deuxième degré est extrêmement rarement susceptible d'être corrigé, mais le troisième est un indicateur direct d'un accouchement d'urgence par césarienne, si l'âge gestationnel le permet.
La tactique de traitement est basée sur la pathogenèse de la maladie et prévoit un effet complexe sur tous les maillons de la chaîne du flux sanguin:
- Pour améliorer la microcirculation avec des déviations mineures, on prescrit aux femmes la préparation homéopathique Hofitol, et si elle n'a pas l'effet souhaité, des médicaments contenant des principes actifs plus actifs sont prescrits, par exemple, Pentoxipharm ou Actovegin.
- Si une femme a des antécédents de thrombophlébite, on lui montre des médicaments pour restaurer la capacité du sang à traverser les vaisseaux. De tels moyens incluent Curantil.
- En tant que vasodilatateur, Drotaverine ou No-Shpa est utilisé.
- Pour réduire le tonus utérin et améliorer la circulation sanguine, le magnésium est prescrit sous forme de compte-gouttes et de magnésium B6 par voie orale.
- Pour fournir un effet antioxydant, l'apport de vitamine C et de tocophérol est nécessaire.
Si l'état de la femme ne s'améliore pas et, selon les résultats des études de contrôle, le flux sanguin n'est pas rétabli, la femme se voit proposer une hospitalisation. Cela permet un contrôle plus approfondi de l'état du fœtus.
Pour éviter d'éventuelles complications du côté du flux sanguin utéroplacentaire, il est préférable d'entreprendre la prévention de cette pathologie. Marchez davantage au grand air, mangez sainement, abandonnez les mauvaises habitudes et, surtout, passez tous les examens programmés en temps opportun. Ensuite, vous pourrez prévenir et, en cas d'apparition, commencer à traiter les troubles de la circulation sanguine à temps.
