Анатомо-функциональные особенности тазобедренного сустава. Строение тазобедренного сустава
Части бедра:
Тазобедренный сустав — второй по объему нагрузки в организме после коленного. Он состоит из головки бедренной кости и вертлужной впадины. Гармоничное функционирование частей сустава позволяет совершать нам различные движения. Повреждение любого компонента может негативно сказывается на возможности двигаться и переносить вес. При повреждении бедренного сустава может потребоваться одна из трех видов операций по его замене.
Бедренная кость
Бедренная кость или верхняя часть ноги. Это крупнейшая кость в теле. Бедренная кость имеет несколько отделов.
- 1А – Головка бедренной кости – это навершение бедренной кости, имеющее шарообразную форму. Головка бедренной кости входит в вертлужную впадину. Связки и мускулы бедра делают сустав прочным и выносливым.
- 1B – Шейка – Соединяет головку бедра с ножкой
- 1C – Тело кости
– Нижняя длинная часть кости, которая крепится к коленному суставу. Мышцы крепятся к двум выступам на теле кости, чуть ниже головки, где они соединяются с суставом и приводят его в движение.
- 1AA – Большой вертел
- 1AA – Малый вертел
Таз
Таз или тазовая кость состоит из трех отделов.
- Подвздошная кость
- Лобковая кость
- Седалищная кость
До наступления полового созревания Y-образный хрящ
разделяет эти три кости.
В возрасте 15 – 17 лет три они срастаются и образуют вертлужную впадину.
Вертлужная впадина
Вертлужная впадина - полусфера, образованная костями таза и бедра, соединяющаяся с головкой бедра. Она полностью формируется в возрасте 20 – 25 лет.
3A – Суставная капсула
Область внутри вертлужной впадины, наполненная связками, окружающими сустав.
3B – Синовиальная оболочка
Тонкой оболочка внутри вертлужной впадины, которая смазывает и питает сустава.
Синовиальная сумка — это небольшая полость с жидкостью, расположенная в вертлужной впадине, которая призвана предотвращать трение мягких тканей о кости. Синовиальная сумка расположена между мышц, сухожилий и костей.
Группы мышц
Ягодичные мышцы
Эта группа включает в себя три крупные мышцы. Они прикреплены к задней части таза и входят в большой вертел.
- Большая ягодичная мышца – самая большая из ягодичных мышц и сильнейшая мышца в теле.
- Малая ягодичная мышца — самая маленькая из трех, расположена по средней.
- Средняя ягодичная мышца расположена на внешней поверхности таза.
Четырёхглавая мышца бедра
Состоит из четырех мышц, которые прикрепляются к верхней части голени.
- Латеральная широкая мышца бедра
- Медиальная широкая мышца бедра
- Промежуточная широкая мышца бедра
- Прямая мышца бедра
Подвздошно-поясничная мышца
Самая главная сгибательная мышца бедра. В группу входят три мышцы, которые выходят из нижнего отдела позвоночника и таза и, проходя по поверхности суставов, крепятся к малому вертелу бедренной кости.
- Большая поясничная мышца
- Подвздошная мышца
- Малая поясничная мышца
Мышцы задней поверхности бедра
В эту группу входят три мышцы, которые прикрепляются к нижней части таза. Они проходят через тазобедренный и коленный сустав, их главной функцией является сгибание колена и разгибание бедра.
- Полусухожильная мышца
- Двуглавая мышца бедра
- Полуперепончатая мышца
Паховые мышцы – Приводящие мышцы
Группа мышцы паха отходит от лобка и располагаются на внутренней стороне бедра. Они имеют веерообразную форму. Благодаря действию паховых мышц осуществляется сведение и разведение ног, они также обеспечивают стабильность тазобедренного сустава. Существует пять паховых мышц.
- Короткая приводящая мышца
- Длинная приводящая мышца
- Большая приводящая мышца
- Тонкая мышца
- Гребенчатая мышца
Связки
Связки и мышцы обеспечивают подвижность сустава.
- Подвздошно-бедренная связка соединяет таз с бедренной костью в передней части тазобедренного сустава. Лобково-бедренная связка соединяет выступ лобка с бедренной костью.
- Седалищно-бедренная связка соединяет седалищную и бедренные кости в нижней части таза.
Хрящи
Хрящи расположены между бедренной костью и вертлужной впадиной. Они призваны защищать кости от трения и играть роль амортизаторов. Благодаря хрящу кости двигаются плавно.
Вертлужная губа образована слоем хрящевой ткани вокруг внешней части вертлужной впадины. Она придает стабильность суставу за счет увеличения глубины вертлужной впадины. Одной из распространенных травм бедренного сустава является разрыв вертлужной губы, в таком случае требуется операция по восстановлению хряща.
Сухожилие подвздошно-большеберцового тракта
Основные сухожилия тазобедренного сустава носит название подвздошно-большеберцового тракта. Многие мышцы бедра и ноги крепятся к нему. Изнашивание данного сухожилия может стать причиной возникновения боли в бедре.
Основные нервы и кровеносные сосуды
- Седалищный нерв расположен на задней части бедра
- Бедренный нерв – на передней части бедра
- Бедренная артерия – начинается в малом тазу и движется вниз по передней области таза.
Заключение
Знание частей тазобедренного сустава пригодится вам во время процесса эндопротезирования тазобедренного сустава. Это позволит вам грамотно объяснить хирургу-ортопеду или другому специалисту, где у вас болит. Первое время вы можете носить эту статью с собой на прием к врачу или физиотерапевту, чтобы суметь четко объяснить характер и симптомы боли, тогда врач, в свою очередь, сможет поставить правильный диагноз и грамотно спланировать операцию и восстановление после нее.
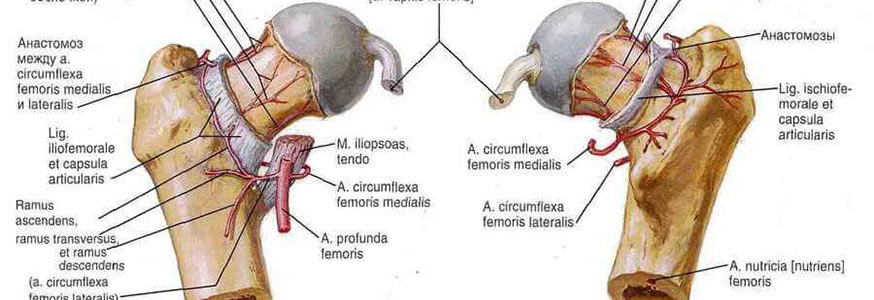
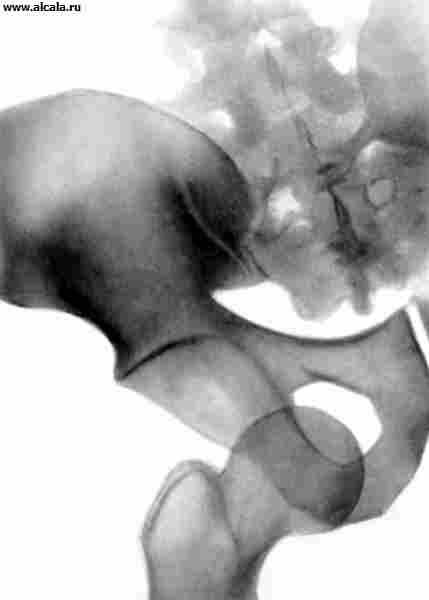
образован вертлужной впадиной тазовой и головкой бедренной костей. По краю вертлужной впадины проходит волокнисто-хрящевая губа, благодаря которой увеличивается конгруэнтность суставных поверхностей. Т. с. укреплен внутрисуставной связкой головки бедренной кисти, а также поперечной связкой вертлужной впадины, охватывающей шейку бедренной кости (рис. 1, 2 ). Снаружи в капсулу вплетаются мощная подвздошно-бедренная, лобково-бедренная и седалищно-бедренная связки. Т. с. - разновидность шаровидного (так называемого чашеобразного) сустава. В нем возможны движения: вокруг фронтальной оси (сгибание и разгибание), вокруг сагиттальной оси (отведение и приведение), вокруг вертикальной оси (наружная и внутренняя ротация).
Кровоснабжение Т. с. осуществляется через артерии, огибающие бедренную кость, ветвями запирательной и (непостоянно) ветвями верхней прободающей, ягодичных и внутренней половой артерий. Отток крови происходит по венам, окружающим бедренную кость, в бедренную вену и через запирательные вены в подвздошную вену. Лимфоотток осуществляется в лимфатические узлы, расположенные вокруг наружных и внутренних подвздошных сосудов. Т. с. иннервируется бедренным, запирательным, седалищным, верхним и нижним ягодичными и половыми нервами.
Методы исследования
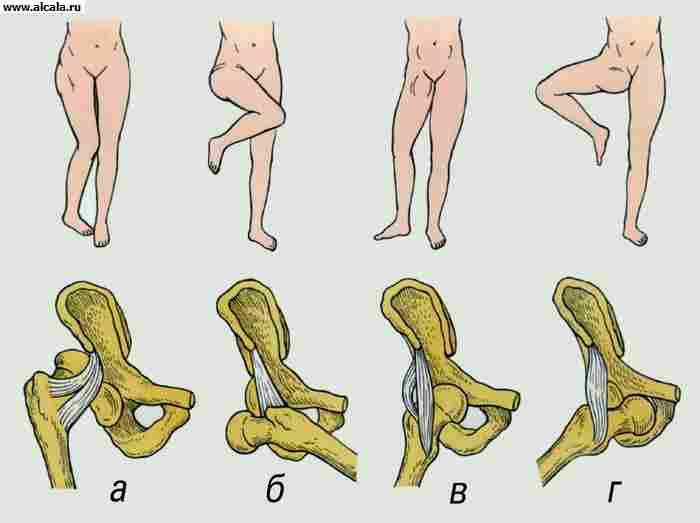
В вертикальном положении проверяют осанку и походку больного, выраженность поясничного лордоза, положение конечностей по отношению к тазу и их длину. Например, при двустороннем врожденном вывихе бедер может наблюдаться компенсаторный гиперлордоз. Определяют наличие симптома Тренделенбурга, который отмечается при нарушении опорности нижней конечности и слабости ягодичных мышц, - в положении стоя на больной ноге и согнутой в тазобедренном и коленном суставах другой таз наклоняется в здоровую сторону и более низко располагается ягодичная складка.
В положении больного на спине устанавливают истинное положение конечности на стороне поражения (при этом необходимо ликвидировать гиперлордоз путем сгибания в тазобедренном и коленном суставах противоположной конечности).
Проверяют объем активных и пассивных движений в тазобедренных суставах. Пальпаторно определяют положение больших вертелов. В норме они расположены симметрично на уровне линии Розера - Нелатона, соединяющей верхнюю переднюю повздошную ости и седалищный бугор. При смещении кверху большого вертела нарушаются также симметричность расположения линий Шемакера (проводятся от большого вертела через верхнюю переднюю подвздошую ость с каждой стороны до пересечения со средней линией живота) и равнобедренность треугольника Брайента. Построение последнего проводится следующим образом: на линию, являющуюся продолжением оси бедра и проходящую по его наружной поверхности через большой вертел, опускается перпендикуляр от верхней передней подвздошной ости; вторая линия соединяет верхнюю переднюю подвздошную ость и верхушку большого вертела. В норме расстояние от верхушки большого вертела до точки пересечения перпендикуляра с линией, являющейся продолжением оси бедра, равно длине опущенного перпендикуляра. У новорожденных помимо измерения длины нижних конечностей и определения объема движений в тазобедренных суставах необходимо проверить глубину и симметричность паховых, бедренных и ягодичных складок.
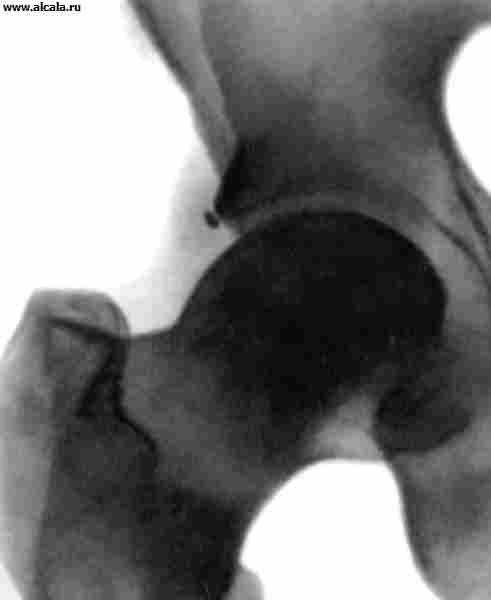
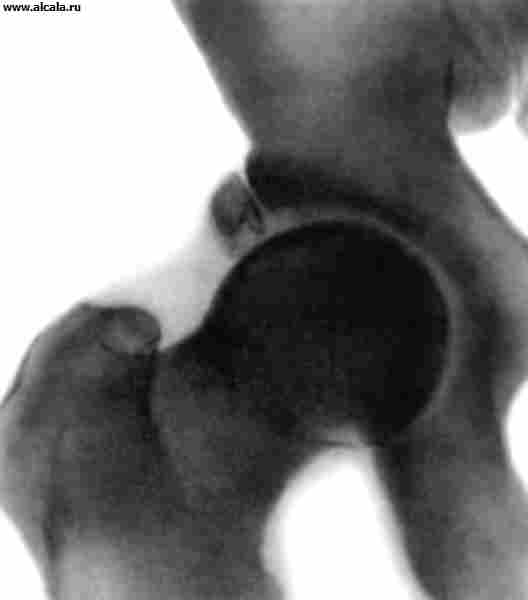
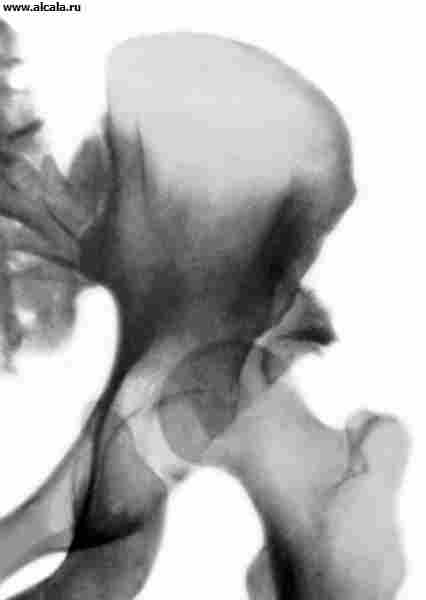
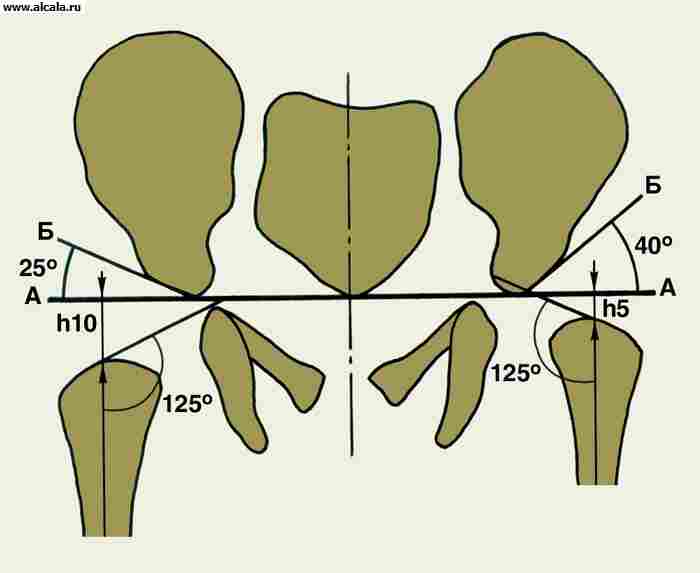
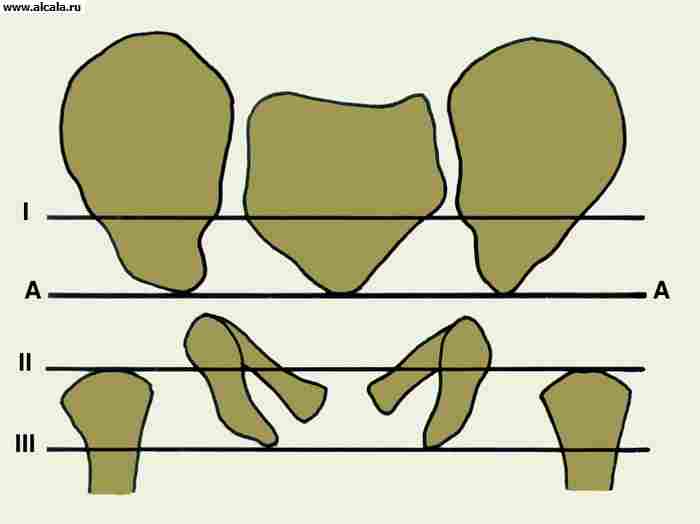
Значительную роль в диагностике поражений Т. с. играет рентгенологическое исследование. В связи с тем, что в формировании Т. с. участвуют кости, имеющие неправильную форму, рентгенологическое проекционное изображение зависит от укладки больного (рис. 3). Правильность укладки проверяется по однотипности контуров запирательных отверстий, симметричности положения крестцовых отверстий, равномерности рентгенологической щели крестцово-подвздошных сочленений и размеров крыльев подвздошных костей. Необходимо учитывать также возрастные особенности, связанные со структурными преобразованиями костей, формирующих тазобедренный сустав.
Головка бедренной кости у новорожденных хрящевая. Ядро окостенения появляется в первом полугодии (к 4-6 месяцам), увеличиваясь примерно в 10 раз к 5-6-летнему возрасту. Рост шейки бедренной кости продолжается до 18-20 лет. На первом году жизни шеечно-диафизарный угол составляет в среднем 140°. Вертлужная впадина образована подвздошной, лобковой и седалищной костями и соединяющим их У-образным хрящом. Полное синостозирование костей в области вертлужной впадины происходит к 14-17 годам.
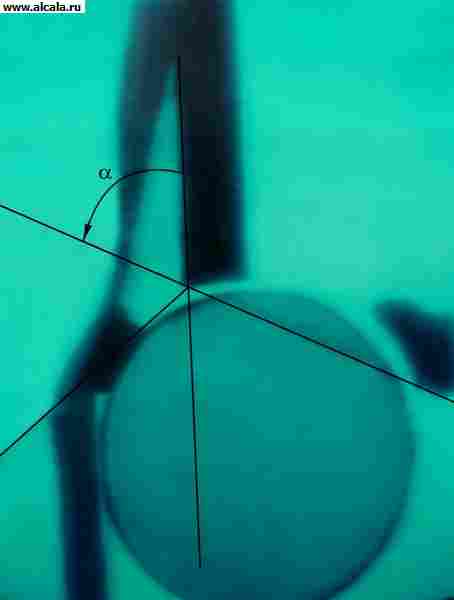
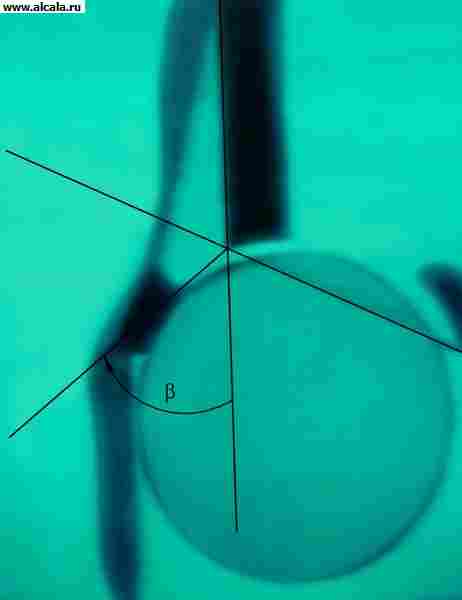
Для определения соотношения элементов Т. с. используются различные ориентиры (рис. 3, 4, 5 ). Так, внутренняя стенка (дно) вертлужной впадины и стенка, ограничивающая полость малого таза в этой области, образуют «фигуру слезы». Головки бедренных костей располагаются в норме на одинаковом расстоянии от «фигуры слезы». Также симметрично проецируется на нижневнутренний квадрант головки бедренной кости «фигура полумесяца», образованная бороздой между задним участком полулунной поверхности и телом подвздошной кости. Вертикальная линия (линия Омбреданна), опущенная из наружной точки верхнего края вертлужной впадины, проходит снаружи от головки бедренной кости или через ее наружный сегмент. Дугообразная линия (линия Шентона) плавно переходит с нижнего контура шейки бедренной кости на верхний край запирательного отверстия. Угол, образованный горизонтальной линией (линией Хильгенрейнера), проведенной через симметричные участки У-образного хряща с обеих сторон, и линией, проходящей через наружную и внутреннюю точки свода вертлужной впадины, не превышает 22-26° (рис. 5). Увеличение угла свидетельствует о скошенности (недоразвитии) крыши вертлужной впадины. Смещение головки бедренной кости по отношению к перечисленным ориентирам указывает на наличие ее подвывиха или вывиха. У взрослых в норме могут встречаться добавочные костные образования Т. с. (рис. 6).
Патология
Пороки развития включают дисплазию Т. с., врожденные варусную и вальгусную деформации шейки бедренной кости.
Дисплазия тазобедренного сустава проявляется недоразвитием вертлужной впадины и проксимального отдела бедра. Среди других ортопедических заболеваний у новорожденных занимает одно из первых мест (от 5 до 16 на 1000 новорожденных). Частота случаев рождения детей с дисплазией Т. с. увеличивается при неблагоприятной наследственности, пожилом возрасте родителей, инфекционном заболевании матери, эндокринопатии, токсикозе беременных, ягодичном предлежании плода. Все большее внимание обращают на тератогенное действие ионизирующего излучения. Возникает дисплазия внутриутробно и является первичной, а смещение головки бедренной кости (подвывих или вывих) наступает вторично, как правило, в постнатальном периоде. С возрастом нарастает число подвывихов и вывихов.
Различают три степени дисплазии Т. с.: предвывих, подвывих и вывих. Наиболее частыми клиническими признаками дисплазии тазобедренного сустава, которые можно выявить в первые месяцы жизни ребенка, являются симптом соскальзывания, или симптом «щелчка», ограничение пассивного отведения бедра на стороне поражения, асимметрия кожных складок на бедрах ребенка, укорочение всей нижней конечности, установка нижней конечности в положение наружной ротации.
У детей старше 1 года при одностороннем вывихе отмечают неустойчивость или хромоту при ходьбе, а при двустороннем - переваливающуюся, так называемую утиную, походку. Классическим признаком сформировавшегося вывиха является положительный симптом Тренделенбурга. Кроме того, при давлении на пяточную кость определяется увеличение подвижности большого вертела в продольном направлении и смещение его вверх. В норме головка бедренной кости пальпируется на уровне пульсации бедренной артерии, при вывихе бедра на этом месте головка не прощупывается.
В диагностике дисплазии Т. с. значительная роль принадлежит рентгенологическому исследованию. Ранними рентгенологическими признаками данной патологии считают повышение скошенности крыши вертлужной впадины, смещение проксимальиого конца бедренной кости кнаружи и кверху относительно вертлужной впадины, позднее появление и гипоплазия ядра окостенения головки бедренной кости.
У детей старше 1 года выделяют 5 степеней дисплазии Т. с.: головка бедренной кости находится латерально, но на уровне впадины (I степень); головка располагается выше горизонтальной линии У-образных хрящей у верхней части вертлужной впадины (II степень); головка находится над козырьком вертлужной впадины, возможно образование неовпадины (III степень); вся головка покрыта тенью крыла подвздошной кости (IV степень); крайне высокое расположение головки бедренной кости у верхней части крыла подвздошной кости (V степень).
У новорожденных и детей до 1 года для определения нарушений развития Т. с. используют также ультразвуковое исследование (ультрасонографию). Основными преимуществами данного метода являются его безвредность для пациента, визуализация мягкотканных структур, формирующих сустав в этом возрасте. С помощью ультрасонографии осуществляют динамическое наблюдение за развитием сустава в процессе роста ребенка и его лечения. На ультрасонограмме определяют степень формирования костной и хрящевой частей крыши вертлужной впадины, расположение лимбуса (хрящевой части вертлужной впадины), а также появление ядер окостенения в головке бедренной кости. Для количественной оценки данных ультрасонографического исследования проводят 3 вспомогательные линии: основную линию параллельно крылу подвздошной кости; линию от нижнего костного края впадины к верхнему; линию от верхнего костного края крыши вертлужной впадины к середине лимбуса. Угол, образованный основной линией и линией костной крыши, характеризует степень развития костной крыши. Угол, образованный основной линией и линией хрящевой крыши, характеризует степень развития хрящевой части крыши вертлужной впадины. В зависимости от ультрасонографической картины Т. с. и соотношения величин указанных углов все суставы разделяются на 4 типа, в каждом из которых выделяются подтипы. Нормально сформированному суставу соответствует тип 1, подтипы А и В (рис. 7, 8 ). Тип 2 А (рис. 9) выявляется у детей в возрасте до 3 месяцев с физиологической задержкой оссификации крыши вертлужной впадины. Тип 2 В (рис. 9, г ) определяется у детей в возрасте после 3 месяцев, развитие сустава у этих детей требует наблюдения ортопеда. Тип 2 С соответствует предвывиху бедра, такие дети нуждаются в лечении, обеспечивающем условия для правильного развития сустава. Тип 3 А (рис. 10) соответствует подвывиху бедра, в этом случае ультрасонографически определяют нормальную структуру хрящевой части крыши вертлужной впадины. При типе 3 В (рис. 11) имеются признаки изменения этой структуры, что является плохим прогностическим признаком. Тип 4 - вывих, головка бедренной кости находится вне вертлужной впадины (рис. 12).
Лечение дисплазии Т. с. начинают с момента выявления патологических изменений. Новорожденным с первых же дней для устранения контрактуры приводящих мышц проводят лечебную гимнастику, заключающуюся в отведении ножек, согнутых в коленных и тазобедренных суставах. Пеленание ножек должно быть свободным. Для удержания их в разведенном положении применяют различные прокладки, подушку и конверт Фрейки. С этой же целью используются отводящие (абдукционные) раздвижные функциональные шины ЦИТО и другие, сохраняющие возможность движений в суставах нижних конечностей (кроме приведения бедер), что способствует формированию крыши вертлужной впадины. Наиболее благоприятный возраст для начала функционального лечения детей от 2-3 недель до 5-6 месяцев. Абдукционную шину снимают в среднем через 4-7 мес. Продолжительность лечения определяется сроками формирования крыши вертлужной впадины. При раннем начале лечения больные с дисплазией или подвывихом становятся на ноги и начинают ходить в те же сроки, что и здоровые дети. Удовлетворительные результаты могут быть достигнуты и при применении абдукционной шины на втором году жизни ребенка.
При вывихе бедра с высоким стоянием головки и резкой контрактурой приводящих мышц (т.е. чаще всего при поздней диагностике) лечение следует начинать сразу с вертикального вытяжения, используя абдукционную шину. Постепенно наращивают груз и увеличивают степень разведения конечностей. Начинать вытяжение следует с небольшого груза (300-500 г) на каждую ногу, ежедневно наращивая его на 100-200 г. Максимальный груз определяется по положению ягодиц (при поднимании их над кроватью). Срок применения вытяжения - от 3 до 12 нед. При раннем начале лечения врожденного вывиха бедра больные становятся на ноги еще в абдукционной шине в возрасте 8-11 месяцев. Ходить начинают или в шине, или после ее снятия, обычно в возрасте 12-15 месяцев. Однако консервативные методы лечения дисплазии Т. с. не всегда эффективны, например в случае интерпозиции капсулы сустава. Оперативные вмешательства при большинстве вывихов производят у детей старше 2 лет. Оперативное лечение показано также при невправимых вывихах уже в возрасте 1-2 лет, а также при осложнениях, которые отмечают после ранее вправленных с помощью консервативных методов вывихов.
Все оперативные вмешательства при врожденном вывихе бедра делят на внутрисуставные и внесуставные. К внутрисуставным операциям относятся передняя капсулотомия по Лудлоффу, открытое вправление без углубления впадины, открытое вправление с углублениями впадины, открытое вправление с корригирующей остеотомией бедра, операция по Скальетти и др. Внесуставными являются реконструктивные операции на основании подвздошной кости, реконструктивные операции на верхнем конце бедренной кости (варизирующие и деторсионно-варизирующие остеотомии), паллитивные операции.
При хорошо сформированной вертлужной впадине и развитой головке бедренной кости возможно простое открытое вправление. Операция эффективна в возрасте 2-4 лет при невыраженной антеторсии шейки бедренной кости. В случае недоразвития Т. с. открытое вправление вывиха сочетается с углублением впадины или формированием ее верхнего края.
При остаточных подвывихах бедра нестабильность Т. с. у детей в возрасте от 3 до 5 лет в 2 / 3 случаев обусловлена нарушением развития проксимального отдела бедренной кости и лишь в 1 / 3 - недоразвитием передневерхнего края вертлужной впадины. К 7-8 годам уже в 50% случаев, а к 10-12-летнему возрасту почти в 100% случаев показано оперативное вмешательство не только на бедренном, но и на тазовом компоненте сустава.
При умеренном недоразвитии вертлужной впадины у детей до 7-8-летнего возраста эффективны полные остеотомии в области основания подвздошной кости. Операция Киари предусматривает после остеотомии смещение головки бедренной кости вместе с вертлужной впадиной кнутри, операция Солтера - разворот впадины кнаружи (в последние годы ей отдается предпочтение). При мелкой впадине применяются двойная остеотомия таза по Поздникину (также в возрасте до 7 лет) и перикапсулярные ацетабулопластики по Пембертону, Коржу и др. (до 8-12 лет). У подростков и взрослых при подвывихах головки бедренной кости удовлетворительные результаты отмечены при корригирующей остеотомии бедра для центрации головки и остеотомии таза по Андрианову (пластика крыши впадины).
При высоком стоянии головки, сформировавшемся неоартрозе оперативное ее вправление с 8-10-летнего возраста мало перспективно Целесообразнее проведение корригирующей подвертельной двойной остеотомии с удлинением по Шанцу - Илизарову - Каплунову, позволяющей создать дополнительную точку опоры, сохранить подвижность в неоартрозе и ликвидировать функциональное укорочение конечности.
Лечебная физкультура применяется на всех этапах как консервативного, так и оперативного лечения врожденного вывиха бедра. Общими задачами использования средств ЛФК являются активизация деятельности основных систем организма и профилактика осложнений, связанных с гипокинезией; улучшение условий кровообращения в суставе и нижних конечностях: восстановление статико-динамических нарушений функции опорно-двигательного аппарата (восстановление подвижности в тазобедренном суставе и укрепление околосуставных мышечных групп). Родители ребенка должны быть проинформированы о необходимости выполнения специальных упражнений многократно в течение дня на протяжении всего курса лечения.
В период фиксации конечностей ребенка различными ортезами или шинами специальные физические упражнения направлены на укрепление отводящих мышц бедра. Детям до 3 лет рекомендуются пассивные и активно-пассивные движения в Т. с. на отведение. В первые месяцы жизни используют рефлекторные упражнения. В более старшем возрасте упражнения выполняются самостоятельно с постепенно возрастающей нагрузкой, например свободное разведение согнутых в коленных суставах ног проводится с дополнительным внешним сопротивлением движению за счет рук методиста или матери, растяжения резинового бинта, которым связывают бедра на уровне коленных суставов. Специальные упражнения делают несколько раз в день в сочетании с легким расслабляющим массажем (поверхностное поглаживание, потряхивание) приводящих мышц бедра. Помимо описанных выше специальных упражнений выполняют дыхательные и общеразвивающие упражнения для пояса верхних конечностей.
После завершения лечения в ортезах или отводящих шинах необходимо провести курс ручного массажа (12-15 процедур) ягодичных мышц и ног. Рекомендуются езда на велосипеде с широко поставленными педалями, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений. Лечебная гимнастика направлена на восстановление функции сустава и повышение его стабильности. Используются свободные упражнения на сгибание, разгибание, отведение, внутреннюю ротацию в Т. с. в положении лежа: Одновременно назначают упражнения для укрепления отводящих мышц бедра. Не следует форсировать обучение ребенка ходьбе. Он встанет и пойдет самостоятельно, когда его нервно-мышечный аппарат будет готов к вертикальной нагрузке.
Основной целью восстановительного лечения после внутрисуставных операций на Т. с. является создание условий для перестройки структурных элементов сустава и его функций. Специальными задачами используемых средств ЛФК являются восстановление подвижности сустава, тренировка околосуставных мышц, постепенная подготовка к выполнению опорной и локомоторной функции.
При оперативных методах лечения врожденного вывиха бедра в послеоперационном периоде (иммобилизация) применяют общеразвивающие дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой, свободные и свободные с отягощением движения в неиммобилизированных суставах.
После прекращения иммобилизации или использования стабильного остеосинтеза при остеотомии бедра или таза физические упражнения направлены на быстрейшее восстановление функции сустава. Для этого выполняются облегченные (активные с самопомощью) движения в тазобедренном суставе, физические упражнения в гидрокинезотерапевтической ванне в сочетании с ручным и подводным массажем. По мере восстановления подвижности в суставе добавляют упражнения, направленные на укрепление околосуставных мышечных групп и электростимуляцию ягодичных мышц. Необходимо помнить, что в результате остеотомии бедра может произойти перемещение точек прикрепления отводящих мышц бедра и наружных ротаторов, что приводит к их функциональной недостаточности. Поэтому большое внимание уделяют специальным физическим упражнениям, направленным на тренировку абдукторов бедра с постепенно возрастающим сопротивлением. Лечебная гимнастика проводится в положении лежа на спине, боку, животе, а также в коленно-кистевом положении (на четвереньках). Осевую нагрузку на ногу увеличивают постепенно при хорошей подвижности, функции ягодичных мышц, восстановлении костной структуры головки бедренной кости.
Варусная деформация шейки бедра (соха vara) проявляется функциональным уменьшением шеечно-диафизарного угла. В основе лежит патологическая перестройка на протяжении шейки бедренной кости или непосредственно в области ростковой зоны. Клинически отмечаются хромота, относительное укорочение нижней конечности, наружная ее ротация и приведение. Симптом Тренделенбурга положительный. Большой вертел смещается выше линии Розера - Нелатина, нарушена симметричность линии Шемакера и равнобедренность треугольника Брайента. Движения в Т. с. ограничены, особенно внутренняя ротация и отведение.
В раннем детском возрасте предпринимаются попытки остановить прогрессирование патологической перестройки в области шейки бедренной кости путем длительной разгрузки сустава в сочетании с лечебной гимнастикой, физиотерапевтическим и санаторно-курортным лечением. Консервативное лечение эффективно лишь при ранней диагностике. У детей старшего возраста и взрослых выполняют корригирующие остеотомии проксимального отдела бедра или операции, направленные на восстановление его опорности.
Врожденная вальгусная деформация (соха valga) характеризуется увеличением шеечно-диафизарного угла, встречается значительно реже. Клинически выявляются более низкое расположение большого вертела, некоторое удлинение конечности. При нарушении функции показана межвертельная варизирующая остеотомия.
Повреждения тазобедренного сустава - ушибы, травматические вывихи бедра, переломы головки и шейки бедренной кости, вертлужной впадины. Ушибы проявляются локальной болезненностью, ограничением подвижности в суставе. Возможны кровотечения в мягкие ткани, межмышечные гематомы Лечение консервативное.
Травматические вывихи бедра возникают обычно в результате непрямой травмы. В зависимости от положения головки бедренной кости по отношению к вертлужной впадине различают задние, передние и центральные вывихи (рис. 13). Помимо болей и ограничения функции сустава обращает на себя внимание вынужденное положение конечности (см. Вывихи). При задних вывихах конечность находится в положении сгибания, приведения и внутренней ротации, при передних - выпрямлена (или слегка согнута), отведена и ротирована кнаружи. Нередко удается пальпировать головку бедренной кости. При центральном вывихе с протрузией головки отмечается западение большого вертела.
На рентгенограммах головка бедренной кости выявляется вне вертлужной впадины. Для задних вывихов характерно увеличение длины рентгенологического изображения шейки бедренной кости (в результате ее внутренней ротации), для передних - увеличение размеров малого вертела, проекционное уменьшение длины шейки и увеличение шеечно-диафизарного угла (признаки наружной ротации бедра). При центральных вывихах различают трещины дна впадины и оскольчатые ее переломы с протрузией головки.
Лечение пострадавших проводится в стационаре. Перед транспортировкой осуществляют иммобилизацию, не изменяя фиксированного положения конечности. При свежих вывихах бедра вправление чаще производят по методу Кохера. Последующая разгрузка сустава осуществляется с помощью скелетного вытяжения с грузом 3-4 кг. Ходить с помощью костылей разрешают через 5-6 нед., нагружать конечность - не ранее чем через 3-4 мес. При трещинах дна вертлужной впадины применяют разгрузочное скелетное вытяжение по оси бедра. При переломах с протрузией головки для ее извлечения прибегают к вытяжению по оси шейки бедра.
В период пребывания больного на скелетном вытяжении после травматического вывиха бедра физические упражнения направлены на профилактику гипостатических осложнений, улучшение кровообращения в конечности. На фоне общеразвивающих упражнений используются свободные движения во всех суставах неповрежденных конечностей и голеностопном суставе травмированной ноги, кратковременные изометрические напряжения мышц бедра, ягодичных мышц на стороне поражения.
После снятия вытяжения разрешается ходьба при помощи костылей с частичной нагрузкой на ногу. Восстановление подвижности сустава проводится параллельно с повышением его стабильности за счет укрепления связочно-мышечного аппарата. Для увеличения подвижности в суставе в исходном положении лежа выполняют свободные движения (сгибание разгибание, отведение, ротация) в тазобедренном суставе без отрыва стопы от постели или кушетки (рис. 14). Для укрепления мышц используются длительные изометрические напряжения ягодичных мышц и мышц бедра, статическое удержание поднятой, отведенной, разогнутой ноги и др. (рис. 15). Не разрешается выполнение движений махового характера и на растяжение связочного аппарата сустава, а также тренировка мышц с осевой нагрузкой на ногу.
При переломовывихах Т. с. лечебная гимнастика направлена на профилактику развития посттравматического коксартроза. Рекомендуется более длительная разгрузка сустава за счет костылей (до 6 мес. после травмы). В дальнейшем при длительной ходьбе и наличии болевого синдрома ходить рекомендуется с дополнительной опорой на трость.
После прекращения иммобилизации показаны физические упражнения в воде с использованием упражнений у бортика бассейна и элементов плавания, подводный и ручной массаж ягодичных мышц и мышц бедра, теплолечение, ультразвук. Лечебная гимнастика проводится в положениях лежа на спине, на боку, животе с применением свободных движений в тазобедренном суставе. Для укрепления мышц бедра применяется исходное положение стоя на здоровой ноге на возвышении. Выполняются удержание поднятой ноги вперед (в сторону, назад) в течение 3-5 с в чередовании со свободными маховыми движениями расслабленной ногой. В дальнейшем при проведении этих упражнений на область голеностопного сустава укрепляют манжету с грузом 250-500 г. В поликлинических условиях необходимо повторять курсы лечения 1-2 раза в год.
Заболевания. Воспалительные изменения в Т. с. преимущественно инфекционного происхождения (см. Коксит), могут протекать с преобладанием экссудативных или пролиферативных процессов. Возможно первичное поражение синовиальной оболочки с последующим вовлечением в процесс головки бедренной кости и вертлужной впадины либо вторичное (первично-костные формы коксита).
Наиболее ранними клиническими проявлениями являются боли в области сустава, ограничение подвижности с формированием миогенной контрактуры, повышение местной температуры. При гнойном и туберкулезном коксите в дальнейшем происходит разрушение костных структур, нередко с вывихом бедра, укорочением конечности и усилением ее порочного положения. Последствием гнойного коксита часто является костный анкилоз в порочном положении конечности. Для туберкулезного коксита более характерен фиброзный анкилоз. При разрушении суставной капсулы формируется абсцесс или флегмона параартикулярных тканей. Возможен переход в хроническую форму с образованием свищей.
Одним из первых рентгенологических признаков является Остеопороз. Наличие очагов деструкции в костных элементах сустава указывает на активный воспалительный процесс. В последующем наблюдается разрушение суставных поверхностей. Важное значение имеет бактериологическое исследование экссудата. Пунктируют сустав спереди в проекции головки бедренной кости или снаружи над большим вертелом.
В остром периоде показана антибактериальная терапия в сочетании с иммобилизацией сустава. К оперативному вмешательству прибегают чаще при остром и гнойном коксите (артротомия с дренированием сустава). При обширных разрушениях проводят резекцию пораженных отделов, обычно головки и шейки бедра (т.е. дренирующая резекция) При исходе в анкилоз Т. с. в порочном положении конечности применяют внесуставные вмешательства (корригирующие остеотомии (Остеотомия)).
Дистрофические процессы в суставе развиваются чаще на фоне дисплазии, последствий травм, воспалительных процессов и обменных нарушений (см. Коксартроз).
Хондроматоз Т. с. встречается редко; проявляется периодической блокировкой и резкой болью. Лечение оперативное - удаление внутрисуставных тел (см. Хондроматоз (Хондроматоз костей и суставов)).
Причины возникновения асептического некроза (см. Некроз кости асептический) головки бедренной кости различны. Проявляется он болями, хромотой, ограниченным движением (см. Пертеса болезнь). При неэффективности консервативного лечения (разгрузка сустава, физиотерапевтические процедуры) прибегают к оперативному вмешательству (корригирующие остеотомии, эндопротезирование, артродез).
Опухоли могут исходить из капсулы сустава (см. Синовиома), хрящевой и костной ткани. В проксимальном отделе бедра наблюдаются остеобластокластома, остеома, хондробластома, хондрома, хондросаркома, остеогенная саркома (см. Суставы, опухоли). Лечение оперативное: резекция с костно-пластическим замещением дефекта или эндопротезированием проксимального отдела бедра, экзартикуляция бедра.
Операции
Для дренирования и ревизии прибегают к артротомии. Остеосинтез или Эндопротезирование осуществляются при медиальных переломах шейки бедренной кисти. С целью улучшения статики проводят корригирующие остеотомии проксимального отдела бедра. Артропластика применяется для восстановления подвижности сустава. С этой целью осуществляются различные варианты эндопротезирования. Для восстановления опорности бедра производится артродез (см. Суставы). При дисплазиях Т. с. помимо корригирующих остеотомий проксимального отдела бедра показаны реконструктивные операции на тазовом компоненте с целью увеличения степени покрытия головки бедра.
См. также Бедро.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, с. 144, М., 1986; Виленский В.Я. Диагностика и функциональное лечение врожденного вывиха бедра, М., 1971, библиогр.; Волков М.В., Тер-Егиазаров Г.М. и Юкина Г.П. Врожденный вывих бедра, М., 1972; Каплан А.В. Повреждения костей и суставов, с. 355, 359, М., 1979; Консервативное лечение детей с заболеваниями опорно-двигательного аппарата., под ред. Е.С. Тихоненкова, с. 73, Л., 1977; Корж А.А. и др. Диспластический коксартроз, М., 1986; Маркс В.О. Ортопедическая диагностика, с. 355, Минск, 1978; Мирзоева И.И., Гончарова М.Н. и Тихоненков Е.С. Оперативное лечение врожденного вывиха бедра у детей, Л., 1976; Ортопедо-травматологическая помощь детям, под ред. В.Л. Андрианова, с. 39, 44, Л., 1982; Патология тазобедренного сустава, под ред. В.Л. Андрианова, с. 4, Л., 1983; Школьников Л.Г., Селиванов В.П. и Цодыкс В.М. Повреждения таза и тазовых органов, М., 1966.






![]()


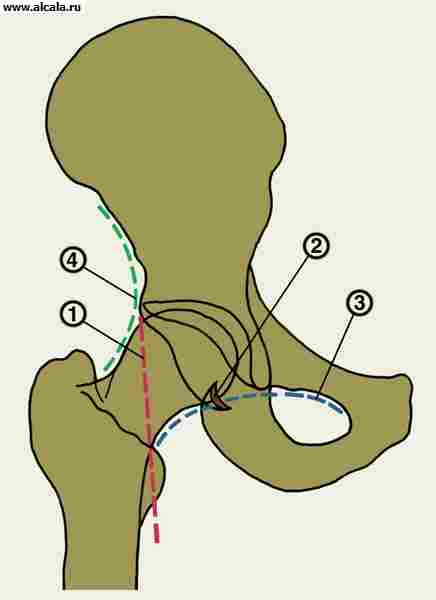














образован вертлужной впадиной и головкой бедренной кости. Обе суставные поверхности покрыты хрящом. Вертлужная впадина является частью Таза, находится на месте слияния подвздошной, седалищной и лобковой костей. Суставная сумка идет по краю суставной впадины, переходит на бедренную кость и прикрепляется над ее вертелами, поэтому большая часть шейки бедренной кости расположена в полости тазобедренного сустава. Суставная сумка весьма прочная, в нее вплетаются укрепляющие связки. Т. с. относится к многоосным суставам - возможно сгибание и разгибание, приведение и отведение, вращение бедра кнаружи и кнутри. Кровоснабжается он из регионарных сосудов.
Первую помощь оказывают при различных по тяжести повреждениях тазобедренного сустава. Так, при Ушибах области Т. с. отмечается боль, обычно слабо выражены припухлость и кровоизлияние, движения в суставе не ограничены. В этом случае достаточно приложить холод и до стихания боли разгрузить сустав. При небольших поверхностных ранах в области сустава накладывают стерильную давящую повязку. Внутрисуставные переломы и вывихи тазобедренного сустава относятся к тяжелым повреждениям. В отличие от ушиба при переломах костей, образующих Т. с., нога находится в вынужденном положении, например развернута кнаружи, пострадавший не может поднять поврежденную ногу, при попытке движений боль усиливается. При некоторых переломах шейки бедренной кости (например, вколоченных) припухлость в области Т. с. выражена незначительно, иногда пострадавшие могут даже самостоятельно передвигаться. При переломах вертельной области припухлость и кровоизлияние более обширны и распространяются на верхнюю треть бедра. В связи с тем, что окончательно установить диагноз можно только после специального обследования, а внешние проявления обширного ушиба области Т. с. и переломов очень схожи, объем первой помощи должен быть как при переломе. Очень важно хорошо обездвижить тазобедренный сустав перед транспортировкой пострадавшего в больницу. Лучше для этого использовать шину Дитерихса (см. рис. 4 к статье Бедро), а при ее отсутствии - импровизированные шины достаточно большой длины.
Вывихи в тазобедренном суставе встречаются сравнительно редко. Как правило, они возникают при тяжелой механической травме, напр. в результате автодорожного происшествия или падения с высоты. Головка бедренной кости, смещаясь, разрывает суставную сумку с укрепляющими ее связками и находится в околосуставных тканях. Нога находится в вынужденном положении (рис. ), движения в Т. с. невозможны, сразу после травмы появляется сильная боль. При оказании первой помощи не следует пытаться «исправить» положение ноги. Пострадавшего срочно нужно доставить в больницу для обследования и вправления вывиха. Обездвижение поврежденного сустава осуществляют в том положении, в котором он находится после вывиха. Следует избегать при этом лишних движений, т.к. они усиливают боль и могут вызвать дополнительную травму, напр. повреждение седалищного нерва.
При открытых повреждениях области Т. с. на рану накладывают стерильную повязку. На небольшие раны накладывают давящую повязку, при более обширных повреждениях мягких тканей сустав обездвиживают как при переломе.
Шинирование - см. Бедро.
Повязки, используемые при оказании первой помощи в связи с повреждениями области Т. с., чаще бинтовые, реже применяют сетчатый бинт. При небольших ранах можно наложить лейкопластырную повязку. В зависимости от того, какую закрывают область, может быть применена односторонняя (правая, левая) или двусторонняя колосовидная повязка таза, а также - передняя, закрывающая паховую область, наружная (боковая), закрывающая область большого вертела, задняя, закрывающая область ягодиц. При наложении правосторонней передней (паховой) колосовидной повязки таза делается первый тур бинта вокруг туловища на уровне пупка, ведя бинт слева направо, проводят следующий тур косо сзади наперед по боковой, а затем по передней поверхности правого бедра на заднюю его полуокружность и поворачивают косо вверх и кнутри, пересекая в паховой области предыдущий тур бинта. Далее бинт ведут над костями таза с левой стороны, а оттуда направляют на заднюю полуокружность туловища и вновь на область паха, повторяя предыдущие туры бинта и перекрывая их на 2 / 3 поперечника. Заканчивают повязку циркулярными турами бинта вокруг туловища. Последующие туры бинта могут быть восходящими (каждый следующий тур выше предыдущего) или нисходящими. При наложении аналогичной повязки на область левого паха ход бинта тоже идет слева направо, но после первых закрепляющих туров вокруг туловища он направляется косо сзади на переднюю поверхность не правого, а левого бедра, обходит его заднюю поверхность и далее идет по бедру косо вверх, перекрещиваясь с предыдущим туром, огибает туловище сзади и снова направляется на переднюю поверхность левого бедра, повторяя предыдущие туры и прикрывая каждый из них на 2 / 3 его ширины. Заканчивают наложение повязки также круговыми турами бинта вокруг туловища. Для большей прочности каждый восьмиобразный тур бинта (колос) можно закреплять одним циркулярным туром.
При необходимости закрыть бинтовой повязкой Т. с. со всех сторон используется несколько иной вариант колосовидной повязки - колосовидная повязка бедра, которую начинают круговым ходом не на туловище, а примерно на средней трети бедра. По способу наложения она похожа на колосовидную повязку плеча, т. е., закрепив повязку на бедре, бинт ведут по наружной поверхности Т. с. к пояснице, делают закрепляющий циркулярный тур вокруг туловища и продолжают бинтование так же, как при наложении колосовидной повязки таза, постепенно перекрывая предыдущие туры.
В экстренных случаях или при отсутствии иного перевязочного материала можно использовать косыночные повязки на область Т. с. Для этого используют две косынки. Одну серединой помещают над поврежденным участком тканей, концы ее оборачивают вокруг бедра и завязывают, а третий конец (верхушку) подводят под пояс, образованный из другой косынки, отгибают назад и скрепляют булавкой. При отсутствии второй косынки можно использовать ремень.
Анатомия
Тазобедренный сустав - сфероидальное сочленение, образованное круглой головкой бедренной кости и чашеобразной вертлужной впадиной. Вертлужная впадина образуется слиянием трех костей: подвздошной, седалищной и лобковой. По краю вертлужная впадина окружена углубляющей ее волокнисто-хрящевой складкой - губой, которая уменьшает диаметр выхода из впадины, образуя хрящевой ободок, охватывающий головку бедра. Нижняя часть губы разомкнута и образует вертлужную вырезку, которая перекрывается поперечной связкой, превращая вырезку в отверстие, через которое в сустав проходят кровеносные сосуды.
Суставная капсула крепкая, плотная, прикрепляется проксимально к краю впадины, к губе и поперечной связке. Дистально капсула окружает шейку бедра и впереди прикрепляется к межвертельной линии, а сзади - к шейке бедренной кости.
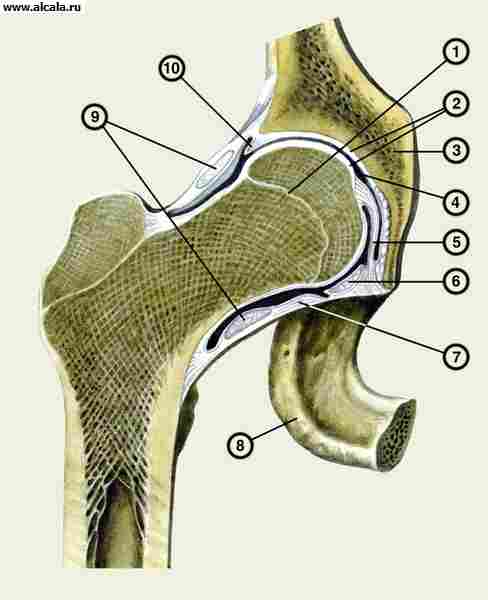
Тазобедренный сустав фиксируется рядом связок (рис.24).
Рис. 24. Тазобедренный сустав (вид спереди): связочный аппарат
Подвздошно-бедренная связка, пересекая переднюю поверхность капсулы, тянется от передней нижней ости подвздошной кости к передней поверхности основания шейки бедра и межвертельной линии. При выпрямленном туловище связка препятствует повороту таза назад вокруг головки бедренной кости, сильно вдавливая бедренную головку во впадину.
Лобково-бедренная и седалищно-бедренная связки охватывают тазобедренный сустав соответственно по медиально-нижней и задней поверхности, ограничивая отведение, вращение и приведение бедра. Лобково-бедренная связка тянется от лонной кости книзу, к малому вертелу, и вплетается в суставную капсулу. Седалищно-бедренная связка начинается сзади сустава от хрящевого ободка вертлужной впадины в области седалищной кости, идет латерально и кверху, сливаясь с круговыми волокнами капсулы у внутренней поверхности большого вертела.
Круглая связка бедра является внутрикапсулярной связкой, которая проходит от головки бедра к нижней части суставной впадины. Она представляет собой канал, по которому в головку бедренной кости проходят кровеносные сосуды.
Синовиальная оболочка выстилает глубокую поверхность суставной капсулы и окружает круглую связку в виде влагалища.
В области тазобедренного сустава располагается ряд синовиальных сумок: подвздошно-гребешковая, вертельная, седалищно-ягодичная (рис.25).
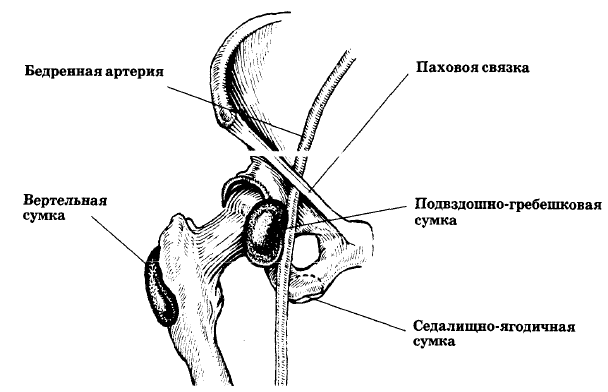
Рис. 25. Тазобедренный сустав (вид спереди): расположение слизистых сумок
Подвздошно-гребешковая сумка лежит между задней поверхностью подвздошнопоясничной мышцы и передней поверхностью сустава в промежутке между подвздошнобедренной и лобково-бедренной связками.
В норме она сообщается с полостью сустава в 15% случаев.
Вертельная сумка расположена между большой ягодичной мышцей и заднебоковой поверхностью большого вертела. Сумка отделяет глубокую поверхность большой ягодичной мышцы от седалищного бугра и от наружной широкой мышцы бедра.
Седалищно-ягодичная сумка лежит на седалищном бугре.
- Костные ориентиры
Гребень подвздошной кости спереди оканчивается передней верхней остью, а сзади - задней верхней остью. Седалищный бугор лежит под ягодичной мышцей и легко пальпируется при согнутом бедре. Большой вертел расположен ниже подвздошного гребня на расстоянии, равном ширине ладони, на полпути, лежащем между седалищным бугром и передней верхней остью.
Особенности диагностики
Тазобедренный сустав - это наиболее глубоко расположенный под мягкими тканями сустав, поэтому экссудативные изменения, припухлость и болезненность при пальпации удается выявить в исключительно редких случаях. Иногда информативна глубокая пальпация над серединой паховой связки и несколько дистальнее ее. В основном же при диагностике поражений тазобедренного сустава приходится ориентироваться на жалобы, болезненность и ограничение подвижности при пассивных движениях, рентгенологические данные. Типичными являются жалобы на боль при ходьбе, нередко и в покое, в ягодичной и паховой областях, а также в проксимальном отделе нижней конечности по ходу бедренной кости. Подвижность в тазобедренном суставе исследуется в положении больного лежа на жесткой кушетке. Разгибание в суставе выполняют в положении больного на боку, все остальные виды движений - на спине. Угол сгибания, равный в норме 115°, определяют, максимально притягивая согнутую в коленном суставе конечность к животу. При этом необходимо следить, чтобы таз не принимал участия в сгибании. Разгибание бедра (20°) проверяют при оттягивании выпрямленной ноги кзади, неподвижном тазе и позвоночнике. Амплитуду отведения и приведения (соответственно 45° и 40°) определяют также при разогнутой конечности, одной рукой охватив лодыжку и двигая ногу в соответствующем направлении, а второй - фиксируя таз надавливанием на гребень противоположной подвздошной кости. Целесообразно также производить отведение при согнутых на 90" тазобедренном и коленном суставах. Одним из наиболее ранних признаков поражения тазобедренного сустава являются ограничение и болезненность ротационных движений, которые выполняются конечностью, согнутой на 90° в тазобедренном и коленном суставах. Вариант этого исследования - ротация при умеренном надавливании на коленный сустав по направлению к тазобедренному. У здоровых лиц угол внутреннего и наружного вращении составляет 45°. Следует также помнить о необходимости сравнительного измерения истинной длины конечностей (от передней верхней ости подвздошной кости до медиальной лодыжки). Если она с обеих сторон одинакова, а различается только видимая длина ног (от пупка до медиальной лодыжки), то это может быть связано с перекосом таза, обусловленным в ряде случаев другими причинами (например, изменениями в позвоночнике).
При ревматоидном артрите тазобедренный сустав обычно безболезненный или слегка болезненный до тех пор, пока весь хрящ, несущий нагрузки, не будет разрушен. В данном случае боль прежде всего будет связана с механическим повреждением, что характеризует позднюю стадию процесса. При нарушении конгруэнтности суставных поверхностей трение головки бедренной кости о вертлужную впадину при ходьбе часто производит громкий, слышимый на расстоянии характерный скрип. Аналогичная ситуация наблюдается при вовлечении в процесс тазобедренного сустава при псориатическом артрите, болезни Бехтерева, синдроме Рейтера и других видах артрита.
Вместе с тем в ряде случаев боль и ограничение движений в суставе опережают выраженные нарушения анатомических взаимоотношений между головкой бедренной кости и вертлужной впадиной. Эти проявления могут быть обусловлены асептическим некрозом головки бедренной кости, остеофитами при остеоартрозе, а при анкилозирующем спондилоартрите - оссификацией капсулы. Вышеназванные причины могут быть диагностированы клинически и подтверждены при рентгенологическом исследовании.
Однако в области тазобедренного сустава есть места, где могут возникать болевые ощущения, не связанные с самим суставом. Это область большого вертела, где источником боли могут быть поражение сумок больших вертелов или энтезопатии, седалищная бугристость, зона иннервации латерального кожного нерва бедра.
- Область большого вертела
Зачастую невозможно дифференцировать боль, возникающую в сумке большого вертела, с болью, возникающей в местах прикрепления мышц и сухожилий к большому вертелу (энтезопатии). Это область прикрепления мощного фиброзного пласта, ягодичной фасции к верхушке большого вертела. Место прикрепления средней ягодичной мышцы также тесно связано с фасцией в этой области. Латеральней и ниже располагается место прикрепления большой ягодичной мышцы и лежащей под ней сумки. Где бы ни локализовался источник боли, метод, используемый для ее купирования, один.
Боль в области большого вертела наблюдается при различных видах полиартрита (чаще ревматоидном, анкилозирующем спондилоартрите), а также при синдроме "щелкающего бедра", который возникает после сложного (комбинированного) движения в тазобедренном суставе. Больной обнаруживает, что при одновременном приведении и сгибании бедра в области сустава возникает щелкающий звук, обусловленный прохождением подвздошно-бедренной связки над верхушкой большого вертела. Это может раздражать подлежащие структуры и впоследствии являться постоянным источником боли при ходьбе, которую больной пытается облегчить дальнейшим щелканьем.
Седалищная бугристость пальпируется глубоко с медиальной стороны ягодиц. Она несет всю тяжесть тела в сидячем положении. Хотя седалищная бугристость хорошо окутана подкожной жировой клетчаткой, защищена слизистой сумкой и прикрепляющимися здесь мышцами, она иногда становится болезненной. Это может быть связано с воспалением седалищно-ягодичной сумки или энтезопатиями при анкилозирующем спондилоартрите и других серонегативных артритах. В ряде случаев очевидной причины боли найти не удается,
- Невралгия латерального кожного нерва бедра (болезнь Рота-Бернгардта )
Болезнь Рота-Бернгардта - это нейропатия, возникающая вследствие ущемления латерального кожного нерва бедра в месте его прохождения через глубокую фасцию приблизительно на 10 см ниже и медиальней передней верхней ости гребня подвздошной кости. Нерв обеспечивает кожную чувствительность передней и боковой поверхности середины бедра. Он не имеет двигательной ветви. В типичном случае есть четко очерченная овальная область ослабления или потери болевой чувствительности при булавочном уколе на переднебоковой поверхности бедра. Есть также тактильные и тепловые парестезии в области иннервации нерва. Больные обычно точно определяют эти ощущения на коже. Описанная симптоматика контрастирует с болью, ощущаемой в середине передне-боковой поверхности бедра, которая связана с повреждениями в позвоночнике (I - III поясничные позвонки). Они не могут быть точно определены больным.
Диагноз подтверждается путем выявления локальной болезненности в месте выхода нерва из глубоко лежащих тканей через плотную фасцию верхней части бедра, обычно на 10 см ниже передней верхней ости подвздошной кости. Эту точку можно определить путем тщательной пальпации или с помощью легкого постукивания молоточком.
Болезнь Рота-Бернгардта необходимо дифференцировать с начальными проявлениями опоясывающего лишая в области передней поверхности бедра, поскольку боль тоже поверхностна и может быть довольно точно локализована. Есть и другие источники боли в этой области. Так, боль, связанная с поражением тазобедренного сустава, уточняется путем тщательного исследования объема движений в нем, особенно ротации, отведения и ротации в согнутом положении тазобедренного сустава. Также следует помнить, что боль в этой зоне может быть при болезни Педжета, костных повреждениях в бедре и костях таза.
Техника инъекционной терапии
Показаний к проведению инъекций в тазобедренный сустав почти нет. Это обуславливается следующими причинами.
Во-первых, появление значительной болезненности в тазобедренном суставе при движениях на фоне ревматоидного артрита, болезни Бехтерева, псориатического артрита, болезни Рейтера, других реактивных артритов, как правило, свидетельствует о наличии поздних стадий поражения, когда внутрисуставные инъекции ПГКС уже вряд ли могут помочь. В этих случаях следует думать о необходимости протезирования сустава. Инъекционная терапия при асептическом некрозе головки бедренной кости не только нецелесообразна, но может нанести вред. При преимущественно дегенеративно-дистрофических поражениях (деформирующий остеоартроз, оссификация капсулы) дополнительная травматизация сустава также способна усугубить течение патологического процесса.
Во-вторых, уменьшение интенсивности боли после внутрисуставного введения ПГКС в большей мере связано с проявлением системного действия препарата и сравнимо с эффективностью внутримышечного введения.
В-третьих, для проникновения в сустав необходимы длинные иглы и правильное определение направления иглы во время введения. Сложность последнего обусловлена тем, что невозможно пропальпировать пространство между двумя сочленяющимися костями, как это можно сделать при инъекции в коленный или лучезапястный суставы. Более того, часто невозможно убедиться в том, что игла проникла в сустав. Аспирировать жидкость из тазобедренного сустава сложно даже опытному специалисту, использующему рентгенологический контроль, за исключением случаев, когда суставная капсула растянута хроническим синовитом в течение длительного времени. Как и для других суставов, попытка аспирации синовиальной жидкости может быть безуспешной в связи с ее повышенной вязкостью или блокировкой иглы плотными частичками.
Кроме того, нередко трудно исключить вторичный гнойный артрит. Однако могут возникнуть обстоятельства, при которых необходимо пропунктировать сустав именно в целях исключения инфекционного артрита. Техника аспирации жидкости из сустава такая же, как и техника внутрисуставного введения.
У больного, лежащего на спине со слегка согнутым и ротированным внутрь тазобедренным суставом, отмечают положение передней верхней ости подвздошной кости, лонного бугорка и большого вертела. Затем с помощью пальпации находят бедренную артерию и отмечают ее положение. Все инъекции и пункции в целях аспирации следует проводить латеральней артерии. При переднем доступе кожу и нижележащие ткани обезболивают и аспирационную иглу или троакар, соблюдая полную асептику, вводят латеральней артерии, на 2 см ниже паховой связки. Если игла упирается в кость и нет жидкости, то ее частично извлекают и вводят повторно, направляя латеральней шейки бедра, ориентируясь на положение большого вертела. При боковом доступе следует проколоть кожу более латерально, на уровне нижнего края большого вертела, и направить иглу внутрь, медиально и вверх вдоль линии шейки бедра. Иглу вводят до тех пор, пока она коснется кости, затем немного извлекают назад и повторно вводят под меньшим углом наклона до тех пор, пока она не пройдет через капсулу и синовиальную мембрану.
- Область большого вертела
Больного укладывают на кушетку или стол на бок, лицом к врачу, больное бедро находится сверху и согнуто. Вторая нога выпрямлена в тазобедренном суставе. Следует пропальпировать возвышение большого вертела, найти точки максимальной болезненности и отметить их. В шприц объемом 10 мл набирают смесь, состоящую из 1 % раствора лидокаина и 1 мл метипреда или дипроспана. Используют иглу длиной не менее чем 5 см. После обработки кожи антисептиком вводят в обозначенную точку иглу и продвигают до тех пор, пока кончик ее не достигнет верхушки большого вертела. Если игла уперлась в кость, то необходимо ее несколько извлечь и снова продвинуть под большим углом к горизонтали. Цель - достичь места прикрепления ягодичной фасции. Вся область широко инфильтрируется смесью местного анестетика и ПГКС. Процедуру выполняют аналогичным образом, если боль локализуется в месте прикрепления большой ягодичной мышцы ниже заднелатерального края большого вертела.
- Область седалищной бугристости
Проведение инъекции в область седалищной бугристости такое же, как и в область большого вертела [рис.26). После тщательной пальпации определяют точку максимальной болевой чувствительности и эту область инфильтрируют лекарственной смесью.

Рис. 26. Инъекция в область седалищной бугристости
Для выполнения этой манипуляции больной должен лечь на кушетку на бок, лицом в противоположную от врача сторону. В шприц набирают 10 мл лидокаина и 1 мл ПГКС и с помощью длинной иглы широко инфильтрируют область болевой чувствительности.
- Невралгия латерального кожного нерва бедра (болезнь Рота-Бернгардта)
После определения точки выхода нерва через фасцию в верхней части бедра проводятся инфильтрацию этой области смесью, состоящей из 5 мл местного анестетика и 0,5 мл ПГКС.
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. По краю впадины располагается вертлужная губа — волокнисто-хрящевое образование. Она увеличивает глубину впадины на 30%, но главная ее функция состоит в равномерной смазке суставного хряща головки бедренной кости синовиальной жидкостью (суставной). Создавая присасывающий эффект, она укрепляет тазобедренный сустав.
Внутри вертлужной впадины находится головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют "шейкой бедра", но это жаргонизм. Несколько ниже шейки бедра находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы.
Вокруг сустава есть суставная капсула, которая содержит связки, укрепляющие тазобедренный сустав. С одной стороны эти мощные связки прикрепляются одним концом к тазовой, а другим концом - к бедренной кости. Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины. Не исключено, что эта связка тоже добавляет прочности тазобедренному суставу, ограничивая наружное вращение бедра. Той же цели служит и капсула тазобедренного сустава, которая натягивается при наружном вращении и разгибании бедра.
Тазобедренный сустав прикрыт мышцами ягодичной области сзади и мышцами передней группы бедра спереди. Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
Кость может жить только тогда, когда к ней поступает кровь. Кровоснабжение головки бедренной кости осуществляется тремя основными путями:
1. Сосуды, идущие к кости через капсулу сустава
2. Сосуды, идущие внутри самой кости
3. Сосуд, проходящий внутри связки головки бедренной кости. Этот сосуд хорошо работает у молодых пациентов, но в зрелом возрасте этот кровеносный сосуд обычно истончается и закрывается.
Мышцы, двигающие ногу в тазобедренном суставе, крепятся к костным выступам тазовых костей и верхнего конца бедренных костей.
Причины болей в области тазобедренного сустава
Установить причину боли в области тазобедренного сустава бывает подчас затруднительно, поскольку она может быть вызвана не только местным повреждением или заболеванием, но и патологическим процессом в брюшной полости, в поясничном отделе позвоночника или в половых органах.
!!! Часто боль в тазобедренном суставе отдает в коленный сустав.
Принципиально причины болей в области тазобедренного сустава можно разделить на четыре группы:
1) травмы в области тазобедренного сустава и их последствия:
ушибы таза, тазобедренного сустава и верхней части бедра (включая синдром Morel-Lavallée, оссифицирующий миозит);
разрывы вертлужной губы;
растяжения, частичные и полные разрывы мышц и отрывные переломы, включая хамстринг-синдром;
усталостные переломы (стресс-переломы) тазовой кости, бедренной кости, особенно опасны стресс-переломы шейки бедренной кости;
повреждения связок и капсулы сустава;
APS-синдром или АРС-синдром;
переломы шейки бедренной кости;
переломы таза;
переломы в области вертелов бедренной кости;
вывихи бедренной кости.
2) заболевания и индивидуальные особенности строения тазобедренного сустава, его связок, окружающих мышц:
щелкающее бедро;
свободные внутрисуставные тела тазобедренного сустава и хондроматоз тазобедренного сустава;
импинджмент-синдром (синдромом бедренно-вертлужного соударения);
артроз тазобедренного сустава (синонимы: остеоартроз, коксартроз, остеоартрит);
вертельный бурсит (трохантерит), седалищный бурсит, подвздошно-гребешковый бурсит;
проксимальный синдром подвздошно-большеберцового тракта;
синдром грушевидной мышцы;
тендиниты и теносиновиты;
остеонекроз головки бедренной кости (аваскулярный некроз, асептический некроз);
транзиентный остеопороз;
3) заболевания и травмы других органов и систем, которые проявляются отдающей (иррадиирующей) болью в тазобедренный сустав:
невралгия латерального кожного нерва бедра (частая причина боли в области тазобедренного сустава у беременных, больных сахарным диабетом);
неврологические заболевания позвоночника;
спортивная пубалгия;
диспластический коксартроз.
артриты (ревматическая полимиалгия, подагра, ревматоидный артрит, системная красная волчанка, артрит при воспалительных заболеваниях кишечника - болезни Крона);
Анкилозирующий спондиллоартрит;
псориатический артрит;
артропатия Шарко (Charcot);
фибромиалгия;
лейкемия;
болезнь Педжета;
инфекционные заболевания тазобедренного сустава (болезнь Лайма, синдром Рейтера, туберкулез и др.).
Существуют и другие причины болей, которые трудно классифицировать (токсический синовит, первичные и вторичные онкологические поражения, остеомаляция, остеомиелит и др.)
Многие из этих причин взаимосвязаны: например, остеартрит тазобедренного сустава может быть следствием хронической травматизации, артрит может носить посттравматический характер и т.д., так что приведенная классификация в некоторой степени условна и помимо простого информирования призывает обратиться к специалисту для выяснения точной причины болей в области тазобедренного сустава и лечения.
Типичные черты, характерные для суставных болей
В самом начале развития заболеваний суставы болят непостоянно и незначительно. Так что человек, в это время, на них не обращает внимания и быстро забывает. А вспоминает только тогда, когда отвечает на вопросы врача и, как правило, если выясняется, что боли в суставах начались 3-4, а то и 5 лет назад, то можно уже говорить о том, что болезнь медленно, но верно уже достаточно близко подобралась к вам. Не случайно говорят, например, о деформирующем артрозе, что он «подкрадывается» незаметно. Если в этот «подкрадывающийся» период начать правильное профилактическое лечение, то развитие заболевания можно остановить.
Боли в тазобедренных суставах имеют типичные черты:
1. Механические боли — возникают при нагрузке на сустав. Они беспокоят больше к вечеру и, как правило, проходят или стихают после ночного отдыха.
2. Стартовые боли — появляются в начале движения, при вставании, при начале ходьбы, при любой нагрузке на больной сустав. Затем эти боли исчезают. Часто люди говорят: «Вот пройду 10-50-10 0 метров и боль уходит»
3. Ночные боли. В самом названии указано время их возникновения. Как правило, они носят тупой, ноющий характер и утром при ходьбе исчезают.
4. Отраженные боли. Иногда паталогические процессы могут протекать в позвоночнике, а боли могут быть в тазобедренном и коленном суставах, и даже в стопе, но не в самом позвоночнике. При заболевании тазобедренного сустава очень часто лечение проводят коленного сустава, так как болит именно колено, а не тазобедренный сустав. Все эти боли называются отраженными болями.
В каком случае следует обращаться к врачу
При сильной, постоянной или длительно сохраняющейся боли, видимой деформации сустава, покраснении бедра и его нагревании, изменении цвета ноги ниже бедра и нарушении чувствительности, а также при подозрении на травму необходимо срочно обратиться к врачу. Когда вы говорите о бедре и ваш врач произносит это же слово, возможно, вы говорите о разных вещах. Большинство людей, говоря о боли в бедре, имеют в виду боль в верхней части бедра или ягодиц, там, где находятся округлые места женской фигуры. Что касается врача, то это означает боль в паховой области -- в месте расположения самого тазобедренного сустава.
Как уже говорилось, происхождение боли в области бедра бывает трудно определить. Вы можете ощущать боль внутри сустава. Боль отмечается в мягких тканях в области сустава -- например, в сумке. (Сумка представляет собой мешочек, заполненный жидкостью. Она окутывает ту часть бедренной кости, которая располагается ближе к поверхности тела. Если происходит воспаление сумки, то говорят о развитии бурсита.) В области бедренной кости также находятся сухожилия. Они соединяют бедро с другими костями конечности и позвоночником, В сухожилиях также может возникать воспалительный процесс (часто после травмы). Такое состояние называется тендинитом. Боль, которую вы ощущаете в бедре, может появляться в другом месте. Возможны боли вследствие иррадиации. Это значит, что вы ощущаете боль в бедре, а источник ее располагается в другом месте, например в позвоночнике. Причиной боли в бедре бывают слишком мягкий матрац или неудобная обувь.
Часто, особенно у людей в возрасте, боль в области тазобедренного сустава является следствием артритов. Обычно это остеоартрит -- болезнь так называемых "изношенных" суставов. Данный вид артрита встречается почти у всех людей в процессе старения. Остеоартрит тазобедренного сустава особенно часто беспокоит людей, перенесших в прошлом переломы бедра или таза.
Возможно также поражение сустава (хотя значительно реже) вследствие ревматоидного артрита. Это заболевание связано с потенциальной угрозой потери трудоспособности. Оно начинается обычно в молодом возрасте.
Иногда причина кроется в дефектах скелета. Боли могут возникать, например, при искривлении позвоночника или когда одна из нижних конечностей становится короче другой.
Хотя избыточный вес не относится к категории дефектов строения тела, тазобедренный сустав отреагирует на это. Лишние килограммы могут вызывать боли в бедре независимо от других нарушений.
При возникновении боли в тазобедренном суставе вам может понадобиться помощь таких специалистов:
- Ревматолог.
- Травматолог или ортопед.
- Физиотерапевт.
- Невролог
Боль в тазобедренном суставе — заболевание сустава или заболевание позвоночника?
Этот вопрос необходимо решить врачу, когда пациент предъявляет жалобы на боли по всей спине, пояснице, ягодичной области, паховой области. Ведь от картины заболевания зависит обследование, диагноз и назначение лечения.
Боли в области тазобедренного сустава могут возникать из-за поражения непосредственно самого тазобедренного сустава или из-за поражения окружающих мягких тканей.
Самые распространённые заболевания, дающие боль в тазобедренном суставе - это коксартроз (артроз тазобедренного сустава) и межпозвонковая грыжа.
При артрозе тазобедренных суставов ранним и самым чувствительным признаком заболевания является ограничение внутреннего поворота при согнутом тазобедренном суставе и боль в бедре. Как правило, боль идет от верхней части бедра и отдает в колено, что особенно чувствуется при ходьбе. Часто усиливается при стоянии на одной ноге (на пораженной стороне).
При воспалении тазобедренного сустава болит обычно его задняя и боковая поверхность. Частое м
есто расположения болевых ощущений - паховая область
(проекция суставной щели). Позднее может присоединиться хруст и тугоподвижность сустава.
Боль в области тазобедренного сустава имеет тенденцию резко усиливаться при движении, кожа над суставом может быть отечная, с признаками воспаления
Характерен механический ритм болей, то есть их возникновение в вечерние часы под влиянием дневной нагрузки и стиханием в период ночного отдыха. Такие боли указывают на то, что уже произошло снижение амортизационных свойств хряща и костно-суставной поверхности к нагрузкам. По ночам могут беспокоить тупые боли, связанные с венозным стазом в субхондральной кости и повышением внутрикостного давления. При ходьбе эти боли обычно исчезают.
Всё это приводит к изменениям в тонусе мышц, напряжении связок, положении костей таза, позвоночника.
Происходит буквально следующее: меняется конфигурация тазобедренного сустава, нога укорачивается, боли усиливаются, человек меньше нагружает больную ногу при ходьбе, мышцы на стоне пораженного сустава ослабевают (гипотонус), а мышцы на противоположной стороне компенсаторно становятся сильнее (гипертонус). Разница в тонусе мышц бедер, глубоких и поверхностных мышц поясницы и таза приводит к перекосу костей таза.
Так как кости таза соединены крестцом с поясничными позвонками, в патологический процесс постепенно вовлекаются позвоночник. Увеличивается нагрузка на поясничные позвонки, часто появляется сдвиг соседних позвонков относительно друг друга - антелистез тел позвонков.
Далее неизбежно поражаются спинномозговые нервы (корешки спинного мозга), которые отвечают за питание и работу мышц, связок и сосудов ноги. Человек чувствует боли в пояснице, слабость, боли и зябкость ноги. В тяжёлых случаях к постоянным болям могут присоединиться слабость и похудение ноги, развиться недержание мочи.
Рассмотрим теперь обратную ситуацию - может ли заболевание позвоночника привести к появлению болей в области тазобедренного сустава? К сожалению, может.
Такие боли появляются при наличии грыж дисков поясничного отдела, при длительно существующем болезненном спазме мышц поясницы или при сочетании обоих факторов.
Грыжи дисков поясничного отдела могут пережимать нервные волокна (корешки), которые выходят по обе стороны каждого позвонка и далее располагаются в тканях и органах таза и мышцах нижних конечностей. Компрессия (сдавливание) спинномозговых нервов нарушает питание мышц и связок вокруг тазобедренного сустава (или обоих суставов). В таких случаях люди испытывают глубинные ноющие боли в поясничной области, в паху, в области ягодиц, бедер, но точно указать место боли не могут
. Нарушения чувствительности в виде ощущения «мурашек», онемения, похолодания, «затекания» ног,
а также снижение чувствительности кожи на стороне болей
.- тоже признак компрессии спинномозговых нервов.
При межпозвонковой грыже поясничного отдела
позвоночника боль в суставе усиливается при нагрузке или движении (например, подъем из сидячего положения, стояние, ходьба, вставание на носки)
и ощущается, прежде всего, в паховой области
. Однако она может иррадиировать по передней и боковой поверхности бедра, в ягодицы, в переднюю часть колена, изредка по передней поверхности голени вплоть до голеностопного сустава.
Выпадение межпозвонковых дисков могут вызывать боль в паху. Резкий характер и усиление при натяжении (кашле + дополнительная боль в спине) позволяют установить его природу.
Болезненный спазм мышц п оясничной области появляется после непривычной физической нагрузки или неловкого движения при поднятии тяжести. В этом случае спинномозговые нервы не страдают, но спазмированные мышцы сами по себе являются источником боли.
При большой грыже болезненными могут быть движения в обеих ногах. В вертикальном положении тела боль в области тазобедренного сустава, вызванная защемлением позвоночного нерва, может немного уменьшаться.
Локализация болей при других наиболее распространённых заболеваниях тазобедренных суставовтакова:
Вертельный бурсит вызывает локальную боль и болезненность над вертелом, иногда иррадиирует вниз по боковой поверхности бедра. Он особенно болезненен при лежании на больном боку. Боль при седалищно-ягодичном бурсите ощущается в основном сзади и усиливается, когда пациент сидит.
Фиброз суставной капсулы ведет к сдавлению нервных окончаний, что приводит к появлению болей при определенных движениях, связанных с растяжением капсулы
Постоянные боли при любом движении в суставе может вызывать рефлекторный спазм близлежащих мышц. Напряжение в паху обычно является последствием спортивной травмы и усиливается при стоянии на пораженной ноге.
К сожалению, люди часто не обращаются за медицинской помощью сразу, надеясь, что «всё пройдёт само». Это может привести к дальнейшему повреждению позвоночника и суставов и усилению болей. Своевременное обращение к врачу поможет избежать серьёзных последствий. Выявить точную причину боли в области тазобедренного сустава и поясницы помогут дополнительные исследования: рентгенография, МРТ
Тазобедренный сустав, как правило, хорошо отзывается на лечение, за исключением случаев значительного разрушения тканей сустава. Важно не только снять воспаление и боль, но уделить внимание и кровообращению в суставе, и обеспечению его питания, и правильной работе мышц.
Первая помощь при болях в бедре
Если Вы предполагаете, что незначительно выраженная боль связана с нетяжёлой травмой или перегрузкой сустава, то можно предпринять следующие меры:
!!! Даже при небольшом подозрении на перелом бедренной кости необходимо срочно вызвать врача.
Лечебное воздействие для смягчения и устранения болей
Боли в бедре несомненно создают препятствия и вызывают беспокойство. К счастью, существует много способов, позволяющих уменьшить их интенсивность.
При болях в бедре огромное внимание придается уменьшению нагрузки на сустав. Выполнять работу по дому лучше в положении сидя, полы мыть только шваброй, а не в наклон, высота стула и унитаза должна быть достаточная, в ванной комнате лучше установить поручни, чтобы было легче подниматься.
Ограничьте физические упражнения. Вам следует сократить программу физических упражнений (но не нужно полностью отказываться от них) на несколько недель, пока боль остается наиболее сильной. Дайте себе возможность поправить здоровье. Занимайтесь только разминкой, воздержитесь от поднятия тяжестей.
Попробуйте мази для растирания кожи. Мази сами по себе и растирание ими кожи и мышц уменьшают напряжение в мышцах бедра. Попробуйте применять такие мази, как "Бен-Гей", "Флекс-ол 454" или "Эвкалиптаминт". Никогда не применяйте мази с ментолом вместе с грелками. Это может привести к ожогам.
Используйте массаж. Будете ли вы делать это самостоятельно или с помощью супруга, массаж является мощным средством для устранения болей в бедре. Во время массажа основные усилия направляются на ткани в окружности сустава, а не на сам сустав, так как именно они чаще всего болят. Поскольку существует очень много видов массажа, начиная от шведского и кончая шиатсу, нужно выяснить в процессе эксперимента, какой из них приносит большее облегчение.
Поинтересуйтесь насчет лекарств. Если такие распространенные препараты, как аспирин и ацетаминофен, не снимают боль, ваш врач может выписать вам сильнодействующие препараты. Он также посоветует вам кортизон в инъекциях или таблетках. Это великолепное средство для быстрого уменьшения воспаления в первые несколько дней после травмы.
Обеспечьте себе удобное положение во время сна. Старайтесь не лежать на больном бедре. Сверху обычного матраца для большей мягкости положите матрац из пористого материала.
Используйте для прогулок соответствующую обувь. Купите себе для прогулок туфли для бега, а не прогулок, занятий аэробикой или кросса. Они очень легки и смоделированы так, чтобы увеличить устойчивость ног.
Подберите себе правильную трость.
Использование трости при болях в бедре позволяет снизить нагрузку по вертикальной оси на суставы.
Если вам нужны палочка или трость для большей устойчивости, позаботьтесь о том, чтобы они были нужного размера. Если вы пользуетесь тростью своего деда и она не подходит вам, то вы можете усилить боли в бедре.
Трость необходимо носить в руке противоположной пораженному суставу
Избавьтесь от лишнего веса. Этот фактор часто недооценивается. Вместе с тем избыточный вес существенно усиливает боли в бедре. При каждом шаге масса тела создает повышенную нагрузку на бедро. Это давление веса передается суставу. Уменьшение веса тела на 0,5 кг равносильно снижению давления на бедро на 1-1,5 кг.
Постарайтесь установить источник боли. Если вам придется обращаться к врачу в связи с болями в бедре, нужно приготовиться к разговору о том, в каком именно месте вы ощущаете боль и когда она возникает. Вам нужно будет рассказать врачу о том, какой тип боли беспокоит вас -- тупая это боль или острая, когда она начинается и проходит, усиливается ли она при движении или остается такой же и в покое, при каких движениях вам хуже.
Наберитесь терпения. При подозрении на артрит вам предстоит выполнить различные диагностические тесты, поскольку существует свыше 100 типов артрита. Будьте готовы к сканированию кости или исследованию с помощью методов магнитного резонанса. Врач может также назначить противовоспалительные средства и назначить тепловые процедуры и лечение ультразвуком,
Проведите исследование тела. Вы можете оказаться не в курсе нарушений вашей походки в связи с искривлением позвоночника или тем, что ваша нога стала короче. Проведите тест, который можно выполнить в домашних условиях. Разденьтесь и повернитесь спиной к зеркалу. Возьмите в руку зеркальце так, чтобы через плечо вы видели себя сзади. Можно попросить кого-либо из членов семьи осмотреть вас. Если ваши колени окажутся расположенными на разной высоте, таз покажется вам смещенным в одном направлении или вы заметите искривление позвоночника, значит, вы установили причины ваших расстройств.
К счастью, походку можно исправить. Обычно это удается сделать довольно легко. Может быть, вам придется заказать более высокий ботинок или вставить в него готовый подъемник. Если у вас обнаружатся выраженные отклонения, врач направит вас к ортопеду (специалисту, который занимается изготовлением специальной обуви, распорок и других приспособлений).
Обратитесь за помощью к хирургам. Обычно при переломах бедра требуется специальное хирургическое вмешательство. Одна из операций предполагает сохранение кости бедра и помещение внутрь нее спицы для крепости. При более сложных переломах и даже при тяжелых артритах хирург может удалить пораженный сустав и полностью заменить поврежденную кость протезом.
Помните!
Физиотерапия, массаж, мануальная терапия, иглорефлексотерапия
- это серьезные методы лечения, имеющие противопоказания, их может назначать только врач после обследования! Применение некоторых методов при гнойном воспалении, травме или при опухоли может привести к инвалидности.
По материалам travmaorto.ru, www.neuronet.ru, www.clinica-voita.ru, www.odalife.ru
Мы рады представить вам первую в русскоязычном интернете социальную сеть сторонников здорового образа жизни и полноценную платформу для обмена опытом и знаниями во всём, что связано со словами "здоровье" и "медицина".
Наша задача – создать на сайте атмосферу позитива, добра и здоровья, которая будет поднимать вам настроение, оздоравливать и профилактировать, ведь информация и мысли трансформируются в материальные события! ;-)
Мы стремимся создать высоконравственный портал, в котором будет приятно находиться самым разным людям. Этому способствует , в соответствии с которым мы контролируем действия всех пользователей. В то же время мы хотим, чтобы сайт был достаточно объективным, открытым и демократичным. Здесь каждый имеет право на высказывание личного мнения, на собственную оценку и комментирование любой информации. Кроме того, любой желающий может статью, новость или любой другой материал в большинство разделов сайта.
Проект «На здоровье!» позиционируется как портал о здоровье, а не о медицине. На наш взгляд, медицина – это наука о том, как вылечиться от той или иной болезни, а здоровье – результат образа жизни, при котором вы не заболеете. Чем больше у вас здоровья, тем меньше вероятность того, что вы заболеете. Наш организм задуман так, что при правильном образе жизни мы вообще не должны болеть. Поэтому давайте улучшать своё здоровье, вместо того чтобы изучать болезни. О медицине существует достаточно много сайтов, но на наш взгляд, они предназначены скорее для профессиональных медиков, чем для обычных людей. Мы же стремимся говорить с вами о здоровье. Мы не хотим много писать о болезнях и методах их лечения – об этом уже написано достаточно. Вместо этого мы сосредоточим ваше внимание на том, как не заболеть.
Нам интересен здоровый образ жизни, и мы хотим жить долго и счастливо. Полагаем, вы тоже не равнодушны к теме здорового долголетия. Поэтому, если вы желаете иметь окружение здоровых людей и тех, кто к этому стремится, данный сайт поможет вам решить эту задачу. В наши планы входит создание активного сообщества людей, ведущих здоровый образ жизни, и в связи с этим мы рады предложить вам следующие возможности:
- создайте свою страницу с личными фотографиями, блогом, форумом, календарём и прочими разделами
Делайте то, что вам нравится, а мы постараемся обеспечить вас всем необходимым для этого. Мы стремимся сделать данный сайт наиболее комфортным для вас. Впереди ещё много нового и интересного.
Регистрируйтесь сами и приглашайте на сайт своих коллег, друзей и близких людей для постоянного контакта с ними и обмена опытом. Будьте всегда на связи, обсуждая все новости и интересности в сфере здоровья.
Оставайтесь с нами!
