श्रोणि की यौन विशेषताएं। कुल मिलाकर श्रोणि। आयु और लिंग अंतर, महिला श्रोणि का आकार
पेज ३ का ६
आम तौर पर ताज
श्रोणि(श्रोणि) श्रोणि की हड्डियों और त्रिकास्थि को जोड़ने से बनता है। यह एक अस्थि वलय है (चित्र 111)। श्रोणि कई आंतरिक अंगों का घर है। पैल्विक हड्डियों की मदद से, ट्रंक निचले छोरों से जुड़ा होता है। दो खंड हैं - एक बड़ा और एक छोटा श्रोणि।
बड़ा श्रोणि(श्रोणि प्रमुख) एक सीमा रेखा द्वारा निचले श्रोणि से सीमांकित होता है। सीमा रेखा(लाइनिया टर्मिनालिस) त्रिकास्थि के प्रांगण से होकर, इलियाक हड्डियों की चापाकार रेखाओं के साथ, जघन हड्डियों की शिखाओं और जघन सिम्फिसिस के ऊपरी किनारे से होकर गुजरती है। बड़े श्रोणि को वी काठ कशेरुका के शरीर से पीछे की ओर से - इलियाक हड्डियों के पंखों से बांधा जाता है। एक बड़े श्रोणि के सामने हड्डी की दीवारनहीं है।
छोटा श्रोणि(श्रोणि नाबालिग) इसके पीछे त्रिकास्थि की श्रोणि सतह और कोक्सीक्स की उदर सतह द्वारा सीमित है। तरफ, श्रोणि की दीवारें श्रोणि की हड्डियों की आंतरिक सतह (सीमा रेखा के नीचे), sacrospinous और sacro-tuberous अस्थिबंधन हैं। छोटी श्रोणि की पूर्वकाल की दीवार जघन हड्डियों की ऊपरी और निचली शाखाएं हैं, जघन सिम्फिसिस।
छोटे बेसिन में एक इनलेट और आउटलेट है। श्रोणि का ऊपरी छिद्र (छेद)(एपर्टुरा पेल्विस सुपीरियर) सीमा रेखा से घिरा है। श्रोणि से बाहर निकलें - निचला श्रोणि छिद्र(एपर्टुरा पेल्विस अवर) इसके पीछे कोक्सीक्स द्वारा, पक्षों से सैक्रो-ट्यूबरस लिगामेंट्स, इस्चियल हड्डियों की शाखाओं, इस्चियल ट्यूबरकल, जघन हड्डियों की निचली शाखाओं और सामने जघन सिम्फिसिस द्वारा सीमित है। छोटी श्रोणि की पार्श्व दीवारों में स्थित ओबट्यूरेटर का उद्घाटन एक रेशेदार द्वारा बंद होता है ओबट्यूरेटर झिल्ली(झिल्ली ओबटुरेटोरिया)। ओबट्यूरेटर ग्रूव पर फेंकना, झिल्ली की सीमा ओबट्यूरेटर चैनल(कैनालिस ओबटुरेटोरियस)। श्रोणि गुहा से जांघ तक वेसल्स और एक तंत्रिका इसके माध्यम से गुजरती है। छोटी श्रोणि की पार्श्व दीवारों में एक बड़ा और छोटा कटिस्नायुशूल भी होता है। बड़े कटिस्नायुशूल foramen(forаmen ischiаdicum majus) बड़े कटिस्नायुशूल पायदान और sacrospinous बंधन तक सीमित है। कम sciatic foramen(forаmen ischiаdicum minus) एक छोटे कटिस्नायुशूल पायदान, sacro-ट्यूबरस और sacrospinous स्नायुबंधन द्वारा बनता है।

चावल। 111. पुरुष (ए) और महिला (बी) श्रोणि। बड़े श्रोणि के आकार की रेखाएं और छोटे श्रोणि के प्रवेश द्वार को इंगित किया गया है। 1 - डिस्टैंटिया क्रिस्टारम (इलियक क्रेस्ट के बीच की दूरी); 2 - अनुप्रस्थ व्यास; 3 - डिस्टैंटिया स्पिनारम (पूर्वकाल सुपीरियर इलियाक स्पाइन के बीच की दूरी); 4 - सच (स्त्री रोग) संयुग्म; 5 - तिरछा व्यास।
श्रोणि की संरचना व्यक्ति के लिंग से जुड़ी होती है। महिलाओं में शरीर की ऊर्ध्वाधर स्थिति के साथ श्रोणि का ऊपरी छिद्र क्षैतिज तल (चित्र 112) के साथ 55-60 ° का कोण बनाता है। महिलाओं में श्रोणि निचला और चौड़ा होता है, त्रिकास्थि पुरुषों की तुलना में चौड़ी और छोटी होती है। महिलाओं में त्रिकास्थि का प्रांगण कम आगे की ओर फैला होता है। इस्चियाल ट्यूबरकल पक्षों की ओर अधिक मुड़े हुए होते हैं, उनके बीच की दूरी पुरुषों की तुलना में अधिक होती है। महिलाओं में जघन हड्डियों की निचली शाखाओं के अभिसरण का कोण 90 ° (जघन मेहराब) होता है, पुरुषों में यह 70-75 ° (उपज्यूबिक कोण) होता है।
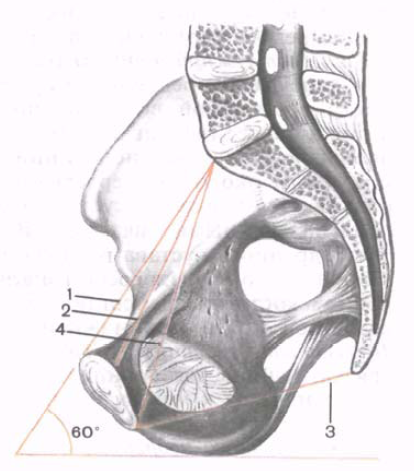
चावल। 112. आयाम महिला श्रोणि... (धनु विमान में काटें।) 1 - शारीरिक संयुग्म; 2 - सच (स्त्री रोग) संयुग्म; 3 - सीधे आकार (श्रोणि से बाहर निकलें); 4 - विकर्ण संयुग्म; 60 ° - श्रोणि के झुकाव का कोण।
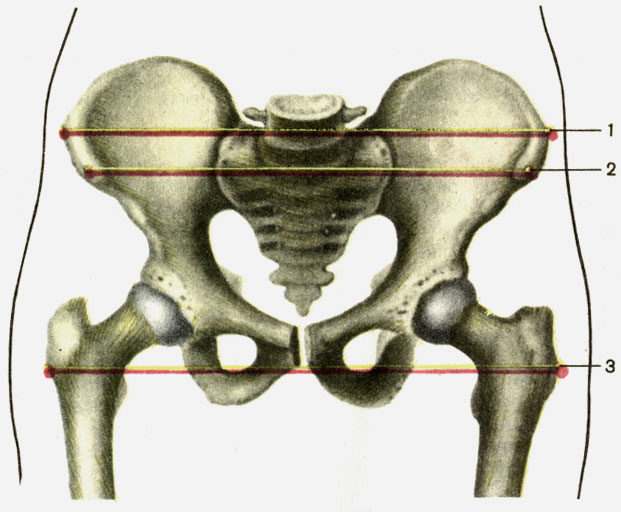
पूर्वानुमान के लिए सामान्य प्रक्रियामहिला के श्रोणि के आकार को जानना महत्वपूर्ण है। छोटे और बड़े दोनों श्रोणि के आकार व्यावहारिक महत्व के हैं। दो शीर्ष और सामने के बीच की दूरी इलियाक स्पाइनमहिलाओं में (डिस्टैंटिया स्पिनारम) 25-27 सेमी है। पंखों के सबसे दूर के बिंदुओं के बीच की दूरी इलियाक हड्डियाँ(दूरस्थ क्रिस्टारम) 28-30 सेमी के बराबर है।
छोटे श्रोणि के प्रवेश द्वार का सीधा आकार ( सच, या स्त्री रोग, संयुग्म- संयुग्मता वेरा, एस। gynaecologica) त्रिकास्थि के प्रांतस्था और जघन सिम्फिसिस के सबसे उभरे हुए पश्च बिंदु के बीच मापा जाता है। यह आकार 11 सेमी है। छोटे श्रोणि के प्रवेश द्वार का अनुप्रस्थ व्यास (व्यास अनुप्रस्थ) - सीमा रेखा के सबसे दूर के बिंदुओं के बीच की दूरी - 13 सेमी है। तिरछा व्यास(व्यास तिरछा) छोटे श्रोणि के प्रवेश द्वार का 12 सेमी है। इसे श्रोणि के एक तरफ के sacroiliac जोड़ और दूसरी तरफ के इलियो-प्यूबिक ऊंचाई के बीच मापा जाता है।
श्रोणि की हड्डियाँ, त्रिकास्थि, टेलबोन और उनके स्नायुबंधन श्रोणि (श्रोणि) का निर्माण करते हैं। इसका ऊपरी भाग एक बड़ा श्रोणि (श्रोणि प्रमुख) चौड़ा है, भाग है पेट की गुहा, पक्षों से यह इलियाक हड्डियों के पंखों द्वारा सीमित है, पीछे से - वी काठ कशेरुका और काठ-इलियाक लिगामेंट द्वारा, पूर्वकाल की दीवार मांसपेशियों द्वारा बनाई जाती है (चित्र। 37)। नीचे की ओर, बड़ा श्रोणि छोटे श्रोणि (श्रोणि नाबालिग) में गुजरता है। उन्हें अलग करने वाला विमान, जिसे छोटे श्रोणि के ऊपरी छिद्र कहा जाता है, त्रिकास्थि के फलाव, इलियम की चाप रेखा, जघन हड्डी की शिखा और जघन सिम्फिसिस के ऊपरी किनारे से सीमित होता है। छोटी श्रोणि की दीवारें हैं: सामने - सिम्फिसिस, पीछे - त्रिकास्थि और कोक्सीक्स, पक्षों से - श्रोणि की हड्डियां और उनके स्नायुबंधन। छोटे श्रोणि, या इसके आउटलेट का निचला छिद्र, कोक्सीक्स, सैक्रो-ट्यूबरस लिगामेंट, कटिस्नायुशूल ट्यूबरकल, कटिस्नायुशूल और जघन हड्डियों की शाखाओं और सिम्फिसिस के निचले किनारे द्वारा सीमित है।
अन्य हड्डी गुहाओं की तरह, श्रोणि उनकी रक्षा करता है आंतरिक अंग(मलाशय, मूत्राशय, महिलाओं में - अंडाशय, फैलोपियन ट्यूब, गर्भाशय, योनि, और पुरुषों में - प्रोस्टेट और वीर्य पुटिका)। श्रोणि की हड्डी की अंगूठी का यांत्रिक महत्व बहुत अच्छा है। सिर और धड़ की गंभीरता त्रिकास्थि और श्रोणि की हड्डियों के माध्यम से निचले छोरों तक फैलती है। इस मामले में, त्रिकास्थि और श्रोणि की हड्डियां एक ठोस मेहराब के रूप में कार्य करती हैं। इसके अलावा, हड्डी श्रोणि सीधे शरीर के सबसे महत्वपूर्ण कार्यों में से एक से संबंधित है - प्रसव। इसलिए, पुरुषों और महिलाओं के श्रोणि की संरचना में महत्वपूर्ण अंतर हैं।
श्रोणि की संरचना में लिंग अंतर (चित्र। 38; चित्र 37 देखें)। मादा श्रोणि निचला और चौड़ा होता है, और नर श्रोणि ऊंचा और संकरा होता है। महिलाओं में इलियम के पंख पक्षों की ओर मुड़े होते हैं, और पुरुषों में वे अधिक लंबवत होते हैं। पुरुषों में, श्रोणि गुहा नीचे की ओर संकरी हो जाती है। ऊपरी छिद्र के क्षेत्र में, त्रिकास्थि का प्रांत तेजी से आगे बढ़ता है, छोटे श्रोणि की गुहा निकट दूरी वाले इस्चियाल रीढ़ और ट्यूबरकल द्वारा संकुचित होती है, सिम्फिसिस संकीर्ण, उच्च होता है, छोटे श्रोणि से बाहर निकलना भी सीमित होता है उभरी हुई कोक्सीक्स द्वारा। सामान्य तौर पर, पुरुषों में श्रोणि गुहा पक्षों से संकुचित होती है। महिला श्रोणि में, इसके विपरीत, छोटे श्रोणि का प्रवेश द्वार एक चिकने अनुप्रस्थ अंडाकार जैसा दिखता है, त्रिकास्थि का कोना बाहर नहीं निकलता है, कटिस्नायुशूल ट्यूबरकल आगे अलग होते हैं, सिम्फिसिस कम, चौड़ा होता है, त्रिकास्थि सपाट होती है, टेलबोन छोटे श्रोणि से बाहर निकलने के लुमेन में तेजी से नहीं फैलता है। सामान्य तौर पर, श्रोणि एक विस्तृत सिलेंडर जैसा दिखता है। महिलाओं में जघन हड्डियों की निचली शाखाएं एक विस्तृत चाप बनाती हैं, और पुरुषों में - एक तीव्र कोण। गर्भावस्था के दौरान, इंटरप्यूबिक डिस्क की रेशेदार उपास्थि खो जाती है, उपास्थि स्वयं और उसमें गुहा बढ़ जाती है, सिम्फिसिस व्यापक हो जाता है, जो आगे छोटे श्रोणि की आंतरिक गुहा को बढ़ाता है। श्रोणि के कई हड्डी बिंदु एक जीवित व्यक्ति (इलियक क्रेस्ट, ऊपरी पूर्वकाल इलियाक रीढ़, सिम्फिसिस, इस्चियल ट्यूबरकल, आदि) पर महसूस किए जा सकते हैं। इससे महत्वपूर्ण प्राप्त करना संभव हो जाता है प्रसूति अभ्यासबड़े और छोटे श्रोणि का आकार। वे एक विशेष प्रसूति कम्पास-श्रोणिमीटर के साथ निर्धारित होते हैं।
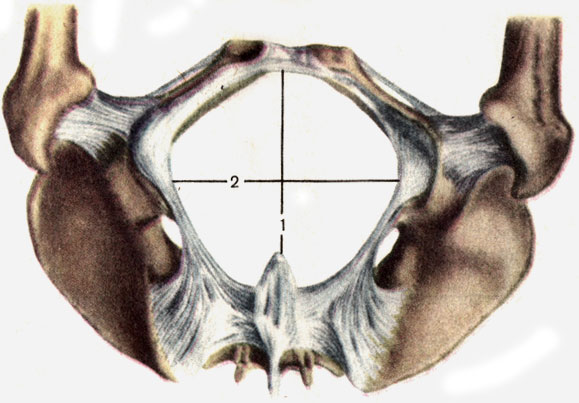
एक महिला के बड़े श्रोणि का आकार (चित्र। 39)। स्पिनस दूरी (डिस्टैंटिया स्पाइनारम) 25 - 27 सेमी है। इसे निर्धारित करने के लिए, कंपास के पैरों को इलियाक हड्डियों के ऊपरी पूर्वकाल रीढ़ पर रखा जाता है।
शिखा की दूरी (डिस्टैंटिया क्रिस्टारम) 28 - 29 सेमी है। कम्पास के पैर इलियाक शिखाओं के सबसे दूर के बिंदुओं पर स्थित हैं।
Trochanteric दूरी (दूरस्थ trochanterica) 30 - 32 सेमी है। यह फीमर के बड़े trochanters के बीच की दूरी है।
एक महिला के छोटे श्रोणि का आकार (चित्र। 40)। एक महिला के पेल्विक क्षेत्र में ऐंटरोपोस्टीरियर आयामों को स्ट्रेट डाइमेंशन या कॉन्जुगेट्स कहा जाता है।
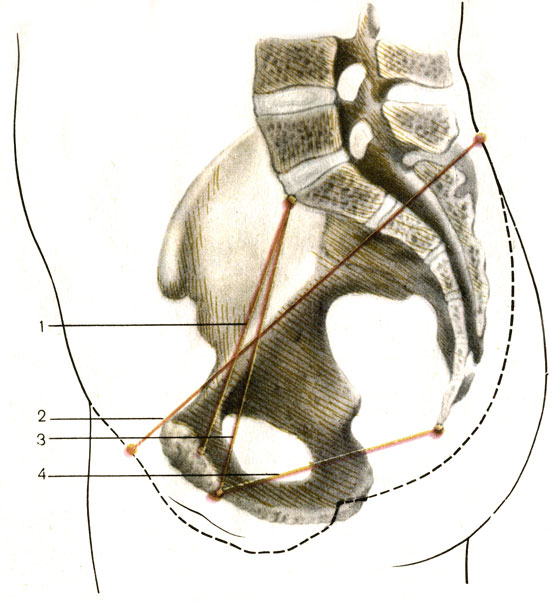
बाहरी संयुग्म, या बाहरी सीधा आकार, 21 सेमी है। इसे निर्धारित करने के लिए, कंपास का एक पैर जघन सिम्फिसिस के ऊपरी किनारे के क्षेत्र में त्वचा पर रखा जाता है, और दूसरा त्वचा के बीच फोसा में त्वचा पर रखा जाता है। अंतिम काठ और मैं त्रिक कशेरुका।
एक बहुत ही महत्वपूर्ण सत्य, या प्रसूति, संयुग्म वेरा। यह छोटे श्रोणि के प्रवेश द्वार के सबसे छोटे प्रत्यक्ष आकार की विशेषता है: त्रिकास्थि के प्रांतस्था और जघन सिम्फिसिस के बिंदु के बीच सबसे पीछे की ओर फैला हुआ है। औसतन, वास्तविक संयुग्म 10.5 - 11.0 सेमी है। इसे दो तरीकों से निर्धारित किया जा सकता है। पहली विधि में बाहरी सीधे आकार (21 सेमी) के मान से 10 सेमी घटाना शामिल है। दूसरी विधि में योनि परीक्षा शामिल है। इस मामले में, त्रिकास्थि और जघन सिम्फिसिस के निचले किनारे के बीच की दूरी निर्धारित की जाती है। परिणामी आकृति (12.5 - 13.0 सेमी) से, 2 सेमी घटाएं।
छोटे श्रोणि से बाहर निकलने का सीधा आकार औसतन 10 सेमी है।
इसे निर्धारित करने के लिए, कंपास का एक पैर कोक्सीक्स क्षेत्र में त्वचा पर रखा जाता है, और दूसरा सिम्फिसिस के निचले किनारे पर होता है। परिणामी आकृति (12 सेमी) से 2 सेमी घटाएं।
प्रवेश द्वार का अनुप्रस्थ आकार 13.5 - 15.0 सेमी है। यह अप्रत्यक्ष रूप से पाया जाता है: रिज दूरी का मान आधे में बांटा गया है।
छोटे श्रोणि से निकास का अनुप्रस्थ आकार 11 सेमी है (चित्र 38 देखें)। कम्पास के पैर इस्चियाल ट्यूबरकल के अंदरूनी किनारों पर रखे जाते हैं। परिणामी आकृति (9 - 10 सेमी) में 1.0 - 1.5 सेमी (नरम ऊतकों की मोटाई के लिए सुधार) जोड़ें।
1. पाठ का विषय:प्रसूति के दृष्टिकोण से श्रोणि: बड़े श्रोणि के आकार, छोटे श्रोणि, इसके फ्लैट और आकार। श्रम के उद्देश्य के रूप में फल: फल का सिर, खोपड़ी की हड्डियाँ, सीम और स्प्रिंग्स। समयपूर्व फल के सिर के आकार। गर्भाशय में फल की स्थिति।
2. शैक्षिक प्रक्रिया के संगठन का रूप: एक व्यावहारिक पाठ।
3. विषय का अर्थ(अध्ययन के तहत समस्या की प्रासंगिकता): संरचनात्मक संरचनाओं का ज्ञान, आकार सामान्य श्रोणि, प्रसूति के आगे के अध्ययन के लिए एक मध्यम आकार का भ्रूण आवश्यक है।
4. सीखने के उद्देश्य:
४.१. साँझा उदेश्य: श्रोणि की शारीरिक रचना और भ्रूण की संरचनात्मक विशेषताओं का अध्ययन; प्रसूति शब्दावली।
४.२. सीखने का लक्ष्य: छात्र को महिला के श्रोणि और भ्रूण के सिर की संरचना का पता होना चाहिए; श्रोणि और भ्रूण के सिर का माप लें, साथ ही श्रोणि की संरचना और आकार में असामान्यताओं का समय पर निदान करें।
4.3. मनोवैज्ञानिक और शैक्षणिक लक्ष्य: हड्डी श्रोणि की संरचना की शारीरिक विशेषताओं का ज्ञान, डॉक्टर को गर्भावस्था और प्रसव की रणनीति निर्धारित करने की अनुमति देता है।
छात्र को पता होना चाहिए:
हड्डी श्रोणि की संरचना;
छोटे श्रोणि के विमान, उनकी सीमाएं और आकार, विकर्ण, शारीरिक और सच्चे संयुग्म;
तार अक्ष और श्रोणि के झुकाव का कोण;
मांसपेशियों और प्रावरणी पेड़ू का तल;
एक पूर्ण अवधि के भ्रूण की खोपड़ी की संरचना, टांके, फॉन्टानेल और भ्रूण के सिर, कंधे और श्रोणि कमर का आकार;
बुनियादी प्रसूति शब्द (अभिव्यक्ति, स्थिति, भ्रूण अक्ष, प्रस्तुति, स्थिति और प्रकार);
गर्भावस्था के संकेत (संदिग्ध, संभावित, विश्वसनीय), गर्भावस्था के निदान के तरीके, हार्मोनल परीक्षण।
छात्र को सक्षम होना चाहिए:
महिला श्रोणि की डमी पर छोटे श्रोणि के विमानों की सीमाओं को दिखाने के लिए, शारीरिक और सच्चे संयुग्मों की पहचान बिंदु;
वेरा के साथ पहचान करने के चार तरीके;
एक पूर्ण अवधि के भ्रूण (गुड़िया) के सिर पर टांके और फॉन्टानेल दिखाएं;
पूर्ण अवधि के भ्रूण के सिर का आकार, परिपक्वता के संकेत;
प्रेत पर, गुड़िया को एक निश्चित स्थिति, स्थिति, उपस्थिति, प्रस्तुति दें;
विभिन्न तरीकों से गर्भकालीन आयु का निर्धारण।
5. व्यावहारिक पाठ का स्थान:गर्भावस्था के विकृति विज्ञान विभाग, प्रसूति विभाग, अध्ययन कक्ष, कार्यप्रणाली कार्यालय।
6. पाठ के उपकरण:
1. टेबल्स
2. छात्रों के ज्ञान के प्रारंभिक स्तर को नियंत्रित करने के लिए टिकटों का एक सेट।
3. छात्रों के अंतिम ज्ञान को नियंत्रित करने के लिए टिकटों का एक सेट।
4. एक गुड़िया के साथ प्रसूति सिम्युलेटर।
5. हड्डी श्रोणि की डमी।
6. डमी "गुड़िया"।
7. टैज़ोमीटर, मापने वाला टेप।
8. प्रसूति स्टेथोस्कोप।
8. विषय की व्याख्या(सारांश)
प्रसूति में बहुत महत्व की हड्डी श्रोणि है, जो है ठोस नींवजन्म देने वाली नलिका। पेल्विक फ्लोर, स्ट्रेचिंग, जन्म नहर में शामिल है और भ्रूण के जन्म में योगदान देता है।
महिला श्रोणि (हड्डी श्रोणि)
हड्डी श्रोणिएक महिला के आंतरिक जननांग अंगों के लिए एक मजबूत ग्रहण है, मलाशय, मूत्राशयऔर आसपास के ऊतक। महिला का श्रोणि जन्म नहर बनाता है जिसके माध्यम से भ्रूण का जन्म हो रहा है। श्रोणि का विकास और संरचना है बहुत महत्वप्रसूति में।
एक नवजात लड़की का श्रोणि एक वयस्क महिला के श्रोणि से न केवल आकार में, बल्कि आकार में भी भिन्न होता है। त्रिकास्थि सीधा और संकीर्ण है, लंबवत स्थित है, केप लगभग अनुपस्थित है, इसका क्षेत्र श्रोणि के प्रवेश द्वार के तल के ऊपर स्थित है। छोटे श्रोणि के प्रवेश द्वार का आकार अंडाकार होता है। इलियम के पंख खड़ी हैं, श्रोणि बाहर निकलने की ओर काफी संकरी है। जैसे-जैसे शरीर विकसित होता है, श्रोणि का आयतन और आकार बदलता है। श्रोणि का विकास, संपूर्ण जीव की तरह, पर्यावरणीय परिस्थितियों से निर्धारित होता है और वंशानुगत कारक... बचपन में श्रोणि का निर्माण विशेष रूप से बैठने, खड़े होने, चलने से जुड़े प्रभावों से प्रभावित होता है। जब बच्चा बैठना शुरू करता है, तो धड़ से दबाव रीढ़ की हड्डी के स्तंभ के माध्यम से श्रोणि तक जाता है। खड़े और चलते समय, निचले छोरों से दबाव श्रोणि पर ऊपर से दबाव में जुड़ जाता है। ऊपर से दबाव के प्रभाव में, त्रिकास्थि थोड़ा श्रोणि में धकेल दिया जाता है। श्रोणि में अनुप्रस्थ दिशा में धीरे-धीरे वृद्धि होती है और ऐंटरोपोस्टीरियर आकार में सापेक्ष कमी होती है। इसके अलावा, त्रिकास्थि, ऊपर से दबाव के प्रभाव में, अपनी क्षैतिज धुरी के चारों ओर घूमती है ताकि केप गिर जाए और श्रोणि के प्रवेश द्वार में फैलना शुरू हो जाए। इस संबंध में, श्रोणि का प्रवेश द्वार धीरे-धीरे केप के क्षेत्र में एक पायदान के साथ एक अनुप्रस्थ अंडाकार का आकार प्राप्त कर लेता है। त्रिकास्थि को क्षैतिज अक्ष के चारों ओर मोड़ते समय, इसके शीर्ष को पीछे की ओर ले जाना चाहिए था, लेकिन यह सैक्रोस्पिनस और सैक्रो-ट्यूबरस लिगामेंट्स के तनाव द्वारा धारण किया जाता है। इन बलों की बातचीत के परिणामस्वरूप, त्रिकास्थि (त्रिक गुहा) का एक मोड़ बनता है, जो एक वयस्क महिला के श्रोणि के लिए विशिष्ट है।
महिला श्रोणि और नर के बीच अंतरयौवन के दौरान प्रकाश में आने लगते हैं और वयस्कता में विशिष्ट हो जाते हैं:
1. मादा श्रोणि की हड्डियां नर श्रोणि की हड्डियों की तुलना में पतली, चिकनी और कम विशाल होती हैं;
2. महिला श्रोणि कम, चौड़ी और मात्रा में बड़ी होती है;
3. महिलाओं में त्रिकास्थि व्यापक होती है और पुरुष श्रोणि की तरह दृढ़ता से अवतल नहीं होती है;
4. महिलाओं में त्रिक प्रांतस्था पुरुषों की तुलना में कम आगे निकलती है;
5. महिला श्रोणि की सिम्फिसिस छोटी और चौड़ी होती है;
6. एक महिला में छोटे श्रोणि का प्रवेश द्वार अधिक व्यापक होता है, प्रवेश द्वार का आकार अनुप्रस्थ-अंडाकार होता है, जिसमें केप के क्षेत्र में एक पायदान होता है; पुरुष श्रोणि का प्रवेश द्वार केप के तेज फलाव के कारण कार्ड दिल जैसा दिखता है;
7. महिलाओं में छोटे श्रोणि की गुहा अधिक व्यापक होती है, इसकी रूपरेखा में यह सिलेंडर के पास पहुंचती है, पूर्वकाल में घुमावदार होती है; पुरुष श्रोणि की गुहा छोटी होती है, यह नीचे की ओर फ़नल की तरह संकरी होती है;
8. महिला श्रोणि का आउटलेट चौड़ा है क्योंकि इस्चियल ट्यूबरकल के बीच की दूरी अधिक है, पुरुषों की तुलना में जघन कोण व्यापक (90-100 0) है (70-75 0); टेलबोन पुरुष श्रोणि की तुलना में पूर्वकाल में कम फैलती है।
इस प्रकार, मादा श्रोणि अधिक विशाल और चौड़ी होती है, लेकिन नर श्रोणि की तुलना में कम गहरी होती है। ये विशेषताएं बच्चे के जन्म की प्रक्रिया के लिए महत्वपूर्ण हैं।
मां के शरीर में बीमारियों, कुपोषण और अन्य विकारों से जुड़ी अंतर्गर्भाशयी विकास की प्रतिकूल परिस्थितियों में श्रोणि विकास की प्रक्रिया बाधित हो सकती है। गंभीर दुर्बल करने वाली बीमारियां, बचपन में रहने की प्रतिकूल परिस्थितियां और युवावस्था के दौरान पैल्विक विकास में देरी हो सकती है। में इसी तरह के मामलेबच्चे और किशोर श्रोणि के विशिष्ट लक्षण महिला के यौवन तक बने रह सकते हैं।
हड्डियों श्रोणि
श्रोणि में चार हड्डियां होती हैं: दो श्रोणि (या अनाम) हड्डियां, त्रिकास्थि और कोक्सीक्स।
श्रोणि (नामहीन) हड्डी(os coxae, os innominatum) १६-१८ साल तक की उम्र में कार्टिलेज से जुड़ी तीन हड्डियाँ होती हैं: इलियाक, प्यूबिक और सियाटिक। कार्टिलेज के ossification के बाद, ये हड्डियां एक साथ बढ़ती हैं और नामहीन हड्डी बनाती हैं।
इलीयुम(ओएस इलियम) में दो भाग होते हैं: शरीर और पंख। शरीर इलियम का छोटा, मोटा हिस्सा बनाता है और एसिटाबुलम के निर्माण में भाग लेता है। इलियम का पंख अवतल आंतरिक और उत्तल बाहरी सतह के साथ एक विस्तृत प्लेट है। पंख का सबसे मोटा मुक्त ऊपरी किनारा बनता है श्रोण(क्रिस्टा इलियाका)। सामने, रिज एक कगार से शुरू होता है ( अग्रसुपीरियर रीढ़- स्पाइना इलियाका पूर्वकाल सुपीरियर), नीचे दूसरा फलाव (निचला रीढ़ - स्पाइना इलियाका पूर्वकाल अवर) है। एंटेरो-अवर अक्ष के नीचे, जघन हड्डी के साथ जंक्शन पर, एक तीसरी श्रेष्ठता है - इलियो-प्यूबिक ट्यूबरकल(तपेदिक इलियोप्यूबिकम)। ऐंटरोपोस्टीरियर और एंटेरो-अवर इलियाक स्पाइन के बीच एक छोटा इलियाक पायदान होता है, एटरो-अवर रीढ़ और इलियाक-प्यूबिक ट्यूबरकल के बीच एक बड़ा इलियाक पायदान होता है। पश्च इलियाक शिखा समाप्त होती है पोस्टेरोसुपीरियर इलियाक स्पाइन(स्पाइना इलियाका पोस्टीरियर सुपीरियर), जिसके नीचे दूसरा फलाव स्थित है - पश्च इलियाक स्पाइन (स्पाइना इलियासा पोस्टीरियर अवर)। पीछे की रीढ़ के नीचे एक बड़ा कटिस्नायुशूल पायदान (इंसिसुरा इस्चियाडिका मेजर) होता है। पर भीतरी सतहइलियम, शरीर में पंख के संक्रमण के क्षेत्र में, एक रिज जैसा फलाव होता है, जो एक चाप बनाता है सीमा रेखा,या बेनामलाइन (लाइनिया टर्मिनलिस, एस इनोमिनाटा)। यह रेखा त्रिकास्थि से पूरे इलियम में चलती है, इसके सामने जघन हड्डी के ऊपरी किनारे तक जाती है।
इस्चियम(os ischii) एसिटाबुलम के निर्माण में शामिल एक शरीर है, और दो शाखाएँ: ऊपरी और निचला। ऊपरी शाखा शरीर से नीचे की ओर जाती है और समाप्त होती है कटिस्नायुशूल ट्यूबरकल(कंद इस्किएडिकम)। निचली शाखा की पिछली सतह पर एक उभार होता है - कटिस्नायुशूल रीढ़(स्पाइना इस्चियाडिका)। निचली शाखा पूर्वकाल और ऊपर की ओर निर्देशित होती है और जघन हड्डी की निचली शाखा से जुड़ती है।
जघन की हड्डी, या जघन (ओएस प्यूबिस), श्रोणि की पूर्वकाल की दीवार बनाता है। जघन की हड्डी में एक शरीर और दो शाखाएं होती हैं: ऊपरी (क्षैतिज) और निचला (अवरोही)। प्यूबिक बोन का छोटा शरीर एसिटाबुलम का हिस्सा होता है, निचली शाखा इस्कियम की संबंधित शाखा से जुड़ी होती है। प्यूबिक बोन की ऊपरी (क्षैतिज) शाखा के ऊपरी किनारे पर एक नुकीला रिज होता है, जो प्यूबिक ट्यूबरकल (ट्यूबरकुलम प्यूबिकम) के सामने समाप्त होता है। सामने दोनों प्यूबिक हड्डियों की ऊपरी और निचली शाखाएं एक दूसरे से निष्क्रिय प्यूबिक आर्टिक्यूलेशन (कनेक्शन) के माध्यम से जुड़ी होती हैं - सहवर्धन(सिम्फिसिस)। दोनों जघन हड्डियाँ सिम्फिसिस में एक मध्यवर्ती उपास्थि द्वारा जुड़ी होती हैं, जिसमें अक्सर द्रव से भरी एक छोटी भट्ठा गुहा होती है; गर्भावस्था के दौरान यह अंतर बढ़ जाता है। जघन हड्डियों की निचली शाखाएं सिम्फिसिस के नीचे एक कोण बनाती हैं, जिसे प्यूबिक आर्क कहा जाता है। जघन और इस्चियल हड्डियों की कनेक्टिंग शाखाएं एक व्यापक ओबट्यूरेटर ओपनिंग (फोरामेन ऑबट्यूरेटोरियम) को सीमित करती हैं।
कमर के पीछे की तिकोने हड्डी(ओएस त्रिकास्थि) में पाँच अकड़े हुए कशेरुक होते हैं। त्रिक कशेरुकाओं का आकार नीचे की ओर कम हो जाता है, इसलिए त्रिकास्थि में एक काटे गए शंकु का आकार होता है। इसका चौड़ा भाग - त्रिकास्थि का आधार - ऊपर की ओर, संकीर्ण भाग - त्रिकास्थि का शीर्ष - नीचे की ओर। त्रिकास्थि की पिछली सतह उत्तल होती है, पूर्वकाल की सतह अवतल होती है, यह एक त्रिक गुहा बनाती है। त्रिकास्थि (गुहा में) की पूर्वकाल सतह पर, चार खुरदरी अनुप्रस्थ रेखाएँ दिखाई देती हैं, जो त्रिक कशेरुकाओं के अस्थि-पंजर जोड़ों के अनुरूप होती हैं। त्रिकास्थि का आधार (I त्रिक कशेरुका की सतह) V काठ कशेरुका के साथ जुड़ता है; त्रिकास्थि के आधार की पूर्वकाल सतह के बीच में एक फलाव बनता है - सेक्रल प्रोमोनोरी(प्रमोंटोरियम)। वी काठ कशेरुका की स्पिनस प्रक्रिया और मध्य त्रिक रिज की शुरुआत के बीच, गुहा की जांच करना संभव है ( सुप्रा-सेक्रल फोसा), जिसका उपयोग श्रोणि को मापते समय किया जाता है।
कोक्सीक्स(os coccygis) में 4-5 जुड़े हुए कशेरुक होते हैं, एक छोटी हड्डी होती है, जो नीचे की ओर पतली होती है।
श्रोणि की हड्डियाँ सिम्फिसिस, सैक्रोइलियक और सैक्रोकोकसीगल जोड़ों के माध्यम से जुड़ी होती हैं। कार्टिलाजिनस परतें श्रोणि के जोड़ों में स्थित होती हैं। श्रोणि के जोड़ों को मजबूत स्नायुबंधन द्वारा प्रबलित किया जाता है। सहवर्धनएक गतिहीन जोड़ है, आधा जोड़।
श्रोणि के दो भाग होते हैं: ऊपरी - बड़ा श्रोणि - और निचला - छोटा श्रोणि। बड़े और छोटे श्रोणि के बीच की सीमाएँ हैं: सामने - सिम्फिसिस और जघन हड्डियों के ऊपरी किनारे, पक्षों पर - अनाम रेखाएँ, पीछे - त्रिक प्रांतस्था। बड़े और छोटे पेल्विस के बीच में स्थित प्लेन छोटे पेल्विस में प्रवेश का प्लेन है, प्रसूति में इस प्लेन का सबसे ज्यादा महत्व है।
बड़ा कटोरा
बड़ा श्रोणि छोटे की तुलना में बहुत चौड़ा होता है, यह पक्षों से इलियम के पंखों से, पीछे से अंतिम काठ कशेरुकाओं से, और सामने से पेट की दीवार के निचले हिस्से से घिरा होता है। बड़े श्रोणि का आयतन पेट की मांसपेशियों के संकुचन या छूट के अनुसार बदल सकता है। एक बड़ा श्रोणि परीक्षा के लिए उपलब्ध है, इसके आयाम निर्धारित हैं और काफी सटीक हैं। बड़े श्रोणि के आकार का उपयोग छोटे श्रोणि के आकार का न्याय करने के लिए किया जाता है, जो प्रत्यक्ष माप के लिए दुर्गम है। छोटे श्रोणि के आकार का निर्धारण है आवश्यक, चूंकि भ्रूण छोटे श्रोणि की जिद्दी हड्डी नहर से होकर गुजरता है।
आमतौर पर श्रोणि के चार आकारों को मापा जाता है: तीन अनुप्रस्थ और एक सीधा।
1.डिस्टैंटिया स्पिनारम (24-26 सेमी)
2. डिस्टैंटिया क्रिस्टारम (27-29 सेमी)
3. डिस्टैंटिया ट्रोकेनटेरिका (30-31 सेमी)
4. कंजुगाटा एक्सटर्ना (20-21 सेमी)
बाहरी संयुग्म के आकार से, कोई वास्तविक संयुग्म के आकार का न्याय कर सकता है: 9 सेमी बाहरी लंबाई से घटाया जाता है। त्रिक समचतुर्भुज (माइकलिस रोम्बस) की भी जांच और माप की जाती है।
छोटी कटोरी
छोटी श्रोणि का आकार निर्धारित करना महत्वपूर्ण है, क्योंकि भ्रूण छोटे श्रोणि की जिद्दी हड्डी नहर से होकर गुजरता है। छोटे बेसिन में है: एक प्रवेश द्वार, एक गुहा और एक निकास। श्रोणि गुहा में, एक विस्तृत और संकीर्ण भाग प्रतिष्ठित होते हैं।
छोटे श्रोणि के विमान और आयाम... छोटा श्रोणि जन्म नहर का हड्डी वाला हिस्सा है। छोटी श्रोणि की पिछली दीवार में त्रिकास्थि और कोक्सीक्स होते हैं, पार्श्व वाले इस्चियाल हड्डियों द्वारा बनते हैं, पूर्वकाल - जघन हड्डियों और सिम्फिसिस द्वारा। छोटी श्रोणि की पिछली दीवार पूर्वकाल की तुलना में 3 गुना लंबी होती है। छोटे श्रोणि का ऊपरी भाग एक ठोस, बिना झुके हड्डी का छल्ला होता है। निचले हिस्से में, छोटी श्रोणि की दीवारें ठोस नहीं होती हैं; उनके पास ओबट्यूरेटर ओपनिंग और इस्चियल नॉच होते हैं, जो दो जोड़ी स्नायुबंधन (सैक्रोस्पिनस और सैक्रो-ट्यूबरस) द्वारा सीमित होते हैं।
छोटे श्रोणि में निम्नलिखित खंड मौजूद हैं: प्रवेश द्वार, गुहा और निकास। पैल्विक गुहा में, एक विस्तृत और संकीर्ण भाग प्रतिष्ठित है। इसके अनुसार, छोटे श्रोणि के चार विमानों पर विचार किया जाता है: I - श्रोणि के प्रवेश द्वार का तल, II - श्रोणि गुहा के विस्तृत भाग का तल, III - श्रोणि गुहा के संकीर्ण भाग का तल , IV - श्रोणि से बाहर निकलने का तल।
I. छोटे श्रोणि के प्रवेश द्वार का तलनिम्नलिखित सीमाएँ हैं: सामने - सिम्फिसिस का ऊपरी किनारा और जघन हड्डियों का ऊपरी भीतरी किनारा, किनारों पर - अनाम रेखाएँ, पीछे - त्रिक प्रांतस्था। प्रवेश द्वार के तल में एक गुर्दा या अनुप्रस्थ अंडाकार का आकार होता है जिसमें त्रिक प्रांतस्था के अनुरूप एक पायदान होता है। श्रोणि के प्रवेश द्वार पर तीन आकार प्रतिष्ठित हैं: सीधे, अनुप्रस्थ और दो तिरछे।
सीधा आकार- जघन जोड़ की आंतरिक सतह पर त्रिक प्रांतस्था से सबसे प्रमुख बिंदु तक की दूरी। इस आकार को प्रसूति, या सच, संयुग्म (संयुग्मता वेरा) कहा जाता है। एक संरचनात्मक संयुग्म भी है - केप से सिम्फिसिस के ऊपरी भीतरी किनारे के मध्य तक की दूरी; शारीरिक संयुग्म प्रसूति संयुग्म से थोड़ा (0.3-0.5 सेमी) बड़ा होता है। प्रसूति, या सच्चा संयुग्म 11 सेमी है।
अनुप्रस्थ आयाम- अनाम रेखाओं के सबसे दूर के बिंदुओं के बीच की दूरी। यह आकार 13-13.5 सेमी है।
परोक्ष आयामदो: दाएं और बाएं, जो 12-12.5 सेमी हैं। दायां तिरछा आकार - दाएं सैक्रोइलियक जोड़ से बाएं इलियाक-प्यूबिक ट्यूबरकल की दूरी, बायां तिरछा आकार - बाएं सैक्रोइलियक जोड़ से दाएं इलियाक-प्यूबिक ट्यूबरकल तक। श्रम में एक महिला में श्रोणि के तिरछे आयामों की दिशा में नेविगेट करना आसान बनाने के लिए, एम.एस. मालिनोव्स्की और एम.जी. कुशनिर निम्नलिखित तरकीब पेश करते हैं। दोनों हाथों के ब्रश समकोण पर मुड़े होते हैं, हथेलियाँ ऊपर की ओर होती हैं; उंगलियों के सिरों को लेटी हुई महिला के श्रोणि के बाहर निकलने के करीब लाया जाता है। बाएं हाथ का तल श्रोणि के बाएं तिरछे आकार के साथ मेल खाएगा, दाएं का विमान - दाएं के साथ।
द्वितीय. श्रोणि गुहा के विस्तृत भाग का तलनिम्नलिखित सीमाएँ हैं: सामने - सिम्फिसिस की आंतरिक सतह के मध्य में, पक्षों पर - एसिटाबुलम के मध्य में, पीछे - II और III त्रिक कशेरुक का जंक्शन। श्रोणि गुहा के विस्तृत भाग में, दो आकार प्रतिष्ठित हैं: सीधे और अनुप्रस्थ।
सीधा आकार- द्वितीय और तृतीय त्रिक कशेरुक के जंक्शन से सिम्फिसिस की आंतरिक सतह के मध्य तक; 12.5 सेमी के बराबर है।
अनुप्रस्थ आयाम- एसिटाबुलम के शीर्ष के बीच; 12.5 सेमी के बराबर है।
श्रोणि गुहा के चौड़े हिस्से में कोई तिरछा आयाम नहीं होता है क्योंकि इस स्थान पर श्रोणि एक निरंतर हड्डी की अंगूठी नहीं बनाता है। श्रोणि के चौड़े हिस्से में तिरछे आयामों की सशर्त अनुमति है (लंबाई 13 सेमी)।
III. श्रोणि गुहा के संकीर्ण भाग का तलसिम्फिसिस के निचले किनारे के सामने, पक्षों से - इस्चियाल हड्डियों की रीढ़ द्वारा, पीछे - sacrococcygeal संयुक्त द्वारा। दो आकार हैं: सीधे और अनुप्रस्थ।
सीधा आकार sacrococcygeal जोड़ से सिम्फिसिस के निचले किनारे (जघन चाप के शीर्ष) तक जाता है; 11-11.5 सेमी के बराबर।
अनुप्रस्थ आयामइस्चियाल हड्डियों की रीढ़ को जोड़ता है; 10.5 सेमी के बराबर है।
चतुर्थ। छोटे श्रोणि के बाहर निकलें विमाननिम्नलिखित सीमाएँ हैं: सामने - सिम्फिसिस का निचला किनारा, पक्षों से - इस्चियाल ट्यूबरकल, पीछे - कोक्सीक्स का शीर्ष। श्रोणि के निकास तल में दो त्रिकोणीय विमान होते हैं, जिनमें से सामान्य आधार इस्चियाल ट्यूबरकल को जोड़ने वाली रेखा है। श्रोणि के आउटलेट पर, दो आकार प्रतिष्ठित हैं: सीधे और अनुप्रस्थ।
पेल्विक आउटलेट का सीधा आकारकोक्सीक्स के ऊपर से सिम्फिसिस के निचले किनारे तक जाता है; यह 9.5 सेमी के बराबर होता है। जब भ्रूण छोटे श्रोणि से गुजरता है, तो टेलबोन 1.5-2 सेमी दूर हो जाता है और सीधा आकार बढ़कर 11.5 सेमी हो जाता है।
पेल्विक आउटलेट का अनुप्रस्थ आकार ischial tuberosities की आंतरिक सतहों को जोड़ता है; 11 सेमी है इस प्रकार, छोटे श्रोणि के प्रवेश द्वार पर, अनुप्रस्थ आयाम सबसे बड़ा है। गुहा के विस्तृत भाग में, सीधे और अनुप्रस्थ आयाम समान होते हैं; सबसे बड़ा आकार पारंपरिक रूप से स्वीकृत तिरछा आकार होगा। गुहा के संकीर्ण हिस्से और श्रोणि के आउटलेट में, सीधे आयाम अनुप्रस्थ लोगों की तुलना में बड़े होते हैं।
श्रोणि के तार अक्ष (रेखा)।सामने छोटे श्रोणि के सभी विमान (शास्त्रीय) सिम्फिसिस के एक या दूसरे बिंदु से घिरे होते हैं, और पीछे - त्रिकास्थि या कोक्सीक्स के विभिन्न बिंदुओं के साथ। सिम्फिसिस कोक्सीक्स के साथ त्रिकास्थि की तुलना में बहुत छोटा है, इसलिए श्रोणि के तल पूर्वकाल में अभिसरण होते हैं और पीछे की ओर पंखे होते हैं। यदि आप श्रोणि के सभी विमानों के सीधे आयामों के मध्य को जोड़ते हैं, तो आपको एक सीधी रेखा नहीं मिलती है, बल्कि एक अवतल पूर्वकाल (सिम्फिसिस के लिए) रेखा मिलती है। श्रोणि के सभी सीधे आकारों के केंद्रों को जोड़ने वाली यह सशर्त रेखा श्रोणि की तार वाली धुरी कहलाती है। श्रोणि की कठोर धुरी सबसे पहले सीधी होती है, यह त्रिकास्थि की भीतरी सतह की समतलता के अनुसार श्रोणि गुहा में झुकती है। श्रोणि के तार वाले अक्ष की दिशा में, नवजात भ्रूण जन्म नहर से होकर गुजरता है।
जब एक महिला खड़ी होती है तो श्रोणि के झुकाव का कोण (क्षितिज के विमान के साथ उसके प्रवेश द्वार का चौराहा) काया के आधार पर भिन्न हो सकता है और 45-55 0 से भिन्न हो सकता है। पीठ के बल लेटने वाली महिला को अपनी जांघों को पेट के खिलाफ मजबूती से खींचने के लिए मजबूर करके इसे कम किया जा सकता है, जिससे छाती ऊपर उठती है। पीठ के निचले हिस्से के नीचे रोलर जैसा कठोर तकिया रखकर इसे बढ़ाया जा सकता है, जिससे छाती नीचे की ओर झुक जाएगी। श्रोणि के झुकाव के कोण में कमी भी प्राप्त की जाती है यदि महिला को अर्ध-बैठने की स्थिति, स्क्वाटिंग दी जाती है।
पेड़ू का तल
श्रोणि का निकास नीचे से एक शक्तिशाली मांसपेशी-चेहरे की परत द्वारा बंद कर दिया जाता है, जिसे पेल्विक फ्लोर कहा जाता है। पेल्विक फ्लोर का वह हिस्सा, जो लेबिया और गुदा के पीछे के हिस्से के बीच स्थित होता है, प्रसूति या पूर्वकाल कहलाता है, पेरिनेम (पीछे का पेरिनेम गुदा और कोक्सीक्स के बीच स्थित श्रोणि तल का हिस्सा होता है)।
पेल्विक फ्लोर प्रावरणी के साथ मांसपेशियों की तीन परतों से बना होता है:
I. नीचे (बाहरी) परतपेरिनेम के कण्डरा केंद्र में परिवर्तित होने वाली मांसपेशियां होती हैं; इन मांसपेशियों के स्थान का आकार श्रोणि की हड्डियों से निलंबित एक आकृति आठ जैसा दिखता है।
1. बल्बस-कैवर्नस पेशी(m.bulbo-cavernosus) योनि के उद्घाटन को पकड़ लेता है, कण्डरा केंद्र और भगशेफ से जुड़ जाता है; अनुबंधित होने पर, यह पेशी योनि के उद्घाटन को संकुचित करती है।
2. कटिस्नायुशूल-गुफादार पेशी(m.ischio-cavernosis) इस्चियम की निचली शाखा से शुरू होता है और भगशेफ से जुड़ा होता है।
3. पेरिनेम की सतही अनुप्रस्थ पेशी(एम.ट्रांसवर्सस पेरिनेई सुपरफिशियलिस) कण्डरा केंद्र से शुरू होता है, दाएं और बाएं जाता है, इस्चियल ट्यूबरकल से जुड़ता है।
4. गुदा का बाहरी दबाव(एम.स्फिंक्टर एनी एक्सटर्नस) - मलाशय के अंत के आसपास की मांसपेशी। गुदा के बाहरी स्फिंक्टर की मांसपेशियों के गहरे बंडल कोक्सीक्स के शीर्ष से शुरू होते हैं, गुदा को घेरते हैं और पेरिनेम के कण्डरा केंद्र में समाप्त होते हैं।
द्वितीय. पैल्विक मांसपेशियों की मध्य परत- मूत्रजननांगी डायाफ्राम (डायाफ्राम यूरोजेनिटल) पेल्विक आउटलेट के पूर्वकाल आधे हिस्से पर कब्जा कर लेता है। मूत्रजननांगी डायाफ्राम एक त्रिकोणीय मांसपेशी-फेशियल प्लेट है जो सिम्फिसिस के नीचे, जघन आर्च में स्थित होती है। मूत्रमार्ग और योनि इस प्लेट से होकर गुजरते हैं। मूत्रजननांगी डायाफ्राम के पूर्वकाल भाग में, मांसपेशियों के बंडल मूत्रमार्ग को घेर लेते हैं और इसके बाहरी दबानेवाला यंत्र का निर्माण करते हैं; पीछे के खंड में, मांसपेशियों के बंडल रखे जाते हैं, अनुप्रस्थ दिशा में इस्चियाल ट्यूबरकल तक जा रहे हैं। मूत्रजननांगी डायाफ्राम के इस भाग को गहरी अनुप्रस्थ पेरिनियल पेशी कहा जाता है। (एम.ट्रांसवर्सस पेरिनेई प्रोफंडस)।
III. ऊपरी (आंतरिक)पेरिनेम में मांसपेशियों की परत को डायफ्रामा पेल्विस कहा जाता है। पैल्विक डायाफ्राम में एक युग्मित मांसपेशी होती है जो गुदा (m.levator ani) को ऊपर उठाती है। गुदा के दोनों चौड़े उत्तोलक एक गुंबद का निर्माण करते हैं जिसका शीर्ष नीचे की ओर होता है और निचले मलाशय (गुदा से थोड़ा ऊपर) से जुड़ा होता है। गुंबद का चौड़ा आधार ऊपर की ओर है और श्रोणि की दीवारों की भीतरी सतह से जुड़ा हुआ है। श्रोणि डायाफ्राम के पूर्वकाल भाग में, गुदा को उठाने वाले मांसपेशी बंडलों के बीच, एक अनुदैर्ध्य रूप से स्थित अंतर होता है जिसके माध्यम से मूत्रमार्ग और योनि (अंतराल जननांग) श्रोणि से बाहर निकलते हैं। गुदा को ऊपर उठाने वाली मांसपेशियां पैल्विक दीवारों के विभिन्न हिस्सों से शुरू होने वाले अलग-अलग मांसपेशी बंडलों से बनी होती हैं; पैल्विक मांसपेशियों की यह परत सबसे शक्तिशाली होती है। सभी श्रोणि तल की मांसपेशियां प्रावरणी से ढकी होती हैं।
बच्चे के जन्म में, पेरिनेम अक्सर घायल हो जाता है, और यह श्रोणि तल की भीतरी परत होती है जो क्षतिग्रस्त हो जाती है।
पैल्विक फ्लोर की मांसपेशियां और प्रावरणी निम्नलिखित महत्वपूर्ण कार्य करती हैं:
1. श्रोणि तल आंतरिक जननांग अंगों के लिए एक सहारा है, उनकी सामान्य स्थिति को बनाए रखने में मदद करता है। गुदा को ऊपर उठाने वाली मांसपेशियों का विशेष महत्व है। इन मांसपेशियों के संकुचन के साथ, जननांग अंतराल बंद हो जाता है, मलाशय और योनि का लुमेन संकरा हो जाता है। पैल्विक फ्लोर की मांसपेशियों को नुकसान से जननांगों का आगे बढ़ना और आगे बढ़ना होता है।
2. पैल्विक फ्लोर न केवल जननांगों के लिए, बल्कि विसरा के लिए भी एक सहारा है। पैल्विक फ्लोर की मांसपेशियां पेट की रुकावट और पेट की दीवार की मांसपेशियों के साथ-साथ इंट्रा-पेट के दबाव के नियमन में शामिल होती हैं।
3. बच्चे के जन्म के दौरान, जब भ्रूण को बाहर निकाल दिया जाता है, तो श्रोणि तल की मांसपेशियों की तीनों परतें खिंच जाती हैं और एक चौड़ी ट्यूब बन जाती है, जो बोनी बर्थ कैनाल की निरंतरता है। भ्रूण के जन्म के बाद, श्रोणि तल की मांसपेशियां फिर से सिकुड़ जाती हैं और अपनी पिछली स्थिति में लौट आती हैं।
एक पूरे के रूप में श्रोणियह त्रिक प्रांतस्था के माध्यम से सीमा के साथ बड़े और छोटे में विभाजित है (त्रिकास्थि के आधार के पूर्वकाल भाग और Y काठ कशेरुका के शरीर द्वारा गठित), इलियाक हड्डियों की चाप रेखाओं के माध्यम से, जघन के शिखर हड्डियों और जघन सिम्फिसिस के ऊपरी किनारे - पूरी सीमा को सीमा रेखा कहा जाता है। श्रोणि गुहा आंतरिक अंगों और मांसपेशियों द्वारा कब्जा कर लिया जाता है, नीचे से यह श्रोणि और मूत्रजननांगी डायाफ्राम द्वारा सीमित होता है। कमर के निचले हिस्से की मांसपेशियां श्रोणि के बाहर स्थित होती हैं।
में छोटी श्रोणिभेद करें: ऊपरी छिद्र (प्रवेश द्वार), चौड़े और संकीर्ण भागों वाली गुहा, निचला छिद्र (निकास)। ऊपरी छिद्र सीमा रेखा के साथ मेल खाता है, निचला एक कोक्सीक्स के शीर्ष के माध्यम से पीछे से गुजरता है, पक्षों पर - पवित्र-ट्यूबरस स्नायुबंधन, इस्चियल ट्यूबरकल, कटिस्नायुशूल शाखाओं के माध्यम से, सामने - निचली जघन शाखाओं के किनारे के साथ और जघन सिम्फिसिस का निचला किनारा। छोटी श्रोणि की पूर्वकाल की दीवार पर एक ही नहरों के साथ ओबट्यूरेटर उद्घाटन होते हैं, बगल की दीवारों पर बड़े और छोटे कटिस्नायुशूल होते हैं, जो एक ही बोनी पायदान और पवित्र-ट्यूबरस, पवित्र स्नायुबंधन द्वारा सीमित होते हैं।
उम्र का अंतरश्रोणि की संरचना झुकाव के कोण में परिवर्तन और त्रिकास्थि और कोक्सीक्स की वक्रता की डिग्री से निर्धारित होती है। श्रोणि के झुकाव के कोण में व्यक्तिगत उतार-चढ़ाव (पुरुषों में - 50-55 ओ की सीमा में, महिलाओं में - 55-60 ओ) न केवल लिंग के आधार पर, बल्कि शरीर की स्थिति पर भी निर्भर करता है। एक खेल या सैन्य रुख में, झुकाव का कोण जितना संभव हो उतना बढ़ जाता है, बैठने की स्थिति में जितना संभव हो उतना कम हो जाता है। पैल्विक रिंग हड्डियों के अस्थिभंग के संदर्भ में भी महत्वपूर्ण आयु-संबंधी उतार-चढ़ाव देखे जाते हैं।
लिंग भेदनिम्नलिखित में प्रकट होते हैं:
• मादा श्रोणि, और विशेष रूप से इसकी गुहा, चौड़ी और नीची, बेलनाकार आकृति के साथ; नर - एक शंक्वाकार गुहा के साथ संकीर्ण और लंबा;
· महिलाओं में केप कमजोर रूप से गुहा में फैल जाता है, एक अंडाकार के रूप में एक प्रवेश द्वार का निर्माण करता है; पुरुषों में केप दृढ़ता से फैलता है, एक कार्ड दिल के रूप में एक प्रवेश द्वार बनाता है;
• मादा त्रिकास्थि थोड़ी अवतल, लगभग सपाट श्रोणि सतह के साथ चौड़ी और छोटी होती है; पुरुष - संकीर्ण और लंबा, श्रोणि की सतह के साथ दृढ़ता से घुमावदार;
· महिलाओं में सबप्यूबिक एंगल - 90 डिग्री से अधिक, पुरुषों में - 70-75 डिग्री;
· महिलाओं में इलियाक हड्डियों के पंख अधिक बाहर की ओर मुड़े होते हैं, और पुरुषों में उनकी स्थिति अधिक लंबवत होती है;
· महिला श्रोणि के रैखिक आयाम पुरुषों के ऊपर प्रबल होते हैं।
महिलाओं में बड़े श्रोणि में तीन अनुप्रस्थ और एक अनुदैर्ध्य आकार होते हैं:
इंटरस्पिनस आकार, इलियाक हड्डियों के पूर्वकाल बेहतर रीढ़ के बीच 23-25 सेमी की सीधी दूरी के रूप में;
इंटर-क्रेस्टल आकार, इलियाक शिखाओं के सबसे दूर के बिंदुओं के बीच 26-28 सेमी की सीधी दूरी के रूप में;
इंटरट्रोकैनेटरिक आकार, बड़े सैनिकों के सबसे दूर के बिंदुओं के बीच 30-33 सेमी की सीधी दूरी के रूप में;
अनुदैर्ध्य आकार, वाई काठ कशेरुका की स्पिनस प्रक्रिया और जघन सिम्फिसिस के ऊपरी किनारे के बीच 18-21 सेमी की सीधी दूरी के रूप में।
एक जीवित महिला में बड़े श्रोणि के सभी आकारों को एक मोटे कंपास से मापा जाता है, क्योंकि ये हड्डी संरचनाएं आसानी से दिखाई देती हैं। बड़े श्रोणि के आकार और उसके आकार से, कोई भी परोक्ष रूप से छोटे श्रोणि के आकार का न्याय कर सकता है।
छोटे श्रोणि में, अनुप्रस्थ, तिरछा, अनुदैर्ध्य आयाम (व्यास) होते हैं, जो श्रोणि के प्रत्येक भाग (ऊपरी, निचले छिद्र, गुहा) में भी कुछ बोनी स्थलों के बीच मापा जाता है। इसलिए, उदाहरण के लिए, प्रवेश द्वार का अनुप्रस्थ व्यास इलियम पर चाप रेखा के सबसे अधिक दूरी वाले बिंदुओं के बीच 12-13 सेमी की दूरी है; तिरछा व्यास - एक तरफ के sacroiliac जोड़ और इलियो-प्यूबिक एमिनेंस के बीच 12 सेमी की दूरी विपरीत दिशा; सीधे आकार 11 सेमी, केप और जघन सिम्फिसिस के बिंदु के बीच की दूरी सबसे पीछे की ओर फैली हुई है। 9 सेमी का सीधा आउटलेट आकार कोक्सीक्स के शीर्ष और जघन सिम्फिसिस के निचले किनारे के बीच की दूरी है; निकास का अनुप्रस्थ आकार 11 सेमी है - इस्चियाल ट्यूबरकल के बीच की दूरी। यदि आप सभी सीधे आयामों के मध्य बिंदुओं को जोड़ते हैं, तो आपको छोटे श्रोणि की तार वाली धुरी मिलती है - एक कोमल वक्र, सिम्फिसिस का सामना करने वाली समतलता। यह जन्म लेने वाले बच्चे की गति की दिशा है।
कूल्हे का जोड़ एसिटाबुलम द्वारा बनता है कूल्हे की हड्डीऔर ऊरु सिर। एसिटाबुलम के किनारे के साथ आर्टिकुलर सतह को बढ़ाने के लिए, अनुप्रस्थ एसिटाबुलर लिगामेंट के साथ एक रेशेदार-कार्टिलाजिनस एसिटाबुलर होंठ होता है। रेशेदार और श्लेष झिल्ली से युक्त आर्टिकुलर कैप्सूल, एसिटाबुलर होंठ के किनारे से जुड़ा होता है, और पर जांध की हड्डीगर्दन के साथ: सामने - इंटरट्रोकैनेटरिक लाइन के साथ, पीछे - इंटरट्रोकैनेटरिक रिज से अंदर की ओर। कैप्सूल को शक्तिशाली स्नायुबंधन द्वारा मजबूत किया जाता है: गोलाकार क्षेत्र, इलियो-फेमोरल, जघन और कटिस्नायुशूल-ऊरु स्नायुबंधन। ऊरु सिर का एक बंधन जोड़ के अंदर स्थित होता है, जो अपने गठन के दौरान सिर को गुहा में रखता है।
आकार में कूल्हे का जोड़ गोलाकार, त्रिअक्षीय, इन जोड़ों के एक प्रकार के रूप में प्रकट होता है - कप के आकार का जोड़। ललाट अक्ष के चारों ओर, 118-121 o पर मुड़े हुए घुटने के साथ इसमें फ्लेक्सन किया जाता है, एक असंतुलित के साथ - केवल 84-87 o पर तनाव के कारण पीठ की मांसपेशियांकूल्हों। फ्लेक्सियन मांसपेशियों द्वारा किया जाता है: इलियोपोसा, रेक्टस फीमर, टेलर, कंघी, प्रावरणी लता टेंसर। उन्हें निम्नलिखित धमनियों द्वारा रक्त की आपूर्ति की जाती है: इलियो-काठ, सुपीरियर ग्लूटियल, ओबट्यूरेटर, बाहरी जननांग, इलियम के आसपास के गहरे और पार्श्व, अवरोही घुटने, ऊरु की मांसपेशियों की शाखाएं और गहरी ऊरु धमनियों। काठ का जाल, प्रसूति, ऊरु और बेहतर लसदार नसों की शाखाओं द्वारा संरक्षण किया जाता है
घुटने का जोड़।
शिक्षा के क्षेत्र में घुटने का जोड़तीन हड्डियाँ शामिल हैं: आर्टिकुलर कंडीलर सतहों के साथ फीमर, पोस्टीरियर आर्टिकुलर सतह के साथ पटेला, औसत दर्जे और पार्श्व शंकुओं पर ऊपरी आर्टिकुलर सतहों के साथ टिबिअल। इसलिए, जोड़ जटिल और कंडीलर है जिसमें कलात्मक सतहों के अपर्याप्त पत्राचार होता है, जो फाइब्रोकार्टिलाजिनस मेनिससी द्वारा पूरक होता है: औसत दर्जे का और पार्श्व। इससे जोड़ जटिल हो जाता है।
औसत दर्जे का मेनिस्कस संकीर्ण है, चंद्र (अक्षर के रूप में " साथ"); पार्श्व मेनिस्कस - चौड़ा, अंडाकार (पत्र के रूप में " हे")। सामने, दोनों मेनिसिस घुटने के अनुप्रस्थ लिगामेंट से जुड़े होते हैं, अंदर वे टिबिया के इंटरकॉन्डाइलर ऊंचाई तक बढ़ते हैं। मेनिस्कि के बाहरी किनारों के साथ एक पतली और ढीली कैप्सूल बढ़ती है, इसकी श्लेष झिल्ली बड़े बर्तनों का निर्माण करती है और कई, छोटी तहवसा ऊतक से भरा होता है, जो आर्टिकुलर सतहों की एकरूपता को बढ़ाता है। युग्मित pterygoid तह पटेला से पार्श्व और नीचे की ओर स्थित होते हैं। पेटेलर फोल्ड - अनपेयर पटेला के नीचे स्थित होता है, जो इसके और पूर्वकाल इंटरकॉन्डाइलर क्षेत्र के बीच स्थित होता है।
संयुक्त रूपों में सिनोवियम जेब (साइनस, ट्विस्ट) बनाता है, जिसका आकार और संख्या परिवर्तनशील है। सिनोवियल बर्सा मांसपेशी टेंडन के लगाव बिंदुओं पर उत्पन्न होता है: सुप्रापेटेलर (सबसे व्यापक), सबपैटेलर डीप, हैमस्ट्रिंग पॉकेट (पीछे - उसी नाम की मांसपेशी के कण्डरा पर), सार्टोरियस मांसपेशी कण्डरा का बैग, चमड़े के नीचे प्रीपेटेलर बर्सा। कुछ बर्सा, संयुक्त गुहा से जुड़कर, इसकी मात्रा बढ़ाते हैं।
संयुक्त कैप्सूल आंतरिक और बाहरी स्नायुबंधन के साथ प्रबलित होता है। आंतरिक स्नायुबंधन में क्रूसिएट लिगामेंट्स शामिल हैं: पूर्वकाल और पीछे, फीमर के इंटरकॉन्डाइलर फोसा और टिबिया के इंटरकॉन्डाइलर क्षेत्र को भरना। एक्स्ट्रा-आर्टिकुलर, एक्सटर्नल लिगामेंट्स में शामिल हैं: कोलेटरल पेटेलर और पेरोनियल लिगामेंट्स जो कि पक्षों पर पड़े हुए हैं, पीछे की ओर तिरछी पॉप्लिटेल और आर्कुएट पॉप्लिटेल, फ्रंट में पेटेलर लिगामेंट (पैटेलर), और मेडियल और लेटरल पेटेलर सपोर्ट लिगामेंट्स।
घुटने का जोड़ एक विशिष्ट कंडीलर जोड़ है, जो जटिल और जटिल है, जिसमें निम्नलिखित आंदोलनों का प्रदर्शन किया जाता है:
· ललाट अक्ष के आसपास: १४०-१५० ओ की अवधि के साथ लचीलापन और विस्तार; क्रूसिएट लिगामेंट्स और क्वाड्रिसेप्स टेंडन द्वारा फ्लेक्सन को बाधित किया जाता है; फीमर के शंकु मेनिसिस के साथ स्लाइड करते हैं;
· अनुदैर्ध्य (ऊर्ध्वाधर) अक्ष के आसपास, सक्रिय रोटेशन की मात्रा औसतन 15 °, निष्क्रिय - 30-35 ° है; आवक रोटेशन क्रूसिएट लिगामेंट्स द्वारा सीमित है, बाहरी - संपार्श्विक स्नायुबंधन द्वारा।
पिंडली की हड्डियों के जोड़।
टिबिअ
दूरस्थ पीनियल ग्रंथि में है:
टांग के अगले भाग की हड्डीयह है:
पिंडली की हड्डियों का संबंध होता है:
· टिबिओफिबुलर जोड़पेरोनियल सिर और ऊपरी एपिफेसिस (पार्श्व भाग), टिबिया के फ्लैट आर्टिकुलर सतहों द्वारा गठित; आर्टिकुलर कैप्सूल को रेशेदार सिर के पूर्वकाल और पीछे के स्नायुबंधन द्वारा कसकर बढ़ाया और मजबूत किया जाता है; गति की सीमित सीमा; कभी-कभी टिबिओफिबुलर जोड़ घुटने के जोड़ की गुहा के साथ संचार कर सकता है;
· टिबिओफिबुलर सिंडेसमोसिस- टिबिया के डिस्टल एपिफेसिस पर पेरोनियल पायदान और पार्श्व टखने की कलात्मक सतह के बीच छोटे और मोटे रेशेदार तंतुओं द्वारा निरंतर संबंध, पूर्वकाल और पीछे के टिबिओफिबुलर स्नायुबंधन द्वारा मजबूत, टखने के जोड़ की श्लेष झिल्ली टिबिओफिबुलर सिंडेसमोसिस पर आक्रमण करती है;
· निचले पैर की अंतःस्रावी झिल्ली- एक रेशेदार झिल्ली जो उनके डायफिसिस के क्षेत्र में बड़ी और रेशेदार हड्डियों के अंतःस्रावी किनारों के बीच फैली हुई है; इसमें रक्त वाहिकाओं और नसों के मार्ग के लिए ऊपर और नीचे छेद होते हैं।
निचले पैर की हड्डियों के जोड़ों में, गति लगभग अनुपस्थित होती है, जो इससे जुड़ी होती है समर्थन समारोह निचले अंगऔर एक जंगम टखने के जोड़ का निर्माण।
· टिबिअ
· टांग के अगले भाग की हड्डी
· ढलान
टिबिअसमीपस्थ पीनियल ग्रंथि पर है:
· जोड़दार सतहों के साथ औसत दर्जे का और पार्श्व शंकु;
मध्यवर्ती और पार्श्व ट्यूबरकल के साथ इंटरकॉन्डाइलर श्रेष्ठता :, पूर्वकाल और पीछे के क्षेत्र;
· शंकुवृक्ष के नीचे पार्श्व की ओर से पेरोनियल जोड़दार सतह।
टिबिया के डायफिसिस पर स्थित हैं:
· पूर्वकाल किनारा (तीव्र) - ऊपर की ओर ट्यूबरोसिटी में गुजरता है, पार्श्व किनारा फाइबुला और औसत दर्जे का किनारा का सामना करता है;
· सतहें: एकमात्र पेशी रेखा के साथ औसत दर्जे का, पार्श्व और पश्च.
दूरस्थ पीनियल ग्रंथि में है:
पार्श्व किनारे के साथ पेरोनियल पायदान;
· पीछे की ओर टखने के खांचे के साथ औसत दर्जे का मैलेलेलस;
· विशेष सतह: टखने और निचला।
टिबिया में अस्थिभंग नाभिक भ्रूण की अवधि के अंत में समीपस्थ एपिफेसिस में दिखाई देते हैं, बाहर में - जीवन के दूसरे वर्ष में, डायफिसिस में - भ्रूण की अवधि की शुरुआत में। अंतिम अस्थिकरण 19-24 वर्ष की आयु में होता है, टखने 16-19 वर्ष की आयु में।
टांग के अगले भाग की हड्डीयह है:
समीपस्थ एपिफेसिस पर, सिर, गर्दन, सिर पर - शीर्ष और जोड़दार सतह;
डायफिसिस पर: पूर्वकाल, पश्च और अंतःस्रावी किनारों; पार्श्व, पश्च और औसत दर्जे की सतह;
· डिस्टल एपिफेसिस पर: आर्टिकुलर सतह और फोसा (पीछे) के साथ लेटरल मैलेओलस।
ossification के माध्यमिक नाभिक जीवन के दूसरे वर्ष में डिस्टल एपिफेसिस में दिखाई देते हैं, समीपस्थ में 3-5 साल में, अंतिम ossification 20-24 साल में।
टखने का जोड़।
संयुक्त के गठन में शामिल हैं:
टिबिया अपनी निचली और औसत दर्जे की टखने की जोड़दार सतहों के साथ;
पार्श्व मैलेओलस की जोड़दार सतह के साथ फाइबुला;
· ब्लॉक पर स्थित ऊपरी और टखने (औसत दर्जे का और पार्श्व) का जोड़;
· टखने तीन हड्डियों के जोड़ के कारण एक विशिष्ट ब्लॉक जॉइंट-कॉम्प्लेक्स बनाते हुए, पिच की तरह ब्लॉक को स्वीप करते हैं।
आर्टिकुलर कैप्सूल पीछे से हड्डियों की आर्टिकुलर सतहों के किनारे से जुड़ा होता है जो जोड़ को बनाते हैं, इसके सामने 0.5-1 सेमी ऊपर।
किनारों पर, कैप्सूल मोटा और मजबूत होता है, इसके आगे और पीछे पतला, ढीला, मुड़ा हुआ होता है; पार्श्व स्नायुबंधन द्वारा प्रबलित:
· औसत दर्जे का(डेल्टॉइड) - मोटा, मजबूत, औसत दर्जे का मैलेलेलस से तालु, स्केफॉइड और कैल्केनस तक फैला हुआ; लिगामेंट में भागों को प्रतिष्ठित किया जाता है: टिबियल-स्केफॉइड, टिबियल-कैल्केनियल, पूर्वकाल और पश्च टिबियल-टैलस;
· पार्श्वपूर्वकाल टैलोफिबुलर, पश्च टैलोफिबुलर, कैल्केनोफिबुलर स्नायुबंधन के हिस्से के रूप में।
स्नायुबंधन इतने मजबूत होते हैं, विशेष रूप से औसत दर्जे का, कि अधिकतम खिंचाव के साथ, वे टखने को फाड़ सकते हैं।
टखने और तालुकैनेओनाविक्युलर जोड़ों में, निम्नलिखित आंदोलनों का प्रदर्शन किया जाता है:
· मोड़(प्लांटर) और विस्तार (कभी-कभी डॉर्सिफ्लेक्सियन कहा जाता है) ललाट अक्ष के चारों ओर 60 डिग्री की अवधि के साथ;
· अपहरण और अपहरण 17 डिग्री की अवधि के साथ धनु अक्ष के आसपास;
· उच्चारण और supinationऊर्ध्वाधर अक्ष के चारों ओर 22 डिग्री की अवधि के साथ।
पैर का जोड़।
पैर की हड्डियाँतर्सल हड्डियों में उपविभाजित: ७ छोटी कैंसलस हड्डियाँ और मेटाटारस की हड्डियाँ जिनमें ५ छोटी ट्यूबलर हड्डियाँ होती हैं; और उंगलियों के फलांग भी - प्रत्येक उंगली में तीन, पहले को छोड़कर, जिसमें दो फलांग होते हैं। टारसस की हड्डियाँ दो पंक्तियों में होती हैं: समीपस्थ (पीछे) में - तालु और कैल्केनियल, डिस्टल (पूर्वकाल) में - स्केफॉइड, पच्चर के आकार का: औसत दर्जे का, मध्यवर्ती, पार्श्व और घनाकार हड्डियाँ।
ढलानएक शरीर, सिर, गर्दन से मिलकर बनता है। शरीर के शीर्ष पर बेहतर, औसत दर्जे का और पार्श्व टखने की जोड़दार सतहों वाला एक ब्लॉक होता है। शरीर के नीचे कैल्केनियल आर्टिकुलर सतहें होती हैं: पूर्वकाल, मध्य और पश्च। मध्य और पश्च कैल्केनियल सतहों के बीच तालु नाली है। स्कैफॉइड आर्टिकुलर सतह सिर पर स्थित होती है। ताल में प्रक्रियाएं होती हैं: पार्श्व और पश्च, उत्तरार्द्ध पर - औसत दर्जे का और पार्श्व ट्यूबरकल, अंगूठे के लंबे फ्लेक्सर के कण्डरा के लिए एक खांचे द्वारा अलग किया जाता है।
एड़ी की हड्डीएक कैल्केनियल ट्यूबरकल के साथ पीछे की ओर समाप्त होने वाला शरीर है। शरीर पर, तालु की कलात्मक सतहों को प्रतिष्ठित किया जाता है: पूर्वकाल, मध्य और पश्च। मध्य और पीछे के बीच कैल्केनस का खांचा होता है, जो ताल के खांचे के साथ मिलकर टार्सल साइनस बनाता है। शरीर के बाहर के छोर पर एक घनाभ जोड़दार सतह होती है। कैल्केनस की प्रक्रियाएं और अन्य खांचे औसत दर्जे की सतह पर तालु की सहायक प्रक्रिया हैं, पार्श्व सतह पर लंबी पेरोनियल पेशी के कण्डरा की नाली।
नाव की आकृति काबाहर के छोर पर इसमें स्फेनोइड हड्डियों के लिए तीन जोड़दार सतहें होती हैं, पश्च टिबिअल पेशी को जोड़ने के लिए औसत दर्जे के किनारे के साथ ट्यूबरोसिटी।
स्फेनोइड हड्डियाँएक विशेषता त्रिकोणीय आकार है, और आगे और पीछे की तरफ और किनारों पर - आर्टिकुलर सतह - पहले तीन मेटाटार्सल हड्डियों के साथ जोड़ के लिए, पीछे की ओर स्कैफॉइड हड्डी के साथ संबंध के लिए, पक्षों पर एक दूसरे के साथ आर्टिक्यूलेशन के लिए और घनाभ की हड्डी।
घनाभकैल्केनस के साथ आर्टिक्यूलेशन के लिए पीछे आर्टिकुलर सतहें भी हैं, सामने - मेटाकार्पल हड्डियों के साथ, और औसत दर्जे की सतह के साथ - पार्श्व स्पैनॉइड और स्केफॉइड हड्डियों को जोड़ने के लिए। निचली सतह पर पेरोनियस लॉन्गस पेशी के कण्डरा के लिए एक ट्यूबरोसिटी और एक खांचा होता है।
मेटाटार्सल हड्डियां और फलांग्स- ये छोटी ट्यूबलर हड्डियाँ होती हैं, जिनमें से प्रत्येक में एक आधार, शरीर और सिर होता है। आर्टिकुलर सतहें सिर और आधार पर होती हैं। नीचे से पहली मेटाटार्सल हड्डी का सिर दो प्लेटफार्मों में बांटा गया है, जिसके साथ सीसमॉयड हड्डियां संपर्क में हैं। वाई मेटाटार्सल हड्डी की पार्श्व सतह पर लघु पेरोनियल पेशी के लगाव के लिए एक ट्यूबरोसिटी होती है। प्रत्येक डिस्टल (नाखून) फालानक्स मांसपेशी टेंडन के लगाव के लिए एक ट्यूबरकल के साथ समाप्त होता है।
भ्रूण की अवधि के 6 वें महीने में कैल्केनस में प्राथमिक अस्थिभंग नाभिक दिखाई देते हैं, ताल में 7-8 पर, 9वें महीने में घनाभ में। टारसस की शेष हड्डियों में, द्वितीयक नाभिक बनते हैं: पार्श्व पच्चर के आकार में - 1 वर्ष में, औसत दर्जे का पच्चर के आकार में - 3-4 से, स्केफॉइड में - 4-5 वर्षों में, पूर्ण अस्थिभंग - 12-16 साल में।
मेटाटार्सल हड्डियां 3-6 साल की उम्र में एपिफेसिस में ossify करना शुरू कर देती हैं, पूर्ण अस्थिभंग - 12-16 साल की उम्र में। फलांग्स और मेटाटार्सल हड्डियों के डायफिसिस भ्रूण की अवधि के 12-14 सप्ताह में प्राथमिक नाभिक बनाते हैं, 3-4 साल में फालंगेस में माध्यमिक होते हैं, 18-20 वर्षों में फालंगेस का पूर्ण ossification।
टखने के जोड़ के निर्माण में निम्नलिखित शामिल हैं:
· टिबिअइसकी निचली और औसत दर्जे की टखने की कलात्मक सतहें;
· टांग के अगले भाग की हड्डी- पार्श्व टखने की कलात्मक सतह;
· ढलान- ब्लॉक पर स्थित ऊपरी और टखने (औसत दर्जे का और पार्श्व आर्टिकुलर सतह)।
टखनों को ब्लॉक के चारों ओर फोर्क किया जाता है, जिससे एक विशिष्ट ब्लॉकी जॉइंट बनता है, जो तीन हड्डियों के जोड़ के कारण जटिल होता है।
आर्टिकुलर कैप्सूल पीछे से आर्टिकुलेटिंग हड्डियों की आर्टिकुलर सतहों के किनारे से जुड़ा होता है, इसके ऊपर 0.5-1 सेमी ऊपर।
पक्षों पर, कैप्सूल मोटा और मजबूत होता है, इसके आगे और पीछे पतला, ढीला, मुड़ा हुआ, शक्तिशाली पार्श्व स्नायुबंधन के साथ प्रबलित होता है:
· औसत दर्जे का (डेल्टॉइड) - मोटा, मजबूत, औसत दर्जे का मैलेओलस से तालु, स्केफॉइड और एड़ी की हड्डियों तक फैला हुआ; लिगामेंट में भागों को प्रतिष्ठित किया जाता है: टिबियल-स्केफॉइड, टिबियल-कैल्केनियल, पूर्वकाल और पश्च टिबियल-टैलस;
· पूर्वकाल टैलोफिबुलर, पोस्टीरियर टैलोफिबुलर, कैल्केनोफिबुलर लिगामेंट्स के हिस्से के रूप में पार्श्व।
स्नायुबंधन इतने मजबूत होते हैं, विशेष रूप से औसत दर्जे का, कि अधिकतम खिंचाव के साथ, वे टखने को फाड़ सकते हैं।
टखने के जोड़ में निम्नलिखित आंदोलनों का प्रदर्शन किया जाता है:
· मोड़(प्लांटर) और विस्तार (डॉर्सिफ्लेक्सियन) ललाट अक्ष के चारों ओर ६० की अवधि के साथ;
· अपहरण और अपहरणलगभग 17 की अवधि के साथ धनु अक्ष के चारों ओर;
· उच्चारण और supinationलगभग 22 की अवधि के साथ ऊर्ध्वाधर अक्ष के चारों ओर।
सबटालर जोड़ताल और कैल्केनस के पीछे की कलात्मक सतहों द्वारा गठित, जो अच्छी तरह से मेल खाते हैं। संयुक्त में कैप्सूल पतला, फैला हुआ, टखने के स्नायुबंधन के साथ प्रबलित होता है।
ताललोकलकेनियोविकुलर जोड़तालु के सिर पर आर्टिकुलर सतह द्वारा निर्मित, जो स्कैफॉइड हड्डी के सामने और नीचे कैल्केनस के साथ व्यक्त होता है। कैल्केनस की कलात्मक सतह को प्लांटर कैल्केनोनाविकुलर लिगामेंट द्वारा पूरक किया जाता है, जो तालु के सिर पर रेशेदार उपास्थि में गुजरता है। आर्टिकुलर कैप्सूल एक एकल गुहा को बंद करते हुए, आर्टिकुलर सतहों के किनारे से जुड़ा होता है। कैप्सूल को मजबूत स्नायुबंधन द्वारा मजबूत किया जाता है: इंटरोससियस टैलोकलकैनियल 0.5 सेंटीमीटर मोटी और ऊपर से - टैलो-नेविकुलर। उन्हें खींचते समय (विशेषकर टैलोकलकेनियल लिगामेंट), तालु का सिर नीचे होता है और पैर चपटा होता है।
जोड़ आकार में गोलाकार होता है, लेकिन गति के एक धनु अक्ष के साथ। सबटालर जोड़ के साथ, यह जोड़ और अपहरण के रूप में गति की एक सीमित सीमा के साथ एक संयुक्त जोड़ बनाता है, पैर को बाहर और अंदर की ओर मोड़ता है। सभी आंदोलनों की कुल मात्रा 55 o से अधिक नहीं है। एक नवजात और . में शिशुयह जोड़ एक सुपाच्य स्थिति में है, चलने की शुरुआत के साथ, पैर के औसत दर्जे के किनारे को कम करने के साथ धीरे-धीरे उच्चारण होता है।
एड़ी-घनाकार जोड़- कलात्मक सतहों के महान अनुरूपता के साथ काठी; संयुक्त कैप्सूल औसत दर्जे की तरफ मोटा और तना हुआ, पार्श्व की तरफ पतला और ढीला होता है, स्नायुबंधन के साथ प्रबलित होता है: प्लांटर कैल्केनियल-क्यूबॉइड और लॉन्ग प्लांटर। एक सीमित मात्रा में आंदोलनों को अनुदैर्ध्य अक्ष के चारों ओर एक मामूली घुमाव के रूप में किया जाता है, जो तालुकैनेओनाविक्युलर जोड़ में आंदोलनों को पूरक करता है।
टारसस के अनुप्रस्थ (चोपरोव) जोड़ में कैल्केनियो-क्यूबॉइड और टैलो-नेविकुलर जोड़ शामिल हैंताकि संयुक्त स्थान पैर के पार से गुजरते हुए लैटिन एस का रूप ले ले। जोड़ों का सामान्य बंधन - द्विभाजित ( एल.जी. द्विभाजित) - एक प्रकार की कुंजी के रूप में कार्य करता है, जब विच्छेदित किया जाता है, तो संयुक्त गुहा चौड़ा हो जाता है। इसमें एक वाई-आकार की उपस्थिति होती है और इसमें कैल्केनियोविकुलर और कैल्केनियो-क्यूबॉइड लिगामेंट्स होते हैं।
वेज-नाविक जोड़- सपाट, जटिल, क्योंकि यह तीन पच्चर के आकार की और एक नाविक की हड्डियों से बनता है, जो पृष्ठीय और तल के पच्चर-नाविक और इंट्रा-आर्टिकुलर इंटरक्लिनिकल लिगामेंट्स के साथ प्रबलित होता है। संयुक्त गुहा tarsometatarsal जोड़ों के साथ संचार कर सकती है।
टार्सोमेटाटार्सल (लिस्फ़्रैंक) जोड़- गति की सीमित सीमा के साथ फ्लैट, निम्नलिखित शामिल करें तीन जोड़:
औसत दर्जे का स्फेनोइड और पहले मेटाटार्सल हड्डियों के बीच का जोड़;
मध्यवर्ती, पार्श्व स्फेनोइड हड्डियों और II, III मेटाटार्सल के बीच का जोड़;
घनाभ हड्डी और IY, Y मेटाटार्सल हड्डियों के बीच का जोड़;
टारसोमेटाटार्सल जोड़ों को टारसो-मेटाटार्सल लिगामेंट्स (पृष्ठीय और प्लांटर) और इंटरोससियस क्यूनिफॉर्म लिगामेंट्स द्वारा मजबूत किया जाता है, जिनमें से मेडियल क्यूनिफॉर्म लिगामेंट को व्यवहार में इन जोड़ों की कुंजी माना जाता है।
इंटरमेटाटार्सल जोड़- फ्लैट, मेटाटार्सल हड्डियों के आधारों की पार्श्व सतहों द्वारा निर्मित, पृष्ठीय और तल के मेटाटार्सल इंटरोससियस लिगामेंट्स द्वारा प्रबलित। उनमें आंदोलन गंभीर रूप से सीमित है।
मेटाटार्सोफैंगल जोड़मेटाटार्सल हड्डियों के गोलाकार सिर और समीपस्थ फलांगों के अवतल आधारों द्वारा निर्मित। कैप्सूल पतले, ढीले, संपार्श्विक और तल के स्नायुबंधन के साथ प्रबलित होते हैं। गहरा अनुप्रस्थ मेटाटार्सल लिगामेंट मेटाटार्सल हड्डियों के सिर को जोड़ता है और जोड़ों के कैप्सूल को मजबूत करता है। उनमें लचीलापन और विस्तार 90 o है, जोड़ और अपहरण सीमित हैं।
इंटरफैंगल जोड़- समीपस्थ और बाहर का, अंगूठे के जोड़ को छोड़कर, जहां एक इंटरफैंगल जोड़ होता है। वे ब्लॉक जोड़ों से संबंधित हैं, जो संपार्श्विक और तल के स्नायुबंधन द्वारा मजबूत होते हैं।
मानव पैर ने लोभी अंग के अनुकूलन को खो दिया है, लेकिन पूरे शरीर के समर्थन और गति के लिए आवश्यक मेहराब हासिल कर लिया है।
टारसस और मेटाटार्सल की हड्डियां गतिहीन जोड़ों से जुड़ी होती हैं।
इसके अलावा, हड्डियों के आकार और उनके "तंग" जोड़ों के कारण, कैल्केनियल ट्यूबरकल पर समर्थन के बिंदुओं के साथ पांच अनुदैर्ध्य और एक अनुप्रस्थ वाल्ट और I और Y मेटाटार्सल हड्डियों के सिर का गठन किया गया था।
अनुदैर्ध्य वाल्ट मेटाटार्सल हड्डियों की लंबी धुरी के साथ चलते हैं: उनके सिर से, शरीर के माध्यम से आधार तक और आगे आसन्न तर्सल हड्डियों के माध्यम से कैल्केनियल ट्यूबरोसिटी तक, जहां वे सभी अभिसरण करते हैं। दूसरी तिजोरी सबसे लंबी और सबसे ऊंची है।
औसत दर्जे का अनुदैर्ध्य वाल्ट वसंत (वसंत) कार्य करते हैं, पार्श्व वाले - सहायक। सबसे के स्तर पर उच्च अंकअनुदैर्ध्य वाल्ट अनुप्रस्थ हैं।
हड्डियों और जोड़ों के आकार के कारण वाल्टों को जगह में रखा जाता है, निष्क्रिय "पफ्स" के साथ प्रबलित - प्लांटर एपोन्यूरोसिस और सक्रिय "पफ्स" के साथ स्नायुबंधन - मांसपेशियों और उनके टेंडन। अनुदैर्ध्य मेहराब निम्नलिखित स्नायुबंधन को मजबूत करते हैं: लंबा तल, कैल्केनोनाविकुलर और तल का एपोन्यूरोसिस। अनुप्रस्थ मेहराब मेटाटार्सल अनुप्रस्थ और अंतःस्रावी स्नायुबंधन द्वारा आयोजित किया जाता है। उंगलियों के लंबे फ्लेक्सर्स और एक्सटेंसर, टिबियल मांसपेशियां, साथ ही उंगलियों के छोटे फ्लेक्सर्स, वर्मीफॉर्म मांसपेशियां अनुदैर्ध्य मेहराब को मजबूत करती हैं। अनुप्रस्थ मेहराब एकमात्र, योजक और अंतःस्रावी मांसपेशियों के वर्गाकार तलवों द्वारा आयोजित किया जाता है।
मानव विकास की प्रक्रिया में, पैर में बड़े परिवर्तन हुए हैं, जो इसकी गुंबददार संरचना से जुड़े हैं। एकमात्र पर तीन समर्थन बिंदु बनाए गए थे - पहले और पांचवें पैर की उंगलियों की एड़ी और आधार, तर्सल हड्डियों का आकार बढ़ गया, और पैर की उंगलियों के फालेंज को काफी छोटा कर दिया गया। पैर के जोड़ सख्त हो गए। पैर की लंबी मांसपेशियों और पैर की छोटी मांसपेशियों का जुड़ाव मध्य की ओर स्थानांतरित हो गया है अंगूठे, जो पैर के उच्चारण को मजबूत करता है और मेहराब को मजबूत करता है। अर्जित गुणों का नुकसान फ्लैट पैरों के विकास के साथ होता है, जो मनुष्यों के लिए एक बीमारी है।
