Podwójne badanie przesiewowe powyżej progu. Badania prenatalne.
Pierwsze badanie prenatalne w pierwszym trymestrze ciąży składa się z dwóch procedur: diagnostyka ultrasonograficzna oraz badania krwi pod kątem możliwości wystąpienia nieprawidłowości genetycznych u płodu. Nie ma nic złego w tych wydarzeniach. Dane uzyskane za pomocą badania USG i badania krwi porównuje się z normą dla tego okresu, co pozwala potwierdzić dobry lub zły stan płodu oraz określić jakość przebiegu ciąży.
Bardzo rzadko opisywano występowanie zakrzepowej plamicy małopłytkowej po podaniu klopidogrelu, czasami po katastrofalnym leczeniu. Charakteryzuje się małopłytkowością i mikroangiopatyczną niedokrwistością hemolityczną związaną z objawami neurologicznymi, zaburzeniami czynności nerek lub gorączką. TTP to potencjalnie śmiertelna choroba wymagająca terminowe leczeniew tym plazmafereza. Z uwagi na brak danych, klopidogrel nie jest zalecany w ciągu pierwszych 7 dni po ostrym udarze niedokrwiennym.
Doświadczenie dotyczące stosowania klopidogrelu u pacjentów z zaburzeniami czynności nerek jest ograniczone. Dlatego klopidogrel należy stosować ostrożnie u tych pacjentów. Doświadczenie u pacjentów z umiarkowanymi chorobami wątroby, którzy mogą mieć skazę krwotoczną jest ograniczone. Dlatego klopidogrel należy stosować ostrożnie w tej populacji.
Dla przyszłej mamy główne zadanie jest zachowanie dobrego psycho-emocjonalnego i kondycja fizyczna... Ważne jest również, aby postępować zgodnie z zaleceniami ginekologa-położnika prowadzącego ciążę.
Ultradźwięki to tylko jedno badanie kompleksu przesiewowego. Aby uzyskać pełne informacje o stanie zdrowia dziecka, lekarz musi zbadać krew przyszłej rodzącej kobiety pod kątem hormonów, ocenić wynik analiza ogólna mocz i krew
Pacjenci z rzadko występującą dziedziczną nietolerancją galaktozy, niedoborem laktazy typu Lapp lub zespołem złego wchłaniania glukozy-galaktozy nie powinni przyjmować tego leku ze względu na zawartość laktozy w produkcie. Produkt zawiera olej rycynowyuwodorniony, który może powodować rozstrój żołądka i biegunkę.
Interakcje z innymi produktami leczniczymi i inne formy interakcji
Doustne leki przeciwzakrzepowe: Nie zaleca się jednoczesnego stosowania klopidogrelu i doustnych leków przeciwzakrzepowych, ponieważ może dojść do nasilenia krwawienia. Możliwe interakcje farmakodynamiczne między klopidogrelem i kwas acetylosalicylowy, co zwiększa ryzyko krwawienia. Dlatego należy zachować ostrożność podczas ich łącznego stosowania. Heparyna: W badaniu klinicznym przeprowadzonym z udziałem zdrowych osób klopidogrel nie wymagał zmiany dawki heparyny ani nie zmieniał wpływu heparyny na krzepnięcie.
Standardy diagnostyki ultrasonograficznej I badań przesiewowych
Podczas pierwszego badania prenatalnego w 1 trymestr lekarz diagnosta USG specjalna uwaga zwraca uwagę na budowę anatomiczną płodu, na ich podstawie określa okres ciąży (ciąża), porównując z normą. Najdokładniej ocenianym kryterium jest grubość przestrzeni kołnierza (TVP), ponieważ jest to jeden z głównych parametrów istotnych diagnostycznie, pozwalający na identyfikację chorób genetycznych płodu. W przypadku anomalii chromosomowych przestrzeń kołnierza jest zwykle powiększona. Tygodniowe normy TVP przedstawiono w tabeli:
Jednoczesne podawanie heparyny nie miało wpływu na hamowanie agregacji płytek krwi wywołanej przez klopidogrel. Może wystąpić interakcja farmakodynamiczna między klopidogrelem i heparyną, co zwiększa ryzyko krwawienia. Leki trombolityczne: u pacjentów z ostrym zawałem mięśnia sercowego oceniano bezpieczeństwo określonych produktów trombolitycznych, klopidogrelu, fibryny lub nie-fibryny.
Niesteroidowe leki przeciwzapalne: W badaniu klinicznym przeprowadzonym z udziałem zdrowych ochotników jednoczesne podawanie klopidogrelu i naproksenu zwiększało utajoną utratę krwi z przewodu pokarmowego. Jednak ze względu na brak badań dotyczących interakcji z innymi NLPZ nie jest obecnie jasne, czy istnieje zwiększone ryzyko krwawienia z przewodu pokarmowego w przypadku wszystkich NLPZ.
Przeprowadzając badanie USG I trymestru, lekarz zwraca szczególną uwagę na budowę struktur twarzy czaszki płodu, obecność i parametry kości nosowej. Na okres 10 tygodni jest już dość jasno określony. W wieku 12 tygodni - u 98% zdrowych płodów jego wielkość wynosi od 2 do 3 mm. Ocenia się rozmiar kości szczęki dziecka i porównuje z normą. zauważalny spadek wskaźników szczęki w stosunku do normy wskazuje na trisomię.
Inne jednoczesne leczenie: przeprowadzono kilka innych badań klinicznych w celu zbadania potencjalnych interakcji farmakodynamicznych i farmakokinetycznych klopidogrelu i innych leki... Nie obserwowano żadnych klinicznie istotnych interakcji farmakodynamicznych podczas jednoczesnego podawania klopidogrelu z atenololem, nifedypiną lub atenololem i nifedypiną. W związku z tym aktywność farmakodynamiczna klopidogrelu nie zależy istotnie od jednoczesnego podawania z fenobarbitalem, cymetydyną lub estrogenem.
W badaniu USG 1 rejestruje się tętno płodu (tętno) i porównuje się je z normą. Wskaźnik zależy od czasu trwania ciąży. Tętno tygodniowe przedstawiono w tabeli:
Głównymi wskaźnikami fetometrycznymi na tym etapie badania ultrasonograficznego są rozmiary kości ogonowo-ciemieniowej (CTE) i dwuciemieniowej (BPR). Ich normy podano w tabeli:
Farmakokinetyka digoksyny lub teofiliny nie zmienia się wraz z jednoczesne użycie klopidogrel. Leki zobojętniające nie zmieniają wchłaniania klopidogrelu. Oprócz specyficznych interakcji opisanych powyżej, badania dotyczące interakcji klopidogrelu z kilkoma innymi powszechnie stosowanymi leki u pacjentów z zaburzeniami miażdżycowo-zakrzepowymi nie wykonano.
Ponieważ nie ma dowodów klinicznych na działanie klopidogrelu podczas ciąży, z powodu ostrożności lepiej jest nie stosować klopidogrelu podczas ciąży. Nie wiadomo, czy klopidogrel został zajęty mleko matki... Możliwe, że zahamowanie czynności płytek krwi u niemowląt. Dlatego jako środek zapobiegawczy karmienie piersią nie należy kontynuować podczas leczenia preparatem Trombec.
| Wiek płodu (tydzień) | Średni WRC (mm) | Średnia BPD (mm) |
|---|---|---|
| 10 | 31-41 | 14 |
| 11 | 42-49 | 13-21 |
| 12 | 51-62 | 18-24 |
| 13 | 63-74 | 20-28 |
| 14 | 63-89 | 23-31 |
Pierwsze badanie przesiewowe przewiduje ultrasonograficzną ocenę przepływu krwi w przewodzie żylnym (Arantia), ponieważ w 80% przypadków jego naruszenia u dziecka rozpoznawany jest zespół Downa. I tylko 5% genetycznie normalnych płodów wykazuje takie zmiany.
Od 11 tygodnia staje się możliwe wizualne rozpoznanie pęcherz moczowy podczas przeprowadzania badania ultrasonograficznego. W 12. tygodniu podczas pierwszego badania ultrasonograficznego ocenia się jego objętość, ponieważ wzrost wielkości pęcherza jest kolejnym dowodem na zagrożenie zespołem trisomii (Downa).
Wpływ na zdolność prowadzenia pojazdów i obsługiwania maszyn
Oprócz doświadczeń z badań klinicznych, zgłoszono spontanicznie działania niepożądane... Krwawienie jest najczęstszą reakcją zgłaszaną zarówno w badaniach klinicznych, jak i po wprowadzeniu produktu do obrotu, gdzie było najczęściej zgłaszane podczas pierwszego miesiąca leczenia.
Częstość występowania ciężkich przypadków wynosiła 1,4% dla klopidogrelu i 1,6% dla ASA. Ryzyko krwawienia spada w trakcie badania: 0-1 miesięcy, 1-3 miesiące, 3-6 miesięcy, 6-9 miesięcy, 9-12 miesięcy. Częstotliwość obfite krwawienie w obu grupach jest podobnie. Obserwacja ta utrzymuje się w podgrupach pacjentów określonych przez charakterystykę wyjściową i rodzaj leczenia fibrynolitycznego lub heparyny.
Krew do badań biochemicznych najlepiej oddać tego samego dnia co badanie ultrasonograficzne. Chociaż nie jest to wymagane. Krew jest pobierana na czczo. Przeprowadzana w I trymestrze analiza parametrów biochemicznych ma na celu określenie stopnia zagrożenia wystąpienia choroby genetyczne u płodu. W tym celu określa się następujące hormony i białka:
Poniżej przedstawiono działania niepożądane, które wystąpiły podczas badań klinicznych lub były zgłaszane spontanicznie. Przedawkowanie klopidogrelu może prowadzić do wydłużenia czasu krwawienia z następującymi powikłaniami krwawienia. Jeśli wystąpi krwawienie, należy rozważyć odpowiednie leczenie. Nie znaleziono antidotum na farmakologiczne działanie klopidogrelu. Jeśli konieczna jest natychmiastowa korekta wydłużonego czasu krwawienia, transfuzja płytek krwi może osłabić działanie klopidogrelu.
- białko osocza-A związane z ciążą (PAPP-A);
- darmowe hCG (składnik beta).
Wskaźniki te zależą od tygodnia ciąży. Zakres możliwych wartości jest dość szeroki i koreluje z etniczną zawartością regionu. W stosunku do średniej-normalnej wartości dla tego regionu poziom wskaźników waha się w granicach: 0,5-2,2 m / m. Przy obliczaniu zagrożenia i dekodowaniu danych do analizy brana jest pod uwagę nie tylko wartość średnia, ale uwzględniane są wszystkie możliwe korekty danych anamnestycznych przyszłej matki. To dostosowane MoM pozwala na pełniejsze określenie zagrożenia rozwojem patologii genetycznej płodu.
Grupa farmakoterapeutyczna: inhibitory agregacji płytek krwi z heparyną. Aby zahamować agregację płytek krwi, konieczna jest biotransformacja klopidogrelu. W rezultacie płytki krwi w kontakcie z klopidogrelem były zmieniane przez resztę ich życia, a przywrócenie prawidłowej czynności płytek krwi następowało z szybkością zgodną z krążeniem płytek krwi. Wielokrotne dawki 75 mg na dzień powodują znaczące zahamowanie indukowanej przez ADP agregacji płytek krwi od pierwszego dnia; stopniowo wzrasta i osiąga stan stacjonarny przez 3 do 7 dni.
 Badanie krwi na obecność hormonów należy wykonać na czczo i często przepisuje się je tego samego dnia, co badanie USG. Ze względu na obecność norm dotyczących cech hormonalnych krwi lekarz może porównać wyniki badań kobiety w ciąży z normami, zidentyfikować brak lub nadmiar niektórych hormonów
Badanie krwi na obecność hormonów należy wykonać na czczo i często przepisuje się je tego samego dnia, co badanie USG. Ze względu na obecność norm dotyczących cech hormonalnych krwi lekarz może porównać wyniki badań kobiety w ciąży z normami, zidentyfikować brak lub nadmiar niektórych hormonów HCG: ocena wartości ryzyka
Pod względem zawartości informacji wolny hCG (składnik beta) przewyższa całkowity hCG jako marker ryzyka nieprawidłowości genetycznych płodu. Wskaźniki beta-hCG przy korzystnym przebiegu ciąży przedstawiono w tabeli:
W stanie stacjonarnym średni wskaźnik retencji osiągany przy dawce 75 mg na dobę wynosi 40% do 60%. Agregacja płytek krwi i czas krwawienia stopniowo wracają do wartości wyjściowych, zwykle po 5 dniach od zakończenia leczenia. Niedawny zawał mięśnia sercowego, udar mózgu lub ustalona choroba tętnic obwodowych.
Klopidogrel znacząco zmniejszył liczbę nowych incydentów niedokrwiennych w porównaniu z ASA. W analizie podgrup na podstawie stanu kwalifikacyjnego zysk jest taki sam, jak u pacjentów z substancjami psychoaktywnymi, a mniejszy u pacjentów po udarze. Ponadto analiza podgrup według grup wiekowych wykazała, że \u200b\u200bkorzyść ze stosowania klopidogrelu u pacjentów w wieku powyżej 75 lat była mniejsza niż u pacjentów. Pacjenci byli leczeni do jednego roku. Heparyny podawano u ponad 90% pacjentów, ale względna częstość krwawień między klopidogrelem i placebo nie wpływała znacząco na jednoczesną terapię heparyną.
Plik indeks biochemiczny - jeden z najbardziej pouczających. Dotyczy to zarówno identyfikacji patologii genetycznej, jak i oznaczenia przebiegu ciąży oraz zmian zachodzących w ciele kobiety ciężarnej.
Stawki białka A w osoczu związane z ciążą
Jest to specyficzne białko wytwarzane przez łożysko przez cały okres ciąży. Jego wzrost odpowiada czasowi ciąży, ma swoje własne standardy dla każdego okresu. W przypadku obniżenia się poziomu PAPP-A w stosunku do normy, należy podejrzewać zagrożenie wystąpienia nieprawidłowości chromosomalnych u płodu (choroba Downa i Edwardsa). Normy wskaźników PAPP-A w normalnej ciąży przedstawiono w tabeli:
Nie stwierdzono wpływu na odsetek ponownych hospitalizacji z powodu niestabilnej dławicy piersiowej. Wyniki uzyskane w populacjach z różne cechyodpowiadają wynikom analizy pierwotnej. Ponadto profil bezpieczeństwa klopidogrelu w tej podgrupie pacjentów nie budzi szczególnych obaw. Zatem wyniki tej podgrupy są zgodne z wynikami testu jako całości.
Korzyści obserwowane w przypadku klopidogrelu są niezależne od innych ostrych i długotrwałych zabiegów sercowo-naczyniowych. Pacjenci byli obserwowani przez 30 dni. Pierwszorzędowym punktem końcowym jest występowanie skojarzenia z zatkaną angiografią tętnicy tętniczej po zawale przed wystąpieniem lub śmiercią lub nawrót zawału mięśnia sercowego przed koronarografią.
Jednak poziom białka związany z ciążą traci swoją zawartość informacyjną po 14 tygodniu (jako marker rozwoju choroby Downa), gdyż po tym okresie jego poziom we krwi ciężarnej rodzącej płód z nieprawidłowościami chromosomowymi odpowiada normalna wydajność - jak we krwi kobiety w zdrowej ciąży.
W przypadku pacjentów, którzy nie mieli wykonanej angiografii, głównym punktem końcowym był zgon lub nawrót zawału mięśnia sercowego do 8. dnia lub do wypisu ze szpitala. Ta zaleta jest widoczna we wszystkich podgrupach, w tym wieku i płci, umiejscowieniu zawału oraz rodzaju fibrynolizy lub heparyny.
Współistniejącymi pierwszorzędowymi punktami końcowymi są zgon z jakiejkolwiek przyczyny i pierwsze wystąpienie drugiego zawału serca, udaru mózgu lub zgonu. Klopidogrel znacząco zmniejszył względne ryzyko zgonu z jakiejkolwiek przyczyny o 7% i względne ryzyko ponownego zawału serca, udaru lub zgonu o 9%, co stanowi bezwzględne zmniejszenie, odpowiednio, o 0,5% i 0,9%. Korzyści są takie same dla różnych grupy wiekowe, płeć i stosowanie leków fibrynolitycznych i monitorowane do 24 godzin.
Opis wyników badań przesiewowych w pierwszym trymestrze ciąży
Do oceny wyników pierwszego badania każde laboratorium korzysta ze specjalistycznego produktu komputerowego - certyfikowanych programów, które są konfigurowane dla każdego laboratorium oddzielnie. Dokonują podstawowych i indywidualnych obliczeń wskaźników zagrożenia narodzinami dziecka z nieprawidłowością chromosomową. Na podstawie tych informacji staje się jasne, że wszystkie testy najlepiej wykonywać w jednym laboratorium.
Po wielokrotnych doustnych dawkach 75 mg na dobę klopidogrel jest szybko wchłaniany. Jednak stężenie związku macierzystego w osoczu jest bardzo niskie i poniżej limitu kwantyfikacja w ciągu 2 godzin. Wchłanianie tylko 50% na podstawie wydalania metabolitów klopidogrelu z moczem. Klopidogrel jest intensywnie metabolizowany w wątrobie, a główny metabolit, który nie jest aktywny, jest pochodną kwasu karboksylowego, który stanowi około 85% związku krążącego w osoczu. Maksymalne stężenie tego metabolitu w osoczu występuje po około 1 godzinie po podaniu.
Najbardziej wiarygodne dane prognostyczne uzyskuje się podczas pierwszego pełnego badania prenatalnego w I trymestrze ciąży (biochemia i USG). Podczas odszyfrowywania danych oba wskaźniki analiza biochemiczna są uważane za połączone:
niskie wartości białka A (PAPP-A) i podwyższone beta-hCG - zagrożenie rozwojem choroby Downa u dziecka;
niski poziom białka A i niski beta-hCG - zagrożenie chorobą Edwardsa u dziecka.
Istnieje dość dokładna procedura potwierdzająca nieprawidłowości genetyczne. Jest to jednak test inwazyjny, który może być niebezpieczny zarówno dla matki, jak i dla dziecka. Aby wyjaśnić potrzebę zastosowania tej techniki, analizowane są dane diagnostyki ultrasonograficznej. Jeśli w badaniu USG widoczne są echo nieprawidłowości genetycznej, zaleca się kobietę diagnostyka inwazyjna... W przypadku braku danych ultrasonograficznych wskazujących na obecność patologia chromosomalna, przyszła mama zaleca się powtórzenie biochemii (jeśli okres nie osiągnął 14 tygodni) lub zaczekanie na wskazania w następnym trymestrze.
Aktywny metabolit, produkt tiolowy, powstaje w wyniku utleniania klopidogrelu do 2-oksoklopidogrelu, a następnie hydrolizy. Metabolit nie występuje w osoczu. Główna kinetyka krążących metabolitów jest liniowa przy dawce klopidogrelu od 50 do 150 mg.
Okres półtrwania głównego krążącego metabolitu wynosi 8 godzin po podaniu pojedynczym i wielokrotnym. Po wielokrotnych dawkach 75 mg klopidogrelu na dobę, stężenia głównego metabolitu we krwi były mniejsze u pacjentów z ciężkimi zaburzeniami czynności nerek w porównaniu z pacjentami z umiarkowanymi zaburzeniami czynności nerek i stężenia obserwowane w innych badaniach zdrowi ludzie... Chociaż zahamowanie agregacji płytek krwi indukowanej przez ADP było mniejsze niż u osób zdrowych, przedłużone krwawienie było podobne do obserwowanego u osób zdrowych, które otrzymywały klopidogrel w dawce 75 mg na dobę.
 Nieprawidłowości chromosomalne w rozwoju płodu można najłatwiej zidentyfikować za pomocą biochemicznego badania krwi. Jeśli jednak USG nie potwierdziło obaw, lepiej, aby kobieta powtórzyła badanie po chwili lub poczekała na wyniki drugiego badania przesiewowego
Nieprawidłowości chromosomalne w rozwoju płodu można najłatwiej zidentyfikować za pomocą biochemicznego badania krwi. Jeśli jednak USG nie potwierdziło obaw, lepiej, aby kobieta powtórzyła badanie po chwili lub poczekała na wyniki drugiego badania przesiewowego Ocena ryzyka
Otrzymane informacje są przetwarzane przez program specjalnie stworzony do rozwiązania tego problemu, który oblicza ryzyko i podaje dość dokładną prognozę dotyczącą zagrożenia rozwojowego nieprawidłowości chromosomalne płód (niski, próg, wysoki). Należy pamiętać, że otrzymana interpretacja wyników jest jedynie prognozą, a nie ostatecznym werdyktem.
Ponadto tolerancja kliniczna jest dobra dla wszystkich pacjentów. Farmakokinetykę i farmakodynamikę klopidogrelu oceniano w dawkach pojedynczych i wielokrotnych osoby zdrowe oraz osoby z marskością wątroby. Jednak stężenia w osoczu głównego krążącego metabolitu, łącznie z wpływem klopidogrelu na indukowaną przez ADP agregację płytek krwi i czas krwawienia, są podobne w tych grupach. W badaniach nieklinicznych na szczurach i pawianach najczęściej obserwowanymi skutkami były zmiany w wątrobie. Nie stwierdzono wpływu na enzymy metabolizujące wątrobę u osób, które otrzymały terapeutyczne dawki klopidogrelu.
Kwantyfikacja poziomów różni się w każdym kraju. Mamy wysoki poziom brana jest pod uwagę wartość mniejsza niż 1: 100. Współczynnik ten oznacza, że \u200b\u200bna każde 100 urodzeń (z podobnymi wynikami badań) rodzi się 1 dziecko z wadą genetyczną. Ten stopień zagrożenia jest bezwzględnym wskazaniem do diagnostyki inwazyjnej. W naszym kraju poziom progowy obejmuje zagrożenie urodzenia dziecka z wadami rozwojowymi w zakresie od 1: 350 do 1: 100.
Próg zagrożenia oznacza, że \u200b\u200bdziecko może urodzić się chore z ryzykiem od 1: 350 do 1: 100. Na progowym poziomie zagrożenia kobieta udaje się na wizytę u genetyka, który daje wszechstronna ocena otrzymane dane. Lekarz, po zbadaniu parametrów i wywiadu kobiety w ciąży, określa ją w grupie ryzyka (z jej wysokim lub niskim stopniem). Najczęściej lekarz zaleca odczekanie do badania przesiewowego w drugim trymestrze ciąży, a następnie, po otrzymaniu nowej kalkulacji zagrożenia, ponownie przyjść na wizytę w celu wyjaśnienia potrzeby zabiegów inwazyjnych.
Opisane powyżej informacje nie powinny odstraszać kobiet w ciąży, ani nie musisz odmawiać poddania się badaniu przesiewowemu w pierwszym trymestrze ciąży. Ponieważ większość kobiet w ciąży nie ma wysokie ryzyko przeprowadzają chore dziecko, nie potrzebują dodatkowej diagnostyki inwazyjnej. Nawet jeśli badanie wykazało zły stan płodu, lepiej dowiedzieć się o tym w odpowiednim czasie i podjąć odpowiednie kroki.
 Jeśli badania wykazały wysokie ryzyko urodzenia chorego dziecka, lekarz musi uczciwie przekazać tę informację rodzicom. W niektórych przypadkach inwazyjne badania pomagają wyjaśnić sytuację zdrowotną płodu. W przypadku niekorzystnych rezultatów lepiej dla kobiety przerwać ciążę wczesny terminby móc przetrwać zdrowe dziecko
Jeśli badania wykazały wysokie ryzyko urodzenia chorego dziecka, lekarz musi uczciwie przekazać tę informację rodzicom. W niektórych przypadkach inwazyjne badania pomagają wyjaśnić sytuację zdrowotną płodu. W przypadku niekorzystnych rezultatów lepiej dla kobiety przerwać ciążę wczesny terminby móc przetrwać zdrowe dziecko Co powinienem zrobić w przypadku uzyskania wyników negatywnych?
Jeśli tak się zdarzyło, że analiza wskaźników pierwszego trymestru przesiewowego wykazała wysoki stopień zagrożenia narodzinami dziecka z nieprawidłowością genetyczną, to przede wszystkim trzeba się pozbierać, gdyż emocje negatywnie wpływają na zachowanie płodu. Następnie zacznij planować dalsze działania.
Przede wszystkim ponowne badanie w innym laboratorium nie jest warte czasu i pieniędzy. Jeśli analiza ryzyka pokazuje stosunek 1: 100, nie możesz się wahać. Musisz natychmiast skontaktować się z genetykiem w celu uzyskania porady. Im mniej zmarnowanego czasu, tym lepiej. Przy takich wskaźnikach najprawdopodobniej zostanie zalecona traumatyczna metoda potwierdzania danych. Po 13 tygodniach będzie to analiza próbki biopsji kosmówki kosmówki. Po 13 tygodniach może być zalecane wykonanie pępowiny lub amniopunkcja. Najwięcej daje analiza biopsji kosmówki kosmówki dokładne wyniki... Okres oczekiwania na wyniki to około 3 tygodnie.
Przyszła mama zawsze przechodzi wiele badań, z których podwójne i potrójne testy... „Podwójny test” pomaga podejrzewać o poważne nieprawidłowości w rozwoju płodu, jak również choroby wrodzone... Każdy przyszła mama zawsze martwi się o zdrowie swojego nienarodzonego dziecka, martwi się, że jej dziecko nie ma żadnych patologii rozwojowych, ani wzrostu, ani wagi, aby dziecko nie miało odchyleń i wad genetycznych. W tym celu lekarze przepisują specjalne badanie - to. Takie badanie pomoże wykryć zespół Downa, zespół Edwardsa u dziecka, a także bezmózgowie, czyli wadę rurka nerwowaitp. Ale wszystkie te testy nigdy nie stawiają ostatecznej diagnozy, tylko ryzyko.
Badania prenatalne zawsze wykonuje się ją dwukrotnie w czasie ciąży: pierwszy raz w jedenastym - trzynastym tygodniu, drugi raz w osiemnastym - dwudziestym pierwszym tygodniu. Takie badanie jest połączeniem i, które określa określone białka łożyska, które ma swoją nazwę - „podwójny test”. Ta procedura obejmuje - i biochemiczne badanie przesiewowe. Takie testy są bezpieczne i absolutnie nie wpływają na zdrowie mamy i dziecka. Lekarze zalecają „podwójny test” w czasie ciąży wszystkim kobietom w ciąży. Badania te mogą pomóc wykryć nieprawidłowości chromosomalne, ale nie zapewniają dokładnej diagnozy. Na przykład, jeśli dwudziesty pierwszy chromosom zostanie zmieniony, jest to zespół Downa. Na przykład, jeśli zostanie zmieniony osiemnasty chromosom, to jest to zespół Edwardsa.
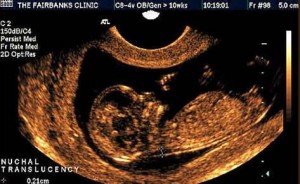
Jak wykonuje się podwójny test ciążowy? Mama rano na czczo idzie oddać krew z żyły, która wyznacza dwa wskaźniki :; PAPP-A, białko osocza A, które jest związane z ciążą. A jeśli nastąpią zmiany w tych białkach, oznacza to, że istnieje ryzyko dla płodu nieprawidłowości chromosomalne... Musisz również wykonać USG okolicy szyi płodu, które pokaże, czy na powierzchni szyi płodu znajduje się płyn. Kiedy lekarz stwierdzi, że dziecko nie zgina głowy, wartość ta może wzrosnąć o sześć dziesiątych milimetra, a jeśli się ugnie, zmniejszy się o cztery dziesiąte milimetra. Oznacza to, że całkowita wartość to trzy milimetry. Zwykle, gdy liczby są wysokie, istnieje ryzyko patologii.
