Ausstattung für einen Massageraum in einer Kinderklinik. Toilette der Nabelwunde. Ausstattung für den Impfraum von den Spezialisten von MedMart LLC
Ausstattung des Impfraumes Kindereinrichtung muss in Übereinstimmung mit der Anordnung des Gesundheitsministeriums durchgeführt werden und gesellschaftliche Entwicklung RF Nr. 366n vom 16. April 2012. Diese Seite hilft Ihnen bei der Auswahl notwendige Ausrüstung, Möbel, Werkzeuge und Materialien, ohne gegen etablierte Anforderungen und Standards zu verstoßen.
Was beinhalten die Impfraumstandards?
Der Impfraum einer Kinderbetreuungseinrichtung erfordert wie jede andere Einrichtung eine tägliche Reinigung, Desinfektion und Belüftung. Zur Ausstattung gehören Reinigungsgeräte sowie eine bakterizide Lampe, deren Leistung der Raumgröße entsprechen muss. Zu den Möbeln muss gehören:
- . Arzttisch;
. medizinischer Schrank;
. Wickeltisch;
. Liegen für medizinische und diagnostische Verfahren;
. Tisch Krankenschwester;
. mindestens 2 Stühle.
Zur Standardausstattung eines Impfraums zur Zulassung gehören ein Handwaschbecken und ein Spender Flüssigseife und andere Hygieneprodukte. Unter Berücksichtigung der Ausrichtung der Räumlichkeiten ist es notwendig, ein angemessenes Maß an Sicherheit für Kinder und medizinisches Personal zu schaffen. Zu diesem Zweck ist die Bereitstellung von Containern zur Entsorgung medizinischer Abfälle vorgesehen. Impfstoffe und Thermometer werden in einem Kühlschrank aufbewahrt, der auch zur Standardausstattung von Impfräumen in Schulen, Internaten, Waisenhäusern und anderen Kindereinrichtungen gehört.
Besonderes Augenmerk sollte auf Werkzeuge und Materialien gelegt werden. Auf der Liste finden Sie Einwegspritzen mit Nadeln, Gummi-Tourniquets, Pinzetten, Heizkissen, Packungen für steriles Material und vieles mehr. Sie müssen verstehen, dass die Ausstattung und die Lizenzierung eines Impfraums untrennbar miteinander verbunden sein müssen. Um eine behördliche Genehmigung zu erhalten, müssen Sie nicht nur die Liste der Artikel, sondern auch deren Menge einhalten. So sollte beispielsweise ein Büro in einer Kindereinrichtung über 4 nierenförmige Tabletts, 2 Scheren und 5 Pinzetten verfügen.
Ausstattung für den Impfraum von den Spezialisten von MedMart LLC
Mit unserer Hilfe können Sie Räumlichkeiten schnell und vor allem kompetent für die weitere Genehmigung vorbereiten. Bei der Abholung der Ausrüstung orientieren wir uns an den in der Russischen Föderation geltenden Verordnungen, Regeln und Vorschriften. Die Zusammenarbeit mit dem Unternehmen MedMart bietet die Möglichkeit, Produkte innerhalb jeder Position auszuwählen und sich an diese anzupassen individuelle Eingenschaften Räumlichkeiten und finanzielle Möglichkeiten der Organisation.
Mit „MedMart“-Ausstattung jeglicher Art Arztpraxis wird einfach und klar!
Bestellung von Waren zur Ausstattung eines Impfraums in einer Kindertagesstätte
Auf dieser Seite finden Sie alle Geräte und Werkzeuge, die zur Ausstattung des Impfraums und zur Vorbereitung der Räumlichkeiten für das Genehmigungsverfahren erforderlich sind. Um alle notwendigen Produkte zu bestellen, sollten Sie:
- 1. Folgen Sie den Links aller Punkte.
2. Wählen Sie in jeder sich öffnenden Kategorie die Produkte aus, die hinsichtlich Kosten, Typ und anderen Eigenschaften geeignet sind.
3. Fügen Sie das ausgewählte Modell zu Ihrer Bestellung hinzu, indem Sie auf der Produktkarte auf die Schaltfläche „In den Warenkorb“ klicken. Danach sollte die Meldung „Hinzugefügt“ erscheinen.
4. Klicken Sie oben auf der Website-Seite auf das Symbol „Warenkorb“.
5. Überprüfen Sie die Liste aller Produkte und fügen Sie bei Bedarf weitere hinzu, indem Sie den Katalog oder die Gerätekontoseite erneut öffnen.
6. Klicken Sie auf die Schaltfläche „Bestellung aufgeben“ und erstellen Sie dann einen Antrag, indem Sie die erforderlichen Artikel auswählen und die vom System vorgeschlagenen Felder ausfüllen.
7. Warten Sie auf einen Anruf vom Online-Shop-Manager
Sollten Ihnen irgendwelche Aktionen auf unserer Website Schwierigkeiten bereiten, rufen Sie die gebührenfreie Nummer 8 800 500 84 27 an Hotline, oder fordern Sie einen Anruf über das Feedback-Formular an.
1. Schwesternpult
2. Krankenschwesterstuhl
3. Spiralstuhl
6. Nachttisch
9. Medizinische Couch
10. Behandlungstabelle
12. Waschbecken;
14. Reinigungsgeräte:
Eimer zum Reinigen von Böden
Eimer zum Waschen von Wänden
Fensterputzeimer
16. Desinfektionsmittel
17. Waschmittel
Dokumentation des Impfraumes
1. Kabinett-Quarz-Notizbuch.
2. Allgemeines Reinigungsnotizbuch
3. Terminprotokoll für den Impfraum.
4. Tägliches Reinigungsnotizbuch.
5. Notebook zur Temperaturkontrolle in Kühlschränken.
6. Notizbuch zur Aufzeichnung intravenöser Blutentnahmen für biochemische Analysen.
7. Notizbuch zur Aufzeichnung der intravenösen Blutentnahme für HbSAg.
8. Notizbuch zur Aufzeichnung der intravenösen Blutentnahme für Blutgruppe und Rh-Faktor.
9. Notizbuch zur Aufzeichnung der intravenösen Blutentnahme bei RW.
10. Notizbuch zur Aufzeichnung der intravenösen Blutentnahme bei HIV-Infektion.
11. Aufgabenjournal.
12. Logbuch Prof. Impfungen: DTP, ADS, ADS-m,
13. Logbuch Prof. Impfungen: Masern, Mumps, Röteln.
14. Poliomyelitis-Impftagebuch.
15. Hepatitis-Impfprotokoll.
16. Journal of Mantoux-Reaktionen.
BCG-Logbuch., BCG-m.
Impfprotokoll gegen Windpocken.
Impfprotokoll gegen Hämophilus influenzae.
Medikamente (Arzneimittel) im Impfraum
In der Klinik erfolgt die Arbeit mit Medikamenten, deren Abrechnung, Lagerung und Verbrauch gemäß den Anweisungen und Anordnungen des Gesundheitsministeriums der RSFSR.
Alle Medikamente sind in drei Gruppen unterteilt: „A“, „B“ und „Allgemeine Liste“. Je nach Verabreichungsmethode werden Medikamente in parenterale, interne und externe Medikamente unterteilt.
Zur Gruppe „A“ betreffen narkotisch und giftig Gelder, die im Hauptkrankenhaus aufbewahrt werden. Schwestern in einem Metallsafe unter Verschluss und Schlüssel zum Boden. An der Innenwand der Safetür befindet sich eine Liste mit Betäubungsmitteln und giftige Stoffe, ihre höchsten Tages- und Einzeldosen.
Alle potent Mittel umfassen zur Gruppe „B“ werden in verschlossenen Schränken mit der Aufschrift „on“ aufbewahrt Rückwand Roter Buchstabe „B“ auf weißem Hintergrund. Liste „B“ umfasst 14 Gruppen von Medikamenten, bestimmt durch ihren Wirkmechanismus:
1. Antibiotika
2. Sulfonamide
3. Einige Digitalispräparate
4. Analgetika
5. Antispasmodika
6. Blutdrucksenkend
7. Beruhigungsmittel
8. Schlaftabletten
9. Hormonell
10. Diuretika
11. Antikonvulsiva
12. Antiarrhythmikum
13. ZNS-Stimulanzien
14. Stimulierung des Atemzentrums.
Die Schränke sind nach Wirkungsmechanismus und Anwendung geordnet. Interne Wirkstoffe sind von parenteralen Wirkstoffen zu unterscheiden.
Medikamente „allgemeine Liste“ in Schränken aufbewahrt, auf denen in schwarzer Schrift auf weißem Grund die Aufschrift „Allgemeine Liste“ steht.
Parenterale Medikamente werden getrennt von internen und externen Medikamenten gelagert. Medikamente nach Wirkmechanismus geordnet.
Aufgrund der Verordnung Nr. 523 müssen alle Medikamente vorhanden sein Originalverpackung, mit klarem Namen, Serie und Ablaufdatum. Es ist verboten, zu gießen, zu gießen, neu zu kleben oder von einer Verpackung in eine andere zu übertragen. Bunte, riechende und brennbare Medikamente werden getrennt voneinander gelagert. Arzneimittel, die vor Licht geschützt werden müssen, werden in dunklen Glasbehältern aufbewahrt. Arzneimittel, die besondere Anforderungen stellen Temperaturregime, im Kühlschrank aufbewahrt.
Desinfektionsmittel werden getrennt von Medikamenten aller Gruppen gelagert.
Dressings, Gummiprodukte Medizinische Instrumente werden separat aufbewahrt.
Biologische Produkte, Seren und Impfstoffe werden im Kühlschrank bei einer Temperatur von +2 bis +8 Grad Celsius gelagert.
Bezogen auf das Thema quantitative Buchhaltung unterliegen Alkohol, der durch den Haupthonig berücksichtigt wird. Schwestern. Alkohol wird der Praxis auf Anfrage von der Impfstelle zur Verfügung gestellt. Schwestern und schreibt in ein Notizbuch, um Alkohol zu besorgen.
2.4 Zur Bereitstellung Notfallversorgung Für die Hilfeleistung in Notsituationen verfügt das Büro über besondere Einrichtungen:
1. Herz-Kreislauf-Versagen
3. Anaphylaktischer Schock
4. Hyperthermisches Syndrom.
5. Asthma bronchiale.
Umfang der im Impfraum durchgeführten Arbeiten.
Sie machen es im Impfraum
▪ subkutan,
▪ intramuskulär und
▪ intravenös
Strahlinjektionen.
Die Eingriffe werden entweder von örtlichen Kinderärzten oder von Spezialisten verschrieben.
Nach der Injektion erfolgt eine Protokollierung des durchgeführten Eingriffs im Terminblatt und im Impfprotokoll.
Im Impfraum wird an speziell dafür vorgesehenen Tagen eine intravenöse Blutentnahme zu Forschungszwecken durchgeführt: RW, HIV-Infektion, HbSAg und biochemische Analyse.
2.6 Das Wesen und die Ziele der Immunprophylaxe.
Immunität - Dies ist die immunologische Überwachung des Körpers, seine Art, sich vor verschiedenen Antigenen zu schützen, die Anzeichen genetisch fremder Informationen tragen.
Das Eindringen (oder die Einführung während der Impfung) mikrobieller oder viraler Antigene verursacht Immunreaktion Dabei handelt es sich um eine hochspezifische Reaktion des Körpers.
Hauptrolle bei der Entwicklung der erworbenen Immunität gehören die Zellen des Lymphsystems - T- und B-Lymphozyten .
An Immunreaktionen sind auch andere Zellpopulationen und unspezifische Schutzfaktoren (Lysozym, Komplement, Interferon, Properdin usw.) beteiligt.
Impfarbeit
Die Impfarbeiten verlaufen planmäßig.
Es gibt Dokumente, die die Impfung regeln:
1. das Bundesgesetz Nr. 157 von 1998 „Zur Immunprophylaxe von Infektionskrankheiten“.
2. Befehl Nr. 9 vom 16. Januar. 2009.
Alle vorbeugenden Impfungen werden streng unter Berücksichtigung des nationalen Kalenders geplant vorbeugende Impfungen,
Es erfolgt eine Überwachung der Impfungen und eine rechtzeitige Registrierung medizinischer Ausnahmen.
2.7.1 Impfkalender:
Neugeborene (in den ersten 24 Stunden) – V1p.Hepatitis B
4–7 Tage V BCG (M)
3 Monate V1 DTP + V1 Poliomyelitis + V2 Hepatitis B
4,5 Monate V2 DPT + V2 Polio.
6 Monate V3 DTP + V3 Poliomyelitis + V3 Hepatitis + V1 p. hämophile Infektion.
7 Monate V2p.hämophile Infektion
12 Monate V Masern, V Mumps, V Röteln.
18 Monate R1 DTP+R1poliomyelitis.Rp.hämophile Infektion
20 Monate R2 Polio.
24 Monate. Vp. Windpocken + Vp. Pneumokokkeninfektion
6 Jahre R Masern, R Mumps, R Röteln
7 Jahre R BCG (durchgeführt bei Kindern, die nicht mit Mycobacterium tuberculosis infiziert sind, Tuberkulin-negative Kinder) + R2 ADS-M
13 Jahre alt V-Röteln (für Mädchen, die zuvor nicht geimpft wurden oder nur eine Impfung erhalten haben), V (Mädchen) Humanes Papillomavirus, V-Hepatitis (nicht zuvor geimpft)
14 Jahre altes R2 BCG (durchgeführt bei Tuberkulin-negativen Kindern, die nicht mit Mycobacterium tuberculosis infiziert sind und im Alter von 7 Jahren nicht geimpft wurden)
R3 ADS-M, R3 Poliomyelitis.
2.7.2 ZUSÄTZLICHE INFORMATIONEN zum Mantoux-Test und zur Virushepatitis B.
1. Mantoux-Reaktion jedes Jahr.
2. Virushepatitis B:
◦ 1 Schema – 0 – 3 Monate. -6 Monate
Kinder von Müttern, die Träger des Hepatitis-B-Virus sind oder im dritten Schwangerschaftstrimester an Virushepatitis B erkrankt sind, werden nach dem Schema 0-1-2-12 Monate gegen Hepatitis B geimpft.
Die Impfung gegen Geratitis B im Alter von 13 Jahren und bei Kindern ab 1 Jahr wird bei Personen durchgeführt, die zuvor nicht geimpft wurden.
◦ nach Schema 2 0-1 Monat-6 Monate.
3. In Abwesenheit von BCG, Rmantu zweimal im Jahr.
4. Bis zu 2 Monate BCG ohne Mantoux.
Es können diejenigen verabreicht werden, die im Rahmen des nationalen Kalenders für vorbeugende Impfungen (außer BCG) verwendet werden gleichzeitig mit verschiedenen Spritzen in verschiedene Körperteile oder im Abstand von 1 Monat.
3. Infektionskontrollsystem, Infektionssicherheit von Patienten und medizinischem Personal.
Jede medizinische Einrichtung verfügt über ein Infektionskontrollsystem, das durch Verordnungen geregelt wird.
Das Infektionsschutzsystem umfasst eine Reihe hygienischer und epidemiologischer Maßnahmen, die das Auftreten und die Ausbreitung nosokomialer Infektionen zuverlässig verhindern.
Um eine Infektion von Patienten und medizinischem Personal zu verhindern, werden im Impfraum die hygienischen Antiepidemievorschriften strikt eingehalten und die Regeln sowohl der Asepsis als auch der Antiseptika werden strikt eingehalten.
Asepsis - eine Reihe von Maßnahmen, die darauf abzielen, das Eindringen von Mikroorganismen in die Wunde bei Operationen, diagnostischen und therapeutischen Verfahren zu verhindern.
Antiseptika - eine Reihe von Maßnahmen zur Begrenzung und Beseitigung von in die Wunde eingedrungenen Infektionen.
Es gibt Methoden:
1. Mechanische Methode . Dies ist die primäre chirurgische Behandlung der Wundränder und des Wundgrunds, das Waschen.
2. Physikalische Methode - Drainage der Wunde.
3. Chemische Methode - Verwendung von Wasserstoffperoxid und bakteriostatischen Arzneimitteln.
4. Biologische Methode - Verwendung von Seren, Impfstoffen, Enzymen und Antibiotika.
Handbehandlung.
1. Die Hände werden zweimal mit Seife gewaschen und gründlich abgespült warmes Wasser und mit einem sauberen Handtuch oder einer Serviette trockenwischen.
2. Die Hände werden mit einer 70 %igen Ethylalkohollösung desinfiziert.
3. Die Hände werden mit Hautantiseptika behandelt
Werkzeugbearbeitung
Nach Gebrauch vergehen die Werkzeuge drei Verarbeitungsstufen :
1. Desinfektion
2. Behandlung vor der Sterilisation
3. Sterilisation
Desinfektion ist eine Reihe von Maßnahmen zur Zerstörung pathogener und bedingt pathogener Krankheitserreger.
Definition und Ätiologie
Anaphylaxie ist ein akutes, lebensbedrohliches Überempfindlichkeitssyndrom. Jedes Medikament kann eine Anaphylaxie verursachen.
Die häufigsten Gründe:
Insektenstiche,
Medizinische Substanzen(Antibiotika, insbesondere Penicilline und Narkosemittel,
Es ist zu beachten, dass beim anaphylaktischen Schock keine Dosisabhängigkeit besteht. Die Art der Verabreichung spielt eine gewisse Rolle (am gefährlichsten sind intravenöse Injektionen).
Klinik und Pathogenese
Das klinische Bild eines anaphylaktischen Schocks ist vielfältig und wird durch eine Schädigung einer Reihe von Organen und Systemen des Körpers verursacht. Die Symptome entwickeln sich normalerweise innerhalb weniger Minuten nach Beginn der Exposition gegenüber dem verursachenden Faktor und erreichen innerhalb einer Stunde ihren Höhepunkt.
Je kürzer der Zeitraum vom Eintritt des Allergens in den Körper bis zum Einsetzen der Anaphylaxie ist, desto schwerwiegender ist sie. Krankheitsbild. Höchster Prozentsatz Todesfälle Ein anaphylaktischer Schock tritt auf, wenn er sich 3–10 Minuten nach dem Eindringen des Allergens in den Körper entwickelt.
Zu den Symptomen gehören:
Haut und Schleimhäute: Urtikaria, Juckreiz, Angioödem.
Atmungssystem: Stridor, Bronchospasmus, Asphyxie.
Das Herz-Kreislauf-System: akuter Blutdruckabfall aufgrund peripherer Vasodilatation und Hypovolämie, Tachykardie, Myokardischämie.
Verdauungssystem: Bauchschmerzen, Erbrechen, Durchfall.
Krampfsyndrom bei Bewusstlosigkeit.
Es ist notwendig, einen anaphylaktischen Schock von einem Herzinfarkt (Infarkt, Arrhythmien) zu unterscheiden. Eileiterschwangerschaft(im kollaptoiden Zustand in Kombination mit stechender Schmerz Unterbauch), Hitzschlag usw.
Therapie
Die Behandlung wird je nach Dringlichkeit in primäre und sekundäre Maßnahmen unterteilt.
Primäre Aktivitäten
Adrenalin 0,1 % – 0,5 ml IM. Injektionen werden am besten durchgeführt Oberer Teil Körper, wie zum Beispiel der Deltamuskel. Tritt keine Reaktion ein, kann die Einnahme nach 5 Minuten wiederholt werden. Im Gegensatz zu intravenösen Injektionen sind intramuskuläre Injektionen sicher. Zur intravenösen Verabreichung wird 1 ml 0,1 %iges Adrenalin in 10 ml Kochsalzlösung verdünnt und langsam über 5 Minuten verabreicht (Gefahr einer Myokardischämie). Bei tiefem Schock und klinischem Tod wird Adrenalin unverdünnt intravenös verabreicht.
Durchgängigkeit Atemwege: Absaugen von Sekreten; ggf. Luftkanal einlegen. Inhalieren Sie 100 % Sauerstoff mit einer Geschwindigkeit von 10–15 l/min.
Flüssigkeitsinfusion. Zuerst wird es als Strahl verabreicht (250–500 ml in 15–30 Minuten), dann als Tropf. Zuerst 1000 ml isotonische Natriumchloridlösung verwenden, dann 400 ml Polyglucin hinzufügen. Obwohl kolloidale Lösungen Füllen Sie das Gefäßbett schneller, ist es sicherer, mit kristalloiden Lösungen zu beginnen, weil Dextrane selbst können eine Anaphylaxie verursachen.
Nebenveranstaltungen
Prednisolon IV 90-120 mg, bei Bedarf alle 4 Stunden wiederholen.
Diphenhydramin: Langsam intravenös oder IM 20–50 mg (2–5 ml 1 %ige Lösung). Bei Bedarf nach 4-6 Stunden wiederholen. Antihistaminika werden am besten nach der hämodynamischen Erholung verschrieben, weil sie können den Blutdruck senken.
Bronchodilatatoren. Inhalierte Beta-2-Agonisten über einen Vernebler (Salbutamol 2,5–5,0 mg, bei Bedarf wiederholen), Ipratropium (500 µg, bei Bedarf wiederholen) können bei Patienten, die mit Betablockern behandelt werden, nützlich sein. Eufillin (Anfangsdosis: iv 6 mg/kg) wird als Reservearzneimittel bei Patienten mit Bronchospasmus eingesetzt. Eufillin kann, insbesondere in Kombination mit Adrenalin, Herzrhythmusstörungen hervorrufen und wird daher nur bei Bedarf verschrieben.
Zusätzliche Veranstaltungen
Bringen Sie den Patienten in eine horizontale Position mit angehobenen Beinen (um den venösen Rückfluss zu erhöhen) und gestrecktem Hals (um die Durchgängigkeit der Atemwege wiederherzustellen).
Entfernen Sie (wenn möglich) den auslösenden Faktor (Insektenstich) oder verlangsamen Sie die Resorption (Venenstauung über der Injektions-/Bissstelle für 30 Minuten, Auftragen von Eis).
Vorhersage
Etwa 10 % der anaphylaktischen Reaktionen führen zum Tod. Das Stoppen einer akuten Reaktion bedeutet keinen erfolgreichen Ausgang. Nach 4–8 Stunden kann es zu einer zweiten Welle des Blutdruckabfalls kommen (zweiphasiger Verlauf). Alle Patienten sollten nach Linderung des anaphylaktischen Schocks für mindestens eine Woche zur Beobachtung im Krankenhaus bleiben.
Verhütung
Jede allergische Reaktion, auch eine begrenzte Urtikaria, sollte behandelt werden, um eine Anaphylaxie zu verhindern. Unter den Antihistaminika der neuesten Generation ist Claritin das wirksamste, das einmal täglich angewendet wird. Von den komplexen antiallergischen Medikamenten sind Fenistil und Clarinase die Medikamente der Wahl.
Lassen Sie sich nicht von der Polypharmazie mitreißen, sondern beobachten Sie die Patienten nach der Injektion 20 bis 30 Minuten lang. Erheben Sie immer eine Allergieanamnese.
Medezinische Angestellte müssen speziell für die Notfallversorgung bei anaphylaktischem Schock und die Behandlung ähnlicher Erkrankungen ausgebildet sein.
Alle Impfräume müssen über eine spezielle Aufteilung verfügen, um eine Anaphylaxie zu verhindern.
Notfallmanagement bei anaphylaktischem Schock
(Optional)
Adrenalinhydrochlorid 0,1 % – 1,0 (KALT) 10 Ampullen
Atropinsulfat 0,1 % – 1,0 (Liste A, SICHER) 10 Ampullen
Glukose 40 % – 10,0 10 Ampullen
Digoxin 0,025 % – 1,0 (Liste A, SICHER) 10 Ampullen
Diphenhydramin 1 % - 1,0 10 Ampullen
Calciumchlorid 10 % – 10,0 10 Ampullen
Cordiamin 2,0 10 Ampullen
Lasix (Furosemid) 20 mg – 2,0 10 Ampullen
Mezaton 1 % - 1,0 10 Ampullen
Natriumchlorid 0,9 % – 10,0 10 Ampullen
Natriumchlorid 0,9 % – 400,0 ml / oder 250,0 ml 1 Flasche / oder 2 Flaschen
Poliglyukin 400,0 1 Flasche
Prednisolon 25 oder 30 mg – 1,0 10 Ampullen
Tavegil 2,0 5 Ampullen
Eufillin 2,4 % – 10,0 10 Ampullen
System für intravenöse Tropfinfusionen 2 Stk.
Einwegspritzen 5,0; 10,0; 20,0 5 Stk.
Einweg-Alkoholtücher, 1 Packung.
Gummi-Tourniquet 1 Stk.
Gummihandschuhe 2 Paar
Eisbeutel (KALT) 1 Stk.
AKTIONSALGORITHMUS
1. Beenden Sie die Verabreichung des Arzneimittels, das den Schock verursacht hat. Wenn sich die Nadel in der Vene befindet, entfernen Sie sie nicht und führen Sie die Therapie durch diese Nadel durch. Im Falle eines Hautflüglerbisses muss der Stich entfernt werden.
2. Beachten Sie den Zeitpunkt, zu dem das Allergen in den Körper gelangt ist, das Auftreten von Beschwerden und die ersten klinischen Manifestationen allergische Reaktion.
3. Platzieren Sie den Patienten mit erhobenen Armen untere Gliedmaßen, Kopf zur Seite drehen, vorwärts bewegen Unterkiefer um ein Zurückziehen der Zunge und das Einsaugen von Erbrochenem zu verhindern. Vorhandenen Zahnersatz entfernen.
4.Beurteilen Sie den Zustand und die Beschwerden des Patienten. Messen Sie Ihren Puls arterieller Druck(BP), Temperatur. Beurteilen Sie die Art der Atemnot und die Prävalenz von Zyanose. Führen Sie eine Untersuchung der Haut und Schleimhäute durch. Wenn der Blutdruck um 20 % der Altersnorm sinkt, besteht der Verdacht auf die Entwicklung einer anaphylaktischen Reaktion.
5.Zugriff gewähren frische Luft oder Sauerstoff geben.
6. Legen Sie, wenn möglich, ein Tourniquet oberhalb der Medikamenteninjektion an (alle 10 Minuten, lockern Sie das Tourniquet für 1 Minute, Gesamtzeit Anlegen eines Tourniquets für nicht mehr als 25 Minuten).
7. Legen Sie einen Eisbeutel auf die Injektionsstelle.
8. Alle Injektionen müssen mit Spritzen und Systemen erfolgen, die nicht für die Verabreichung anderer Medikamente verwendet wurden, um einen erneuten anaphylaktischen Schock zu vermeiden.
9. Wenn Sie ein allergisches Medikament in die Nase oder in die Augen einführen, spülen Sie diese mit Wasser aus und tropfen Sie 1-2 Tropfen einer 0,1%igen Adrenalinlösung hinein.
10. Wenn Sie ein Medikament, das einen Schock verursacht, subkutan verabreichen, stechen Sie die Injektionsstelle kreuzweise mit 0,3 – 0,5 ml einer 0,1 %igen Adrenalinlösung ein (verdünnen Sie 1 ml einer 0,1 %igen Adrenalinlösung in 3 – 5 ml physiologischer Lösung).
11. Bevor der Arzt eintrifft, bereiten Sie ein intravenöses Infusionssystem mit 400 ml Kochsalzlösung vor.
12. Auf Anweisung des Arztes langsam 1 ml 0,1 %ige Adrenalinlösung, verdünnt in 10–20 ml Kochsalzlösung, intravenös injizieren. Wenn die Punktion einer peripheren Vene schwierig ist, ist die Gabe von Adrenalin zulässig weiche Stoffe sublingualer Bereich.
13. Glukokortikosteroide (90–120 mg Prednisolon) intravenös in einem Strahl verabreichen und dann tropfen.
14. Verabreichen Sie 1 % Diphenhydraminlösung in einer Dosis von 2,0 ml oder 2,0 ml Tavegillösung intramuskulär.
15. Bei Bronchospasmus intravenöses Aminophyllin 2,4 % – 5–10 ml verabreichen.
16. Wenn die Atmung schwächer wird, verabreichen Sie s.c. Cordiamin 25 % – 2,0 ml.
17. Bei Bradykardie Atropinsulfat 0,1 % – 0,5 ml subkutan verabreichen.
9. ANHANG 2 Arbeitsbeschreibung Krankenschwester im Impfraum:
9.1.1 ICH. Allgemeine Bestimmungen
ZU Professionelle Aktivität als Honig Krankenschwestern im Impfraum dürfen eine Krankenschwester mit mindestens dreijähriger Erfahrung in einem Krankenhaus sein, die über eine Qualifikationskategorie, ein Zertifikat in der Fachrichtung „Krankenpflege in der Pädiatrie“ und eine berufsbegleitende Ausbildung verfügt.
Ernennung und Entlassung von Honig. Die Schwester der Impfstelle wird auf Empfehlung des Leiters vom Chefarzt durchgeführt. Abteilung, Oberarzt Schwester der Abteilung und im Einvernehmen mit dem Chefarzt. Krankenhauskrankenschwester.
Honig. Die Behandlungszimmerschwester ist dem Klinikleiter und dem Chefarzt direkt unterstellt. Schwestern.
9.1.2 II. Verantwortlichkeiten
Die Krankenschwester überprüft die Anzahl der Impfstofffläschchen für den Arbeitstag, überwacht die Temperatur im Kühlschrank und notiert die Messwerte in einem Protokoll. Die Krankenschwester dirigiert psychologische Vorbereitung Kind zur Impfung. In der Entwicklungsgeschichte werden die Zulassung des Arztes zur Impfung, die Abstände zwischen den Impfungen und deren Einhaltung des individuellen Impfkalenders erfasst. Vermerkt die Impfung im Impfpass (Formular Nr. 063/u), im Impfbuch (Formular Nr. 064/u) und in der Entwicklungsgeschichte des Kindes (Formular Nr. 112/u) oder im individuellen Register des Kindes (Formular Nr. 026) /y). Führt Impfungen durch und gibt Eltern Empfehlungen zur Kinderbetreuung.
Die Krankenschwester erhält Impfungen und Medikamente. Verantwortlich für die Verwendung und Ablehnung von Bakterienpräparaten. Entspricht den Regeln für die Lagerung von Impfstoffen während der Impfung und den Regeln für die Verarbeitung von Impfbestecken. Verantwortlich für die Hygiene- und Hygienevorschriften im Impfraum.
Während des Arbeitstages vernichtet die Krankenschwester den restlichen Impfstoff in geöffneten Fläschchen, erfasst die Menge des verwendeten Impfstoffs und summiert die Anzahl der verbleibenden Dosen in einem Logbuch und überprüft und zeichnet die Temperatur der Kühlschränke auf.
Die Krankenschwester erstellt monatlich einen Bericht über die Impfarbeit.
1. Arbeitsorganisation gem diese Anleitung, Stundenplan.
2. Organisation des Impfraumes gemäß dem Standard.
3. Einhaltung der Anforderungen an die Kennzeichnung von Artikeln medizinische Zwecke.
4. Klare und zeitnahe Verwaltung medizinische Dokumentation. Rechtzeitige Einreichung Bericht über die durchgeführten Manipulationen für einen Monat, ein halbes Jahr, ein Jahr.
5. Das Büro auf die Arbeit vorbereiten.
6. Perfekte Kenntnisse der Methoden zur Durchführung präventiver, therapeutischer, diagnostischer, sanitärer und hygienischer Verfahren, Manipulationen und deren qualitativ hochwertige, moderne Umsetzung.
7. Strikte Einhaltung der Blutentnahmetechnologie für alle Arten von Labortests.
8. Rechtzeitiger und korrekter Transport des Testmaterials zu den Laborabteilungen.
9. Rechtzeitige Benachrichtigung des behandelnden Arztes über Komplikationen durch die Manipulationen, über die Weigerung des Patienten, sich der Manipulation zu unterziehen.
10. Sicherstellung der Verfügbarkeit und Vollständigkeit eines Erste-Hilfe-Sets für die Notfallversorgung, Bereitstellung von Notfall-Erster Hilfe.
11. Durchführung der Kontrolle der Sterilität des erhaltenen Materials und der medizinischen Instrumente sowie Einhaltung der Haltbarkeit steriler Produkte.
12. Regelmäßige und rechtzeitige ärztliche Untersuchungen. Untersuchung, Untersuchung auf RW, HbSAg, HIV-Infektion, Beförderung pathogener Staphylokokken.
13. Gewährleistung der ordnungsgemäßen Ordnung und des hygienischen Zustands des Impfraums.
14. Rechtzeitige Entlassung und Empfang aus dem Hauptkrankenhaus. Krankenschwestern, die für die Arbeit notwendig sind, Medikamente, Instrumente, Systeme, Alkohol, Honig. Instrumente, medizinische Artikel. Termine.
15. Sicherstellung der ordnungsgemäßen Abrechnung, Lagerung und Verwendung von Medikamenten, Alkohol und Honig. Instrumente, medizinische Artikel. Termine.
16. Würde ausüben. Aufklärung der Arbeit zur Gesundheitsförderung und Krankheitsprävention, Propaganda gesundes Bild Leben.
17. Ständiger Anstieg professionelles Niveau Kenntnisse, Fähigkeiten und Fertigkeiten. Rechtzeitige Fertigstellung der Verbesserung.
9.1.3 III. Rechte
1. Quittung notwendige Informationen für die reibungslose Erfüllung der beruflichen Pflichten.
2. Unterbreitung von Vorschlägen an das Management zur Verbesserung der Arbeit des medizinischen Personals. Pflegekräfte des Impfraumes und Organisation der Pflege in der Klinik.
3. Anforderungen des Hauptamts für die rechtzeitige Bereitstellung der für die Arbeit notwendigen Medikamente, Honig. Werkzeuge, Formen.
4. Anforderung an den leitenden Angestellten, rechtzeitig Impfungen bereitzustellen;
5. Aufforderung an die Schwester-Haushälterin, die notwendigen weichen und harten Geräte, Desinfektionsmittel, Wasch- und Reinigungsmittel rechtzeitig bereitzustellen.
6. Verbesserung der eigenen Qualifikationen in der vorgeschriebenen Weise, Bestehen der Zertifizierung, Re-Zertifizierung zur Einstufung in eine Qualifikationskategorie.
7. Teilnahme am öffentlichen Leben der Klinik.
9.1.4 IV. Verantwortung
Die Krankenschwester im Impfraum haftet für die Nichterfüllung ihrer beruflichen Pflichten, Buchhaltung, Lagerung und Verwendung von Arzneimitteln gemäß den geltenden Rechtsvorschriften.
Was ist dein Geschlecht
1. Mann
2. Frau
1. 20 -30
2. 30-40
3. 40-55
Über 55
Ausbildung
1. Sekundäres Special
2. unvollständige Hochschulbildung
4. Bitte geben Sie an, wie viele Jahre Sie der Medizin gewidmet haben (Berufserfahrung)?
1,5 oder weniger
2. Da ist der erste
3. es gibt ein höheres
Was hat Sie zur Medizin gebracht?
2. Wunsch, Patienten zu helfen
ANHANG 4 Tabelle mit Antworten auf den Fragebogen.
| Fragenummer | Antwortnummer | Antwortnummer - 2 | Antwortnummer | Antwortnummer | Antwortnummer |
| 1. | |||||
| 2. | |||||
| 3. | |||||
| 4. | |||||
| 5. | |||||
| 6. | |||||
| 7. | |||||
| 8. | |||||
| 9. | |||||
| 10. | |||||
| 11. | |||||
| 12. | |||||
| 13. | |||||
| 14. | |||||
| 15. | |||||
| 16. | |||||
| 17. | |||||
| 18. | |||||
| 19. | |||||
| 20. |
Was ist dein Geschlecht
1. Mann
2. Frau
1. 20 -30
2. 30-40
3. 40-55
4. über 55
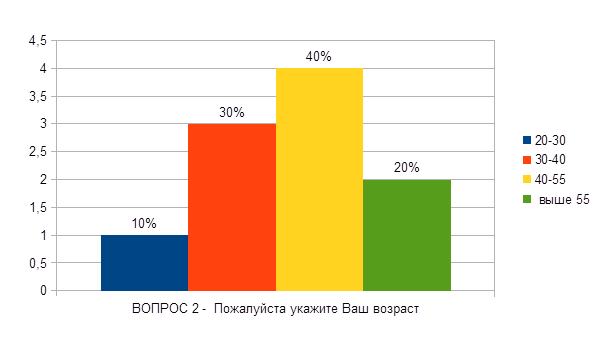
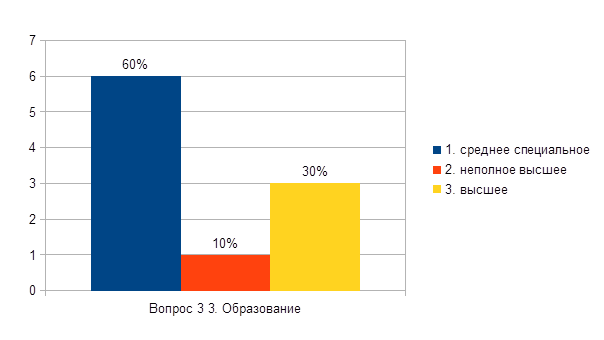
Ausbildung
1. spezialisierte Sekundarstufe
2. unvollständig höher
3. höher
Was hat Sie zur Medizin gebracht?
2. Wunsch, Patienten zu helfen
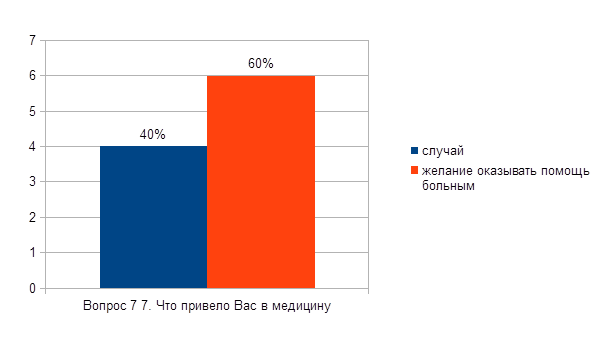
Referenzen - Websites
1. https://ru.wikipedia.org/wiki/
2. http://www.homfo.ru/stat/neotlozhnaya_pomosch/
Abkürzungsverzeichnis
ICH WER
Die Geschichte der Weltgesundheitsorganisation geht auf den 7. April 1948 zurück. Der Hauptsitz der WHO befindet sich in Genf.
II. BCG
BCG (Bacillus Calmette-Guérin oder Bacillus Calmette-Guérin, BCG) ist ein Impfstoff gegen Tuberkulose, der aus einem Stamm eines geschwächten lebenden Rindertuberkulosebazillus (lat. Mycobacterium bovis BCG) hergestellt wird, der durch spezielle Züchtung praktisch seine Virulenz für den Menschen verloren hat in einer künstlichen Umgebung.
III. DTP
DPT (internationale Abkürzung DTP) ist ein Kombinationsimpfstoff gegen Diphtherie, Tetanus und Keuchhusten.
IV. HbSAg
Das Hepatitis-B-Virus ist ein DNA-Virus aus der Familie der Hepadnaviren, dem Erreger der Virushepatitis B. Verschiedenen Schätzungen zufolge sind weltweit 3 bis 6 % der Menschen mit dem Hepatitis-B-Virus infiziert. Eine Übertragung des Virus ist nicht möglich zwangsläufig mit einer Hepatitis einhergehen
VII. HIV
Das Humane Immundefizienzvirus ist ein Retrovirus aus der Gattung der Lentiviren, das eine langsam fortschreitende Krankheit verursacht – die HIV-Infektion.
VIII. AIDS
Das erworbene Immunschwächesyndrom (AIDS) ist eine Erkrankung, die sich vor dem Hintergrund einer HIV-Infektion entwickelt und durch eine Abnahme der Anzahl von CD4+-Lymphozyten, multiple opportunistische Infektionen, nichtinfektiöse und Tumorerkrankungen gekennzeichnet ist. AIDS ist das Endstadium einer HIV-Infektion.
IX. Mantoux-Test
Eine Forschungsmethode, die die Reaktion des Körpers auf das Eindringen des Tuberkulose-Erreger-Antigens in ihn bewertet. Darüber hinaus dient der Mantoux-Test zur Bestätigung der Tuberkulosediagnose und als Kontrolltest zur Beurteilung der Wirksamkeit der Behandlung.
X. Gesundheitsministerium der RSFSR.
GESUNDHEITSMINISTERIUM DER RSFSR
Glossar
II. Klinik
Eine hochentwickelte spezialisierte medizinische und präventive Einrichtung, die Massenbehandlungen anbietet medizinische Versorgung(zur Vorbeugung und Behandlung von Krankheiten) an die im Tätigkeitsgebiet lebende Bevölkerung.
Immunprophylaxe
III. Desinfektion
Unter Desinfektion versteht man eine Reihe von Maßnahmen zur Abtötung von Krankheitserregern Infektionskrankheiten und Zerstörung von Giftstoffen in Umweltobjekten.
IV. Sterilisation
Sterilisation (Mikrobiologie) – vollständige Befreiung verschiedene Substanzen, Objekte, Lebensmittel aus lebenden Mikroorganismen.
V. Immunität
Immunität (lat. immunitas – Befreiung, etwas loswerden) ist die Fähigkeit Immunsystem den Körper von genetischen Fremdkörpern befreien.
VI. Immunreaktion
Die Immunantwort ist eine komplexe, mehrkomponentige, kooperative Reaktion des körpereigenen Immunsystems, die durch ein Antigen induziert wird und auf dessen Beseitigung abzielt. Das Phänomen der Immunantwort ist die Grundlage der Immunität.
Ausstattung des Impfraumes mit solider Ausstattung
1. Schwesternpult
2. Krankenschwesterstuhl
3. Spiralstuhl
4. Medizinschrank für sterile Lösungen und Medikamente
5. Instrumententische zur Vorbereitung und Durchführung von Eingriffen;
6. Nachttisch
7. 2 Kühlschränke zur Lagerung von Impfstoffen;
3. Kühlschrank zur Aufbewahrung von Medikamenten;
9. Medizinische Couch
10. Behandlungstabelle
11. Kabinett für Notfall- und Syndrommedikamente
12. Waschbecken;
13. Müllcontainer (Emaileimer mit Deckel)
14. Reinigungsgeräte:
Eimer zum Reinigen von Böden
Eimer zum Waschen von Wänden
Fensterputzeimer
Behälter zum Waschen von Heizgeräten
15. Geräte zur Bewässerung von Desinfektionsmitteln. Produkt (allgemeine Reinigung)
16. Desinfektionsmittel
17. Reinigungsmittel
ANLEITUNG Nr. 1
1. ALLGEMEINE INFORMATION
2. AUSRÜSTUNG
2.1. Medizinische Möbel:
medizinische Couch;
Wickeltisch;
Tisch für eine Krankenschwester;
medizinischer Stuhl;
2.2. Hygrometer.
2.5. Arzneimittel in Ampullen (Flaschen).
Injektionsnadeln;
Spritzen mit Nadeln;
Mullservietten;
Wattebällchen und Gaze;
selbstklebende Bandagen.
medizinische Bandagen;
medizinisches Heftpflaster.
2.12. Andere medizinische Geräte:
venöses Tourniquet;
Sterilisationsboxen;
Reagenzglasständer.
Tonometer mit Phonendoskop;
steriler Munddilatator;
Zungenhalter ist steril;
Brille oder Gesichtsschutz.
ANLEITUNG Nr. 2
ANLEITUNG Nr. 3
VORBEREITUNG DES ARBEITSPLATZES
ANLEITUNG Nr. 4
SEKUNDÄR BEHANDLUNG EINES NEUGEBORENEN,
ANLEITUNG Nr. 5
NEUGEBORENEN-TOILETTE
1. ALLGEMEINE INFORMATION
Die Neugeborenentoilette wird zweimal täglich durchgeführt (morgens vor der ersten Fütterung und abends). Zur Toilette eines Neugeborenen gehört die Pflege der Haut, der Schleimhäute und der Nabelschnur (Nabelwunde). Zur Zeit Morgentoilette Das Neugeborene wird gewogen und die Körpertemperatur gemessen. Die Pflegekraft ist verpflichtet, der Mutter den Zweck der Manipulation zu erklären, die korrekte Ausführung zu schulen und zu überwachen.
2. AUSRÜSTUNG
2.1. Medizinische Möbel und Geräte:
beheizter Wickeltisch;
Manipulationstisch (bei Bedarf mobil);
Tabelle zur Durchführung von Desinfektionsmaßnahmen;
Kinderbett für ein Neugeborenes;
Strahlungsheizung.
2.2. Medikamente (Einzelabfüllung):
steriles Vaselineöl;
2.4. Sterile wiederverwendbare medizinische Instrumente:
2.5. Steriles Verbandmaterial:
Wattebällchen;
Wattestäbchen.
2.6. Andere medizinische Geräte:
sterile Windeln;
Einwegwindeln.
SO – medizinischer Kittel, medizinische Mütze;
Handschuhe;
Schürze.
2.8. Behälter:
„Nr. 3“ oder „Physikalische Methode“. Dressing";
„Nr. 4“ oder „Physikalische Methode“. Handschuhe".
2.9. Behälter „Verpackung“.
2.10. Sanitärprodukte:
Handtuch.
2.11. Sanitäre Ausstattung:
Waschbecken;
Treteimer;
Behälter „Windel“.
3. TECHNIK
VORBEREITUNGSPHASE
3.1. Waschen und trocknen Sie Ihre Hände.
3.3. Desinfizieren Sie die Schürze, Oberflächen von Manipulationstischen, Wickeltischen und Waagen. Wenn Sie einen zusätzlichen „unsterilen“ Wickeltisch haben, um das Kind von schmutzigen Windeln zu befreien, desinfizieren Sie dessen Arbeitsfläche.
Einzelverpackungen mit sterilem Material – Wattebällchen, Wattestäbchen;
steriles Vaselineöl;
steriles Wasser (0,9 % sterile Natriumchloridlösung);
Wasserstoffperoxidlösung 3 %;
Kaliumpermanganatlösung 5 %;
3.6. Informieren Sie die Mutter des Kindes über die bevorstehende Manipulation.
3.7. Schalten Sie den Heizstrahler ein.
3.9. Überprüfen Sie das Sterilisationsdatum der Windeln, öffnen Sie die sterile Verpackung und breiten Sie die Windeln auf dem Wickeltisch aus. Legen Sie eine Windel aus, um die Haut zu trocknen.
3.10. Öffnen Sie den Wasserhahn und stellen Sie die Temperatur ein.
HAUPTBÜHNE
3.11. Entfernen Sie das Medaillon. Wickeln Sie das Baby im Kinderbett (oder auf einem „unsterilen“ Wickeltisch) ab. Falten Sie die Innenwindel auseinander, ohne die Haut des Babys zu berühren.
3.12. Vor der Kontaktaufnahme Haut und die Schleimhäute des Kindes, führen hygienische Antiseptika der Haut der Hände durch.
3.13. Überprüfen Sie den Text des Medaillons und der Armbänder.
3.14. Nehmen Sie das Kind gemäß Abschnitt 3.17 auf. Anleitung Nr. 4. Jungen mit geringem Körpergewicht können auf andere Weise aus dem Kinderbett geholt werden: Mit dem 1. Finger und der Handfläche den Schultergürtel abdecken und Brust Vorderseite und Seiten; Fassen Sie die Brust mit dem 2., 3., 4. und 5. Finger von hinten an. Drehen Sie das Kind mit der Vorderseite nach unten. Dabei liegt das Neugeborene mit der Körpervorderseite über dem unteren Drittel des Unterarms der Pflegekraft.
3.15. Waschen Sie das Kind unter fließendem Wasser. Mädchen werden von vorne bis hinten gewaschen, um eine Kontamination und Infektion des Urogenitaltrakts zu vermeiden. Jungen werden vom Gesäß bis zum Damm gewaschen.
3.17. Legen Sie die Windel in den Treteimer, nasse Windel und Windeln, die im Kinderbett (oder auf einem „unsterilen“ Tisch) im „Windeln“-Behälter liegen.
3.18. Führen Sie hygienische Antiseptika für die Hände durch. Trag Handschuhe.
3.19. Toilette die Nabelschnur ( Nabelwunde) gemäß Anweisung Nr. 5.1. (Nr. 5.2.).
3.20. Handhaben:
Augen in einer Bewegung vom äußeren Augenwinkel bis zum Nasenrücken getrennt bewegen Wattebällchen, angefeuchtet mit sterilem Wasser (0,9 % sterile Natriumchloridlösung);
ggf. Nasengänge mit Flagellen mit sterilem Vaselineöl (0,9 % sterile Natriumchloridlösung) befeuchten. Der rechte und linke Nasengang werden mit Rotationsbewegungen abwechselnd mit separaten Geißeln gereinigt. Die Einstichtiefe der Flagellen beträgt 1 – 1,5 cm;
Gesicht mit einem Wattebausch mit sterilem Wasser (0,9 % sterile Natriumchloridlösung). Führen Sie die Behandlung in der folgenden Reihenfolge durch: Stirn, Wangen und zuletzt die Haut um den Mund;
Tragen Sie bei einem Kind mit einer sexuellen Krise einen Wattebausch mit sterilem Wasser (0,9 % sterile Natriumchloridlösung) auf die äußeren Genitalien auf.
Falten Sie die Haut symmetrisch von oben nach unten mit einem Wattebausch und Vaselineöl. Der Wattebausch wird während der Verarbeitung in der Hand gehalten. Behandeln Sie mit einem Ball die Falten der oberen Körperhälfte und mit dem anderen die Falten der unteren Körperhälfte. Mit dem dritten Ball schließlich Leistenfalten von oben nach unten und interglutealer Bereich von unten nach oben .
3.21. Ziehen Sie eine Windel an, wickeln Sie das Baby, setzen Sie ein Medaillon auf.
3.22. Desinfizieren Sie die Oberfläche der Kinderbettmatratze.
3.23. Decken Sie die Matratze mit einer Windel ab.
3.24. Legen Sie das Baby in das Kinderbett.
DIE LETZTE STUFE
3.25. Desinfizieren Sie die Oberfläche des Wickeltisches und der Schürze, nachdem jedes Kind die Toilette benutzt.
3.26. Handschuhe ausziehen und in Behälter Nr. 4 oder „Physikalische Methode“ legen. Handschuhe".
3.27. Waschen und trocknen Sie Ihre Hände.
ANLEITUNG Nr. 5.1
Kabeltoilette
1. AUSRÜSTUNG
2. TECHNIK
VORBEREITUNGSPHASE
HAUPTBÜHNE
2.3. Erheben Kabelrest nach oben und fassen Sie den Kunststoffclip mit der Hand.
2.4. Wenn saftige Rückstände vorhanden sind, behandeln Sie die Schnittwunde mit einem sterilen Stäbchen und Watte, die mit einem alkoholhaltigen Antiseptikum befeuchtet ist, da dies die wahrscheinlichste Eintrittspforte für eine Infektion ist in einer kreisenden Bewegung der gesamte Rest von oben nach unten zur Basis hin. Bearbeiten Sie den mumifizierten Rückstand von der Basis – dem Bereich der bevorstehenden Abstoßung – von unten nach oben.
2.5. Nachdem Sie die Rückstände mit demselben Stift behandelt haben, behandeln Sie die Haut um ihn herum von der Mitte bis zur Peripherie.
2.6. Behandeln Sie die Nabelschnurreste in der gleichen Reihenfolge mit einem weiteren sterilen Wattestäbchen, das mit einer 5%igen Kaliumpermanganatlösung befeuchtet ist, ohne die Bauchhaut zu berühren. Legen Sie die gebrauchten Stäbchen in den Behälter „Nr. 3“ oder in den Behälter „Physikalische Methode“. Dressing".
DIE LETZTE STUFE
Siehe Unterabsätze 3.21.-3.27. Anleitung Nr. 5.
ANLEITUNG Nr. 5.2
Nabeltoilette
(Fragment der Toilette eines Neugeborenen)
1. AUSRÜSTUNG
1.1. Bereiten Sie die Ausrüstung gemäß den Unterabsätzen 2.1.-2.11 vor. Anleitung Nr. 5.
2. TECHNIK
VORBEREITUNGSPHASE
2.1. Benehmen Vorbereitungsphase gemäß den Ziffern 3.1.-3.10. Anleitung Nr. 5.
HAUPTBÜHNE
2.2. Führen Sie eine hygienische Händedesinfektion durch und tragen Sie Handschuhe.
2.3. Trennen Sie die Ränder des Nabelrings mit der Hand.
2.4. Bedecken Sie die Nabelwunde großzügig mit einer 3-prozentigen Wasserstoffperoxidlösung, indem Sie eine Pipette auf der Flasche verwenden (sterile Pipette oder mit einer sterilen Pinzette entnommenes Wattestäbchen).
2.5. Nach 20-30 Sekunden. Trocknen Sie die Wunde, indem Sie sie mit einem sterilen Wattestäbchen löschen.
2.6. Behandeln Sie die Wunde nur mit einem sterilen Wattestäbchen, das mit einer 5%igen Kaliumpermanganatlösung angefeuchtet ist, ohne die Haut zu berühren. Legen Sie die gebrauchten Stäbchen in den Behälter „Nr. 3“ oder in den Behälter „Physikalische Methode“. Dressing".
DIE LETZTE STUFE
Siehe Unterabsätze 3.21.-3.27. Anleitung Nr. 5. Bei Verwendung einer Pipette Desinfektionsmaßnahmen gemäß Abschnitt 3.4 durchführen. Anleitung Nr. 2.
ANLEITUNG Nr. 6
PUCKEN EINES NEUGEBORENEN
(in einer Entbindungseinrichtung)
1. ALLGEMEINE INFORMATION
In einer Entbindungsstation wird vor jeder Fütterung mit steriler Wäsche gewickelt. Saubere können für Neugeborene verwendet werden. Hauskleidung, Unterwäsche und Wegwerfwindeln.
Es gibt mehrere Möglichkeiten zum Wickeln. Ihre Wahl hängt von der Reife des Neugeborenen ab.
2. AUSRÜSTUNG
2.1. Bereiten Sie die Ausrüstung gemäß den Unterabsätzen 2.1., 2.6.-2.11 vor. Anleitung Nr. 5.
3. TECHNIK
VORBEREITUNGSPHASE
3.1. Waschen und trocknen Sie Ihre Hände.
3.2. Tragen Sie eine Schürze und Handschuhe.
3.3. Desinfizieren Sie die Schürze, die Oberflächen des Manipulationstisches und die Wickelmatratze. Wenn Sie einen zusätzlichen „unsterilen“ Wickeltisch haben, um das Kind von schmutzigen Windeln zu befreien, desinfizieren Sie dessen Arbeitsfläche.
3.4. Handschuhe ausziehen, in Behälter Nr. 4 oder „Physikalische Methode“ legen. Handschuhe".
3.5. Schalten Sie die Wärmelampe ein.
3.6. Öffnen Sie den Wasserhahn und stellen Sie die Temperatur ein.
3.7. Informieren Sie die Mutter des Kindes über die Notwendigkeit und das Wesen des Eingriffs.
3.8. Führen Sie eine hygienische Händedesinfektion durch.
3.9. Überprüfen Sie das Sterilisationsdatum der Windeln und öffnen Sie den sterilen Beutel mit den Windeln.
3.10. Verteilen Sie 4 Windeln auf dem Wickeltisch: 1. Flanell; Falten Sie die zweite Kattunwindel diagonal und legen Sie die Falte nach oben 15 cm über die Höhe der ersten Windel (um einen Schal zu erhalten) oder falten Sie sie der Länge nach in zwei Hälften und legen Sie sie über die Höhe der ersten Windel, um eine „Mütze“ zu erhalten; 3. Baumwollwindel; Falten Sie die vierte Windel (aus weichem Flanell) in Viertel zu einem langen Rechteck; Stattdessen können Wegwerfwindeln verwendet werden. Legen Sie eine Windel aus, um die Haut zu trocknen.
Reicht die Lufttemperatur im Raum nicht aus, werden zusätzlich 1–2 Windeln verwendet, zu viert gefaltet und nach der 2. oder 3. Windel „rautenförmig“ platziert.
Um eine „Mütze“ herzustellen, muss die gefaltete Kante der Windel 15 cm nach hinten gedreht werden. Falten Sie die oberen Ecken der Windel und verbinden Sie sie in der Mitte. Falten Sie die Unterkante mehrmals bis zur Unterkante der „Kappe“. Auf Höhe der Oberkante der 1. Windel platzieren.
HAUPTBÜHNE
3.11. Entfernen Sie das Medaillon.
3.12. Wickeln Sie das Baby im Kinderbett (oder auf einem „unsterilen“ Wickeltisch) ab. Falten Sie die Innenwindel auseinander, ohne die Haut des Babys zu berühren.
3.13. Führen Sie vor dem Kontakt mit der Haut des Kindes eine hygienische Händedesinfektion durch.
3.14. Überprüfen Sie den Text des Medaillons und der Armbänder.
3.15. Waschen Sie das Kind bei Bedarf unter fließendem Wasser.
3.16. Trocknen Sie die Haut des Babys mit einer sterilen Windel, zuerst hängend, dann noch einmal auf dem Wickeltisch.
3.17. Legen Sie die nasse Windel und die im Kinderbett (oder auf einem „unsterilen“ Tisch) verbliebenen Windeln in den „Windeln“-Behälter und die Windel in den Treteimer.
3.18. Führen Sie hygienische Antiseptika für die Hände durch.
3.19. Führen Sie die 4. Windel (Windel) zwischen die Beine des Babys, legen Sie deren Oberkante auf einer Seite in den Achselbereich oder befestigen Sie die Wegwerfwindel.
3.20. Decken Sie den Rand der 3. Windel auf derselben Seite ab und sichern Sie die Schulter, den vorderen Teil des Körpers des Babys und den Achselbereich auf der anderen Seite. Wenn eine Wegwerfwindel verwendet wurde, legen Sie die untere Ecke der Windel zwischen Körper und Arme des Neugeborenen. Decken Sie die zweite Schulter des Babys mit der gegenüberliegenden Oberkante der Windel ab und befestigen Sie sie. Nutzen Sie den unteren Rand, um die Füße voneinander zu trennen. Rollen Sie die überschüssige Windel von unten locker auf und legen Sie sie zwischen die Füße des Babys.
3.21. Ziehen Sie eine „Mütze“ oder einen Schal aus der 2. Windel an.
3.22. Befestigen Sie alle vorherigen Schichten und die „Mütze“ (Schal) mit der 1. Windel. Wickeln Sie das untere Ende nach oben und umschließen Sie den Körper des Babys 3–4 cm unterhalb der Brustwarzen. Befestigen Sie es an der Seite, indem Sie die Ecke der Windel hinter den straff gespannten Rand stecken.
3.23. Setzen Sie das Medaillon auf.
DIE LETZTE STUFE
Siehe Unterabsätze 3.22.-3.27. Anleitung Nr. 5.
ANLEITUNG Nr. 7
ANLEITUNG Nr. 8
ANLEITUNG Nr. 9
Behälter „Verpackung“.
2.11. Sanitärprodukte:
Ellbogenwandspender mit Antiseptikum;
Wandspender mit flüssiger pH-neutraler Seife;
Handtuch.
2.12. Sanitäre Ausstattung:
Waschbecken;
Treteimer;
Behälter „Windel“.
3. TECHNIK
VORBEREITUNGSPHASE
3.1. Waschen und trocknen Sie Ihre Hände.
3.2. Tragen Sie eine Schürze und Handschuhe.
3.3. Desinfizieren Sie die Schürze, die Oberflächen der Manipulationstische und den Wickeltisch.
3.4. Handschuhe ausziehen, in Behälter Nr. 4 oder „Physikalische Methode“ legen. Handschuhe".
3.5. Bereiten Sie einen Manipulationstisch vor (ggf. mobil):
3.5.1. Auf das oberste Regal stellen:
Verpackungen mit sterilem Material – Wattebällchen;
sterile Pinzette (falls erforderlich);
Vaselineöl;
kosmetische Hilfsmittel Hautpflege;
Gekochtes Wasser(steriles Wasser, Natriumchloridlösung 0,9 %);
Nasensauger;
Überprüfen Sie die Sterilität der Verpackungen und das Verfallsdatum der Medikamente.
3.5.2. Stellen Sie die Ausrüstung gemäß Abschnitt 3.12.2 (3.13.2) der Anweisung Nr. 3 auf das untere Regal.
3.6. Informieren Sie die Mutter des Kindes (gesetzlicher Vertreter) über die Notwendigkeit und das Wesen der Manipulation.
3.7. Legen Sie eine Windel auf den Wickeltisch und bereiten Sie Kleidung vor. Legen Sie eine Windel aus, um die Haut zu trocknen, eine Windel.
HAUPTBÜHNE
3.8. Führen Sie hygienische Antiseptika für die Hände durch.
3.9. Ziehen Sie das Baby im Bettchen aus, entfernen Sie die Windel, rollen Sie sie zusammen und werfen Sie sie in den Treteimer.
3.10. Waschen Sie das Kind mit warmem fließendem Wasser, vorzugsweise mit flüssigen Babyreinigern. Das Mädchen wird streng von vorne nach hinten gewaschen.
3.11. Trocknen Sie die Haut mit Tupfbewegungen, zuerst hängend und dann auf dem Wickeltisch, und tupfen Sie dabei gründlich das Gesäß, die Leistengegend und die Kniekehlenfalten ab.
3.12. Legen Sie die nasse Windel und die kontaminierte Kleidung in den Behälter „Windel“.
3.13. Führen Sie eine hygienische Händedesinfektion durch und tragen Sie Handschuhe.
3.14. Handhaben:
Augen in einer Bewegung vom äußeren Augenwinkel bis zum Nasenrücken mit separaten Wattebäuschen, die mit kochendem Wasser (steriles Wasser) angefeuchtet sind;
ggf. Nasengänge mit Flagellen befeuchtet mit Vaselineöl (steriles Wasser, Natriumchloridlösung 0,9 %);
Gesicht mit einem Wattebausch mit kochendem Wasser (steriles Wasser). Trocknen Sie Ihr Gesicht bei Bedarf mit einem Trockenball;
Hautfalten mit Wattebällchen mit feuchtigkeitsspendender Babycreme (andere Hautpflegeprodukte) in der Reihenfolge gemäß Ziffer 3.22. Anleitung Nr. 4. Der Ball wird während der Bearbeitung in der Hand gehalten. Tragen Sie bei Bedarf eine spezielle schützende Babycreme unter die Windel auf.
3.15. Zieh eine Windel an.
DIE LETZTE STUFE
3.16. Zieh das Kind an.
3.17. Legen Sie das Baby in das Kinderbett.
3.18. Desinfizieren Sie nach dem Toilettengang jedes Kindes die Oberfläche des Wickeltisches und der Schürze.
3.19. Handschuhe ausziehen und in Behälter Nr. 4 oder „Physikalische Methode“ legen. Handschuhe".
3.20. Waschen und trocknen Sie Ihre Hände.
ANLEITUNG Nr. 10
ANLEITUNG Nr. 1
AUSRÜSTUNG UND VORBEREITUNG FÜR DIE ARBEIT
Behandlungsraum der Kinderabteilung
1. ALLGEMEINE INFORMATION
Der Behandlungsraum einer Gesundheitseinrichtung muss den Anforderungen der technischen Regulierungsgesetze (im Folgenden TNLA genannt) entsprechen und umfasst die folgenden Prämissen:
zur Blutentnahme aus einer Vene für biochemische und andere Untersuchungen, zur Durchführung intravenöser Injektionen, zur Vorbereitung intravenöser Infusionen;
zur Durchführung intradermaler, subkutaner und intramuskulärer Injektionen;
zur Registrierung von Patienten und zur Pflege medizinischer Unterlagen.
Im Behandlungsraum, tägliche Routine und Frühjahrsputz mit anschließender Desinfektion der Luft gemäß den Anforderungen der technischen Vorschriften.
Jeden medizinischer Mitarbeiter muss mit persönlicher Schutzausrüstung (im Folgenden PSA genannt) einschließlich Hygienekleidung (im Folgenden CO genannt) ausgestattet sein. In Gesundheitseinrichtungen verwendete PSA müssen den Anforderungen der TNLA für die entsprechenden Kategorien von Medizinprodukten (im Folgenden als Medizinprodukte bezeichnet) entsprechen.
Speicherung persönlicher und Hygienekleidung Medizinisches Personal in Gesundheitsorganisationen sollte getrennt in isolierten Bereichen einzelner zweiteiliger Schränke untergebracht werden (einer zur Aufbewahrung von persönlicher Kleidung, Habseligkeiten und Schuhen; der andere für Kleidung und Ersatzschuhe).
Vor Beginn einer Arbeitsschicht muss sich ein medizinischer Mitarbeiter entfernen Oberbekleidung, Schuhe und in den Schrank legen, aus den Händen nehmen Schmuck, Hände waschen und trocknen, Kleidung anziehen und Schuhe wechseln.
2. AUSRÜSTUNG
2.1. Medizinische Möbel:
medizinische Couch;
Wickeltisch;
Manipulationstisch zur Vorbereitung und Durchführung von Injektionen und intravenösen Infusionen;
mobiler Manipulationstisch zur Vorbereitung und Durchführung von Injektionen und intravenösen Infusionen außerhalb des Behandlungsraumes;
Tisch für intravenöse Injektionen;
Tabelle zur Durchführung von Desinfektionsmaßnahmen;
Tisch für eine Krankenschwester;
medizinischer Stuhl;
medizinischer Schrank zur Aufbewahrung von Arzneimitteln (im Folgenden Arzneimittel genannt) und medizinischen Geräten;
Metallschrank zur Aufbewahrung von Medikamenten der Liste „A“, Betäubungsmittel und psychotrope Substanzen.
2.2. Hygrometer.
2.3. Geräte zur Desinfektion der Raumluft.
2.4. Heizstrahler für Neugeborene „Radiant Heat“
2.5. Arzneimittel in Ampullen (Flaschen).
2.6. Steriles Wasser für Injektionszwecke, Natriumchloridlösung 0,9 % und andere in Ampullen (Flaschen) zur Herstellung von Arzneimittellösungen.
2.7. Sterile medizinische Einweginstrumente:
Injektionsnadeln;
Spritzen mit Nadeln;
Infusions- und Transfusionssysteme;
Vakuumsysteme zum Sammeln von venösem Blut;
periphere Venenkatheter.
2.8. Sterile wiederverwendbare medizinische Instrumente:
2.9. Unsterile wiederverwendbare medizinische Instrumente:
2.10. Steriles Verbandmaterial:
Mullservietten;
Wattebällchen und Gaze;
selbstklebende Bandagen.
2.11. Unsteriles Verbandmaterial:
medizinische Bandagen;
medizinisches Heftpflaster.
2.12. Andere medizinische Geräte:
Anhänger (Aufkleber) zur Kennzeichnung von Behältern und Behältern, Beuteln für medizinische Abfälle und Beutel für andere Zwecke (im Folgenden als Anhänger (Aufkleber) bezeichnet);
Verfahrensrolle oder Kissen zur Venenpunktion;
venöses Tourniquet;
sterile Einwegstopfen für periphere Venenkatheter;
sterile Einweg-Infusionshilfen;
Behälter zum Erhitzen von Öllösungen von Arzneimitteln in Ampullen;
Thermometer zur Messung der Wassertemperatur im Behälter;
Messbehälter zur Dosierung von Konzentrat chemischer Wirkstoff Desinfektion;
Behälter zum Transport von Proben biologischen Materials;
Sterilisationsboxen;
Sterile Kattunservietten (Windeln);
saubere Kattunservietten für das Tourniquet;
Servietten aus Kattun oder Gaze zum Einmalgebrauch oder desinfiziert zur Oberflächenbehandlung (im Folgenden „Servietten zur Oberflächenbehandlung“ genannt);
Einweg-Reagenzgläser mit Stopfen;
Ampullenmesser und andere Werkzeuge zum Öffnen von Ampullen und Fläschchen;
Einwegbeutel zum Verpacken von medizinischen Abfällen (im Folgenden „Beutel für medizinische Abfälle“ genannt);
Einwegbeutel zum Sammeln von CO und kontaminierter Wäsche biologisches Material(im Folgenden Taschen zum Auffangen von CO und Wäsche genannt);
medizinische Ständer für intravenöse Infusionen;
Reagenzglasständer.
2.13. Medizinische Geräte und Medikamente für die medizinische Notfallversorgung:
Gerät zur manuellen Beatmung (Ambu-Beutel) im Lieferumfang enthalten;
Luftkanal (Set), Einweg, steril;
medizinische elektrische Absauggeräte;
Tonometer mit Phonendoskop;
steriler Munddilatator;
Zungenhalter ist steril;
Medikamentensätze, vervollständigt gemäß TNLA:
für die medizinische Notfallversorgung;
zur medizinischen Versorgung bei Notfallkontakt mit biologischem Material des Patienten;
zur medizinischen Versorgung bei Vergiftungen mit einem chemischen Desinfektionsmittel.
SO – medizinischer Kittel, medizinische Mütze;
Schutzhandschuhe, sterile Handschuhe;
medizinische Maske oder Atemschutzmaske;
Brille oder Gesichtsschutz.
2.15. Antiseptikum, auch alkoholhaltig, zur Behandlung des Injektionsfeldes (im Folgenden Antiseptikum genannt).
2.16. Chemische Desinfektionsmittel:
chemisches Notfalldesinfektionsmittel für Ampullen (Fläschchen), Außenflächen medizinischer Geräte (Wickeltisch, Manipulationstisch, medizinische Liege usw.);
chemisches Desinfektionsmittelkonzentrat;
eine Arbeitslösung eines chemischen Desinfektionsmittels (ohne fixierende Wirkung) in einem Behälter zum Waschen und Desinfizieren von Medizinprodukten sowie zur Desinfektion der Außenflächen von Medizinprodukten.
2.17. Behälter (Container) für Desinfektionsmaßnahmen (mit gelochter Wanne, Unterdruck und Deckel) gekennzeichnet mit:
„Nr. 1“ – zum Waschen in einer Arbeitslösung eines chemischen Desinfektionsmittels für Spritzen und andere medizinische Geräte (im Folgenden als Behälter „Nr. 1“ bezeichnet);
„Nr. 2“ – zur Desinfektion in einer Arbeitslösung eines chemischen Desinfektionsmittels während der Exposition von Spritzen und anderen zu verarbeitenden medizinischen Geräten (im Folgenden als Behälter „Nr. 2“ bezeichnet);
„Nr. 3“ – zur Desinfektion in einer Arbeitslösung eines chemischen Desinfektionsmittels für die Dauer der Exposition von Verbänden, persönlicher Schutzausrüstung (außer Handschuhen) und anderen zu vernichtenden medizinischen Geräten (im Folgenden als Behälter „Nr. 3“ bezeichnet) ;
„Nr. 4“ – zur Desinfektion in einer Arbeitslösung eines chemischen Desinfektionsmittels während der Exposition von Handschuhen (im Folgenden als Behälter „Nr. 4“ bezeichnet).
2.18. Ein durchstichsicherer Behälter mit Deckel und Nadelschneider für den Einmalgebrauch mit der Aufschrift „Scharfe Medizinprodukte“ zum Sammeln und Desinfizieren von Injektionsnadeln, Spritzen mit integrierter (gelöteter) Nadel und anderen scharfen Medizinprodukten (im Folgenden „Scharfe Medizinprodukte“ genannt). Behälter „Medizinprodukte“).
2.19. Behälter (Kapazitäten) mit Deckel, mit der Aufschrift „Physikalische Methode“ und Angabe des Namens des Medizinprodukts zur getrennten Sammlung von Spritzen, Verbänden, Handschuhen und anderen Medizinprodukten bei Verwendung in einer Gesundheitsorganisation physikalische Methode Desinfektion (im Folgenden als Behälter „Physikalische Methode“ bezeichnet).
2.20. Ein durchstichsicherer Behälter (Inhalt) mit der Aufschrift „Leere Ampullen und Flaschen mit Arzneimitteln“ zum Sammeln leerer Ampullen und Flaschen mit Arzneimitteln (im Folgenden: Behälter „Leere Ampullen und Flaschen mit Arzneimitteln“).
2.21. Ein mit „Kunststoff“ gekennzeichneter Behälter (Inhalt) zum Sammeln von Kunststoffprodukten, die nicht mit biologischem Material kontaminiert sind (im Folgenden „Kunststoff“-Behälter genannt).
