Оцінка носової кістки у І триместрі вагітності: як, де, коли і навіщо ми робимо.
Вітаю!
Мені дуже потрібно дізнатися про Вашу думку! Буду вдячна за будь-яку інформацію!
Мені 29 років, у мене троє дітей і я чекаю 4-ї дитини.
Ось що в мене сталося:
На УЗД у 12 тижнів за всіма показниками норма. Кров не здавала, т.к. у Республіці Білорусь не всім роблять такий аналіз. (Могилівський обласний лікувально-діагностичний центр, відділення медичної генетики – тут проводилося УЗД)
Оскільки це скринінговий тест, а не діагностичний тест, вимірювання, отримані за допомогою морфологічної ультрасонографії та біохімічного аналізу, не є остаточними, щоб сказати, що плод має певний хромосомний синдром- вони пропонують лише ймовірність, яка може бути великою чи малою. Аномальні результати мають бути досліджені іншими типами тестів.
Тривалість морфологічного УЗД першого кварталу завжди залежать від цілого ряду факторів, головний з яких є позиція дитини, як потиличний вимір напівпрозорості має бути отриманий на основі строгих критеріїв. Положення плода також може полегшити чи утруднити оцінку анатомії.
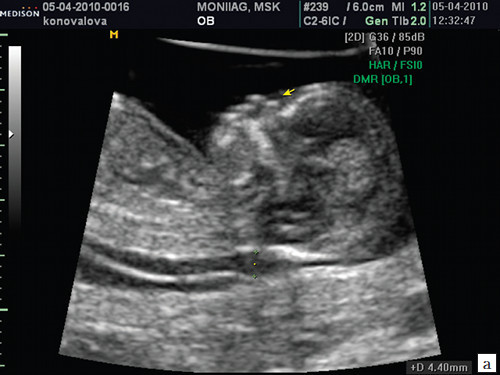
15 жовтня 2014 року, у 20,3 тижнів (термін за проведеним у цей день УЗД) у РНПЦ «Мати та Дитя» виявили гіпоплазію носової кістки плода. Права – 2,4, ліва – 4,7. Все інше в нормі (перевіряли кілька разів). Дивилися два лікарі: Минайчева О.П., та був викликали зав. відділенням пренатальної діагностикиВенчикову Н.А.. (УЗ-апарат не вказаний у висновку, лежачи на кушетці бачила написи, пам'ятаю .... MATRIX, а на фото, яке дали напис Philips).
Там немає спеціальних рекомендацій після морфологічного УЗД першого кварталу. Вагітна жінка може повернутись до нормальної діяльності. Перший триместр УЗД робиться зазвичай один раз під час вагітності. Кожна жінка повинна робити це обстеження, тому принаймні один раз вагітність.
Оскільки це неінвазивний тест, морфологічний ультразвук перший квартал без шкоди для матері чи дитини у будь-якому разі. Після завершення УЗД у першому триместрі вагітності та дозуванні біохімічних маркерів з материнської крові це робиться розрахунок хромосомні ризикиза певною програмою, зарахованою фетальні медицини Лондона. У той же час ви можете розрахувати ризик розвитку прееклампсії вагітних.
Генетик Савенко Л.О. проконсультувала, (РНВЦ «Мати та Дитя»). Того ж дня одразу після УЗД. (я не була готова до розмови, просто в шоці сиділа, а тепер постали питання, які хотілося б поставити...) Сказала, що носова кістка важливий показнику 12 тижнів, а 20 не так інформативно. На цей маркер дивляться при першому УЗ-скринінгу і тому ризик (з урахуванням норми при першому УЗД) ставить 0,3%. (я вже заспокоюватися почала.)
Наведу показники, спираючись на які поставили ризик 0,3%:
КТР: 55 мм. Товщина комірного простору(NT): 1,1 мм. Візуалізація носової кістки: +
Особливості анатомії плода: ні. Ризик по синдрому Дауна 1:4841 (далі це не так важливо, тому не наводжу текст, але все гаразд).
Пороки розвитку,видимые при УЗ-обследовании у цей термін вагітності: не виявлено.
Термін поставили 11,6 за УЗД, а за менстром. 12,1. АЛЕ тут помилка. По менструації насправді 11,6 та у документі у полі «дата останньої менструації» зазначено правильно, а в ув'язненні чомусь наплутали. Я припустила, що просто поміняли цифри подекуди і це не важливо. Лікар акушер-гінеколог: Т.М. Кравець. Могилівський обласний лікувально-діагностичний центр, відділення медичної генетики. (Апарат VOLUSON E8 - вказано в документі)
Звіт оформляється у письмовій формі та супроводжується фотодокументацією отриманих зображень. У доповіді містяться всі параметри, що оцінюються в тесті та що можливі ризики, розраховані для збору цих даних. Змінні, проаналізовані у першому кварталі морфологічного дослідження.
Сонографічна оцінка плода Дозування материнських біохімічних маркерів заходів материнського кров'яного тиску. Ці дані вводяться в програму для розрахунку ризику хромосомних аномалій та прееклампсії. Усі ці результати включені до звіту, який доставляється вагітним жінкам. У деяких лабораторіях пацієнт має можливість приймати результат у письмовому вигляді в той же день, через кілька хвилин. Є випадки коли звіт буде готовий кілька годин або днів.
Приїхала додому після УЗД та консультації генетика і почала читати – інтернет джерела говорять про зворотне... показник важливий і у 20 тижнів. Стало ще страшніше. Я впевнена, що була на консультації у прекрасного лікаря, але хочеться дізнатися про ще одну думку, статистику з таких випадків.
Ще, я почала шукати щось у рідні (до того говорила, що, наскільки мені відомо, нічого не було), і з'ясувалося, що двома рідна сестрачоловіка мала ВВС. А його рідна сестра померла у віці 8 місяців. За словами ще однієї сестри (мама померла, запитати вже не можемо, а батько поки що не знає про нашу ситуацію), дівчинка була абсолютно здорова, спокійна дитина. Смерть стала несподіванкою. Батьки залишили на старшого брата, пішли у справах, а вона почала плакати і кричати, не могла заспокоїти, а потім померла. Не знаю чи робили розтин, але, за словами сестри, приїжджала швидка, констатували не насильницьку смерть, точно не знає що і як, але пам'ятає, що мама говорила «щось дитяче».
Якщо немає жодних змін у зростанні плода та кровотоку з пуповини та артерії материнської маткиє такими, як очікується, протягом періоду, пацієнт отримує письмовий звіт із зображеннями плода та інформації, зібраних у ході дослідження, такі як.
Будь-які питання можна уточнити у майбутньому медичної консультаціїз акушером або під час іспиту. Значення вище 95% відповідно до розміру плода, як правило, мають більш високі ризики. Зіткнувшись із такою ситуацією, пацієнт і ваш акушер обговорити результати та вирішити, що самий кращий варіант. Більш ехографічні та біохімічні маркери включені у відстеження, більш точний стає остаточним розрахунком ризику хромосомних аномалій.
По терміну зробити Амніоцентез не встигаю, т.к. Узі- середа, а в суботу вже 21 тиждень (за менструацією). Як мені пояснила генетик - здати треба кров, сечу, мазок добрими результатамиробити цю процедуру. Виходить у четвер (на завтра після УЗД) здати, дізнатися результати та приїхати у п'ятницю (післязавтра на процедуру).
Я б летіла на всіх порах і все зробила, але лікар (гінеколог-генетик) не запропонувала.
Генетик Савенко Л.О. (У РНПЦ «Мати і дитя») поставила можливість 0,3% лише на підставі 1-го УЗД, т.к. там носова кістка «+» стоїть в ув'язненні, а кров я не здавала (інакше не хвилювалася б так сильно, тому що було б: УЗД+кров+слова генетика). Начебто можна заспокоїться, т.к. ризики популяційні по 1-му УЗД, але у нас на батьківському форумі «Дитина.ву» є дівчатка, які протягом всієї вагітності по УЗД не потрапляли до групи ризику і лише після пологів дізналися діагноз. У статтях (або на форумах) мені траплялася інформація, що лише 1-1,5% дітей із гіпоплазією носової кістки народжуються здоровими. Але там немає чіткого поділу, на якому терміні поставили діагноз «Гіпоплазія НК», більшості на першому УЗ-скринінгу.
І ще хвилює те, які аргументи мені наводила, коли все пояснювала Савенко Л.А. (Генетик), чому не треба робити амніоцентез в 21 тиждень (я тільки в 21 тиж. Встигаю зробити всі аналізи для амніоцентезу). (Інші аналізи та процедури мені не пропонували)
За її словами виходить, що викидень, як наслідок амніоцентезу (ризик не великий) – до 21 тижня, а після 21 тижня – вже вважаються пологи передчасні (ризик 30% – за словами генетика) і дитину намагатимуться виходжувати, так що можна в результаті отримати інваліда.
Але вона вказувала на те, що все рівно ніхто і нічого не зробить у разі підтвердження ймовірного діагнозу, т.к. термін на момент отримання результату амніоцентезу буде 24-26 тижнів.
Тому у висновку написала: «У зв'язку з пізнім терміном вагітності на момент амніоцентезу (22нед.) амніоцентез не проводиться за даному показанню». (Савенко Л.А., генетик РНПЦ «Мати та Дитя»)
Запитала про додаткові УЗДколи зробити і чи потрібно контролювати розмір носової кістки. Відповіла, що не треба. Усі УЗД далі за терміном робити. Нема чого зайвий разтурбувати дитину.
В Останнім часомвін був також розроблений скринінг для прееклампсії, яка може бути виконана у тому ж морфологічному дослідженні першого кварталу. Відстеження прееклампсії у першій чверті складається з оцінки таких факторів, як. Як і будь-який скринінг, результат УЗД чи не каже пацієнт чи не розвиватиметься високе кров'яний тискпід час вагітності, але якщо він має більш високий або низький ризик розвитку симптомів, тим самим спрямовуючи допологовий догляд цього пацієнта до вищої уваги на ранні ознакирозвитку цього стану.
Природно я не витримала і наступного дня поїхала до приватного медцентру. ультразвуковий апарат: VOLUSON E8, більше 512 цифрових каналів - зазначено у документі).
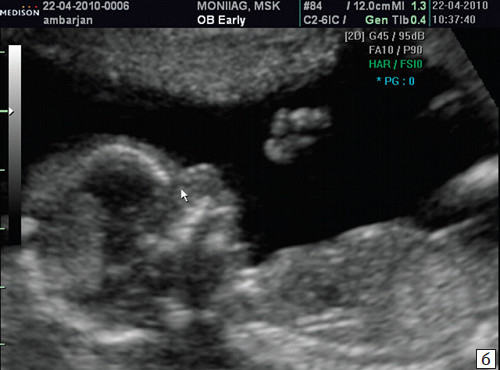
Доктор Шредер С.А.Гіпоплазію кісток носа підтвердив. Всі інші показники в нормі термін поставив 21,1 тижнів. (Напередодні в «Мати та Дитя» ставили 20,3) Про те, що Минайчева О.П. та Венчикова Н.А. в РНПЦ «Мати і дитя» наміряли праворуч кісточку 2,4 мм., а ліворуч 4,7 мм сказав, що не зрозуміло, що вони там взагалі вимірювали, т.к. має бути чітко видима, яскрава лінія, така сама як кістка черепа. У нас виходить, що носик має ледве видиму лінію (швидше за все хрящова тканина, як я зрозуміла). Шрьодер С.А. мені все доступно пояснив і показав, що якщо вимірювати ледь видиму лінію, то можна і взагалі норму наміряти, АЛЕ має бути кістка і все тут! Ніякі тонкі лінії не вимірюються, є кісткова тканина – вимірюють, ні – значить ні! Тому в документі, у табличці властивостей у нас написано: оцінка носової кістки: «-». На запитання, чи потрібно проконсультуватися у ще одного генетика або постійно робити УЗД і дивитися як справи відповів, що тільки аналіз може дати точний результат.
У всіх випадках носова кістка була виміряна трансабдомінальною. У недавньому дослідженні включення оцінки носової кістки з потиличною напівпрозорістю та біохімічним сироватковим тестом для матері показало, що рівень виявлення трисомії 21 становить 90%, проте він зменшує хибнопозитивні значення з 5 до 2, 5.
Тому етнічний фактор для використання довжини носової кістки має бути скоригований при скринінгу на трисомію 21 у першому триместрі вагітності. Немає досліджень, що визначають контрольні значення довжини носової кістки у першому триместрі вагітності для бразильського населення, при одному дослідженні у другому триместрі вагітності.
Зараз намагаюся зрозуміти чи вирішити, чи робити (наполягати) амніоцентез ілді іншу процедуру, т.к. я думаю, що мені буде спокійніше точно знати, нехай і в той термін, коли в РБ нічого не роблять. А якщо виявиться, що все гаразд, то спокійно чекати на народження малюка і з радістю готуватися.
Перечитала купу інформації, хвилююся, не знаю, про що думати.
Не можу зібратися з думками... Не знаю, куди йти, їхати, бігти і що робити. Здається, що почувши думку кількох фахівців і хоч якісь приклади чи статистику стане легшим чи зрозумілішим.
МЕТОДИ: Ми оцінили 171 вагітну за допомогою ультразвукового скринінгу на хромосомні розлади першого триместру, які вважаються низькими ризиками. Критерії виключення: аборт або смерть плода під час пренатального спостереження. Щоб отримати зображення профілю плода для вимірювання носової кістки, використовувався сагітальний розріз з кутом датчика від 45 до 135° щодо лицьової площини. Збільшення зображення використовувалося так, що головка і верхня частина грудної кліткизайняли 75% екрану.
Були ідентифіковані носова кістка і фронтоназальний синостоз, який проявляється як безехова область в області глобелі, а також два інші лінійні, паралельні та ехогенні зображення, що відповідають межам шкіри, трохи вище носової кістки. Калібр був відрегульований таким чином, щоб при кожному русі він змінювався на 0,1 мм. Потім було підготовлено нове зображення, і було отримано новий вимір носової кістки. Остаточний захід був отриманий середнім арифметичним для двох вимірів.
Що ще мені потрібно зробити, куди звернеться чи можна заспокоїтись і чекати пологів?
Дуже чекаю вашу відповідь.
Завдання пренатального скринінгу- Виявлення вагітних жінок групи високого ризикуз народження дітей з хромосомними хворобамита вродженими вадами розвитку з метою більш детального аналізу стану плода за допомогою спеціальних методів.
Всі іспити виконували три УЗД, які мали досвід морфологічної оцінки плода в першому триместрі, які були сертифіковані Фондом фетальної медицини. Було проведено поліноміальний регресійний аналіз для визначення кривих, які найкращим чиномвідповідають середньому та стандартному відхиленням залежно від гестаційного віку. Припасування моделі оцінювалася за допомогою аналізу залишків.
Оцінити кореляцію виміру носової кістки за допомогою ембріональних антропометричних параметрів? Двосторонній діаметр, черепне коло, коло черевної порожнини, Довжина стегнової кістки, Довжина плечовий кісткиі довжина голови та сідниць? Використовувався коефіцієнт кореляції Спірмена із довірчим інтервалом 95%.
З кінця минулого століття в алгоритм пренатального скринінгу включено розрахунок індивідуального комбінованого ризику, центральне місце в якому займають ультразвуковий та біохімічний скринінгу І триместрі (11-14 тижнів вагітності). Були створені комп'ютерні програмирозрахунку ризику, що враховують вік, ультразвуковий маркер I триместру (товщина комірного простору – ТВП) та біохімічні маркери крові (β-hCG та PAPP-A) вагітної жінки.
Усі 171 вагітні жінки обрали критерії включення та виключення та були віднесені до остаточного статистичного аналізу. Назальну кістку візуалізували та вимірювали в аналізі 171 плода. Спостерігається поведінка виміру носової кістки залежно від гестаційного віку.
Це показує, що вимір носової кістки статистично корелював з усіма ембріональними. антропометричними параметрами. Відповідно до цього лінійне зростання вимірювання носової кістки спостерігалося як функція гестаційного віку, а отримана лінійна кореляція забезпечувала коефіцієнт пояснення, що дорівнює 59, 4%.
За останні 10 років ця система повністю виправдала себе та отримала подальший розвиток, шляхом додавання до розрахунку ризику додаткових ультразвукових маркерів (оцінка носової кістки, венозної протоки, трикуспідальної регургітації, деяких маркерних вроджених вадрозвитку). Розширення протоколу огляду з оцінкою нових ультразвукових маркерів (оцінка носової кістки, кровотік у венозній протоціі на трикуспідальному клапані) покращує чутливість комбінованого скринінгу завдяки збільшенню частоти виявлення та зменшенню частоти хибнопозитивних результатів.
Слід зазначити, що материнська етнічна приналежністьвпливає на частоту відсутності носової кістки. Проспективно оцінили 992 плоди і відзначили, що поширеність відсутності носової кістки у африканських матерів склала 5, 8%, у азіатських матерів – 3, 4%, а у білих матерів всього 2, 6%.
Автори вказують на необхідність корекції расового фактора для використання носової кістки при скринінгу трисомії 21 у першому триместрі вагітності. У цьому дослідженні носова кістка була візуалізована та виміряна у 100% випадків. Більшість досліджень показують високі показникиоцінки носової кістки у першому триместрі.
Однак їх оцінка вимагає відповідного поглибленого навчання лікаря УЗД та отримання сертифіката компетентності на проведення даного виду дослідження, оскільки тільки після отримання доступу на конкретний вид дослідження програма розрахунку ризику враховуватиме ці дані у своїх розрахунках.
Перевагами проведення УЗД в 11-14 тижнів крім установки точного термінувагітності є: рання діагностикабагатьох , оцінка маркерів хромосомних аномалій для виявлення вагітних високого ризику хромосомним аномаліяму плода, при багатоплідної вагітностісаме в ранній термінможливо встановити хоріальність, що є найважливішим фактором, Що визначає результат багатоплідної вагітності, можливість виявити жінок групи високого ризику з розвитку прееклампсії в пізні термінивагітності.
Ці результати приводять до висновку про те, що етнічні та расові фактори є дуже важливими при оцінці носової кістки, тому необхідно контролювати ці фактори, включаючи облік носової кістки при скринінгу трисомії 21 у першому триместрі вагітності. Відповідно, у корейському та китайському населенні. Цей висновок доводить, що довжина носової кістки є параметр оцінки зростання плода.
Наші попередні результати показали, що виміри довжини носової кістки сильно відрізняються від інших етнічних груп, і водночас відомо, що бразильське населення представляє велику етнічну та расову різноманітність. Тому нові багатоцентрові дослідження з більшою казуїстикою необхідні включення довжини носової кістки в скринінг трисомії.
Плода () для проведення скринінгу I триместру має бути в межах 45-84 мм. Для оцінки носової кістки в І триместрі вагітності необхідно дотримуватися суворих умов. Це адекватне збільшення (на знімку повинні бути тільки голова і верхня частина грудної клітки), середньосагітальний скан (мають бути візуалізовані ехогенний кінчик носа, піднебінний відросток верхньої щелепи, діенцефалон), ніс представлений трьома "К" (кінчик носа, шкіра, кістка). Шкірні покривиі кістки носа візуалізуються у вигляді знака "рівності", ніс паралельний датчику.
Відсутність плодової носової кістки та анеуплоїдії при скринінгу потиличної прозорості першого триместру при невибраних вагітностях. Теза представлена в Федеральний університет Сан-Паулу - Ескола Пауліста де Медицина, щоб отримати звання Магістра наук.
Луїс Клаудіо де Сільва Буссама. Випускна програма з акушерства. Англійська Назва: Посилання Діапазон довжини носової кістки плода на 11-14 тижні вагітності. Федеральний університет Сан-Паулу Школа медицини Пауліста Відділення акушерства. Координатор програми аспірантури проф.
Такі правила, як розмір плода, адекватне збільшення, середньосагітальний скан ідентичні таким при вимірюванні ТВП. Таким чином, при виведенні коректного скана для вимірювання ТВП, що є обов'язковим при проведенні УЗ-дослідження в терміни 11-14 тижнів вагітності, оцінка носової кістки проводиться в тому ж зрізі, не вимагаючи отримання додаткових зображень.
Досягнення прогресу обслуговування пацієнтів. Безумовно, одна з самих складних завдань медичного дослідження, але це і його шляхетність, і єдина причинайого існування. Якщо плани розраховані на рік, посійте зерно. Якщо вони займуть десять років, посадіть дерево. Якщо вони підуть на 100 років, виховуйте людей.
Моя дружина Соня та дочка миліших Маріана та Лілі. Мої брати Ізільдінья, Лучіньо, Моніка та Луїс Франсіско за все важкі хвилиниі радість чому ми провели разом. Антоніо Фернандес Морон, мій великий друг, відчинив двері цього університету простому лікарю зсередини, який прагнув лише «відвідувати збори плодової медицини» та за цінні рекомендації.
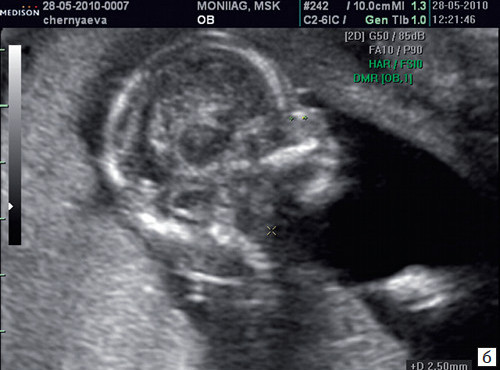
Якщо всі критерії дотримані, то на рівні носа плода повинні бути видні три чітко помітні лінії: верхня лінія є шкірою, донизу від неї візуалізується більш товста і більш ехогенна, ніж шкіра носова кістка. Третя лінія, що візуалізується кпереду від носової кістки і більш високому рівні, ніж шкіра – це кінчик носа (рис. 1).
Луїс Клауїдо Буссамра, без слів, тому що їм не вистачає, щоб висловити мою подяку. Росіан Маттар, за терпіння та можливість працювати разом та за зобов'язання з координації післядипломного курсу акушерства. Мері Учіяма Накамура, завідувач відділу акушерства, за простоту, з якою вона веде цей відділ.
Ренато Мартінс Сантана, керівник Дисципліни фетальної медицини за підтримку, підтримку і це завжди давало мені. Лучано Нардоцца, за стимулюючі сили та партнерські відносини на засіданнях п'ятниць. Всім професорам Відділення акушерства Ескола Пауліста де Медічина, з якими мені було приємно ділитися здоровим співіснуванням по п'ятницях ранку.
Рис. 1.Нормальна носова кістка.
Вважається, що носова кістка нормальна, коли вона за своєю структурою більш ехогенна, ніж належна шкіра та патологічна, якщо вона не видно (аплазія) (рис. 2) або її довжина менша за норму (гіпоплазія) (рис. 3). У разі однакової або меншої ехогенності носової кістки ніж шкіри носова кістка вважається патологічною (рис. 4).
Для друзів третього віку, що складається з непарних фігур, таких як Себастьяно Сарайва, Гуарачі Гарсія. Постдокторанту Дисципліни акушерства, Росіні Перейрі Лімі Гонсалвіс, за її оперативність та цілеспрямованість у керівних принципах. Для секретарів акушерства Наталії Діас Дофа та фетальної медицини, Люсі Александер, для організації, посвяти.
Другу, Адріана Сеньудо, дивна статистика за терпіння і готовність при формулюванні статистичних даних. Моїй «сестрі» Марції Амалії, за відданість моїм даним. Моя свекруха та мій тесть Марія та Міро Манфреді завжди ставилися до мене з любов'ю.
Рис. 2.Аплазія носової кістки.
а)Стрілка вказана ехогенна шкіра плода.
б)Стрілка вказує на відсутність носової кістки.
Рис. 3.Гіпоплазія носової кістки.
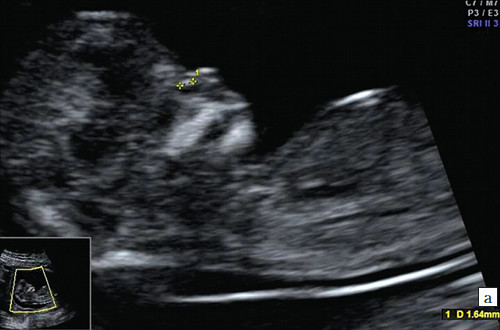
а)Носова кістка в 12 тижнів і 2 дні довжиною 1,4 мм (менше нижньої межі норми).
б)Носова кістка 2,1 мм в 14 тижнів у плода з синдромом Дауна.
Рис. 4.Патологія носової кістки
Рис. 4.Знижена ехогенність носової кістки.
Отже, патологією носової кістки вважається:
- відсутність носової кістки (аплазія);
- зміна її довжини (гіпоплазія);
- зміна її ехогенності.
Враховуючи те, що багато робіт з вивчення цього важливого маркера були проведені на різних за складом групах населення, дані щодо частоти відсутності носової кістки у різних авторів відрізняються. Так, за усередненими даними з мультицентрових досліджень FMF в 11-14 тижнів носова кістка відсутня у еуплоїдів (у разі нормального каріотипу) від 1 до 2,6% плодів, при хромосомних патологіях: у плодів з трисомією 21 - у 60%, з трисомією. 18 - у 50%, у плодів з трисомією 13 - у 40%.
Проводилися численні роботи, присвячені виміру та оцінці носової кістки у термін 11-14 тижнів вагітності. Деякі автори пропонують оцінювати лише її наявність чи відсутність (+/-). Деякі роботи крім оцінки носової кістки присвячені її виміру, порівнюючи довжину з нормативними даного термінузначеннями.
Еволюція розвитку оцінки цього маркера та думка фахівців з цього приводу, мабуть, одна з найбільш дискутабельних проблем, не до кінця вирішених у скринінгу І триместру вагітності. Більшість авторів вважають оцінку носової кістки в I триместрі одним із найскладніших завдань серед решти маркерів. І ця думка не позбавлена підстав.
Безумовно, прибічники теорії у тому, що з кожної раси (азіати, афро-американці тощо.) і населення народів (буряти, калмики, народи Північного Кавказу) повинні існувати свої процентильні нормативи для кожного КТР мають рацію. Однак проведення цих досліджень можливе лише тоді, коли в рамках безвибіркового скринінгу на нормальних плодахбудуть проведені мультицентрові дослідження з виміром носової кістки.
У програмі розрахунку ризику Astraia при оцінці носової кістки є 4 поля: норма, патологія (аплазія/гіпоплазія), чітко не видно, оцінити зірвалася, тобто. для того, щоб поставити діагноз "Гіпоплазія носової кістки" потрібно переконатися, що вона насправді менша за нормативні значення для даного терміну вагітності, а це можна зробити тільки шляхом її вимірювання та порівняння з відомим нормативом.
Метод оцінки носової кістки тільки "так/ні", коли пропонується тільки побачити носову кісткуі порівняти її ехогенність зі шкірою дуже "апаратозалежний", тобто. дуже варіабельний і залежить від технічних налаштувань ультразвукового сканера. При отриманні "жорсткого" зображення, характерного для деяких зі специфічними заводськими пресетами (налаштуваннями) для огляду плода в I триместрі, завжди ехогенність шкіри буде порівнянна, тобто однакова з ехогенністю носової кістки. Таким чином, у лікарів практичної ланки, які не можуть працювати на сканерах преміум класу, виникають об'єктивні труднощі з оцінкою цього важливого додаткового діагностичного маркера.
Як прихильники методу вимірювання носової кістки в 11-14 тижні наведемо дані по Московській області. Область є різнорідною за населяючим її національним складом. У своїй роботі ми користувалися нормативними значеннями довжини носової кістки, опублікованими J. Sonek та співавт. у 2003 році, за нижню межу норми приймаючи значення 5-го процентилю (таблиця).
Таблиця.Нормативи довжини носової кістки (НК) терміном 11-14 тижнів.
Експертами окружних кабінетів Московської області проводилася оцінка не лише присутності та відсутності носової кістки, а й її вимір у всіх вагітних жінок (близько 150 тисяч обстежених за 3,5 роки роботи скринінгу). Усі 31 експерт Московської області мають чинний сертифікат компетенції FMF як на ТВП, так і на оцінку носової кістки. Проведений аналіз виявлення патології (аплазія/гіпоплазія) носової кістки у плодів з хромосомною патологією показав, що з пренатально виявлених 266 випадків синдрому Дауна у плода в І триместрі носова кістка була патологічна у 248 випадках, що становить 93,2%.
Це висока частота патології носової кістки при синдромі Дауна свідчить про правильно обраний алгоритм оцінки носової кістки від якого ми ніколи не маємо наміру відмовлятися, отримуючи такі високочутливі результати, особливо щодо діагностики синдрому Дауна. У випадках виявлення інших хромасомних аномалій частота виявлення патології носової кістки була порівнянна з даними літератури. При синдромі Едвардса носова кістка патологічна у 78 плодів, що становить 71%, при синдромі Патау – у 24 (59%) плодів, при моносомії Х – у 24 (42%) випадках, при триплоїдії – у 22 (49%) плодів.
Особливо хотілося б підкреслити, що в нашому дослідженні було 10 вагітних корейської національності, які потрапили до групи ризику хромосомної патології. У 4 з них було діагностовано патологію носової кістки у плода. Можна було очікувати, що це етнічна особливість, проте всі ці плоди при пренатальному каріотипуванні мали хромосомну патологію(Трісомію 21). І, навпаки, у 6 плодів, що мають нормальний каріотип як за довжиною, так і за ехогенністю носової кістки, були в межах нормативних для даного терміну значень.
У роботах деяких авторів встановлено, що при трисомії 21 у I триместрі вагітності лише у 25% плодів носова кістка була відсутня, у вищій частоті вона була гіпоплазована (36%).
Так як у нормальних плодів відсутність носової кістки більш характерна для терміну 11 тижнів вагітності, ніж 13 тижнів, FMF дає практичну рекомендаціюпро те, що якщо в цей термін (11 – початок 12 тижнів) у плода відсутня носова кістка за умови нормальних показниківінших маркерів (ультразвукових та біохімічних) не варто враховувати цей показник при розрахунку індивідуального ризику. Надалі рекомендується провести додаткове ультразвукове дослідження за один тиждень. Якщо носова кістка залишиться патологічною, необхідно враховувати цей факт при перерахунку величини індивідуального ризику за хромосомними аномаліями.
Оцінка носової кістки покращує результати комбінованого скринінгу. Частота виявлення патології зростає з 90 до 93%. Частота хибнопозитивних результатів зменшується з 3,0 до 2,5%.
Таким чином, власні дані дозволяють нам рекомендувати оцінювати носову кістку в терміни 11-14 тижнів за двома параметрами: ехогенність та довжина, приймаючи за патологію носової кістки її відсутність, гіпоплазію та зниження ехогенності.
Література
- Баранов В.С., Кузнєцова Т.В., Кащеєва Т.К. та ін Сучасні алгоритми та нові можливості пренатальної діагностики спадкових та уроджених захворювань. Методичні рекомендації. С.-Петербург, 2013. С. 23-46.
- Nicolaides K.H. Скринінг для фокусних анеуплоїдів на 11-13 сек.//Prenatal diagnosis. 2011, 31: 7-15.
- Nicolaides K.H. Пров. з англ. Михайлова А., Некрасової Е. Ультразвукове дослідженняоб 11-13+6 тижнів вагітності. С.-Петербург, 2007. ВД "Петрополіс", 142 с.
- Kagan K.O., Cicero S., Staboulidou I., Wright D., Nicolaides K.H. Fetal nasal bone in screening for trisomies 21, 18 and 13 and Turner syndrome at 11-13 weeks of gestation // Ultrasound Obstet Gynecol. 2009; 33: 259-264.
- Kagan K.O., Staboulidou I., Cruz J., Wright D., Nicoladides K.H. Два етапи першого-трімстера для трісоми 21 при ultrasound assessment and biochemical testing // Ultrasound Obstet Gynecol. 2010. V. 36. N 5. P. 542-547.
- Cicero S., Curcio P., Papageorghiou A., Sonek J., Nicolaides K. Absence nasal bone in fetuses s trisomy 21 at 11-14 weeks of gestation: an observational study // Lancet 2001; 358:1665-1667.
- Sonek J.D., Mckenna D., Webb D., Croom C., Nicolaides K. Nasal bone length throughout gestation: normal ranges based on 3537 fetal ultrasound measurements // Ultrasound in Obstetrics & Gynecology. 2003. V. 21. N 2. P. 152-155.
- Kanellopoulos V., Katsetos C., Economides D.L. Examination of fetal nasal bone and repeatability of measurement in early pregnancy // Ultrasound Obstet Gynecol. 2003 Aug;22(2):131-4.
- Cicero S., Bindra R., Rembouskos G., Tripsanas C., Nicolaides K.H. Фетальний насальний добрий рівень у хромосомно normal і abnormal fetuses at 11-14 weeks of gestation // Matern Fetal Neonatal Med. 2002; 11:400-402.
- Keeling J.W., Hansen B.F., Kjaer I. Pattern of malformations in axial skeleton in human trisomy 21 fetuses // Am J Med Genet. 1997; 68: 466-471.
