السمات التشريحية والوظيفية لمفصل الورك. هيكل مفصل الورك
أجزاء الفخذ:
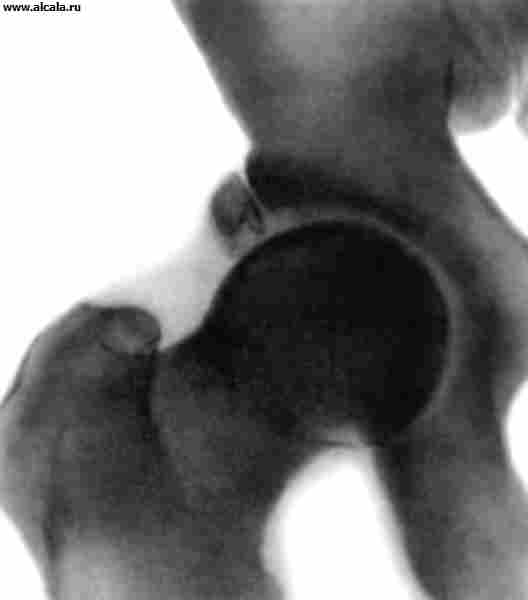
مفصل الورك- ثاني أكبر حمولة في الجسم بعد الركبة. يتكون من رأس عظم الفخذوالحُق. يسمح لنا الأداء المتناغم لأجزاء المفصل بعمل حركات مختلفة. يمكن أن يؤثر تلف أي مكون سلبًا على قدرتك على الحركة وحمل الوزن. في حالة تلف الورك ، قد تحتاج أحد ثلاثة أنواع من العمليات لتحل محله.
عظم الفخذ
عظم الفخذ أو الجزء العلويأرجل. إنها أكبر عظمة في الجسم. عظم الفخذ له عدة أقسام.
- 1 أ - رأس الفخذ- هذا هو حلق عظم الفخذ ، الذي له شكل كروي. رأس الفخذ يلائم الحُق. أربطة وعضلات الفخذ تجعل المفصل قويًا ومرنًا.
- 1B - العنق- يربط رأس عظم الفخذ بالساق
- 1C - جسم عظمي- الجزء السفلي الأطول من العظم المرتبط بمفصل الركبة. تلتصق العضلات بحافتين على جسم العظم ، أسفل الرأس مباشرة ، حيث تتصلان بالمفصل وتحركانه.
- 1AA - يبصقون كبير
- 1AA - بصق صغير
الحوض
يتكون الحوض ، أو عظم الحوض ، من ثلاثة أقسام.
- حرقفة
- عظم العانة
- الاسكيم
قبل سن البلوغ غضروف على شكل Yيفصل بين العظام الثلاثة.
في سن 15 - 17 ، ينمو الثلاثة معًا ويشكلون الحق.
الحق
الحُق - نصف الكرة الأرضية ، تتكون من العظامالحوض والفخذ متصلين برأس عظم الفخذ. تم تطويره بالكامل بين سن 20 و 25.
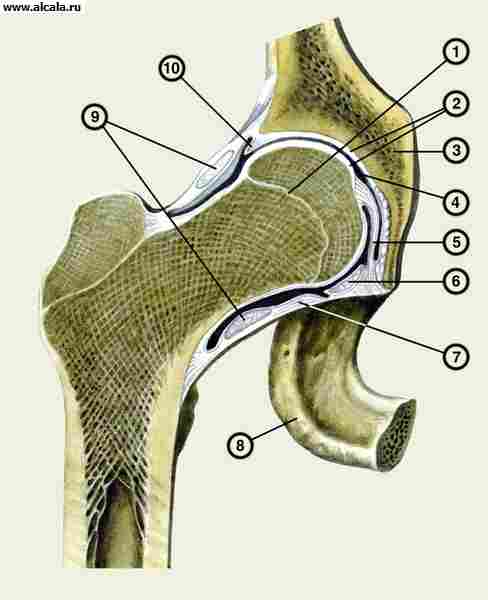
3 أ - كبسولة مشتركة
منطقة داخل الحُق مليئة بالأربطة التي تحيط بالمفصل.
3 ب - الغشاء الزليلي
القشرة الرقيقة داخل الحُق التي تعمل على تزييت المفصل وتغذيته.
الجراب عبارة عن تجويف صغير مملوء بالسوائل يقع في الحُق وهو مصمم لمنع الأنسجة الرخوة من الاحتكاك بالعظام. يقع الجراب بين العضلات والأوتار والعظام.
مجموعات العضلات
عضلات الألوية
تضم هذه المجموعة ثلاث عضلات كبيرة. يتم تثبيتها في الجزء الخلفي من الحوض وتناسب المدور الأكبر.
- عضلة الألوية الكبيرة- أكبر عضلات الألوية وأقوى عضلة في الجسم.
- عضلة الألوية الكبيرة- الأصغر من الثلاثة ، يقع في المنتصف.
- عضلة الألوية المتوسطةيقع في السطح الخارجيالحوض.
العضلة الفخذية رباعية الرؤوس
يتكون من أربع عضلات تتصل بالجزء العلوي من أسفل الساق.
- العضلة الجانبية العريضة في الفخذ
- عضلة فخذية وسطية واسعة
- متوسط عضلة واسعة من الفخذ
- العضلة المستقيمة الفخذية
عضلة اللفائف
أهم عضلة مثنية في الورك. تضم المجموعة ثلاث عضلات تبرز من أسفل العمود الفقري والحوض ، وتمر على طول سطح المفاصل ، وترتبط بالمدور الأصغر لعظم الفخذ.
- بسواس عضلة كبرى
- العضلة الحرقفية
- بسواس عضلة طفيفة
عضلات مؤخرة الفخذ
تضم هذه المجموعة ثلاث عضلات تتصل بالجزء السفلي من الحوض. يمرون عبر مفاصل الورك والركبة ، وتتمثل وظيفتهم الرئيسية في ثني الركبة وتمديد الورك.
- عضلة نصف وترية
- العضلة ذات الرأسين الفخذية
- عضلة شبه غشائية
العضلات الأربية - المقربة
تمتد مجموعة عضلات الفخذ من العانة وتقع على الجانب الداخلي من الفخذ. هم على شكل مروحة. بفضل عمل العضلات الأربية ، يتم إدخال الساقين وإخراجها ، كما أنها توفر الاستقرار لمفصل الورك. هناك خمس عضلات الفخذ.
- العضلة القصيرة المقربة
- العضلة الطويلة المقربة
- العضلة المقربة
- عضلة رقيقة
- مشط العضلات
الأربطة
توفر الأربطة والعضلات حركة المفاصل.
- يربط الرباط الحرقفي الفخذي الحوض بعظم الفخذ في مقدمة مفصل الورك. يربط الرباط العاني الفخذي نتوء العانة بعظم الفخذ.
- يربط الرباط الإسكي بالفخذ بين العظام الإسكية والفخذية في الجزء السفلي من الحوض.
غضروف
يقع الغضروف بين عظم الفخذ والحق. وهي مصممة لحماية العظام من الاحتكاك وتعمل كممتص للصدمات. بفضل الغضروف ، تتحرك العظام بسلاسة.
يتكون الحُق من طبقة من النسيج الغضروفي حول الجزء الخارجي من الحق. يوفر الاستقرار للمفصل عن طريق زيادة عمق الحُق. من أكثر إصابات الورك شيوعًا تمزق الحُق ، والذي يتطلب جراحة لإصلاح الغضروف.
وتر الظنبوب اليليوم
تسمى الأوتار الرئيسية لمفصل الورك السبيل الحرقفي. ترتبط به العديد من عضلات الفخذ والساقين. يمكن أن يسبب البلى في هذا الوتر ألمًا في الفخذ.
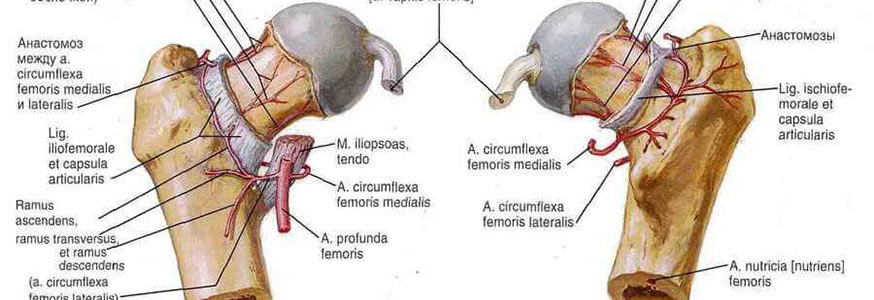
الأعصاب والأوعية الدموية الرئيسية
- يقع العصب الوركي في مؤخرة الفخذ
- العصب الفخذي - في مقدمة الفخذ
- الشريان الفخذي - يبدأ في الحوض الصغير وينتقل إلى أسفل منطقة الحوض الأمامية.
استنتاج
ستكون معرفة أجزاء مفصل الورك مفيدة أثناء عملية استبدال مفصل الورك. سيتيح لك ذلك أن تشرح بكفاءة لجراح العظام أو غيره من المتخصصين مكان الألم. في البداية يمكنك اصطحاب هذه المقالة معك إلى موعد مع طبيب أو أخصائي علاج طبيعي لتتمكن من شرح طبيعة الألم وأعراضه بوضوح ، وبعد ذلك سيكون الطبيب بدوره قادرًا على إجراء التشخيص الصحيح والصحيح خطط للعملية والتعافي بعدها.
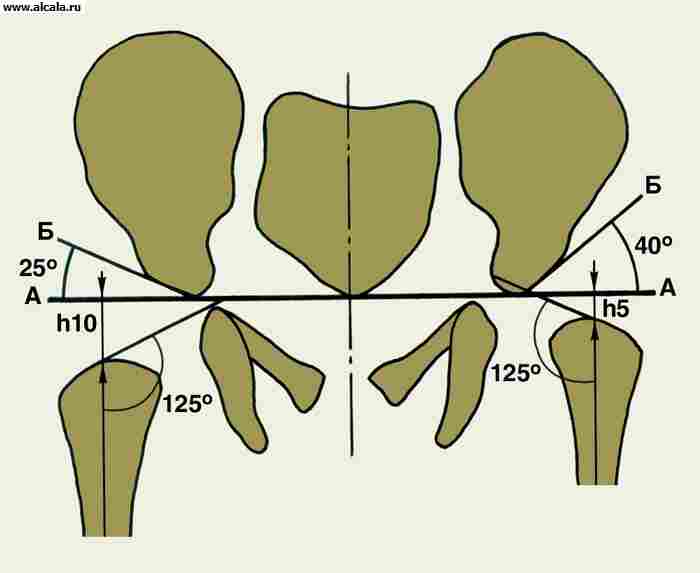
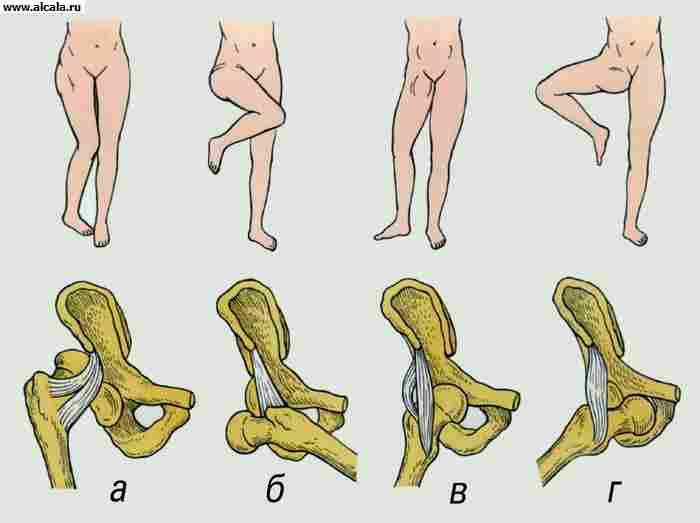
يتكون من حق الحوض ورأس عظم الفخذ. تمر الشفة الليفية الغضروفية على طول حافة الحُق ، مما يؤدي إلى زيادة تطابق الأسطح المفصلية. ت. معززة بالرباط داخل المفصل لرأس الفخذ ، وكذلك من خلال الرباط المستعرض للحق ، الذي يغطي عنق عظم الفخذ ( أرز. 12 ). في الخارج ، تتشابك الأربطة القوية الفخذية والعانية والفخذية والورقية الفخذية في الكبسولة. ت. - نوع من المفاصل الكروية (ما يسمى على شكل كوب). في ذلك ، تكون الحركات ممكنة: حول المحور الأمامي (الثني والامتداد) ، حول المحور السهمي (الاختطاف والتقريب) ، حول المحور الرأسي (الدوران الخارجي والداخلي).
إمداد الدم T. مع. يتم إجراؤه من خلال الشرايين التي تنحني حول عظم الفخذ ، من خلال فروع السد و (بشكل غير دائم) من خلال فروع الشرايين المثقبة والأليوية والأعضاء التناسلية الداخلية. يحدث تدفق الدم من خلال الأوردة المحيطة بعظم الفخذ إلى الوريد الفخذي ومن خلال الأوردة السدادة إلى الوريد الحرقفي. يتم إجراء التصريف اللمفاوي في العقد الليمفاوية الموجودة حول الأوعية الحرقفية الخارجية والداخلية. ت. يعصبه الفخذ ، السدادي ، الوركي ، الأعصاب الألوية والتناسلية العلوية والسفلية.
طرق البحث
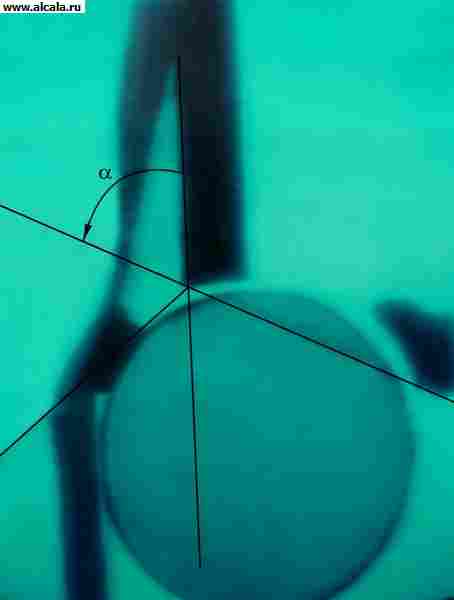
في الوضع المستقيم ، يتم فحص وضعية المريض وطوله ، وشدة قعس الفقرات القطنية ، وموضع الأطراف بالنسبة للحوض وطولها. على سبيل المثال ، مع خلع الورك الخلقي الثنائي ، قد يحدث فرط تنسج تعويضي. تحديد وجود أعراض Trendelenburg ، والتي لوحظت في حالة انتهاك دعم الطرف السفلي وضعف عضلات الألوية ، في وضع الوقوف على ساق مؤلمة ومثنية في مفاصل الورك والركبة ، ويميل الحوض الآخر في الجانب الصحيوالأقل هو طية الألوية.
في وضع المريض على الظهر ، يتم تحديد الوضع الحقيقي للطرف على جانب الآفة (في هذه الحالة ، من الضروري القضاء على فرط التنسج عن طريق الانحناء في مفاصل الورك والركبة في الطرف المقابل).
يتم فحص حجم الحركات النشطة والسلبية في مفاصل الورك. الجس يحدد موقع المدور الأعظم. عادة ، تقع بشكل متماثل على مستوى خط Roser - Nelaton ، وتربط بين العمود الفقري الحرقفي الأمامي العلوي والحديبة الوركية. عندما يتم إزاحة المدور الأكبر لأعلى ، يتم أيضًا انتهاك تناسق ترتيب خطوط شيماكر (يتم سحبها من المدور الأكبر عبر العمود الفقري العلوي الحرقفي الأمامي على كل جانب إلى التقاطع مع خط الوسط للبطن) ومتساوي الساقين في مثلث براينت. يتم تنفيذ هذا الأخير على النحو التالي: على الخط الذي هو استمرار لمحور الفخذ ويمر على طول سطحه الخارجي من خلال المدور الأكبر ، ينحدر عمودي من العمود الفقري الحرقفي الأمامي العلوي ؛ السطر الثاني يربط بين العمود الفقري الحرقفي الأمامي العلوي وقمة المدور الأكبر. عادةً ما تكون المسافة من قمة المدور الأكبر إلى نقطة تقاطع الخط العمودي مع الخط الذي يمثل استمرارًا لمحور الفخذ مساوية لطول العمود المنخفض. في الأطفال حديثي الولادة بالإضافة إلى قياس الطول الأطراف السفليةوتحديد نطاق الحركة في مفاصل الورك ، من الضروري التحقق من عمق وتناسق الفخذ والفخذ وطيات الألوية.
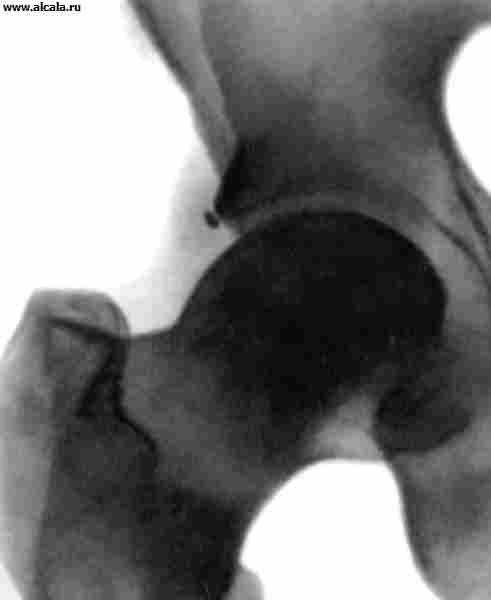
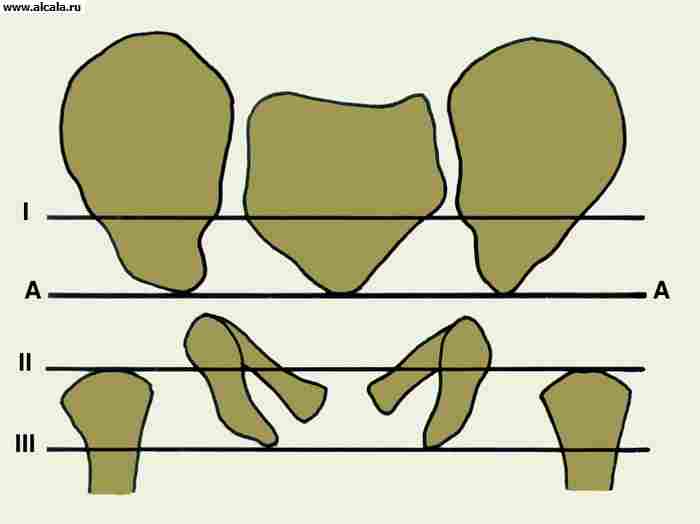
دور مهم في تشخيص آفات T. s. يلعب فحص الأشعة السينية. يرجع ذلك إلى حقيقة أنه في تكوين T. s. العظام التي لديها ذو شكل غير منتظم، وتعتمد صورة الإسقاط بالأشعة السينية على وضع المريض (الشكل 3). يتم التحقق من الموضع الصحيح من خلال توحيد ملامح فتحات السدادة ، وتماثل موضع الفتحات العجزية ، وتوحيد فتحة الأشعة السينية للمفاصل العجزي الحرقفي وحجم أجنحة العظام الحرقفية. من الضروري أيضا النظر ميزات العمريرتبط بالتحولات الهيكلية للعظام التي تشكل مفصل الورك.
رأس عظم الفخذ عند الأطفال حديثي الولادة غضروفي. تظهر نواة التعظم في النصف الأول من العام (بمقدار 4-6 أشهر) ، حيث تزداد بنحو 10 مرات بعمر 5-6 سنوات. يستمر نمو عنق الفخذ حتى 18-20 سنة. في السنة الأولى من العمر ، يبلغ متوسط زاوية عنق الرحم - الجسمي 140 درجة. يتكون الحُق من عظم الحرقفة والعانة والإسك والغضروف على شكل حرف U الذي يربطهم. يحدث الالتحام الكامل للعظام في الحُق في سن 14-17.
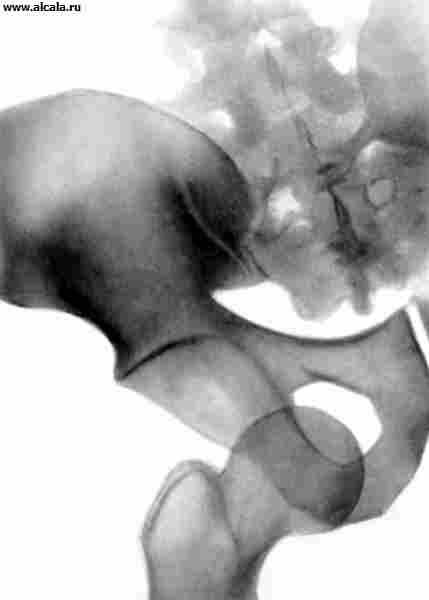
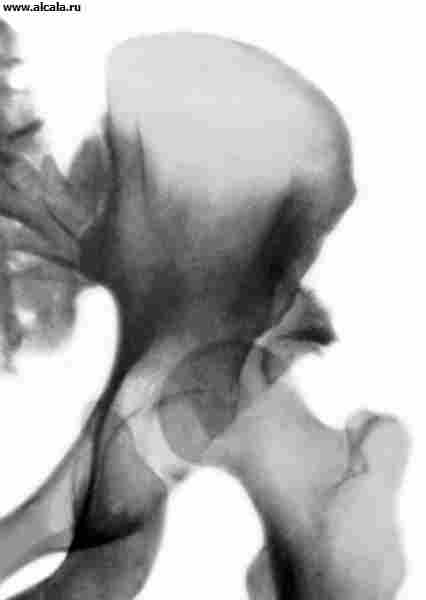
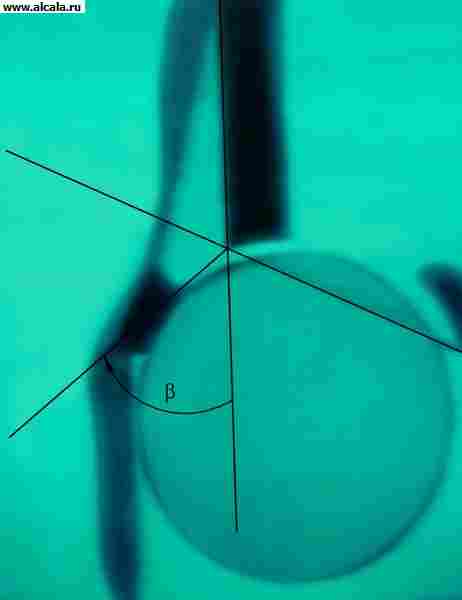
لتحديد نسبة عناصر T. مع. تستخدم معالم مختلفة ( أرز. 3 ، 4 ، 5 ). لذلك ، فإن الجدار الداخلي (السفلي) للحُق والجدار الذي يحد تجويف الحوض في هذه المنطقة ، يشكلان "دمعة". تقع رؤوس الفخذ عادة على نفس المسافة من "الشكل المسيل للدموع". كما يُسقط بشكل متماثل على الربع الداخلي السفلي لرأس الفخذ "الشكل الهلالي" الذي يتكون من الأخدود بين الجزء الخلفي من السطح شبه القمري وجسم الحرقفة. خط عمودي (خط أومبريدان) ، ينخفض من النقطة الخارجية للحافة العلوية للحُق ، ويمتد إلى الخارج من رأس عظم الفخذ أو من خلال الجزء الخارجي منه. يمر الخط المقوس (خط Shenton) بسلاسة من المحيط السفلي لعنق الفخذ إلى الحافة العلوية لفتحة السد. الزاوية المتكونة من الخط الأفقي (خط Hilgenreiner) ، المرسومة من خلال المقاطع المتماثلة للغضروف على شكل Y على كلا الجانبين ، والخط الذي يمر عبر النقاط الخارجية والداخلية للقبو الحق ، لا تتجاوز 22-26 درجة (الشكل 5). تشير الزيادة في الزاوية إلى منحدر (تخلف) لسقف الحق. يشير إزاحة رأس الفخذ فيما يتعلق بالمعالم المدرجة إلى وجود خلع جزئي أو خلع. يمكن أن يكون لدى البالغين تكوينات عظمية إضافية للصفحة T. (الشكل 6).
علم الأمراض
عيوب النموتشمل خلل التنسج T.'s بالصفحة ، التقوس الخلقي وتشوهات إبهام القدم الأروح في عنق الفخذ.
النمو الشاذمن مفصل الورك يتجلى في التخلف في الحُق وعظم الفخذ القريب. من بين أمراض العظام الأخرى عند الأطفال حديثي الولادة ، فإنها تحتل المرتبة الأولى (من 5 إلى 16 لكل 1000 مولود جديد). معدل حدوث ولادة الأطفال المصابين بخلل التنسج T. s. الزيادات مع الوراثة غير المواتية ، الآباء المسنين ، الأمراض المعدية للأم ، اعتلال الغدد الصماء ، تسمم النساء الحوامل ، مقدمهالجنين. يتم إيلاء المزيد والمزيد من الاهتمام للتأثير المسخ للإشعاع المؤين. يحدث خلل التنسج في الرحم وهو أولي ، ويحدث إزاحة رأس الفخذ (خلع جزئي أو خلع) مرة ثانية ، عادةً في فترة ما بعد الولادة. مع تقدم العمر ، يزداد عدد الخلع والخلع.
هناك ثلاث درجات لخلل التنسج T. الصفحة: ما قبل الخلع ، خلع جزئي وخلع. الأكثر تكرارا علامات طبيهخلل التنسج في مفصل الورك ، والذي يمكن اكتشافه في الأشهر الأولى من حياة الطفل ، هو أحد أعراض الانزلاق ، أو أحد أعراض "النقر" ، والحد من الاختطاف السلبي للورك على الجانب المصاب ، وعدم التناسق طيات الجلدعلى فخذي الطفل ، تقصير الطرف السفلي بأكمله ، وضبط الطرف السفلي على وضع الدوران الخارجي.
في الأطفال الذين تزيد أعمارهم عن سنة واحدة ، والذين يعانون من خلع أحادي الجانب ، ويلاحظ عدم الاستقرار أو العرج عند المشي ، ومع الخلع الثنائي ، والتمايل ، ما يسمى بطة ، مشية. الميزة الكلاسيكيةالخلع المتشكل هو أعراض إيجابيةترندلينبورغ. بالإضافة إلى ذلك ، مع الضغط على العقدة ، يتم تحديد زيادة حركة المدور الأكبر في الاتجاه الطولي وإزاحته لأعلى. عادة ، يتم تحسس رأس الفخذ على مستوى نبض الشريان الفخذي ؛ في حالة خلع الورك ، لا يكون الرأس محسوسًا في هذا المكان.
في تشخيص خلل التنسج T. p. يلعب فحص الأشعة السينية دورًا مهمًا. تعتبر الزيادة في منحدر سقف الحُق ، وإزاحة الطرف القريب لعظم الفخذ إلى الخارج وإلى الأعلى بالنسبة إلى الحُق ، علامات إشعاعية مبكرة لهذا المرض. ظهور متأخرونقص تنسج نواة تعظم رأس الفخذ.
في الأطفال الذين تزيد أعمارهم عن سنة واحدة ، يتم تمييز 5 درجات من خلل التنسج T.: يقع رأس عظم الفخذ بشكل جانبي ، ولكن على مستوى التجويف (الدرجة الأولى) ؛ يقع الرأس أعلى خط أفقيغضروف على شكل حرف U أعلى الحُق (الصف الثاني) ؛ يقع الرأس فوق حاجب الحق ، ومن الممكن تكوين اكتئاب جديد ( الدرجة الثالثة) ؛ الرأس بأكمله مغطى بظل جناح الحرقفة (الدرجة الرابعة) ؛ الى ابعد حد موقع مرتفعرأس الفخذ أعلى الجناح الحرقفي (الصف الخامس).
عند حديثي الولادة والأطفال أقل من سنة واحدة ، لتحديد الاضطرابات التطورية لـ T. s. استخدم أيضا الموجات فوق الصوتية(تخطيط الصدى). المزايا الرئيسية هذه الطريقةهي إضراره بالمريض ، تخيل هياكل الأنسجة الرخوة التي تشكل المفصل في هذا العمر. بمساعدة التصوير بالموجات فوق الصوتية ، تتم مراقبة تطور المفصل ديناميكيًا أثناء نمو الطفل وعلاجه. يحدد التصوير بالموجات فوق الصوتية درجة تكوين العظام والأجزاء الغضروفية من سقف الحُق ، وموقع الحوف (الجزء الغضروفي من الحق) ، وكذلك ظهور نوى التعظم في رأس عظم الفخذ. ل تحديد الكميةترسم بيانات البحث بالموجات فوق الصوتية 3 خطوط مساعدة: الخط الرئيسي الموازي لجناح الحرقفة ؛ خط من حافة العظام السفلية للتجويف إلى الأعلى ؛ خط من الحافة العظمية العلوية لسقف الحُق إلى منتصف الحوف. تحدد الزاوية المكونة من الخط الرئيسي وخط السقف العظمي درجة تطور سقف العظم. تحدد الزاوية المكونة من الخط الرئيسي وخط السقف الغضروفي درجة تطور الجزء الغضروفي من سقف الحُق. اعتمادا على الصورة بالموجات فوق الصوتية T. s. ونسبة قيم هذه الزوايا ، يتم تقسيم جميع المفاصل إلى 4 أنواع ، في كل منها يتم تمييز الأنواع الفرعية. المفصل الذي يتكون بشكل طبيعي يتوافق مع النوع 1 ، النوعين الفرعيين A و B ( أرز. 7 ، 8 ). تم الكشف عن النوع 2 أ (الشكل 9) عند الأطفال دون سن 3 أشهر مع تأخير فسيولوجي في تعظم سقف الحق. النوع 2 ب ( أرز. 9 ، ز ) عند الأطفال بعد سن 3 أشهر ، فإن تطور المفصل عند هؤلاء الأطفال يتطلب إشراف جراح العظام. النوع 2 C يتوافق مع خلع الورك ، يحتاج هؤلاء الأطفال إلى علاج يوفر ظروفًا لهم التطوير الصحيحمشترك. النوع 3 أ (الشكل 10) يتوافق مع خلع جزئي في الورك ، وفي هذه الحالة يتم تحديد الهيكل الطبيعي للجزء الغضروفي من سقف الحق بالموجات فوق الصوتية. في النوع 3 ب (الشكل 11) ، توجد علامات على حدوث تغييرات في هذا الهيكل ، وهي علامة تنبؤية سيئة. النوع 4 - الخلع ، رأس عظم الفخذ خارج الحُق (الشكل 12).
علاج خلل التنسج T. الصفحة. تبدأ من لحظة تحديد الهوية التغيرات المرضية... يخضع حديثو الولادة من الأيام الأولى للقضاء على تقلص العضلات المقربة إلى تمارين علاجية تتمثل في شد الساقين المثنيتين عند مفاصل الركبة والورك. يجب أن تكون القماط فضفاضة. لإبقائهم في وضع مطلق ، يتم استخدام وسادات مختلفة ووسادة ومغلف Freyki. للغرض نفسه ، يتم استخدام إطارات وظيفية منزلقة (اختطاف) CITO وغيرها ، والتي تحتفظ بإمكانية الحركة في مفاصل الأطراف السفلية (باستثناء تقريب الوركين) ، مما يساهم في تكوين سقف الحق. السن الأنسب لبدء العلاج الوظيفي للأطفال هو من 2-3 أسابيع إلى 5-6 أشهر. تتم إزالة جبيرة الاختطاف في المتوسط بعد 4-7 أشهر. يتم تحديد مدة العلاج من خلال توقيت تشكيل سقف الحُق. في بدايه مبكرهالعلاج ، المرضى الذين يعانون من خلل التنسج أو خلع جزئي يقفون على أقدامهم ويبدأون في المشي في نفس الوقت مع الأطفال الأصحاء. يمكن تحقيق نتائج مرضية باستخدام جبيرة الاختطاف في السنة الثانية من حياة الطفل.
مع خلع الورك مع مكانة عالية للرأس وتقلص حاد للعضلات المقربة (أي في أغلب الأحيان مع التشخيص المتأخر) يجب أن يبدأ العلاج فورًا بالسحب العمودي باستخدام جبيرة إبعاد. زيادة الحمل تدريجيًا وزيادة درجة تمييع الأطراف. يجب أن يبدأ التمدد بوزن صغير (300-500 جرام) لكل رجل ، ويزيده يوميًا بمقدار 100-200 جرام ، ويتم تحديد الوزن الأقصى حسب موضع الأرداف (عند رفعهما فوق السرير). فترة تطبيق الجر من 3 إلى 12 أسبوعًا. مع العلاج المبكر لخلع الورك الخلقي ، يقف المرضى على أقدامهم وهم لا يزالون يرتدون جبيرة الاختطاف في سن 8-11 شهرًا. يبدأون في المشي إما بالجبيرة أو بعد إزالتها ، عادة في سن 12-15 شهرًا. ومع ذلك ، فإن الطرق المحافظة لعلاج خلل التنسج T.'s مع. ليست فعالة دائمًا ، على سبيل المثال في حالة توسط كبسولة المفصل. يتم إجراء التدخلات الجراحية لمعظم الاضطرابات عند الأطفال الذين تزيد أعمارهم عن سنتين. العلاج الجراحيكما أنه يستخدم في حالات الخلع غير القابل للاختزال بالفعل في عمر 1-2 سنوات ، وكذلك للمضاعفات التي لوحظت بعد الاضطرابات التي تم تقليلها سابقًا باستخدام الطرق المحافظة.
تنقسم جميع التدخلات الجراحية لخلع الورك الخلقي إلى داخل المفصل وخارج المفصل. تشمل العمليات داخل المفصل بضع المحفظة الأمامية وفقًا لودلوف ، التخفيض المفتوح دون تعميق التجويف ، التخفيض المفتوح مع انخفاضات التجويف ، التخفيض المفتوح مع قطع عظم الورك التصحيحي ، عملية Scagletti ، إلخ. العمليات خارج المفصل هي عمليات ترميمية في أساس الحرقفة ، عمليات ترميمية في الطرف العلوي (قطع عظم متنوع ومتغير للانعكاس) ، عمليات ملطفة.
مع الحُق المشكل جيدًا ورأس الفخذ المتطور ، يمكن تقليل الفتح البسيط. تكون العملية فعالة في سن 2-4 سنوات مع التواء خفيف لعنق الفخذ. في حالة التخلف عن T. s. يتم الجمع بين التخفيض المفتوح للخلع مع تعميق الاكتئاب أو تكوين الحافة العلوية.
مع خلع الورك المتبقي ، عدم استقرار T. في الأطفال الذين تتراوح أعمارهم بين 3 إلى 5 سنوات ، في 2/3 من الحالات يكون سببها انتهاك لتطور عظم الفخذ القريب وفقط في 1/3 - بسبب التخلف في الحافة العلوية الأمامية للحُق. بحلول سن 7-8 ، بالفعل في 50٪ من الحالات ، وبحلول سن 10-12 ، في حوالي 100٪ من الحالات ، تتم الإشارة إلى التدخل الجراحي ليس فقط على الفخذ ، ولكن أيضًا على الجزء الحوضي للمفصل .
مع التخلف المعتدل للحُق عند الأطفال دون سن 7-8 سنوات ، تكون قطع العظم الكاملة في منطقة قاعدة الحرقفة فعالة. تتضمن العملية الخيارية إزاحة رأس الفخذ مع الحُق إلى الداخل بعد قطع العظم ، عملية سالتر - انعكاس التجويف الخارجي (في السنوات الاخيرةأعطيت الأفضلية). في حالة الاكتئاب الضحل ، يتم استخدام قطع عظم مزدوج للحوض وفقًا لـ Pozdnikin (أيضًا في سن 7 سنوات) ورأب الحُق حول المحفظة وفقًا لـ Pemberton و Korzh وآخرين (حتى 8-12 عامًا). في المراهقين والبالغين الذين يعانون من خلع جزئي في رأس الفخذ ، لوحظت نتائج مرضية مع قطع العظم التصحيحي لعظم الفخذ لتوسيط الرأس وقطع عظم الحوض وفقًا لأندريانوف (بلاستيك سقف التجويف).
مع وضع الرأس المرتفع ، التهاب المفاصل الجديد ، فإن تخفيضه الجراحي من سن 8-10 ليس واعدًا للغاية ، ومن الملائم إجراء قطع العظم المزدوج التصحيحي تحت المدور مع الإطالة وفقًا لشانتس - إليزاروف - كابلونوف ، مما يسمح بإنشاء نقطة دعم إضافية ، والحفاظ على الحركة في حالة التهاب المفاصل الجديد والقضاء على التقصير الوظيفي للطرف.
تستخدم تمارين العلاج الطبيعي في جميع مراحل العلاج المحافظ والجراحي لخلع الورك الخلقي. تتمثل المهام العامة لاستخدام علاجات العلاج بالتمارين في تنشيط نشاط الأنظمة الرئيسية للجسم والوقاية من المضاعفات المرتبطة بنقص الحركة ؛ تحسين ظروف الدورة الدموية في المفصل والأطراف السفلية: استعادة الاضطرابات الديناميكية الساكنة للجهاز العضلي الهيكلي (استعادة الحركة في مفصل الورك وتقوية مجموعات العضلات حول المفصل). يجب إبلاغ والدي الطفل بالحاجة إلى الأداء تمارين خاصةبشكل متكرر خلال اليوم طوال فترة العلاج.
خلال فترة تثبيت أطراف الطفل بأجهزة تقويم أو جبائر مختلفة ، تهدف تمارين بدنية خاصة إلى تقوية عضلات الفخذ المبعدة. يُنصح الأطفال دون سن 3 سنوات باستخدام الحركات السلبية والإيجابية في علاج T. with. للاختطاف. في الأشهر الأولى من الحياة ، يتم استخدام تمارين الانعكاس. في سن أكبر ، يتم إجراء التمارين بشكل مستقل مع زيادة الحمل تدريجياً ، على سبيل المثال ، يتم إجراء التخفيف الحر للساق المثنية عند مفاصل الركبة بمقاومة خارجية إضافية للحركة بسبب أيدي أخصائي المنهج أو الأم ، شد الضمادة المطاطية التي يتم ربط الوركين بها على مستوى مفاصل الركبة. يتم إجراء تمارين خاصة عدة مرات في اليوم جنبًا إلى جنب مع تدليك الاسترخاء الخفيف (التمسيد السطحي ، الاهتزاز) لعضلات الفخذ المقربة. بالإضافة إلى التمارين الخاصة الموضحة أعلاه ، يتم إجراء تمارين التنفس والنمو العام لحزام الأطراف العلوية.
بعد الانتهاء من العلاج بأجهزة التقويم أو الجبائر ، من الضروري إجراء دورة من التدليك اليدوي (12-15 إجراء) لعضلات الألوية والساقين. يوصى بركوب الدراجات مع دواسات متباعدة على نطاق واسع ، وممارسة الرياضة ماء دافئوالسباحة والتمارين المنتظمة. العلاج الطبيعييهدف إلى استعادة وظيفة المفصل وزيادة ثباته. تستخدم التمارين المجانية للثني والإطالة والاختطاف والدوران الداخلي في T. with. في وضعية الانبطاح: في نفس الوقت توصف التمارين لتقوية عضلات الفخذ المبعدة. يجب ألا تجبر طفلك على المشي. سوف ينهض ويمشي بمفرده عندما يكون جهازه العصبي العضلي جاهزًا للتحميل العمودي.
الغرض الرئيسي علاج إعادة التأهيلبعد العمليات داخل المفصل على صفحة T. هو تهيئة الظروف لإعادة هيكلة العناصر الهيكلية للمفصل ووظائفه. تتمثل المهام الخاصة للعلاجات المستخدمة في العلاج بالتمارين في استعادة حركة المفاصل ، وتدريب العضلات حول المفصل ، والتحضير التدريجي لأداء الوظائف الداعمة والحركية.
في طرق التشغيلعلاج خلع الورك الخلقي في فترة ما بعد الجراحة(تجميد) تطبيق تنموي عام تمارين التنفس، توتر عضلي متساوي القياس تحت قالب من الجبس ، وحركة حرة وحرة مع عبء في المفاصل غير الثابتة.
بعد إنهاء التثبيت أو استخدام تخليق العظم المستقر لقطع عظم الورك أو الحوض ، تهدف التمارين إلى أسرع انتعاشوظيفة مشتركة. لهذا الغرض ، يتم إجراء حركات ميسرة (نشطة مع المساعدة الذاتية) في مفصل الورك ، وتمارين بدنية في حمام العلاج المائي مع التدليك اليدوي وتحت الماء. مع استعادة الحركة في المفصل ، تتم إضافة التمارين التي تهدف إلى تقوية مجموعات العضلات حول المفصل والتحفيز الكهربائي لعضلات الألوية. يجب أن نتذكر أنه نتيجة قطع عظم الفخذ ، قد تتحرك نقاط التعلق بالعضلات المبعدة للفخذ والدوارات الخارجية ، مما يؤدي إلى فشلها الوظيفي. لذا اهتمام كبيرالقيام بتمارين بدنية خاصة تهدف إلى تدريب خاطفي الورك على المقاومة المتزايدة تدريجياً. يتم إجراء التمارين العلاجية في وضع الاستلقاء ، على الجانب ، على المعدة ، وكذلك في وضع الركبة والرسغ (على أربع). يزداد الحمل المحوري على الساق تدريجياً مع الحركة الجيدة ووظيفة العضلات الألوية واستعادة الهيكل العظمي لرأس الفخذ.
تشوه التقوس في عنق الفخذ(سوخا فارا) يتجلى من خلال انخفاض وظيفي في زاوية عمود عنق الرحم. يعتمد على إعادة الهيكلة المرضية على طول عنق عظم الفخذ أو مباشرة في منطقة منطقة النمو. يتم ملاحظة العرج ، والتقصير النسبي للطرف السفلي ، ودورانه الخارجي وتقريبه سريريًا. أعراض ترندلينبورغ إيجابية. تم إزاحة المدور الأكبر فوق خط Roser-Nelatin ، وانكسر تناظر خط Shemaker وخط متساوي الساقين لمثلث Bryant. الحركات في T. s. محدودة ، ولا سيما التناوب الداخلي والاختطاف.
في وقت مبكر مرحلة الطفولةتُبذل محاولات لوقف تقدم إعادة الهيكلة المرضية في منطقة عنق الفخذ عن طريق التفريغ المطول للمفصل بالاقتران مع التمارين العلاجية والعلاج الطبيعي و العناية بالمتجعات... العلاج المحافظ يكون فعالا فقط عندما التشخيص المبكر... في الأطفال الأكبر سنًا والبالغين ، يتم إجراء قطع العظم التصحيحي لعظم الفخذ القريب أو العمليات التي تهدف إلى استعادة دعمه.
خلقي أروح إبهام القدم الأروح (المحراث) يتميز بزيادة زاوية عنق الرحم ، وهو أقل شيوعًا. أكثر من موقع منخفضمدور كبير ، بعض إطالة الطرف. في حالة الخلل الوظيفي ، يشار إلى قطع العظم المتغير بين المتعامدين.
تلفمفصل الورك - كدمات ، خلع مؤلم في الورك ، كسور في الرأس وعنق عظم الفخذ ، الحق. تتجلى الكدمات من خلال وجع موضعي ، ومحدودية الحركة في المفصل. من المحتمل حدوث نزيف في الأنسجة الرخوة ، ورم دموي بين العضلات ، والعلاج تحفظي.
عادة ما يكون الخلع الرضحي للورك نتيجة إصابة غير مباشرة. اعتمادًا على موضع رأس الفخذ فيما يتعلق بالحُق ، يتم تمييز الاضطرابات الخلفية والأمامية والمركزية (الشكل 13). بالإضافة إلى الألم وتقييد وظيفة المفصل ، فإن الوضعية القسرية للطرف جديرة بالملاحظة (انظر الخلع). في حالات الخلع الخلفي ، يكون الطرف في وضع الانثناء والتقريب والدوران الداخلي ؛ في الأمام ، يتم تقويمه (أو ثنيه قليلاً) ، ويتم اختطافه وتدويره للخارج. في كثير من الأحيان يمكن ملامسة رأس عظم الفخذ. مع خلع مركزي مع بروز الرأس ، لوحظ تراجع المدور الأكبر.
في الصور الشعاعية ، تم العثور على رأس الفخذ خارج الحُق. تتميز الاضطرابات الخلفية بزيادة طول صورة الأشعة السينية لعنق الفخذ (نتيجة دورانها الداخلي) ، بالنسبة للخلع الأمامي ، وزيادة حجم المدور الأصغر ، وانخفاض الإسقاط في الرقبة الطول ، وزيادة في زاوية عنق الرحم - الحجاب الحاجز (علامات الدوران الخارجي لعظم الفخذ). مع الخلع المركزي ، تتميز الشقوق في الجزء السفلي من التجويف والكسور المفتتة مع بروز الرأس.
يتم علاج الضحايا في المستشفى. قبل النقل ، يتم إجراء التثبيت دون تغيير الوضع الثابت للطرف. في حالات خلع الورك الجديد ، يتم إجراء التخفيض غالبًا باستخدام طريقة Kocher. يتم التفريغ اللاحق للمفصل باستخدام الجر الهيكلي بحمل 3-4 كجم. يُسمح بالمشي باستخدام العكازات بعد 5-6 أسابيع ، وتحميل الطرف - في موعد لا يتجاوز 3-4 أشهر. مع وجود شقوق في الجزء السفلي من الحُق ، يتم تفريغ الجر الهيكلي على طول محور الفخذ. في حالة حدوث كسور مع بروز في الرأس ، لاستخراجها ، تلجأ إلى الشد على طول محور عنق الفخذ.
خلال فترة بقاء المريض على الجر الهيكلي بعد خلع الورك الرضحي ، تهدف التمارين البدنية إلى منع حدوث مضاعفات تورم ، وتحسين الدورة الدموية في الأطراف. على خلفية تمارين النمو العامة ، تُستخدم الحركات الحرة في جميع مفاصل الأطراف السليمة ومفصل الكاحل في الساق المصابة ، والتوتر قصير المدى لعضلات الفخذ ، وعضلات الألوية على الجانب المصاب.
بعد إزالة الجر ، يُسمح بالسير باستخدام العكازات مع وجود حمل جزئي على الساق. تتم استعادة حركة المفاصل بالتوازي مع زيادة ثباتها عن طريق تقوية الجهاز العضلي الرباطي. لزيادة الحركة في المفصل في وضع الاستلقاء الأولي ، يتم إجراء حركات حرة (ثني ، تمديد ، اختطاف ، دوران) في مفصل الورك دون رفع القدم عن السرير أو الأريكة (الشكل 14). لتقوية العضلات ، يتم استخدام شد متساوي القياس لفترات طويلة لعضلات الألوية وعضلات الفخذ ، والإمساك الثابت بالأرجل المرتفعة والمبعثرة وغير المثنية ، وما إلى ذلك (الشكل 15). لا يجوز أداء حركات التأرجح وشد الجهاز الرباطي للمفصل وكذلك تدريب العضلات بحمل محوري على الساق.
مع كسر خلع T. s. تهدف الجمباز العلاجي إلى منع تطور داء مفصل الستر التالي للرضح. يوصى بتفريغ المفصل بعكازات لفترة أطول (حتى 6 أشهر بعد الإصابة). في المستقبل مع المشي المطول والوجود متلازمة الألميوصى بالمشي مع دعم إضافي على عصا.
بعد إنهاء التثبيت ، يتم عرض التمارين البدنية في الماء باستخدام تمارين بجانب المسبح وعناصر السباحة تحت الماء و التدليك اليدويعضلات الألوية وعضلات الفخذ ، العلاج الحراري ، الموجات فوق الصوتية. تُجرى الجمباز العلاجي في وضعية الاستلقاء على الجانب والبطن باستخدام الحركات الحرة في مفصل الورك. لتقوية عضلات الفخذ ، يتم تطبيق الوضع الأولي للوقوف على ساق صحية على المنصة. يتم تثبيت الساق المرفوعة للأمام (للجانب ، للخلف) لمدة 3-5 ثوانٍ ، بالتناوب مع حركات التأرجح الحرة للساق المرتخية. في المستقبل ، عند إجراء هذه التمارين على مفصل الكاحل ، يتم تقوية الكفة بحمل يتراوح بين 250 و 500 جرام ، وفي العيادات الخارجية ، من الضروري تكرار دورات العلاج 1-2 مرات في السنة.
الأمراض.التغيرات الالتهابية في T. مع. في الغالب من أصل معدي (انظر. Coxitis) ، يمكن أن تستمر مع غلبة العمليات النضحية أو التكاثرية. احتمال وجود آفة أولية في الغشاء الزليلي مع مشاركة لاحقة لرأس الفخذ والحُق في العملية ، أو ثانوية (أشكال العظام الأولية من التهاب الفخذ).
أولى المظاهر السريرية هي الألم في منطقة المفصل ، وتقييد الحركة مع تكوين تقلص عضلي المنشأ ، وزيادة في درجة الحرارة الموضعية. مع التهاب السموم القيحي والسل ، يحدث المزيد من تدمير الهياكل العظمية ، غالبًا مع خلع في الورك ، وتقصير الطرف وتقوية وضعه الشرير. غالبًا ما تكون نتيجة التهاب الورم القيحي هي خلل عظمي في الموضع الشرير للطرف. بالنسبة لالتهاب الدرن السُلي ، يعتبر التصلب الليفي أكثر خصائصه. مع تدمير الكبسولة المفصلية ، يتكون خراج أو فلغمون من الأنسجة المجاورة. الانتقال المحتمل إلى شكل مزمنمع تكوين النواسير.
تعتبر هشاشة العظام من أولى العلامات الإشعاعية. يشير وجود بؤر التدمير في عناصر العظام للمفصل إلى نشاط نشط العملية الالتهابية... بعد ذلك ، لوحظ تدمير الأسطح المفصلية. أهميةلديه فحص بكتيريولوجي للإفرازات. يتم ثقب المفصل من الأمام في بروز رأس الفخذ أو من الخارج فوق المدور الأكبر.
الخامس فترة حادةيشار إلى العلاج بالمضادات الحيوية بالاشتراك مع شلل المفصل. ل تدخل جراحييلجأ في كثير من الأحيان مع التهاب السموم الحاد والصديد (استئصال المفاصل مع تصريف المفاصل). مع تدمير واسع النطاق ، يتم استئصال الأجزاء المصابة ، وعادة ما تكون رأس وعنق عظم الفخذ (أي استئصال التصريف). في الوضع الشرير للطرف ، يتم استخدام التدخلات خارج المفصل (قطع العظم التصحيحي (قطع العظم)).
تتطور عمليات التصنع في المفصل في كثير من الأحيان على خلفية خلل التنسج وعواقب الصدمات والعمليات الالتهابية والاضطرابات الأيضية (انظر داء مفصل اللفافة).
ترسب الغضروف T. s. نادر؛ يتجلى في شكل انسداد متقطع وألم شديد. العلاج الجراحي - إزالة الأجسام داخل المفصل (انظر داء الغضروف المفصلي (الغضروف المفصلي للعظام والمفاصل)).
أسباب النخر العقيم (انظر. نخر العظام العقيم) لرأس الفخذ مختلفة. يتجلى في الألم والعرج ومحدودية الحركة (انظر مرض بيرثيس). في حالة عدم فعالية العلاج المحافظ (تفريغ المفصل ، إجراءات العلاج الطبيعي) ، يلجأون إلى التدخل الجراحي (قطع العظم التصحيحي ، استبدال المفاصل ، إيثاق المفصل).
الأوراميمكن أن تأتي من كبسولة المفصل (انظر الورم الزليلي) والغضاريف وأنسجة العظام. في عظم الفخذ القريب ، لوحظ ورم أرومي عظمي ، ورم عظمي ، ورم أرومي غضروفي ، ورم غضروفي ، ساركومة غضروفية ، ساركومة عظمية (انظر المفاصل والأورام). العلاج الجراحي: الاستئصال باستبدال العظام للعيب أو المفاصل الصناعية لعظم الفخذ القريب ، فك مفصل عظم الفخذ.
عمليات
للتصريف والمراجعة ، يتم استخدام شق المفصل. يتم إجراء عملية تركيب العظام أو الأطراف الصناعية للكسور الإنسي في عنق الفخذ. من أجل تحسين الإحصائيات ، يتم إجراء قطع العظم التصحيحي لعظم الفخذ القريب. تستخدم عملية تقويم المفاصل لاستعادة حركة المفاصل. لهذا الغرض، خيارات مختلفةالمفاصل الصناعية. لاستعادة دعم الفخذ ، يتم إجراء إيثاق المفصل (انظر. المفاصل). مع خلل التنسج T. الصفحة. بالإضافة إلى قطع العظم التصحيحي لعظم الفخذ القريب ، يتم عرض العمليات الترميمية على مكون الحوض من أجل زيادة تغطية رأس الفخذ.
انظر أيضا الفخذ.
فهرس:تشريح الإنسان ، أد. السيد. سابينا ، المجلد. 1 ، ص. 144 ، م ، 1986 ؛ فيلينسكي في يا. التشخيص والعلاج الوظيفي لخلع الورك الخلقي ، M. ، 1971 ، ببليوجر. Volkov M.V. ، Ter-Egiazarov G.M. ويوكينا ج. الخلع الخلقي للورك ، M. ، 1972 ؛ كابلان أ. الأضرار التي لحقت العظام والمفاصل ، ص. 355 ، 359 ، م ، 1979 ؛ العلاج المحافظ للأطفال المصابين بأمراض الجهاز الحركي.، إد. إس. تيخونينكوفا ، س. 73 ، ل ، 1977 ؛ أ. كرزه وغيرها من داء مفصل الورك خلل التنسج ، M. ، 1986 ؛ ماركس ف. تشخيص العظام ، ص. 355 ، مينسك ، 1978 ؛ ميرزوفا الأول ، غونشاروفا م. وتيخونينكوف إ. العلاج الجراحي للخلع الخلقي للورك عند الأطفال ، L. ، 1976 ؛ رعاية العظام والكسور للأطفال ، أد. في. أندريانوفا ، ص. 39 ، 44 ، ل ، 1982 ؛ علم أمراض مفصل الورك ، أد. في. أندريانوفا ، ص. 4 ، L. ، 1983 ؛ شكولنيكوف إل جي ، سيليفانوف ف. و Tsodyks V.M. إصابة أعضاء الحوض والحوض ، M. ، 1966.






![]()
















يتكون من الحُق ورأس عظم الفخذ. كلا السطحين المفصليين مغطى بالغضروف. الحُق هو جزء من الحوض ، يقع عند التقاء عظام الحرقفة والإسك وعظام العانة. يمتد الجراب على طول حافة التجويف الحقاني ، ويمر إلى عظم الفخذ ويتم تثبيته فوق المدور ، لذلك يقع معظم عنق الفخذ في تجويف مفصل الورك. الحقيبة المفصلية قوية جدًا ، ويتم نسج الأربطة المقواة بها. ت. يشير إلى المفاصل متعددة المحاور - من الممكن الانثناء والتمديد ، التقريب والاختطاف ، دوران الورك للخارج والداخل. يتم إمدادها بالدم من الأوعية الإقليمية.
يتم تقديم الإسعافات الأولية لإصابات مفصل الورك متفاوتة الخطورة. لذلك ، مع وجود كدمات في منطقة T. s. يلاحظ الألم ، وعادة ما يكون التورم والنزيف خفيفًا ، والحركات في المفصل غير محدودة. في هذه الحالة يكفي وضع البرد وتسكين المفصل حتى يهدأ الألم. بالنسبة للجروح السطحية الصغيرة في منطقة المفصل ، يتم وضع ضمادة ضغط معقمة. تعتبر الكسور داخل المفصل وخلع مفصل الورك إصابات خطيرة. على عكس الكدمة مع كسور العظام التي تشكل صفحة T. ، تكون الساق في وضع قسري ، على سبيل المثال ، عندما يتم قلبها للخارج ، لا يمكن للضحية رفع الساق المصابة ، عند محاولة التحرك ، يزداد الألم. مع بعض كسور عنق الفخذ (على سبيل المثال ، مطرقة في) ، تورم في T. مع. معبرًا عنه بشكل طفيف ، في بعض الأحيان يمكن للضحايا التحرك بشكل مستقل. في كسور المدور ، يكون التورم والنزيف أكثر اتساعًا ويمتد إلى الثلث العلوي من الفخذ. بسبب حقيقة أن التشخيص لا يمكن تحديده بشكل نهائي إلا بعد فحص خاص ، و المظاهر الخارجيةكدمات واسعة النطاق في صفحة T. والكسور متشابهة جدًا ، يجب أن يكون حجم الإسعافات الأولية هو نفسه في الكسر. من المهم جدًا تثبيت مفصل الورك جيدًا قبل نقل الضحية إلى المستشفى. من الأفضل استخدام حافلة Dieterichs لهذا الغرض (انظر. أرز. 4 إلى المادة الفخذ) ، وفي حالة عدم وجودها - إطارات مرتجلة بطول طويل بما فيه الكفاية.
الاضطرابات في مفصل الورك نادرة نسبيًا. كقاعدة عامة ، تحدث في حالة الإصابة الميكانيكية الشديدة ، على سبيل المثال. نتيجة لحادث سير أو سقوط من ارتفاع. يمزق رأس عظم الفخذ المحفظة المفصلية بالأربطة التي تقويها وتقع في الأنسجة حول المفصل. الساق في وضع قسري ( أرز. ) ، الحركة في T. s. مستحيل ، مباشرة بعد ظهور الإصابة ألم قوي... عند تقديم الإسعافات الأولية ، يجب ألا تحاول "تصحيح" وضع الساق. الضحية بحاجة ماسة إلى نقلها إلى المستشفى للفحص وتقليل الخلع. يتم تثبيت المفصل التالف في الموضع الذي يوجد فيه بعد الخلع. في الوقت نفسه ، يجب تجنب الحركات غير الضرورية ، لأن تزيد من الألم ويمكن أن تسبب صدمة إضافية ، على سبيل المثال. تلف العصب الوركي.
مع تلف مكشوف للمنطقة T. s. توضع ضمادة معقمة على الجرح. يتم تطبيق ضمادة ضغط على الجروح الصغيرة ؛ في حالة حدوث ضرر أكبر للأنسجة الرخوة ، يتم تثبيت المفصل كما هو الحال في الكسر.
تجبير- انظر الفخذ.
الضماداتتستخدم في تقديم الإسعافات الأولية فيما يتعلق بإصابات منطقة صفحة T. ، وغالبًا ما تستخدم الضمادات ضمادة شبكية. بالنسبة للجروح الصغيرة ، يمكنك وضع ضمادة لاصقة. اعتمادًا على المنطقة التي يتم تغطيتها ، يمكن تطبيق ضمادة حوض أحادية الجانب (يمين ، يسار) أو ثنائية على شكل مسمار ، بالإضافة إلى ضمادة أمامية تغلق منطقة الفخذ ، وهي ضمادة خارجية (جانبية) تغلق منطقة المدور الأكبر ، والجزء الخلفي الذي يغلق منطقة الأرداف. عند وضع الضمادة الأمامية (الأربية) على شكل مسمار من الجانب الأيمن من الحوض ، يتم عمل الجولة الأولى من الضمادة حول الجسم عند مستوى السرة ، مما يؤدي إلى الضمادة من اليسار إلى اليمين ، ويتم تنفيذ الجولة التالية بشكل غير مباشر من الخلف إلى الأمام على طول الجانب الجانبي ، ثم على طول السطح الأمامي للفخذ الأيمن إلى نصف دائرته الخلفية وانعطف بشكل غير مباشر للأعلى والوسط ، متجاوزًا الجولة السابقة من الضمادة في منطقة الفخذ. علاوة على ذلك ، يتم نقل الضمادة فوق عظام الحوض على الجانب الأيسر ، ومن هناك يتم توجيهها إلى نصف الدائرة الخلفي من الجسم ومرة أخرى إلى منطقة الفخذ ، وتكرار الجولات السابقة للضمادة وتداخلها بمقدار 2/3 من القطر. قم بإنهاء الضمادة بجولات دائرية حول الجسم. يمكن أن تكون الجولات اللاحقة من الضمادة تصاعدية (كل جولة تالية أعلى من الجولة السابقة) أو تنازلية. عندما يتم تطبيق ضمادة مماثلة على منطقة الفخذ اليسرى ، تنتقل الضمادة أيضًا من اليسار إلى اليمين ، ولكن بعد جولات التثبيت الأولى حول الجسم ، فإنها تتحرك بشكل غير مباشر من الخلف إلى السطح الأمامي وليس الجانب الأيمن ، ولكن الفخذ الأيسر ، يتجاوز سطحه الخلفي ثم يتجه بشكل غير مباشر لأعلى الفخذ ، متقاطعًا مع الجولة السابقة ، يدور حول الجزء الخلفي من الجسم ويذهب مرة أخرى إلى السطح الأمامي للفخذ الأيسر ، ويكرر الجولات السابقة ويغطي كل منها بمقدار 2 / 3 من عرضها. انتهي من وضع الضمادة أيضًا بجولات دائرية حول الجسم. لمزيد من القوة ، يمكن تثبيت كل ضمادة على شكل ثمانية (أذن) بجولة دائرية واحدة.
إذا لزم الأمر ، قم بتغطيتها بضمادة T. c. يتم استخدام نسخة مختلفة قليلاً من الضمادة ذات الشكل السنبلة من جميع الجوانب - ضمادة الفخذ على شكل سبايك ، والتي تبدأ بحركة دائرية ليس على الجسم ، ولكن في حوالي الثلث الأوسط من الفخذ. من خلال طريقة التطبيق ، فهي تشبه ضمادة الكتف على شكل مسمار ، أي بعد تثبيت الضمادة على الفخذ ، يتم حمل الضمادة على طول السطح الخارجي للصفحة T. إلى أسفل الظهر ، قم بعمل جولة دائرية للتثبيت حول الجسم واستمر في التضميد بنفس الطريقة كما هو الحال عند تطبيق ضمادة سبايك للحوض ، متداخلة تدريجياً مع الجولات السابقة.
في حالات الطوارئ أو في حالة عدم وجود مواد ضمادة أخرى ، يمكنك استخدام مناديل على T. with. للقيام بذلك ، استخدم منديلين. يتم وضع أحد الوسطين فوق موقع الأنسجة التالفة ، ويتم لف الأطراف حول الفخذ وربطها ، ويتم وضع الطرف الثالث (أعلى) أسفل الحزام المكون من الوشاح الآخر ، ويتم ثنيه للخلف وتثبيته بدبوس. في حالة عدم توفر مجمعة ثانية ، يمكن استخدام حزام.
تشريح
مفصل الورك هو مفصل كروي يتكون من الرأس الدائري لعظم الفخذ والحُق على شكل كوب. يتكون الحُق من اندماج ثلاث عظام: الحرقفة والإسك والعانة. على طول الحافة ، يحيط بالحُق طية ليفية غضروفية تعميقها - شفة تقلل قطر الخروج من التجويف ، وتشكل حافة غضروفية تغطي رأس الفخذ. الجزء السفليتنفصل الشفة وتشكل شقًا حُقيًّا يتداخل مع الرباط المستعرض ، مما يجعل الشق ثقبًا تمر عبره الأوعية الدموية إلى المفصل.
الكبسولة المفصلية قوية ، كثيفة ، تلتصق بالقرب من حافة التجويف ، بالشفة والرباط المستعرض. من الناحية البعيدة ، تحيط الكبسولة بعنق الفخذ وترتبط من الأمام بالخط بين المدور ، وخلفيًا إلى عنق الفخذ.
تم إصلاح مفصل الورك بعدد من الأربطة (الشكل 24).
أرز. 24.مفصل الورك (منظر أمامي): جهاز رباط
يمتد الرباط الحرقفي الفخذي ، الذي يعبر السطح الأمامي للكبسولة ، من العمود الفقري الحرقفي السفلي الأمامي إلى السطح الأمامي لقاعدة عنق الفخذ والخط بين المدورة. عندما يتم تقويم الجذع ، يمنع الرباط الحوض من الرجوع للخلف حول رأس الفخذ ، مما يضغط بقوة على رأس الفخذ في التجويف.
تغطي الأربطة العانوية والفخذية والفخذية مفصل الورك على طول الأسطح الوسطى السفلية والخلفية ، على التوالي ، مما يحد من اختطاف الورك ودورانه وتقريبه. يمتد الرباط العاني الفخذي من عظم العانة إلى أسفل ، إلى المدور الأصغر ، ويتم نسجه في الكبسولة المفصلية. يبدأ الرباط الإسكي - الفخذي خلف المفصل من الحافة الغضروفية للحُق في المنطقة الإسكية ، ويمتد أفقيًا وأعلى ، ويندمج مع الألياف الدائرية للكبسولة على السطح الداخلي للمدور الأكبر.
الرباط المستدير للفخذ هو رباط داخل المحفظة يمتد من رأس عظم الفخذ إلى الجزء السفلي من التجويف الحقاني. إنها القناة التي تمر من خلالها الأوعية الدموية إلى رأس عظم الفخذ.
يبطن الغشاء الزليلي السطح العميق لمحفظة المفصل ويحيط بالرباط الدائري على شكل مهبل.
في منطقة مفصل الورك ، هناك عدد من الجراب الزليلي: ilio-scallop ، trochanteric ، ischio-gluteal (الشكل 25).
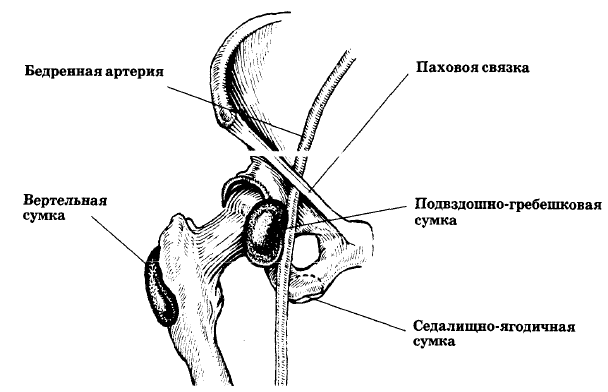
أرز. 25.مفصل الورك (منظر أمامي): موقع الأكياس المخاطية
يقع الجراب ذو المشط الحرقفي بين السطح الخلفي للعضلة القطنية والسطح الأمامي للمفصل في الفراغ بين الأربطة الحرقفية الفخذية والعانة الفخذية.
يتواصل عادة مع تجويف المفصل في 15٪ من الحالات.
يقع الجراب المدور بين عضلة الألوية الكبرى والسطح الخلفي الوحشي للمدور الأكبر. يفصل الجراب السطح العميق لعضلة الألوية الكبرى عن الحدبة الإسكية وعن العضلة المتسعة الوحشية.
يقع الكيس الإسكي الألوي على الحدبة الإسكية.
- معالم العظام
تنتهي القمة الحرقفية أمام العمود الفقري الأمامي العلوي ، وخلفيًا في العمود الفقري الخلفي العلوي. تقع الحديبة الوركية تحت عضلة الألوية ويمكن تحسسها بسهولة مع ثني الورك. يقع المدور الأكبر أسفل قمة الحرقفة على مسافة مساوية لعرض راحة اليد ، في منتصف الطريق بين الحدبة الإسكية والعمود الفقري العلوي الأمامي.
ميزات التشخيص
مفصل الورك هو أعمق مفصل يقع تحت الأنسجة الرخوة ، لذلك يمكن اكتشاف التغيرات النضحية والتورم والألم عند الجس في حالات نادرة للغاية. في بعض الأحيان يكون الجس العميق في منتصف الرباط الأربي وبعيدًا إلى حد ما مفيدًا. بشكل أساسي ، عند تشخيص آفات مفصل الورك ، يتعين على المرء التركيز على الشكاوى والألم ومحدودية الحركة أثناء الحركات السلبية وبيانات الأشعة السينية. الشكاوى النموذجية هي الألم عند المشي ، غالبًا أثناء الراحة ، في منطقة الألوية والأربية ، وكذلك في الجزء القريب من الطرف السفلي على طول عظم الفخذ. يتم فحص الحركة في مفصل الورك مع استلقاء المريض على أريكة صلبة. يتم تمديد المفصل في وضع المريض على الجانب ، ويتم إجراء جميع أنواع الحركات الأخرى على الظهر. يتم تحديد زاوية الانثناء ، والتي تكون عادة 115 درجة ، عن طريق سحب الطرف المثني عند مفصل الركبة إلى المعدة قدر الإمكان. في هذه الحالة ، من الضروري التأكد من أن الحوض لا يشارك في الانثناء. يتم فحص امتداد الفخذ (20 درجة) عن طريق سحب الساق المستقيمة للخلف ، والحوض غير المتحرك والعمود الفقري. يتم أيضًا تحديد سعة الاختطاف والتقريب (45 درجة و 40 درجة على التوالي) من خلال طرف ممتد ، مع يد واحدة تمسك الكاحل وتحرك الساق في الاتجاه المناسب ، ومن ناحية أخرى تثبت الحوض بالضغط على الحافة من العظم الحرقفي المقابل. يُنصح أيضًا بإجراء عملية اختطاف مع ثني مفاصل الورك والركبة عند 90 بوصة بوادر مبكرةآفات مفصل الورك هي محدودية ووجع الحركات الدورانية ، والتي يتم إجراؤها عن طريق ثني الأطراف بمقدار 90 درجة عند مفاصل الورك والركبة. البديل من هذه الدراسة هو الدوران مع الضغط المعتدل على مفصل الركبة باتجاه الورك. يملك الأشخاص الأصحاءزاوية الدوران الداخلي والخارجي 45 درجة. يجب أن نتذكر أيضًا أنه من الضروري قياس الطول الحقيقي للأطراف نسبيًا (من العمود الفقري الحرقفي الأمامي العلوي إلى الكعب الإنسي). إذا كان هو نفسه على كلا الجانبين ، وكان الطول الظاهر فقط للساقين يختلف (من السرة إلى الكاحل الإنسي) ، فقد يكون هذا بسبب الحوض المنحرف ، الذي يحدث في بعض الحالات لأسباب أخرى (على سبيل المثال ، التغييرات في العمود الفقري).
في التهاب المفاصل الروماتويدي ، عادة ما يكون مفصل الورك غير مؤلم أو مؤلمًا قليلاً حتى يتم تدمير كل الغضروف الذي يحمل الحمل. الخامس في هذه الحالةسوف يترافق الألم في المقام الأول مع ضرر ميكانيكيالذي يميز المرحلة المتأخرة من العملية. عندما يتم إزعاج تطابق الأسطح المفصلية ، غالبًا ما ينتج عن احتكاك رأس الفخذ ضد الحُق عند المشي صوتًا عاليًا ومميزًا يمكن سماعه من مسافة بعيدة. لوحظ وضع مماثل عندما يشارك مفصل الورك في عملية التهاب المفاصل الصدفي والتهاب الفقار اللاصق ومتلازمة رايتر وأنواع أخرى من التهاب المفاصل.
في الوقت نفسه ، في عدد من الحالات ، يكون الألم وتقييد الحركة في المفصل قبل حدوث اضطرابات واضحة في العلاقة التشريحية بين رأس عظم الفخذ والحُق. يمكن أن تحدث هذه المظاهر بسبب النخر العقيم لرأس الفخذ ، والنباتات العظمية في هشاشة العظام ، والتهاب المفاصل الفقاري اللاصق - عن طريق تعظم الكبسولة. يمكن تشخيص الأسباب المذكورة أعلاه سريريًا وتأكيدها من خلال فحص الأشعة السينية.
ومع ذلك ، في منطقة مفصل الورك توجد أماكن يمكن أن يحدث فيها ألم غير مرتبط بالمفصل نفسه. هذه هي منطقة المدور الأكبر ، حيث يمكن أن يكون مصدر الألم هو تلف جراب المدور الكبير أو اعتلال الأعصاب ، الحدبة الوركية ، منطقة تعصيب العصب الجلدي الجانبي للفخذ.
- مساحة أكبر للبصق
غالبًا ما يكون من المستحيل التفريق بين الألم الذي يحدث في جراب المدور الأكبر والألم الذي يحدث عند ارتباط العضلات والأوتار بالمدور الأكبر (اعتلال الأعصاب). هذه هي منطقة ارتباط الطبقة الليفية القوية ، اللفافة الألوية ، بقمة المدور الأكبر. يرتبط موقع إدخال الألوية المتوسطة أيضًا ارتباطًا وثيقًا باللفافة في هذه المنطقة. بشكل جانبي وأسفل يوجد مكان تعلق عضلة الألوية الكبرى والجراب الواقع تحتها. أينما وجد مصدر الألم ، فإن الطريقة المستخدمة لتخفيفه هي نفسها.
لوحظ الألم في منطقة المدور الأكبر عندما أنواع مختلفةالتهاب المفاصل (عادة الروماتويد ، التهاب الفقار اللاصق) ، وكذلك مع متلازمة الورك المفاجئة ، والتي تحدث بعد حركة معقدة (مجتمعة) في مفصل الورك. يكتشف المريض أنه مع التقريب والانثناء المتزامنين للورك في منطقة المفصل ، يحدث صوت نقر بسبب مرور الرباط الحرقفي الفخذي فوق قمة المدور الأكبر. يمكن أن يؤدي ذلك إلى تهيج الهياكل الأساسية وبالتالي يكون مصدرًا دائمًا للألم عند المشي ، والذي يحاول المريض تخفيفه بمزيد من النقر.
يتم تحسس الحدبة الوركية بعمق من الجانب الإنسي للأرداف. إنها تحمل وزن الجسم بالكامل في وضع الجلوس. على الرغم من أن الحدبة الوركية مغلفة جيدًا بأنسجة دهنية تحت الجلد ، محمية بواسطة كيس مخاطي وعضلات متصلة هنا ، إلا أنها تصبح مؤلمة في بعض الأحيان. قد يكون هذا بسبب التهاب الكيس الإسكي الألوي أو اعتلال الأعصاب في التهاب الفقار اللاصق والتهاب المفاصل المصلي الآخر. في بعض الحالات ، لا يمكن العثور على سبب واضح للألم ،
- الألم العصبي في العصب الجلدي الجانبي للفخذ (مرض روث برنهاردت)
مرض روث برنهاردت هو اعتلال عصبي يحدث بسبب انحباس العصب الجلدي الجانبي للفخذ في موقع مروره عبر اللفافة العميقة حوالي 10 سم أدناه ووسطياً إلى القمة الحرقفية الأمامية العلوية. يوفر العصب حساسية جلدية لمنتصف الفخذ الأمامي والجانبي. ليس لديها فرع محرك. عادةً ما تكون هناك منطقة بيضاوية محددة جيدًا للتوهين أو الفقد حساسية الألممع وخز دبوس على السطح الأمامي الوحشي للفخذ. هناك أيضًا تنمل ملموس وحراري في منطقة تعصيب العصب. عادة ما يحدد المرضى بدقة هذه الأحاسيس على الجلد. تتناقض الأعراض الموصوفة مع الألم الذي يشعر به منتصف السطح الجانبي الأمامي للفخذ ، والذي يرتبط بإصابات في العمود الفقري (الفقرات القطنية من الأول إلى الثالث). لا يمكن تحديدها بدقة من قبل المريض.
يتم تأكيد التشخيص من خلال الكشف عن الحنان الموضعي في موقع خروج العصب من الأنسجة العميقة من خلال اللفافة الكثيفة في أعلى الفخذ ، وعادة ما تكون 10 سم تحت العمود الفقري الحرقفي الأمامي العلوي. يمكن تحديد هذه النقطة عن طريق اللمس الدقيق أو بواسطة باستخدام الرئةالتنصت بمطرقة.
يجب التفريق بين مرض روث برنهارد المظاهر الأوليةالقوباء المنطقية في منطقة مقدمة الفخذ ، لأن الألم يكون سطحيًا أيضًا ويمكن تحديد موضعه بدقة. هناك مصادر أخرى للألم في هذا المجال. وهكذا ، يتضح الألم المصاحب لآفة مفصل الورك من خلال دراسة دقيقة لنطاق الحركة فيه ، وخاصة الدوران والاختطاف والدوران في الوضع المنحني لمفصل الورك. يجب أن نتذكر أيضًا أن الألم في هذه المنطقة يمكن أن يكون بسبب مرض باجيت وإصابات العظام في عظام الورك والحوض.
تقنية العلاج بالحقن
لا توجد مؤشرات تقريبًا للحقن في مفصل الورك. هذا يرجع إلى الأسباب التالية.
أولا،ظهور ألم كبير في مفصل الورك أثناء الحركات على خلفية التهاب المفاصل الروماتويدي والتهاب الفقار اللاصق والتهاب المفاصل الصدفي ومرض رايتر والتهاب المفاصل التفاعلي الآخر ، كقاعدة عامة ، يشير إلى وجود مراحل لاحقةالآفات ، عندما يكون من غير المحتمل أن تساعد الحقن داخل المفصل للرعاية الصحية الأولية. في هذه الحالات ، يجب أن تفكر في الحاجة إلى استبدال المفصل. العلاج بالحقن للنخر المعقم لرأس الفخذ ليس فقط غير عملي ، ولكنه قد يكون ضارًا. مع الآفات التنكسية الضلعية في الغالب (تشوه هشاشة العظام ، وتعظم الكبسولة) ، يمكن أن تؤدي الصدمات الإضافية للمفصل إلى تفاقم مسار العملية المرضية.
ثانيا،يرتبط الانخفاض في شدة الألم بعد الإعطاء داخل المفصل للرعاية الصحية الأولية بمظهر من مظاهر التأثير الجهازي للدواء ويمكن مقارنته بفعالية الإعطاء العضلي.
ثالثا،مطلوب إبر طويلة واتجاه صحيح للإبرة أثناء الإدخال لاختراق المفصل. يرجع تعقيد هذا الأخير إلى حقيقة أنه من المستحيل ملامسة الفراغ بين عظمتين مفصليتين ، كما يمكن القيام به عن طريق الحقن في مفاصل الركبة أو الرسغ. علاوة على ذلك ، غالبًا ما يكون من المستحيل التأكد من أن الإبرة قد اخترقت المفصل. بل إن شفط السوائل من مفصل الورك أمر صعب متخصص من ذوي الخبرةباستخدام التحكم بالأشعة السينية ، إلا في الحالات التي يتم فيها شد كبسولة المفصل بسبب التهاب الغشاء المفصلي المزمن لفترة طويلة. كما هو الحال مع المفاصل الأخرى ، قد تكون محاولة نضح السائل الزليلي غير ناجحة بسبب زيادة اللزوجة أو انسداد الإبرة بواسطة جزيئات كثيفة.
بالإضافة إلى ذلك ، غالبًا ما يكون من الصعب استبعاد التهاب المفاصل القيحي الثانوي. ومع ذلك ، قد تنشأ ظروف يكون من الضروري فيها ثقب المفصل بدقة من أجل استبعاد التهاب المفاصل المعدي. تقنية شفط السائل من المفصل هي نفس تقنية الإعطاء داخل المفصل.
في مريض مستلق على ظهره مع انثناء مفصل الورك قليلاً واستدارة إلى الداخل ، يُلاحظ موضع العمود الفقري الحرقفي الأمامي العلوي والحديبة العانية والمدور الأكبر. ثم ، بمساعدة الجس ، يتم العثور على الشريان الفخذي وملاحظة موقعه. يجب إجراء جميع الحقن والثقوب لأغراض الشفط بشكل جانبي للشريان. باستخدام النهج الأمامي ، يتم تخدير الجلد والأنسجة التي تحته ، ويتم إدخال إبرة شفط أو مبزل ، مع ملاحظة عقم كامل ، بشكل جانبي إلى الشريان ، على بعد 2 سم تحت الرباط الإربي. إذا استقرت الإبرة على العظم ولم يكن هناك سائل ، فيتم إزالتها جزئيًا وإعادة إدخالها ، لتوجيه الجانب إلى عنق الفخذ ، مع التركيز على موضع المدور الأكبر. باستخدام نهج جانبي ، يجب أن يتم ثقب الجلد بشكل جانبي ، عند مستوى الحافة السفلية للمدور الأكبر ، ويجب توجيه الإبرة إلى الداخل وفي الوسط وإلى الأعلى على طول خط عنق الفخذ. يتم إدخال الإبرة حتى تلامس العظم ، ثم يتم سحبها للخلف قليلاً وإعادة إدخالها بزاوية ميل منخفضة حتى تمر عبر الكبسولة والغشاء الزليلي.
- مساحة أكبر للبصق
يوضع المريض على أريكة أو منضدة على جانبه في مواجهة الطبيب ، ويكون الفخذ المؤلم في الأعلى ومنحنياً. يتم تقويم الساق الأخرى عند مفصل الورك. من الضروري ملامسة ارتفاع المدور الأكبر ، والعثور على نقاط أقصى قدر من الألم وتمييزها. يتم سحب خليط يتكون من 1٪ محلول ليدوكائين و 1 مل من ميتيبريد أو ديبروسبان في محقنة 10 مل. استخدم إبرة لا يقل طولها عن 5 سم ، وبعد معالجة الجلد بمطهر ، أدخل الإبرة في النقطة المحددة وتقدم حتى يصل طرفها إلى قمة المدور الأكبر. إذا استقرت الإبرة على العظم ، فمن الضروري إزالتها إلى حد ما وتقديمها مرة أخرى بزاوية كبيرة على المستوى الأفقي. الهدف هو الوصول إلى موقع إدخال اللفافة الألوية. يتم اختراق المنطقة بأكملها على نطاق واسع بمزيج من التخدير الموضعي والرعاية الصحية الأولية. يتم تنفيذ الإجراء بطريقة مماثلة إذا كان الألم موضعيًا عند إدخال عضلة الألوية الكبرى أسفل الحافة الخلفية الوحشية للمدور الأكبر.
- منطقة الحدبة الإسكية
الحقن في منطقة الحدبة الإسكية هو نفسه الموجود في منطقة المدور الأكبر [الشكل 26). بعد الملامسة الدقيقة ، يتم تحديد نقطة حساسية الألم القصوى ويتم اختراق هذه المنطقة بخليط الدواء.

أرز. 26.حقن الحدبة الإسكية
لإجراء هذا التلاعب ، يجب على المريض الاستلقاء على الأريكة على جانبه ، في مواجهة الطبيب. في حقنة ، يتم جمع 10 مل من الليدوكائين و 1 مل من الرعاية الصحية الأولية ، وباستخدام إبرة طويلة ، يتم اختراق منطقة حساسية الألم على نطاق واسع.
- ألم عصبي في العصب الجلدي الجانبي للفخذ (مرض روث برنهاردت)
بعد تحديد نقطة خروج العصب من خلال اللفافة في أعلى الفخذ ، يتم اختراق هذه المنطقة بمزيج من 5 مل من التخدير الموضعي و 0.5 مل من الرعاية الصحية الأولية.
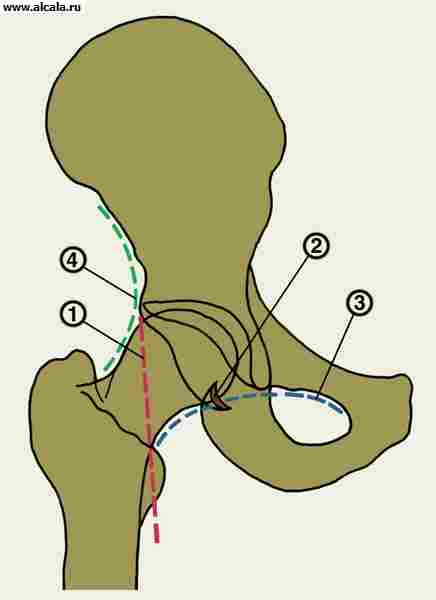
يتكون تجويف مفصل الورك من عظم الحوض ويسمى التجويف الحق. على طول حافة التجويف توجد الشفة الحُقيّة - وهي تشكيل ليفي غضروف. يزيد من عمق التجويف بنسبة 30٪ ، لكن وظيفته الرئيسية هي تشحيم الغضروف المفصلي لرأس الفخذ بشكل موحد بالسائل الزليلي (المفصلي). من خلال خلق تأثير شفط ، فإنه يقوي مفصل الورك.
يوجد داخل الحُق رأس عظم الفخذ ، وهو متصل بجسم عظم الفخذ من خلال الرقبة. غالبًا ما يُشار إلى عنق عظم الفخذ باسم "عنق عظم الفخذ" ، ولكن هذه هي المصطلحات اللغوية. يوجد أسفل عنق الفخذ إلى حد ما علامات بارزة عظمية تسمى المدور الأكبر والأصغر. عضلات قوية مرتبطة بهم.
يوجد حول المفصل كبسولة مفصلية تحتوي على أربطة تقوي مفصل الورك. من ناحية ، ترتبط هذه الأربطة القوية في أحد طرفيه بعظم الحوض وفي الطرف الآخر بعظم الفخذ. يربط رباط قوي آخر (يسمى رباط رأس الفخذ ، وغالبًا ما يشار إليه بالرباط الدائري) رأس عظم الفخذ بأسفل الحُق. من الممكن أن يضيف هذا الرباط أيضًا قوة لمفصل الورك ، مما يحد من الدوران الخارجي للورك. يتم تقديم نفس الغرض من خلال كبسولة مفصل الورك ، والتي يتم شدها أثناء الدوران الخارجي وتمديد الورك.
يتم تغطية مفصل الورك بواسطة عضلات منطقة الألوية في الظهر وعضلات المجموعة الأمامية من الفخذ في الأمام. رأس عظم الفخذ ، الموجود في التجويف الحق ، مغطى بالغضروف المفصلي. يصل سمك الغضروف المفصلي في مفصل الورك ، في المتوسط ، إلى 4 مم ، وله سطح أبيض ناعم للغاية وقوام مرن كثيف. بسبب وجود الغضروف المفصلي ، يتم تقليل الاحتكاك بين الأسطح المفصلية الملامسة بشكل كبير.
يمكن للعظم أن يعيش فقط عندما يتلقى الدم. يتم إمداد رأس الفخذ بالدم من خلال ثلاث طرق رئيسية:
1. الأوعية التي تصل إلى العظم من خلال كبسولة المفصل
2. دخول السفن داخل العظم نفسه
3. وعاء يمر داخل رباط رأس عظمة الفخذ. هذا الوعاء يعمل بشكل جيد في المرضى الصغار ، ولكن في سن النضجعادة ما يصبح هذا الوعاء الدموي أرق ويغلق.
ترتبط العضلات التي تحرك الساق في مفصل الورك بالبروز العظمي لعظام الحوض والنهاية العلوية لعظام الفخذ.
أسباب آلام مفصل الورك
يصعب أحيانًا تحديد سبب الألم في منطقة مفصل الورك ، حيث لا يمكن أن يكون سببًا فقط بسبب التلف الموضعي أو المرض ، ولكن أيضًا بسبب عملية مرضية في تجويف البطن، في العمود الفقري القطني أو في الأعضاء التناسلية.
!!! في كثير من الأحيان ، ينتشر الألم في مفصل الورك إلى مفصل الركبة.
في الأساس ، يمكن تقسيم أسباب الألم في مفصل الورك إلى أربع مجموعات:
1) إصابات مفصل الورك ونتائجها:
كدمات في الحوض ومفصل الورك وأعلى الفخذ (بما في ذلك متلازمة موريل لافالي والتهاب العضلات العظمي) ؛
دموع الشفة الحق.
الالتواءات ، وتمزق العضلات الجزئي والكامل وكسور القلاعية ، بما في ذلك متلازمة أوتار المأبض ؛
كسور التعب (كسور الإجهاد) عظم الحوض، عظم الفخذ ، كسور الإجهاد في عنق الفخذ خطيرة بشكل خاص ؛
تلف الأربطة وكبسولات المفاصل.
متلازمة APS أو متلازمة ARS.
كسور عنق الفخذ.
كسور الحوض.
كسور في منطقة مدور عظم الفخذ.
خلع عظم الفخذ.
2) أمراض و الخصائص الفرديةهيكل مفصل الورك والأربطة والعضلات المحيطة به:
عض الفخذ
الأجسام داخل المفصل الحرة لمفصل الورك وداء الغضروف في مفصل الورك ؛
متلازمة الاصطدام (متلازمة الاصطدام الفخذي الحقي) ؛
التهاب المفاصل في مفصل الورك (المرادفات: هشاشة العظام ، داء مفصل الورك ، هشاشة العظام) ؛
التهاب الجراب المدور (trochanteritis) ، التهاب الجراب الوركي ، التهاب الجراب الحرقفي.
متلازمة السبيل الحرقفي الداني.
متلازمة الكمثري؛
التهاب الأوتار والتهاب غمد الوتر.
تنخر عظم رأس الفخذ (نخر لاوعائي ، نخر معقم) ؛
هشاشة العظام العابرة
3) أمراض وإصابات الأجهزة والأنظمة الأخرى ، والتي تتجلى في إشعاع (إشعاع) الألم في مفصل الورك:
ألم عصبي من العصب الجلدي الجانبي للفخذ ( سبب شائعألم في مفصل الورك عند النساء الحوامل والمرضى السكرى);
الأمراض العصبية في العمود الفقري.
الرياضة العامة
داء مفصل الورك خلل التنسج.
4) أمراض جهازية:
التهاب المفاصل (ألم العضلات الروماتيزمي ، النقرس ، التهاب المفاصل الروماتويدي ، الذئبة الحمامية الجهازية ، التهاب المفاصل في الأمراض الالتهابيةالأمعاء - مرض كرون) ؛
التهاب المفاصل الفقاعي اللاصق.
التهاب المفاصل الصدفية؛
اعتلال مفصل شاركو.
فيبروميالغيا.
سرطان الدم؛
مرض باجيت؛
أمراض معديةمفصل الورك (مرض لايم ، متلازمة رايتر ، السل ، إلخ).
هناك أسباب أخرى للألم يصعب تصنيفها (التهاب الغشاء المفصلي السام ، آفات السرطان الأولية والثانوية ، تلين العظام ، التهاب العظم والنقي ، إلخ.)
العديد من هذه الأسباب مترابطة: على سبيل المثال ، يمكن أن يكون التهاب مفصل الورك نتيجة لصدمة مزمنة ، ويمكن أن يكون التهاب المفاصل بطبيعته ما بعد الصدمة ، وما إلى ذلك منطقة مفصل الورك والعلاج.
السمات النموذجية لألم المفاصل
في بداية تطور المرض ، تتألم المفاصل بشكل غير متسق وقليل. لذلك فإن الشخص ، في هذا الوقت ، لا ينتبه لهم وينسى بسرعة. ويتذكر فقط عندما يجيب على أسئلة الطبيب ، وكقاعدة عامة ، إذا اتضح أن الألم في المفاصل بدأ 3-4 ، أو حتى قبل 5 سنوات ، فيمكننا القول بالفعل أن المرض بطيء ولكن مؤكد بالفعل اقترب بما يكفي اقترب منك. ليس من قبيل الصدفة قولهم ، على سبيل المثال ، عن تشوه الفصال العظمي ، أنه "يتسلل" بشكل غير محسوس. إذا كنت خلال هذه الفترة "الزاحفة" تبدأ الصحيح العلاج الوقائي، ثم يمكن وقف تطور المرض.
الألم في مفاصل الورك له سمات نموذجية:
1. الألم الميكانيكي- تحدث عند تحميل المفصل. إنهم يزعجون أكثر في المساء ، وكقاعدة عامة ، يمرون أو يهدأون بعد ليلة من الراحة.
2. بدء الآلام- تظهر في بداية الحركة ، عند الاستيقاظ ، في بداية المشي ، مع وجود أي حمل على المفصل المؤلم. ثم تختفي هذه الآلام. كثيرًا ما يقول الناس: "سأقطع مسافة 10-50-10 مترًا وسيختفي الألم"
3. آلام الليل.يشير الاسم نفسه إلى وقت حدوثها. كقاعدة عامة ، فهي مملة ، مؤلمة بطبيعتها وتختفي عند المشي في الصباح.
4. الألم المنعكس.في بعض الأحيان يمكن أن تحدث عمليات مرضية في العمود الفقري ، ويمكن أن يكون الألم في مفاصل الورك والركبة ، وحتى في القدم ، ولكن ليس في العمود الفقري نفسه. مع مرض مفصل الورك ، يتم إجراء العلاج في كثير من الأحيان مفصل الركبة، لأن الركبة هي التي تؤلم وليس مفصل الورك. كل هذه الآلام تسمى الآلام المنعكسة.
متى ترى الطبيب
في حالة الألم الشديد والمستمر أو طويل الأمد ، والتشوه المرئي للمفصل ، واحمرار الفخذ وتسخينه ، وتغير لون الساق تحت الفخذ وضعف الحساسية ، وكذلك في حالة الاشتباه في الإصابة ، هناك حاجة ماسة إلى استشر الطبيب. عندما تتحدث عن الورك ويقول طبيبك نفس الكلمة ، فقد تتحدث عنها أشياء مختلفة... يشير معظم الناس إلى ألم الورك كما هو الحال في أعلى الفخذ أو الأرداف ، حيث توجد المناطق المستديرة. شخصية أنثوية... أما بالنسبة للطبيب ، فهذا يعني وجود ألم في منطقة الفخذ - في مكان مفصل الورك نفسه.
كما ذكرنا ، قد يكون من الصعب تحديد أصل آلام الورك. قد تشعر بألم داخل المفصل. لوحظ الألم في الأنسجة الناعمهفي منطقة المفصل - على سبيل المثال ، في كيس. (الجراب عبارة عن كيس مملوء بالسوائل. وهو يغلف جزء عظم الفخذ الأقرب إلى سطح الجسم. إذا كان الجراب ملتهبًا ، فإن التهاب الجراب يتطور.) توجد الأوتار أيضًا في عظم الفخذ. يربطون الورك بعظام أخرى في الطرف والعمود الفقري ، كما يمكن أن تلتهب الأوتار (غالبًا بعد الإصابة). هذه الحالة تسمى التهاب الأوتار. قد يظهر الألم الذي تشعر به في الورك في مكان آخر. من الممكن حدوث ألم بسبب التشعيع. هذا يعني أنك تشعر بألم في الورك ، ومصدره موجود في مكان آخر ، مثل العمود الفقري. يحدث ألم الفخذ بسبب فراش شديد النعومة أو أحذية غير مريحة.
في كثير من الأحيان ، وخاصة عند كبار السن ، يكون الألم في مفصل الورك نتيجة لالتهاب المفاصل. عادة ما يكون هو هشاشة العظام - مرض يصيب المفاصل "المهترئة". هذا النوعيحدث التهاب المفاصل في جميع الأشخاص تقريبًا مع تقدمهم في العمر. هشاشة العظام في مفصل الورك شائعة بشكل خاص لدى الأشخاص الذين أصيبوا بكسور في الحوض أو الورك في الماضي.
من الممكن أيضًا تلف المفاصل (على الرغم من أنه أقل كثيرًا) بسبب التهاب المفاصل الروماتويدي. يرتبط هذا المرض بالتهديد المحتمل للإعاقة. عادة ما يبدأ في سن مبكرة.
في بعض الأحيان يكمن السبب في عيوب الهيكل العظمي. يمكن أن يحدث الألم ، على سبيل المثال ، عندما يكون العمود الفقري منحنيًا أو عندما يصبح أحد الأطراف السفلية أقصر من الآخر.
على أية حال زيادة الوزنلا ينتمي إلى فئة العيوب في بنية الجسم ، فإن مفصل الورك سيتفاعل مع هذا. زيادة الوزنيمكن أن يسبب ألم الورك بشكل مستقل عن الاضطرابات الأخرى.
إذا كنت تعاني من ألم في مفصل الورك ، فقد تحتاج إلى مساعدة الأخصائيين التاليين:
- أخصائي أمراض الروماتيزم.
- طبيب روماتيزم أو جراح عظام.
- اخصائي العلاج الطبيعي.
- طبيب أعصاب
آلام الورك - أمراض المفاصل أو أمراض العمود الفقري؟
يجب حل هذه المشكلة من قبل الطبيب عندما يشكو المريض من آلام في جميع أنحاء الظهر وأسفل الظهر ومنطقة الألوية ومنطقة الفخذ. وبالفعل فإن الفحص والتشخيص ووصفة العلاج تعتمد على صورة المرض.
يمكن أن يحدث ألم في مفصل الورك بسبب تلف مفصل الورك نفسه أو بسبب تلف الأنسجة الرخوة المحيطة.
أكثر الأمراض شيوعًا التي تسبب ألمًا في مفصل الورك هيداء مفصل الستر (التهاب المفاصل في مفصل الورك) والفتق الفقري.
مع التهاب المفاصلمفاصل الورك ، أولى علامات المرض وأكثرها حساسية هي تقييد الدوران الداخلي عند ثني مفصل الوركوآلام الورك. كقاعدة عامة ، يأتي الألم من أعلى الفخذ ويمتد إلى الركبة ، والذي يشعر به بشكل خاص عند المشي. غالبًا ما يكون أسوأ عند الوقوف على ساق واحدة (على الجانب المصاب).
مع التهاب مفصل الورك عادة ما يؤلم ظهره وسطحه الجانبي. كثرة مموقعك ألم- منطقة الفخذ(إسقاط مساحة المفصل). قد ينضم لاحقًا أزمة وتيبس المفصل.
يميل ألم الورك إلى زيادة حادة مع الحركة ، قد يكون الجلد فوق المفصل متورمًا ، مع وجود علامات التهاب
الإيقاع الميكانيكي للألم مميز ، أي حدوثه في ساعات المساءتحت تأثير الحمل النهاري والهبوط خلال فترة الراحة الليلية. تشير هذه الآلام إلى أنه كان هناك بالفعل انخفاض في خصائص امتصاص الصدمات للغضروف والسطح المفصلي العظمي للإجهاد. في الليل ، قد يزعج الألم الخفيف المصاحب للركود الوريدي في العظم تحت الغضروف وزيادة الضغط داخل العظم. عادة ما تختفي هذه الآلام عند المشي.
كل هذا يؤدي إلى تغيرات في توتر العضلات وتوتر الأربطة ووضع عظام الحوض والعمود الفقري.
يحدث ما يلي حرفيًا: يتغير تكوين مفصل الورك ، وتقصير الساق ، ويزداد الألم ، ويقلل الشخص من تحميل الساق المصابة عند المشي ، وتضعف العضلات الموجودة على المفصل المصاب (نقص التوتر) ، وتضعف العضلات الجانب المعاكستصبح أقوى تعويضية (فرط التوتر). يؤدي الاختلاف في نبرة عضلات الفخذين والعضلات العميقة والسطحية في أسفل الظهر والحوض إلى تشوه عظام الحوض.
نظرًا لأن عظام الحوض مرتبطة بالعجز مع الفقرات القطنية ، في عملية مرضيةيتورط العمود الفقري تدريجياً. يزداد الحمل على الفقرات القطنية ، وغالبًا ما يكون هناك تحول في الفقرات المجاورة بالنسبة لبعضها البعض - نقيض الأجسام الفقرية.
علاوة على ذلك ، فإن الأعصاب الشوكية تتأثر حتما (الجذور الحبل الشوكي) وهي المسؤولة عن تغذية وعمل العضلات والأربطة والأوعية الدموية للساق. يشعر الشخص بألم أسفل الظهر وضعف وألم وبرودة في الساق. في الحالات الشديدة ، قد ينضم ضعف الساق وفقدان وزنها إلى الألم المستمر ، وقد يتطور سلس البول.
دعونا نفكر الآن في الموقف المعاكس - هل يمكن أن يؤدي مرض العمود الفقري إلى ألم في مفصل الورك؟ للأسف يمكن ذلك.
يحدث هذا الألم عندما يكون هناك فتق في القرص. قطني، مع تشنج مؤلم طويل الأمد لعضلات أسفل الظهر أو مزيج من كلا العاملين.
يمكن للأقراص المنفتقة في العمود الفقري القطني أن تضغط على الألياف العصبية (الجذور) التي تمتد على جانبي كل فقرة ثم تتواجد في أنسجة وأعضاء الحوض وعضلات الأطراف السفلية. يؤدي ضغط (الضغط) على الأعصاب الشوكية إلى تعطيل تغذية العضلات والأربطة حول مفصل الورك (أو كلا المفصلتين). في مثل هذه الحالات ، يشعر الناس بعمق آلام مؤلمةفي منطقة أسفل الظهر ، في الفخذ ، في الأرداف والفخذين ، لكنهم لا يستطيعون تحديد الموقع الدقيق للألم. اضطرابات حسية على شكل شعور "بقشعريرة" ، تنميل ، نزلة برد ، "تورم" في الساقين ،إلى جانب انخفاض حساسية الجلد على جانب الألم.- أيضا علامة على انضغاط الأعصاب الشوكية.
مع فتق بين الفقرات من العمود الفقري القطنييتفاقم ألم مفصل العمود الفقري مع المجهود أو الحركة (على سبيل المثال ، الرفع من وضع الجلوس ، والوقوف ، والمشي ، والوقوف على أصابع القدم) ويتم الشعور به بشكل أساسي في الفخذ... ومع ذلك ، يمكن أن ينتشر على طول الجزء الأمامي والجانب من الفخذ ، في الأرداف ، في مقدمة الركبة ، وأحيانًا على طول الجزء الأمامي من أسفل الساق حتى مفصل الكاحل.
يمكن أن يسبب القرص الفقري المتدلي ألمًا في الفخذ. الشخصية الحادة والتوتر المتزايد (السعال + آلام الظهر الإضافية) تجعل من الممكن إثبات طبيعتها.
يظهر تشنج مؤلم لعضلات المنطقة القطنية بعد حدوث تشنج غير عادي النشاط البدنيأو حركة محرجة عند رفع الأثقال. في هذه الحالة ، لا تتأثر الأعصاب الشوكية ، ولكن العضلات المتشنجة هي نفسها مصدر للألم.
مع وجود فتق كبير ، قد تكون الحركات في كلا الساقين مؤلمة. في الوضع المستقيم للجسم ، قد يتم تقليل الألم في مفصل الورك الناجم عن العصب الفقري المقروص بشكل طفيف.
توطين الألم في أمراض مفاصل الورك الأخرى الأكثر شيوعًا كما يلي:
التهاب الجراب المدورىيسبب ألمًا ووجعًا موضعيًا فوق المدور ، ويشع أحيانًا أسفل السطح الجانبي للفخذ. إنه مؤلم بشكل خاص عند الاستلقاء على الجانب المؤلم. يشعر المريض بألم التهاب الجراب الوركي الألوي بشكل رئيسي في الظهر ويزداد عند جلوس المريض.
تليف كبسولة المفصليؤدي إلى ضغط النهايات العصبية مما يؤدي إلى الشعور بالألم أثناء حركات معينة مرتبطة بشد الكبسولة
ألم مستمرأي حركة في المفصل يمكن أن تسبب تشنج انعكاسي للعضلات المجاورة. عادة ما يكون توتر الأربية نتيجة لذلك إصابة رياضيةوأسوأ من ذلك عند الوقوف على الساق المصابة.
لسوء الحظ ، لا يتقدم الأشخاص في كثير من الأحيان للحصول على مساعدة طبيةعلى الفور ، على أمل أن "كل شيء سيمر من تلقاء نفسه". هذا يمكن أن يؤدي إلى مزيد من الضرر للعمود الفقري والمفاصل وزيادة الألم. ستساعد زيارة الطبيب في الوقت المناسب على تجنب العواقب الوخيمة. ستساعد الدراسات الإضافية في تحديد السبب الدقيق للألم في مفصل الورك وأسفل الظهر: الأشعة السينية والتصوير بالرنين المغناطيسي
يستجيب مفصل الورك بشكل عام للعلاج بشكل جيد ، ما لم يكن هناك تلف كبير في أنسجة المفصل. من المهم ليس فقط تخفيف الالتهاب والألم ، ولكن الاهتمام بالدورة الدموية في المفصل ، والتأكد من تغذيته ، و العمل الصحيحعضلات.
الإسعافات الأولية للألم في الورك
إذا كنت تشك في أن الألم الخفيف مرتبط بإصابة طفيفة أو زيادة في المفصل ، فيمكنك اتخاذ الإجراءات التالية:
!!! حتى مع وجود شك طفيف في حدوث كسر في عظم الفخذ ، هناك حاجة ملحة لاستدعاء الطبيب.
تأثيرات علاجية للتسكين والقضاء على الآلام
لا يمكن إنكار أن آلام الورك عقبة وقلق. لحسن الحظ ، هناك طرق عديدة لتقليل شدتها.
لألم الورك ، يتم إيلاء اهتمام كبير لتقليل الضغط على المفصل. من الأفضل القيام بالأعمال المنزلية أثناء الجلوس ، يجب غسل الأرضيات فقط بالممسحة ، وليس الإمالة ، ويجب أن يكون ارتفاع الكرسي والمرحاض كافيين ، ويفضل تثبيت الدرابزين في الحمام ليسهل رفعه.
الحد من ممارسة الرياضة البدنية.يجب عليك تقصير البرنامج تمرين جسدي(لكن لا تتخلى عنها تمامًا) لعدة أسابيع بينما يظل الألم شديدًا. امنح نفسك الفرصة لتحسين صحتك. قم بالإحماء فقط ، امتنع عن رفع الأثقال.
جرب فرك المراهم.المراهم من تلقاء نفسها وفركها على الجلد والعضلات سوف يخفف التوتر في عضلات الفخذ. جرب المراهم مثل Ben-Gay أو Flex-ol 454 أو Eucalyptamine. لا تستخدم أبدًا مراهم المنثول مع ضمادات التدفئة. هذا يمكن أن يسبب الحروق.
استخدم التدليك.سواء كنت تفعل ذلك بمفردك أو بمساعدة الزوج ، فإن التدليك هو علاج قوي لألم الورك. أثناء التدليك ، يتم توجيه الجهود الرئيسية إلى الأنسجة الموجودة في محيط المفصل ، وليس إلى المفصل نفسه ، حيث إنها الأكثر تضررًا. نظرًا لوجود العديد من أنواع التدليك ، من السويدية إلى Shiatsu ، فأنت بحاجة إلى معرفة أيهما يجلب لك الراحة أثناء التجربة.
اسأل عن الأدوية.إذا كانت الأدوية الشائعة مثل الأسبرين والأسيتامينوفين لا تخفف الألم ، فقد يصف لك طبيبك أدوية قوية لك. سوف ينصحك أيضًا بحقن أو حبوب الكورتيزون. إنه علاج ممتاز لتقليل الالتهاب بسرعة في الأيام القليلة الأولى بعد الإصابة.
قدم نفسك وضع مريحأثناء النوم.حاول ألا تستلقي على وركك المؤلم. ضع مرتبة إسفنجية فوق مرتبة عادية لمزيد من النعومة.
استخدم أحذية المشي المناسبة للمشي.اشترِ لنفسك حذاءًا للجري للمشي وليس للمشي أو للتمارين الرياضية أو أحذية التزلج الريفي على الثلج. فهي خفيفة الوزن للغاية ومصممة لزيادة ثبات الساق.
اعثر على العصا المناسبة لنفسك.يقلل استخدام العصا من الألم في الورك من الحمل على المفاصل على طول المحور الرأسي.
إذا كنت بحاجة إلى عصا أو قصب السكر لمزيد من الاستقرار ، فتأكد من ذلك الحجم الصحيح... إذا كنت تستخدم قصب جدك ولم تنجح معك ، فقد يؤدي ذلك إلى تفاقم ألم الورك.
يجب حمل العصا في اليد المقابلة للمفصل المصاب.
تخلص من الوزن الزائد.غالبًا ما يتم الاستهانة بهذا العامل. ومع ذلك ، فإن زيادة الوزن تزيد بشكل كبير من آلام الورك. مع كل خطوة ، يضع وزن الجسم عبئًا متزايدًا على الفخذ. يتم نقل ضغط الوزن هذا إلى المفصل. يعادل انخفاض وزن الجسم بمقدار 0.5 كجم انخفاضًا في الضغط على الفخذ بمقدار 1-1.5 كجم.
حاول تحديد مصدر الألم.إذا كان عليك أن ترى طبيبًا لألم الورك ، فأنت بحاجة إلى الاستعداد للحديث عن المكان الذي تشعر فيه بالألم ومتى يحدث. سوف تحتاج إلى إخبار طبيبك بنوع الألم الذي يزعجك - ألم خفيف أو حاد عندما يبدأ ويختفي ، سواء كان يزداد سوءًا مع الحركة أو يظل كما هو وفي حالة الراحة ، أي الحركات تشعر بسوء.
كن صبورا.إذا كنت تشك في التهاب المفاصل ، فسيتعين عليك القيام بأداء مختلف الاختبارات التشخيصيةلأن هناك أكثر من 100 نوع من التهاب المفاصل. كن مستعدًا لفحوصات العظام أو التصوير بالرنين المغناطيسي. قد يصف الطبيب أيضًا مضادات الالتهاب ويصف العلاجات الحرارية والعلاجات بالموجات فوق الصوتية.
قم بأبحاث الجسم.قد لا تكون على دراية بالمشي غير الطبيعي بسبب انحناء العمود الفقري أو حقيقة أن ساقك أصبحت أقصر. قم بإجراء اختبار منزلي. اخلع ملابسك وأدر ظهرك إلى المرآة. خذ مرآة في يدك حتى تتمكن من رؤية نفسك من الخلف فوق كتفك. يمكنك أن تطلب من أحد أفراد الأسرة أن يفحصك. إذا كانت ركبتيك على ركبتيك ارتفاعات مختلفة، سيبدو لك الحوض مشرداً في اتجاه واحد أو ستلاحظ انحناءً في العمود الفقري ، مما يعني أنك حددت أسباب اضطراباتك.
لحسن الحظ ، يمكن تصحيح المشية.يمكن القيام بذلك بسهولة إلى حد ما. قد تحتاج إلى طلب حذاء طويل أو إدخال رافعة جاهزة فيه. إذا كان لديك تشوهات كبيرة ، فسوف يحيلك الطبيب إلى أخصائي تقويم العظام (متخصص يصنع أحذية خاصة ومباعدات وأجهزة أخرى).
اطلب المساعدة من الجراحين.عادة ما يتطلب كسر الورك خاص تدخل جراحي... تتضمن إحدى العمليات الحفاظ على عظم الورك ووضع برامق بداخله لتقويته. بالنسبة للكسور الأكثر تعقيدًا وحتى التهاب المفاصل الشديد ، يمكن للجراح إزالة المفصل المصاب واستبدال العظم التالف تمامًا بطرف اصطناعي.
يتذكر! العلاج الطبيعي والتدليك والعلاج اليدوي والوخز بالإبر- هذه طرق علاجية جدية لها موانع ، لا يمكن وصفها إلا من قبل الطبيب بعد الفحص! يمكن أن يؤدي استخدام بعض الطرق للالتهاب القيحي أو الصدمات أو الورم إلى الإعاقة.
بناءً على مواد من travmaorto.ru و www.neuronet.ru و www.clinica-voita.ru و www.odalife.ru
يسعدنا أن نقدم لكم الأول من نوعه على شبكة الإنترنت الناطقة بالروسية شبكة اجتماعيةأنصار أسلوب حياة صحي ومنصة كاملة لتبادل الخبرات والمعرفة في كل ما يتعلق بكلمات "الصحة" و "الطب".
مهمتنا هي خلق جو إيجابي ولطيف وصحي على الموقع ، مما سيشجعك ويشفيك ويمنعه ، لأن المعلومات والأفكار تتحول إلى أحداث مادية! ؛-)
نحن نسعى جاهدين لإنشاء بوابة أخلاقية عالية يسعدنا أن نكون فيها أكثر لأناس مختلفين... يتم تسهيل ذلك من خلال حقيقة أننا نتحكم في تصرفات جميع المستخدمين. في الوقت نفسه ، نريد أن يكون الموقع موضوعيًا ومفتوحًا وديمقراطيًا إلى حد ما. هنا لكل شخص الحق في التعبير عن آرائه الشخصية وتقييمهم والتعليق على أي معلومات. بالإضافة إلى ذلك ، يمكن لأي شخص الحصول على مقال أو أخبار أو أي مادة أخرى في معظم أقسام الموقع.
مشروع "الصحة!" تم وضعه كبوابة حول الصحة وليس الطب. في رأينا ، الطب هو علم كيفية التعافي من مرض معين ، والصحة هي نتيجة لأسلوب حياة لن تمرض فيه. كلما زادت صحتك ، قل احتمال إصابتك بالمرض. يتم تصور جسدنا بهذه الطريقة عندما الطريق الصحيحالحياة ، لا ينبغي أن نمرض على الإطلاق. لذلك ، دعونا نحسن صحتنا بدلاً من دراسة الأمراض. هناك عدد غير قليل من المواقع التي تتناول الطب ، ولكن في رأينا ، هي مخصصة بالأحرى محترفين طبيامن ل الناس العاديين... نحن نسعى جاهدين للتحدث معك عن الصحة. لا نريد أن نكتب كثيرًا عن الأمراض وطرق علاجها - لقد كتب بالفعل عن هذا الأمر ما يكفي. بدلاً من ذلك ، سنركز انتباهك على كيفية تجنب الإصابة بالمرض.
نحن مهتمون بـ صورة صحيةالحياة ونريد أن نعيش في سعادة دائمة. نعتقد أنك أيضًا لست غير مبال بموضوع طول العمر الصحي. لذلك ، إذا كنت ترغب في الحصول على بيئة الأشخاص الأصحاءومن يسعى من أجل ذلك فهذا الموقع سيساعدك في حل هذه المشكلة. تشمل خططنا إنشاء مجتمع نشط من الأشخاص الذين يقودون أسلوب حياة صحي ، وفي هذا الصدد ، يسعدنا أن نقدم لك الفرص التالية:
- أنشئ صفحتك بالصور الشخصية والمدونة والمنتدى والتقويم وأقسام أخرى
افعل ما يحلو لك ، وسنحاول أن نوفر لك كل ما تحتاجه لهذا الغرض. نحن نسعى جاهدين لجعل هذا الموقع أكثر راحة لك. لا يزال هناك الكثير من الأشياء الجديدة والمثيرة للاهتمام في المستقبل.
سجل نفسك وادع زملائك وأصدقائك والأشخاص المقربين إلى الموقع للتواصل المستمر معهم وتبادل الخبرات. كن دائما على اتصال ومناقشة كل الأخبار والمثيرة للاهتمام في مجال الصحة.
ابقى معنا!
