Prąd impulsowy stosowany w stymulacji elektrycznej. Encyklopedia medyczna - prąd impulsowy
W nowoczesna fizjoterapia należy uznać za bardzo obiecującą dalszą poprawę efektów rytmicznych impulsów w leczeniu różnych stany patologiczne, ponieważ działanie impulsowe w pewnym określonym trybie odpowiada fizjologicznym rytmom funkcjonujących narządów i układów.
Dziel się pracą w sieciach społecznościowych
Jeśli ta praca Ci nie odpowiada, na dole strony znajduje się lista podobnych prac. Możesz także użyć przycisku wyszukiwania
PLAN
- Rodzaje prądu impulsowego.
- Elektrosnu.
- Elektrodiagnostyka.
- Stymulacja elektryczna.
- DDT i SMT.
- Metodologia i technika.
- Aparat.
- Wskazania i przeciwwskazania
Kluczowe punkty wykładu
Impuls prądowy poszczególnych „porcji” i wstrząsy prądu
Amplipuls SMT
Prądy diadynamiczne DDT
częstotliwość impulsów prądu Leduc 1-130 Hz,
czas trwania impulsu 0,2 2 ms
Częstotliwość impulsów prądu tetanizującego 100 Hz
częstotliwość impulsów prądu Lapik 8100 Hz,
czas trwania 2-60ms
Literatura
Klyachkin L.M. Fizjoterapia. 1995 33-64 s.
WYKŁAD #2
Temat: Prądy impulsowe o niskiej częstotliwości i niskim napięciu
We współczesnej fizjoterapii dalszą poprawę efektów rytmicznych impulsów w leczeniu różnych stanów patologicznych należy uznać za bardzo obiecującą, ponieważdziałanie impulsowe w pewnym określonym trybie odpowiada fizjologicznym rytmom funkcjonowania narządów i układów.
Prąd pulsacyjny to oddzielne „porcje”, „wstrząsy” prądu, który ma jeden kierunek podczas przechodzenia impulsów prądu stałego i zmianę kierunku podczas przechodzenia impulsów prądu przemiennego.
Specyfika impulsów prądu stałego polega na tym, że każdy pojedynczy impuls jest mniej lub bardziej gwałtownie rosnącym i malejącym napięciem prądu stałego, po którym następuje przerwa. Wraz z przejściem każdego impulsu prądu stałego w przestrzeni międzyelektrodowej następuje ruch śródmiąższowych, wewnątrzkomórkowych jonów. Pod działaniem stałego prądu pulsującego komórki są wzbudzane. A podczas przerw wracaj do stanu spoczynku. Odpowiedź fizjologiczna po przejściu każdego impulsu nastąpi skurcz mięśni pod elektrodą.
Działanie pulsującego prądu stałego zależy od kształtu impulsów, ich czasu trwania, natężenia (prądu) i częstotliwości impulsów (czas trwania przerw między impulsami).
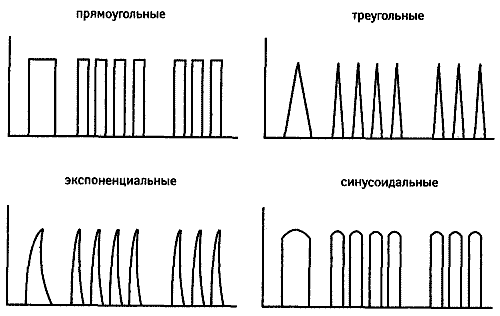
Rodzaje prądów impulsowych
Według rodzaju istnieją 3 rodzaje prądów pulsacyjnych.
- Prąd pulsacyjny prostokątny kształt
(Prąd Led)
Częstotliwość impulsów 1-130 Hz
czas trwania każdego impulsu
0,2-2 ms
Ten prąd wzmaga proces hamowania w korze mózg, i służy do uzyskania stanu podobnego do sen fizjologiczny(elektroniczny).
2. Prąd impulsowy o spiczastym kształcie
(tonik przeciwtężcowy? - sen)
Częstotliwość impulsów 100 Hz
Prąd ten powoduje skurcze mięśni i służy do ćwiczeń mięśni o osłabionej funkcji (stymulacja elektryczna, elektrodiagnostyka, elektroanalgezja).
3. Prąd impulsowy w formie wykładniczej
(Prąd okrążenia)
Częstotliwość impulsów 8-100 Hz
Czas trwania 2-60ms
Ten prąd jest używany do elektrogimnastyki, elektrodiagnostyki, elektroanalgezji. Ponadto częstotliwość i czas trwania impulsów zależy od stopnia uszkodzenia mięśni.
E L E K T R O S O N
Electrosleep to metoda oddziaływania na centralny układ nerwowy prądem impulsowym o małej i małej sile. Ta metoda została zaproponowana w 1943 roku przez sowieckich naukowców Liventsev, Gilyarovsky, Kirillov.
Mechanizm akcji
Mechanizm efekt terapeutyczny elektrosnu jest złożonym procesem, obejmującym bezpośredni i odruchowy wpływ prądu pulsującego jako słabej rytmicznej stymulacji formacji podkorowych i kory mózgowej.
Metoda elektrosnu indukuje sen zbliżony do naturalnego, fizjologicznego snu. Jednak badania z ostatnich lat sugerują, że elektrosen, w przeciwieństwie do snu fizjologicznego, przebiega wraz ze wzrostem objętości minutowej oddychania wraz ze wzrostem nasycenia krwi tlenem.
Elektrosnu:
Obniża wysokie ciśnienie krwi
Pomaga zmniejszyć aktywność emocjonalna,
Promuje normalizację stan funkcjonalny systemy krzepnięcia i antykoagulacji krwi,
Wzmacnia działanie nerwu błędnego jak podczas normalnego snu (przy astmie oskrzelowej),
Zmniejsza ciśnienie wewnątrzgałkowe u pacjentów z jaskrą
Działa przeciwbólowo na zespoły bólowe związane z wrzodami trawiennymi, oparzeniami, bólami serca itp.,
Poprawia funkcje wegetatywne,
Normalizuje podstawowy metabolizm,
Obniża poziom cukru we krwi
Przyczynia się do normalizacji głównych procesów wyższych aktywność nerwowa,
Usuwa zmęczenie
Zwiększa skuteczność tabletek nasennych w leczeniu skojarzonym,
Poprawia ukrwienie mózgu
Wzmacnia regulacyjną rolę ośrodkowego układu nerwowego w stosunku do innych narządów i układów organizmu.
Metody i techniki prowadzenia elektrosnu
Podczas uwalniania zabiegów elektrosnu stosuje się technikę oczodołowo-potyliczną umieszczania elektrod. W skład zestawu elektrod wchodzą dwie pary elektrod: oczodołowa i potyliczna.
Przed zabiegiem w metalowych miseczkach elektrod umieszcza się bawełniane waciki zwilżone wodą. Elektroda okulistyczna jest nakładana na skórę powiek zamknięte oczy, a drugi na skórze w okolicy wyrostków sutkowatych za małżowiny uszne. Obie elektrody są przymocowane paskami do gumki, która jest mocowana na głowie: pod brodą, z tyłu głowy i korony. Końce rozwidlonego miękkiego drutu są przywiązane do elektrod, za pomocą których elektroda potyliczna jest połączona z dodatnim zaciskiem aparatu, a elektroda orbitalna z ujemnym (katodą).
Zabiegi przeprowadzane są w oddzielnym, cichym, dobrze wentylowanym, pół zaciemnionym pomieszczeniu. Pacjent powinien rozebrać się i położyć w spokojnej, zrelaksowanej pozycji. Po przyłożeniu elektrod i podłączeniu do urządzenia włącz prąd.
Częstotliwość impulsów w metodzie elektrouśpienia zależy od: cech stanu funkcjonalnego system nerwowy pacjenta, ciężkości i fazy choroby, wieku i innych czynników. Dlatego kiedy różne choroby indywidualnie dobierz taką odpowiedź częstotliwościową, w której pacjenci odczuwają senność, senność, sen. Siła prądu jest regulowana w zależności od odczuć pacjenta (odczucie pełzania pod elektrodami, lekkie drgania powiek, słabe drgania rytmiczne).
Pod koniec zabiegu m/s włącza urządzenie, a pacjent może spać, dopóki sam się nie obudzi.
Czas trwania zabiegów waha się od 30 minut do 1-2 godzin, w zależności od charakterystyki układu nerwowego pacjenta i charakteru schorzenia. Procedury przeprowadzane są codziennie. Na przebieg leczenia 10-15 zabiegów w zależności od charakteru choroby, tolerancji zabiegów.
Urządzenia: ES-1, ES-2, ES-3, ES-4T.
Wskazania do powołania elektrosnu
Choroby układu nerwowego:
nerwice,
Neurastenia,
Halucynacyjna postać schizofrenii
Długotrwałe konsekwencje urazowej choroby mózgu (encefalopatie pourazowe),
Migrena,
Miażdżyca naczyń mózgowych (okres początkowy),
Choroba niedokrwienna kiery.
Choroby z boku narządy wewnętrzne:
Choroba hipertoniczna I - II art.,
choroba hipotensyjna,
wrzód trawienny żołądka i dwunastnicy,
Astma oskrzelowa (łagodna i środkowy okres),
Wyprysk, dermatoza, neurodermit,
zatarcie zapalenia wsierdzia,
pląsawica reumatyczna,
Toksykoza ciąży.
Przeciwwskazania
- obecna nietolerancja.
- Choroby zapalne oczu.
- Płaczące zapalenie skóry twarzy.
- Histeria.
- Zapalenie pajęczynówki.
- Ciężkie stopnie zaburzeń krążenia.
- Gorączkowe warunki.
- Okres ostry zawał mięśnia sercowego.
- Ostry okres udaru mózgu.
- negatywne podejscie pacjenta do prądu elektrycznego.
ELEKTRODIAGNOSTYKA
ElektrodiagnostykaJest to badanie pobudliwości aparatu nerwowo-mięśniowego za pomocą stymulacji elektrycznej. W zależności od stanu funkcjonalnego nerwu i mięśnia ich reakcje na stymulację elektryczną są różne, dzięki czemu można je wykorzystać do oceny charakteru i głębokości uszkodzenia aparatu nerwowo-mięśniowego.
Badanie prowadzone jest na urządzeniach KED-5, ASM-3, UEI-1, Stimulus-1 na punkty motoryczne nerwów i mięśni.Punkt motoryczny nerwujest to obszar, w którym pień nerwowy znajduje się najbardziej powierzchownie i jest dostępny do badań.punkt motoryczny mięśniajest to projekcja strefy wykonania i rozgałęzienia nerwu w mięśniu. Najbardziej typowa lokalizacja punktów motorycznych jest podana w specjalnych tabelach Erba.
Dla prawidłowej oceny danych uzyskanych w trakcie badania konieczne jest przejście od: normalna reakcja aparat nerwowo-mięśniowy na prąd elektryczny.
Technika diagnostyczna
Najczęściej stosowaną techniką jednobiegunową jest użycie elektrody guzikowej z wyłącznikiem przyciskowym i konwencjonalnej hydrofizycznej elektrody z płytą uszczelniającą.
stymulacja elektrycznajest to metoda oparta na wykorzystaniu impulsowej lub przerywanej prąd galwaniczny powodować rytmiczne skurcze mięśni (to znaczy wpływ na aparat nerwowo-mięśniowy).
Obecnie stymulację elektryczną można przeprowadzić na dostępnych na rynku urządzeniach UEI-1, SNIM-1, Amplipulse-3, Amplipulse-3T.
Mechanizm działania stymulacji elektrycznej
Elektryczna stymulacja reguluje napięcie mięśniowe, poprawia krążenie krwi i metabolizm w zaatakowanych mięśniach, utrzymuje ich kurczliwość i spowalnia atrofię.
Wskazania do stymulacji elektrycznej
- Porażenie wiotkie i niedowład mięśni twarzy, tułowia, kończyn.
- Atonia mięśni gładkich narządów wewnętrznych.
- Niedowład i porażenie mięśni krtani.
- Niektóre formy głuchoty.
- Nerwice seksualne.
- Naruszenia tętno i oddychanie.
- Niedowład jelit (nietrzymanie stolca).
- Nietrzymanie moczu (w celu stymulacji zwieracza pęcherza).
Przeciwwskazania
- Wpływ na mięśnie narządów wewnętrznych w kamicy żółciowej i kamicy nerkowej.
- Skłonność do krwawień
- Ostre procesy ropne narządów jamy brzusznej.
- Oddziaływanie na mięśnie w przypadku złamań kości aż do ich konsolidacji.
- Dyslokacje.
- Troficzne, długotrwałe, nie gojące się owrzodzenia kończyn.
- Zakrzepowe zapalenie żył.
- Pierwszy miesiąc po operacji zszycia nerwu (w przypadku urazu nerwu).
Rodzaje DDT
1. Jednorazowy ciągły: OH uczucie mrowienia
pod elektrodami
powoduje skurcz mięśni
działa drażniąco, pobudzająco.
2. Ciągła dwuaktowa: DN lekkie mrowienie, w
Zyskaj uczucie wibracji,
działanie przeciwbólowe,
hamulec.
3. Rytm synkopowy powoduje skurcz mięśni z
późniejszy relaks
podczas pauzy (tak
używany do stymulacji elektrycznej).
4. Prąd modulowany przez krótkie okresy:
K.P. pacjent odczuwa silny, bolesny skurcz, rodzaj wibracji, masaż mięśni, - wzmożone krążenie krwi,
naczynia krwionośne rozszerzają się
wzrost temperatury,
w miejscu uderzenia
absorbujące działanie,
metabolizm jest aktywowany.
5. Prąd, modulowany długie okresy:
pacjent czuje się silny
przedłużony skurcz
mięśnie (3.5) i zostają zastąpione
delikatne wibracje (6.5).
Zmniejsza efekt pobudzenia, zmieniając hamujące środki przeciwbólowe.
6. Fala o pojedynczym uderzeniu wzmacnia działanie przeciwbólowe.
7. Fala push-pull
Urządzenia: SNIM-1, Tonus-1, Model 717, Diadynamic-1
Diadynamoforeza.
Terapia amplipulsowa (SMT)
Oddziaływanie prądów SM, dzięki czemu zapewniona jest ich dobra przepuszczalność przez skórę, wykluczone jest ich drażniące działanie na skórę i jej receptory.
Urządzenia: Amplipulse-3T, A-4.
Wyróżnić następujące typy SMT:
- Źródło niemodulowanego prądu.
- Aktualna „stała modulacja” PM (1r. R.)
(irytujący)
- Bieżąca „przerwa wysyłania” „P-P” (2 p.r.)
(pobudzający)
- Prąd oscylacji modulowanych i niemodulowanych PN (3 r. R.)
(lek przeciwbólowy)
- Prąd przerywany IF (4 p.p.)
(lek przeciwbólowy).
SMT ma następujący efekt:
- leki przeciwbólowe;
- przyczyniają się do poprawy krążenia obwodowego i stanu funkcjonalnego aparatu nerwowo-mięśniowego.
Technika i metodologia procedur dozowania jest taka sama jak w przypadku terapii DD.
Wskazania do powołania DDT i SMT:
- Siniaki mięśni.
- Zwichnięcie.
- Zapalenie okołostawowe.
- Choroby obwodowego układu nerwowego z obecnością bólu (zapalenie korzeni, zapalenie nerwu), szczególnie w ostrym okresie.
- Zacierające zapalenie wsierdzia.
- Niedowład i porażenie mięśni kończyn, tułowia, twarzy.
- Dyskinezy okrężnicy z przewagą komponentu atonicznego.
Przeciwwskazania
- Fizjoterapia ogólna.
- Ostry choroby zapalne we wnękach.
- Zakaźne stany gorączkowe.
- Aktywna gruźlica w fazie zatrucia.
- Niewydolność krążenia 2-3 stopni.
- Ciąża (brzuch i dolna część pleców).
- Psychoza.
Inne powiązane prace, które mogą Cię zainteresować.vshm> |
|||
| 20648. | Obliczanie wzmacniacza mocy niskiej częstotliwości | 753,19 KB | |
| Wymagania dla projektowanego wzmacniacza są następujące: Opcja Moc wyjściowa Pn Zakres częstotliwości fn-fv Napięcie zasilania Up Napięcie wejściowe Uin Rezystancja wejściowa Rin Współczynnik zniekształceń częstotliwości Mn=Mv Sprawność nie mniejsza niż W Hz V mV kOhm - 4 12 20-2010 15 30 110 50 Nota wyjaśniająca powinna zawierać następujące sekcje: - strona tytułowa; - zakres zadań projektu kursu; - zawartość; - część wprowadzająca; - uzasadnienie wyboru lub opracowanie schematu funkcjonalnego; -... | |||
| 6965. | Prądy przemienne o wysokiej częstotliwości. (Darsonwalizacja. Induktotermia.) | 18.05 KB | |
| Prądy i pola przemienne HF UHF i SHF. Prądy te mogą być dostarczane do tkanek pacjenta w postaci: wysokonapięciowych impulsów prądu przemiennego miejscowej darsonwalizacji pola elektromagnetycznego induktotermii RF pole elektryczne UHF UHF terapia oscylacje elektromagnetyczne mikrofalowa terapia mikrofalowa. POLE ELEKTRYCZNE UHF Terapia UHF metoda leczenia w którym czynnikiem działającym jest zmienne pole elektryczne UHF dostarczane do tkanek za pomocą płyt kondensatorowych. | |||
| 20726. | Obliczanie wzmacniacza prądu przemiennego na przykładzie beztransformatorowego wzmacniacza niskiej częstotliwości (ULF) | 96,48 KB | |
| Cel Praca semestralna Zadaniem robota jest nabycie umiejętności obliczania wzmacniacza prądu przemiennego na przykładzie beztransformatorowego wzmacniacza ULF niskiej częstotliwości. Notatka wyjaśniająca zawiera: Strona tytułowa; zawartość; wprowadzenie, które zawiera brief informacje ogólne o urządzeniu; opracowanie specyfikacji technicznych; analiza zakresu zadań i opracowanie schematu blokowego ULF; opracowanie schematu obwodu elektrycznego ULF; obliczenie kaskady przedwzmacniacza ULF gdzie wzory obliczeniowe podane są z ... | |||
| 422. | BADANIE WYGLĄDU NAPIĘCIA KROKOWEGO I NAPIĘCIA DOTYKOWEGO | 123,36 KB | |
| Podano krótką informację teoretyczną o występowaniu napięcia krokowego i dotykowego, gdy izolacja instalacji elektrycznych jest uszkodzona i prąd płynie z obudowy do ziemi. PRACE LABORATORYJNE BADANIE WYGLĄDU NAPIĘCIA KROKOWEGO I NAPIĘCIA DOTYKOWEGO Cel pracy: Badanie głównych parametrów napięcia krokowego i napięcia dotykowego w strefie rozprzestrzeniania się prądu do podłoża oraz identyfikacja stref niebezpiecznych. Przyczyny wypadków z prądem elektrycznym są różnorodne i liczne, ale główne z nich to praca z instalacjami elektrycznymi ... | |||
| 13459. | PULSOWE I CYFROWE SYSTEMY STEROWANIA | 838.55 KB | |
| Równania układu impulsowego. Elementem ciągłym systemu jest element, którego zmienne wejściowe i wyjściowe oraz zmienne stanu są ciągłymi funkcjami czasu. Systemy dyskretne, w których występują zmienne dyskretne lub impulsowe reprezentowane przez kody cyfrowe, nazywane są systemami cyfrowymi. | |||
| 13. | Obliczenia hydrauliczne gazociągu niskiego ciśnienia wg p. Egzaltacja | 188 KB | |
| Obliczenia średnic odcinków gazociągu przeprowadzono zgodnie z wymaganiami odcinków „Określenie szacunkowych przepływów gazu” oraz „Obliczanie średnicy gazociągu i dopuszczalnych strat ciśnienia” podanych w SP42-101 -2003 | |||
| 6068. | Przedmiot i zadania teorii wiadomości telefonicznych (teleruchu). Obciążenie telefonu, przepływ połączeń i czas zajętości urządzenia serwisowego | 74.09 KB | |
| Obciążenie telefonu, przepływ połączeń i czasy zajętości urządzeń serwisowych. Wyjaśnienie jest takie, że linie abonenckie, nawet w godziny dzienne kiedy robi największa liczba rozmowy są używane średnio przez nie więcej niż 20, czyli 80 razy, o których się nie mówi. Korzystanie z komunikacji powinno być wygodne dla abonentów, dlatego konieczne jest, aby konieczność powtarzania połączeń z winy sieci telefonicznej występowała rzadko, a czas oczekiwania na nawiązanie połączenia był krótki. Model matematyczny obejmuje... | |||
| 9450. | Przetwornice częstotliwości | 105,95 KB | |
| 3 Przemienniki częstotliwości 2.1 Zasady budowy przemienników częstotliwości Przetwarzanie częstotliwości to proces liniowego przenoszenia widma sygnału użytecznego wzdłuż osi częstotliwości. Na rysunku widać, że przydatna informacja który jest zawarty w amplitudzie fazy początkowej i częstotliwości obwiedni podczas konwersji częstotliwości nie uległy zmianie. | |||
| 5415. | Mikroprocesorowy miernik częstotliwości | 580,22 KB | |
| Zgodnie z warunkami zamówienia urządzenie wykonane jest w formie urządzenia stacjonarnego z możliwością jego przenoszenia, co pozwala na umieszczenie jego gabarytów w obudowie wykonanej z wysokoudarowego polistyrenu. | |||
| 5137. | Badanie działania przemienników częstotliwości | 166,33 KB | |
| Opanowanie projektu zasady działania i nabycie umiejętności pracy na instalacji laboratoryjnej opartej na kompletnym napędzie elektrycznym prądu przemiennego typu ... | |||
Strona 1 z 2
Prądy impulsowe są szeroko stosowane w leczeniu różnych stanów patologicznych, ponieważ wpływy impulsów w określonym rytmie odpowiadają fizjologicznym rytmom funkcjonowania narządów i układów.
Prąd pulsacyjny to osobne „porcje, popycha” prądu. Jeśli ten prąd jest stały, to prąd impulsowy będzie miał jeden kierunek; a jeśli ten prąd jest naprzemienny, prąd impulsowy również zmieni swój kierunek.
Każdy pojedynczy impuls DC to szybko rosnące i szybko opadające napięcie DC, po którym następuje przerwa.
Wraz z przejściem każdego impulsu prądu stałego w przestrzeni międzyelektrodowej ( tekstylia pacjenta) występuje ruch śródmiąższowych, wewnątrzkomórkowych jonów. Ten ruch jonów jest szybszy niż przy ciągłym prądzie stałym. Szybszy ruch jonów prowadzi do ich szybkiej akumulacji na błonach międzykomórkowych. Podczas przerwy jony odsuwają się od błon, a podczas kolejnego impulsu ponownie gwałtownie przemieszczają się w kierunku błon. Tak więc, pod wpływem prądu stałego w trybie pulsacyjnym, komórki będą wzbudzane podczas przechodzenia impulsu, a podczas przerwy powrócą do stanu spoczynku. Fizjologiczną reakcją na przejście każdego impulsu będzie skurcz mięśni pod elektrodami.
Działanie pulsującego prądu stałego zależy od kształtu impulsów (ryc. 2.10), czasu trwania i intensywności impulsów oraz częstotliwości impulsów.
Ryż. 2.10. Obraz graficzny impulsowy prąd stały
elektrosnu- metoda oddziaływania na centralny układ nerwowy prądem impulsowym o niskiej częstotliwości i niskiej sile - zaproponowali w 1948 r. Liventsov, Gilyarovsky, Kirillova i Segal.
W procedurze elektrosnu sam sen nie jest ważny, ale ważny jest normalizacja procesów wzbudzania i hamowania, poprawa wpływu mózgu na wszystkie procesy zachodzące w organizmie.
Ekwipunek: Electroson-2, Electroson-3, Electroson-4 T, Electroson ES-10-5 itd.
Aby uzyskać słaby bodziec rytmiczny powodujący zahamowanie w korze mózgowej, zamieniający się w senność i sen, autorzy metody zastosowali pulsacyjny prąd stały o prostokątnych impulsach, niskiej częstotliwości, małej sile, stałej polaryzacji. Czas trwania impulsu 0,2-2 milisekundy (ms). Częstotliwość impulsów 1-130 Hz (Hz).
Pierwszą elektrodę (rozgałęzioną) nakłada się na skórę powiek zamkniętych oczu, a drugą, również rozwidloną, nakłada się na skórę w okolicy wyrostków sutkowatych za małżowiną uszną. Elektroda orbitalna jest podłączona do katody, a elektroda potyliczna do anody.
Częstotliwość impulsów od 1 do 130 Hz ( niskie częstotliwości), natężenie prądu jest indywidualne: do momentu pojawienia się wibracji w okolicy powieki (ale nie więcej niż 0,5 mA). Czas trwania impulsu wynosi 0,2-0,5 ms. Ekspozycja: pierwszy zabieg – 10 minut, kolejny – do 60 minut. Przebieg leczenia to 15-20 razy dziennie lub co drugi dzień.
Mechanizm działania elektrosnu związane z odruchowym działaniem prądu przemiennego przez receptory skóry powiek na korze mózgowej.
Electrosleep promuje: normalizacja wyższej aktywności nerwowej, podwyższenie progu wrażliwości na ból, poprawa funkcji mózgu, poprawa reaktywności naczyń, ukrwienie mózgu, pomaga przywrócić stan funkcjonalny mózgu. Dzięki elektrosnu nasycenie krwi O 2 poprawia się do 98%, normalizuje się praca układu krzepnięcia krwi i antykoagulacji tlenem, normalizuje się oddychanie i ciśnienie.
Wskazania: nerwica, neurastenia, schizofrenia, długotrwałe skutki uszkodzenie mózgu, stwardnienie naczyń mózgowych (okres początkowy), choroba hipertoniczna I - II etapy, niedociśnienie, wrzód trawiennyżołądka i dwunastnicy, astma oskrzelowa, egzema, dermatoza, neurodermit, bóle fantomowe, zarostowe choroby naczyń kończyn, zatrucie ciążowe, pląsawica reumatyczna, reumatoidalne zapalenie stawów, choroba przyzębia.
Przeciwwskazania: indywidualna nietolerancja prądów, choroby zapalne oczu, płaczące zapalenie skóry twarzy, histeria, ciężkie zaburzenia krążenia, zapalenie pajęczynówki, krótkowzroczność.
Rodzaje rehabilitacji: fizjoterapia, terapia ruchowa, masaż: podręcznik. dodatek / T.Yu. Bykovskaya [i inni]; pod sumą wyd. B.V. Kabarukhin. - Rostov n / a: Phoenix, 2010. - 557, s.: chory. - (Medycyna). s. 47-48.
MOTYWACJA
Za najbardziej obiecujący kierunek współczesnej fizjoterapii należy uznać dalszą poprawę efektów rytmicznych pulsacji w leczeniu różnych stanów patologicznych, ponieważ efekty pulsacyjne w pewnym określonym trybie odpowiadają fizjologicznym rytmom funkcjonujących narządów i ich układów.
CEL LEKCJI
Dowiedz się, jak korzystać z następujących technik w leczeniu chorób:
elektrosnu;
Elektroanalgezja przezczaszkowa;
elektroanalgezja o krótkich impulsach;
terapia diadynamiczna;
Elektrodiagnostyka;
Elektrostymulacja i elektropunktura.
CEL DZIAŁANIA
Zrozum istotę fizjologicznego działania pulsujących prądów o niskiej częstotliwości. Być w stanie:
Określ wskazania i przeciwwskazania do stosowania pulsujących prądów o niskiej częstotliwości;
Wybierz odpowiedni rodzaj efektu terapeutycznego;
Samodzielnie wyznaczaj procedury;
Oceń wpływ prądów pulsacyjnych na ciało pacjenta.
Przestudiować zasady działania urządzeń „Elektroson-5”, „LENAR”, „Tonus-3”, „Miorhythm”.
BLOK INFORMACJI
Impulsowe metody oddziaływania czynniki fizyczne- najbardziej odpowiednie bodźce dla organizmu, a przy upośledzonych funkcjach ich działanie terapeutyczne jest najskuteczniejsze. Główne zalety technik fizjoterapii pulsacyjnej:
Selektywność działania;
Możliwość głębszego oddziaływania;
Specyficzność;
Brak szybkiej adaptacji tkanek do czynnika fizycznego;
Efekt terapeutyczny przy najmniejszym obciążeniu organizmu.
Prądy impulsowe składają się z rytmicznie powtarzanych krótkotrwałych zmian napięcia elektrycznego lub natężenia prądu. Możliwość wykorzystania prądu pulsacyjnego do działania stymulującego na różne ciała, tkanki i układy organizmu opiera się na naturze impulsów elektrycznych, które naśladują fizjologiczne działanie impulsów nerwowych i wywołują reakcję zbliżoną do naturalnego pobudzenia. W samym sercu akcji prąd elektryczny polega na ruchu naładowanych cząstek (jonów elektrolitów tkankowych), w wyniku którego zmienia się zwykły skład jonów po obu stronach błony komórkowej i w komórce rozwijają się procesy fizjologiczne powodujące pobudzenie.
Pobudliwość można ocenić na podstawie najmniejszej siły bodźca niezbędnej do wystąpienia reakcji odruchowej lub progowej siły prądu lub progowego przesunięcia potencjału wystarczającego do wystąpienia potencjału czynnościowego. Mówiąc o pobudliwości, używają takich pojęć jak reobaza i chronaksja. Pojęcia te wprowadził do fizjologii w 1909 roku L. Lapik, który badał najmniejszy (progowy) wpływ tkanek pobudliwych i określał zależność między siłą prądu a czasem jego działania. Rheobase (z greckiego „rheos” - przepływ, przepływ i „podstawa” - ruch, ruch; podstawa) - najmniejsza siła stałego prądu elektrycznego, która powoduje pobudzenie w żywych tkankach o wystarczającym czasie działania. Rheobase, podobnie jak chronaksja, pozwala ocenić pobudliwość tkanek i narządów.
nowy pod względem progowej siły stymulacji i czasu jej działania. Reobase odpowiada progowi podrażnienia i jest wyrażany w woltach lub miliamperach.
Wartość reobazy można obliczyć ze wzoru:
gdzie ja to siła prądu, t to czas jego działania, a, b to stałe określone przez właściwości tkanki.
Chronaxia (z greckiego „chronos” – czas i „axia” – cena, miara) – najkrótszy czas działania stałego prądu elektrycznego o podwójnej sile progowej (podwójna reobaza), powodujący pobudzenie tkanek. Jak ustalono eksperymentalnie, wielkość bodźca wywołującego pobudzenie w tkankach jest odwrotnie proporcjonalna do czasu jego działania, co graficznie wyraża hiperbola (ryc. 6).
Zmiana stanu funkcjonalnego komórek, tkanek i narządów pod wpływem zewnętrznego bodźca elektrycznego nazywana jest stymulacją elektryczną. W granicach elektrostymulacji wyróżnia się elektrodiagnostykę i elektroterapię. W elektrodiagnostyce badana jest reakcja organizmu na stymulację elektryczną prądami pulsacyjnymi. Ustaliłem, że efekt drażniący pojedynczego impulsu prądowego zależy od stromości narastania jego zbocza natarcia, czasu trwania i amplitudy impulsu. Stromość narastania czoła pojedynczego impulsu determinuje przyspieszenie jonów podczas ich ruchu. Ponadto wpływ zmiennego prądu elektrycznego na organizm zależy w znacznym stopniu od jego częstotliwości. Przy niskiej częstotliwości impulsów (rzędu 50–100 Hz) przemieszczenie jonów wystarcza do podrażnienia komórki. Przy średnich częstotliwościach drażniący wpływ prądu maleje. Przy wystarczająco wysokiej częstotliwości (rzędu setek kiloherców) przemieszczenie jonów staje się proporcjonalne do wielkości ich przemieszczenia podczas ruchu termicznego, co nie powoduje już zauważalnej zmiany ich stężenia i nie działa drażniąco.
Amplituda progowa określa maksymalne chwilowe przemieszczenie jonów i zależy od czasu trwania impulsu. Zależność tę opisuje równanie Weissa-Lapicka (patrz rys. 6).
Każdy punkt krzywej na ryc. 6, a punkty leżące nad krzywą odpowiadają impulsom wywołującym podrażnienie tkanek. Niezwykle krótkie impulsy nie działają drażniąco (przemieszczenie jonów jest proporcjonalne do amplitudy
Ryż. 6. Krzywa pobudliwości elektrycznej mięśni (Weiss-Lapic).
fluktuacje podczas ruchu termicznego). Przy dość długich impulsach drażniące działanie prądu staje się niezależne od czasu trwania. Do terapeutycznej stymulacji elektrycznej wykorzystywane są parametry impulsu zapewniające optymalną reakcję na podrażnienie. Nowoczesny rozwój elektronika zapewnia możliwość uzyskania prądów pulsacyjnych o dowolnych wymaganych parametrach. W nowoczesnych urządzeniach stosuje się impulsy o różnych kształtach, o czasie trwania od kilkudziesięciu milisekund do kilku sekund, z częstotliwością powtarzania od ułamków herca do dziesięciu tysięcy herców.
elektrosnu
Electrosleep to metoda neurotropowego niefarmakologicznego wpływu na ośrodkowy układ nerwowy za pomocą stałego prądu pulsującego o prostokątnej konfiguracji, niskiej częstotliwości (1-160 Hz) i małej mocy (10 mA). Metoda jest nieszkodliwa, nietoksyczna, reakcje alergiczne, habituacja i kumulacja.
Uważa się, że mechanizm działania elektrosnu opiera się na bezpośrednim wpływie prądu na struktury mózgu. Prąd impulsowy, przenikający do mózgu przez otwory oczodołów, rozprzestrzenia się przez przestrzenie naczyniowe i płynowe i dociera do wrażliwych jąder nerwów czaszkowych, przysadki mózgowej, podwzgórza, tworu siatkowatego i innych struktur. Odruchowy mechanizm działania elektrosnu jest związany z wpływem impulsów prądu stałego o małej mocy na receptory strefy refleksogennej: skórę oczodołów i górna powieka. Poprzez łuk odruchowy podrażnienie jest przenoszone do formacji podkorowych, kory mózgowej, wywołując efekt hamowania ochronnego. W mechanizmie terapeutycznego działania elektrosnu ważną rolę odgrywa zdolność komórek nerwowych mózgu do przyswajania określonego rytmu prądu pulsującego.
Oddziałując na struktury układu limbicznego, elektrosen przywraca w organizmie zaburzenia równowagi emocjonalnej, wegetatywnej i humoralnej. Tak więc mechanizm działania polega na bezpośrednim i odruchowym wpływie impulsów prądu na korę mózgową i formacje podkorowe.
Prąd impulsowy jest słabym bodźcem, który ma monotonny rytmiczny wpływ na takie struktury mózgu, jak podwzgórze i formacja siatkowata. Synchronizacja impulsów z biorytmami ośrodkowego układu nerwowego powoduje zahamowanie tego ostatniego i prowadzi do zasypiania. Electrosleep ma działanie przeciwbólowe, hipotensyjne, uspokajające i troficzne.
Procedura elektrosnu charakteryzuje się dwiema fazami. Pierwsza to hamująca, związana ze stymulacją formacji podkorowych prądem impulsowym i objawiająca się sennością, sennością, snem, spowolnieniem tętna, oddychaniem, spadkiem ciśnienia krwi i aktywnością bioelektryczną mózgu. Po tym następuje faza odhamowania związana ze wzrostem aktywności funkcjonalnej mózgu, systemów samoregulacji i objawiająca się zwiększoną wydajnością i poprawą nastroju.
Electrosleep działa uspokajająco na organizm, powodując sen zbliżony do fizjologicznego. Pod wpływem elektrosnu aktywność odruchów warunkowych zmniejsza się, oddech i tętno zwalniają, małe tętnice rozszerzają się i ciśnienie tętnicze; pojawia się efekt przeciwbólowy. U pacjentów z nerwicą słabnie stres emocjonalny i reakcje nerwicowe. Electrosleep jest szeroko stosowany w praktyce psychiatrycznej; stwierdzając zniknięcie lęku i uspokojenia. Wskazania do powołania elektrosnu dla pacjentów z przewlekłą chorobą wieńcową (CHD) i miażdżycą pozawałową:
kardialgia;
Uczucie strachu przed śmiercią;
Niewystarczająca skuteczność leków uspokajających i nasennych.
Efekty elektrosnu:
W pierwszej fazie:
❖ antystresowy;
❖ uspokajający;
❖ uspokajający;
W drugiej fazie:
❖ stymulujący;
❖ łagodzenie zmęczenia psychicznego i fizycznego.
Do przeprowadzania zabiegów elektroleczniczych stosuje się generatory impulsów napięciowych o stałej polaryzacji i prostokątnej konfiguracji o określonym czasie trwania i regulowanej częstotliwości: „Electroson-4T” i „Electroson-5”.
Zabiegi przeprowadzane są w cichym, zaciemnionym pomieszczeniu z komfortowa temperatura. Pacjent leży na kanapie wygodna pozycja. Technika jest retrosutoidalna. Elektrody oczne z zwilżonymi hydrofilowymi podkładkami o grubości 1 cm umieszcza się na zamkniętych powiekach i łączy z katodą; elektrody potyliczne są mocowane na wyrostkach sutkowatych kości skroniowe i przymocowany do anody. Siła prądu jest dozowana przez delikatne mrowienie lub bezbolesne wibracje, które odczuwa pacjent. Jeżeli w obszarze przyłożenia elektrod pojawią się nieprzyjemne odczucia, należy zmniejszyć natężenie dostarczanego prądu, zwykle nie przekraczając 8-10 mA. Częstotliwość pulsu dobiera się w zależności od stanu funkcjonalnego pacjenta. W chorobach spowodowanych rozwojem organicznych procesów zwyrodnieniowych w naczyniach i tkance nerwowej mózgu efekt występuje, gdy stosuje się częstotliwość impulsów 5-20 Hz, a w przypadku zaburzeń czynnościowych ośrodkowego układu nerwowego - 60- 100 Hz. Równolegle z elektrosonoterapią można wykonać elektroforezę. substancje lecznicze. Zabiegi trwające od 30-40 do 60-90 minut w zależności od charakteru proces patologiczny, przeprowadzane codziennie lub co drugi dzień; przebieg leczenia obejmuje 10-20 ekspozycji.
Wskazania do zabiegu:
nerwice;
Choroba hipertoniczna;
IHD (niewydolność wieńcowa I stopnia);
Choroby zacierania naczyń kończyn;
Miażdżyca naczyń mózgowych w początkowym okresie;
Astma oskrzelowa;
Reumatoidalne zapalenie stawów w obecności neurastenii lub psychastenii;
Zespół bólu;
bóle fantomowe;
Encefalopatia pourazowa (przy braku zapalenia pajęczynówki);
Schizofrenia podczas osłabienia po leczeniu aktywnym lekiem;
zespół międzymózgowia;
neurodermit;
Toksykoza ciąży;
Przygotowanie kobiet w ciąży do porodu;
Naruszenie funkcji menstruacyjnej;
Zespół napięcia przedmiesiączkowego i menopauzalnego;
Reakcje meteorotropowe;
Logoneuroza;
Stresujące warunki i długotrwały stres emocjonalny. Przeciwwskazania:
obecna nietolerancja;
Zapalne i dystroficzne choroby oczu;
Dezynsercja siatkówki;
Wysoki stopień krótkowzroczności;
Zapalenie skóry twarzy;
Histeria;
Pourazowe zapalenie pajęczynówki;
Obecność metalowych przedmiotów w tkankach mózgu i gałki ocznej.
Elektroanalgezja przezczaszkowa
Elektroanalgezja przezczaszkowa to metoda terapii neurotropowej polegająca na oddziaływaniu na ośrodkowy układ nerwowy prądami pulsacyjnymi o konfiguracji prostokątnej o częstotliwości 60-2000 Hz ze zmiennymi i stałymi cyklami pracy.
Efekt terapeutyczny polega na selektywnym pobudzeniu endogennego układu opioidowego pnia mózgu prądami impulsowymi o niskiej częstotliwości. Prądy impulsowe zmieniają aktywność bioelektryczną mózgu, co prowadzi do zmiany aktywności ośrodka naczynioruchowego i objawia się normalizacją hemodynamiki układowej. Ponadto uwolnienie do krwi endogennych peptydów opioidowych aktywuje procesy regeneracyjne i naprawcze w ognisku stanu zapalnego.
Elektroanalgezja przezczaszkowa to metoda, która ma wyraźne działanie uspokajające (przy częstotliwości do 200-300 Hz), uspokajające (przy 800-900 Hz) i przeciwbólowe (powyżej 1000 Hz).
Sprzęt i ogólne instrukcje wykonywania zabiegów
Do przezczaszkowych zabiegów elektroanalgezji stosuje się urządzenia generujące prostokątne impulsy o napięciu do 10 V z częstotliwością 60-100 Hz, czas trwania 3,5-4 ms: „TRANSAIR”, „Etrans-1, -2, - 3" - i napięcie do 20 V z częstotliwością 150-2000 Hz ("LENAR", "Bi-LENAR"). Siła efektu przeciwbólowego wzrasta po włączeniu dodatkowej stałej składowej prądu elektrycznego. Za optymalny uważa się stosunek prądu stałego i impulsowego 5:1-2:1.
Podczas zabiegu pacjent leży na kanapie w wygodnej pozycji. Wykorzystywana jest technika czołowo-sutkowa: rozwidlona katoda z nawilżonymi podkładkami ciepła woda lub 2% roztwór wodorowęglanu sodu, osadzony w obszarze łuków brwiowych i rozwidlonej anody - pod wyrostkami sutkowatymi. Po doborze parametrów elektroanalgezji przezczaszkowej (częstotliwość, czas trwania, współczynnik wypełnienia i amplituda składowej stałej) amplituda napięcia wyjściowego jest płynnie zwiększana aż do wystąpienia uczucia mrowienia i lekkiego ciepła pod elektrodami. Czas ekspozycji wynosi 20-40 minut. Przebieg leczenia obejmuje 10-12 zabiegów.
Do elektroanalgezji przezmózgowej stosuje się również prądy modulowane sinusoidalnie o następujących parametrach:
Czas trwania półokresów wynosi 1:1,5;
Tryb zmienny;
Głębokość modulacji 75%;
Częstotliwość 30 Hz.
Czas trwania zabiegu to 15 minut. Zabiegi przeprowadzane są codziennie, przebieg leczenia obejmuje 10-12 manipulacji. Podczas zabiegu stosuje się elektroniczną półmaskę gumową z aparatu do snu elektrycznego, zastępując wtyk urządzeniem wtykowym do aparatu z serii Amplipulse.
Wskazania do zabiegu:
Neuralgia nerwów czaszkowych;
Ból spowodowany patologią kręgów;
bóle fantomowe;
Vegetodistonia;
Angina pectoris I i II klasa czynnościowa;
wrzód trawienny i dwunastnica;
Neurastenia;
neurodermit;
Przemęczenie;
zespół odstawienia alkoholu;
Zaburzenia snu;
reakcje meteopatyczne. Przeciwwskazania:
Ogólne przeciwwskazania do fizjoterapii;
obecna nietolerancja;
Ostry ból pochodzenia trzewnego (atak dławicy piersiowej, zawał mięśnia sercowego, kolka nerkowa, poród);
Zamknięte uszkodzenie mózgu;
zespół międzymózgowia;
zespół wzgórzowy;
Naruszenie rytmu serca;
Uszkodzenie skóry w miejscach elektrod.
Techniki terapeutyczne
Na nadciśnienie I i II stopnie a choroba wieńcowa w przypadku elektrosnu stosuje się technikę orbitalno-retrosutkową wykorzystującą prostokątny prąd pulsacyjny o częstotliwości 5-20 Hz, trwający od 30 minut do 1 godziny dziennie. Przebieg leczenia składa się z 12-15 zabiegów.
Elektrotrankwilizację przezczaszkową przeprowadza się zgodnie z techniką loboretrosutoidalną przy użyciu prostokątnego prądu pulsacyjnego o częstotliwości 1000 Hz, trwającego 30-45 minut dziennie. Przebieg leczenia składa się z 12-15 zabiegów.
Dla stabilnego nadciśnienia zastosować elektrosnu za pomocą prostokątnego prądu pulsacyjnego o częstotliwości 100 Hz (pierwsze 5-6 zabiegów); następnie przejdź do częstotliwości 10 Hz. Czas trwania zabiegów to 30-45 minut. Przebieg leczenia obejmuje 10-12 codziennych zabiegów.
Z zespołem międzymózgowia i nerwicami Zastosuj elektrosnu za pomocą prostokątnego prądu pulsacyjnego o częstotliwości 10 Hz trwającego od 30 minut do 1 godziny, co drugi dzień. Przebieg leczenia składa się z 10-12 zabiegów.
Elektrotrankwilizację przezczaszkową przeprowadza się zgodnie z techniką loboretrosutoidalną przy użyciu prostokątnego prądu pulsacyjnego o częstotliwości 1000 Hz, trwającego 30-40 minut. Przebieg leczenia obejmuje 12-15 codziennych zabiegów.
Z urazową encefalopatią elektrosnu stosuje się zgodnie z metodą okulo-retrosutoidalną przy użyciu prostokątnego prądu pulsacyjnego o częstotliwości 10 Hz przez okres od 30 minut do 1 godziny, co drugi dzień. Przebieg leczenia obejmuje 10-12 zabiegów.
Elektroanalgezja o krótkich impulsach
Elektroanalgezja krótkoimpulsowa (przezskórna neurostymulacja elektryczna) - oddziaływanie na bolesne ognisko bardzo krótkimi (20-500 μs) impulsami prądowymi, po których następują impulsy 20-100 impulsów o częstotliwości od 2 do 400 Hz.
Czas trwania i częstotliwość powtarzania impulsów prądowych stosowanych w elektroanalgezji o krótkich impulsach są bardzo podobne do odpowiednich parametrów impulsów grubych zmielinizowanych włókien Ap. W związku z tym strumień rytmicznie uporządkowanej aferentacji wytworzony podczas zabiegu pobudza neurony galaretowatej substancji rogów tylnych. rdzeń kręgowy i blokuje przekazywanie informacji nocygenicznych na ich poziomie. Pobudzenie interkalarnych neuronów tylnych rogów rdzenia kręgowego prowadzi do uwolnienia w nich peptydów opioidowych. Działanie przeciwbólowe wzmacnia działanie impulsów elektrycznych na strefy przykręgosłupowe i obszary bólu odbitego.
Migotanie mięśni gładkich tętniczek i powierzchownych mięśni skóry, wywołane impulsami elektrycznymi, aktywuje procesy utylizacji substancji algogennych (bradykinina) i mediatorów (acetylocholina, histamina) uwalnianych podczas rozwoju bólu. Zwiększony lokalny przepływ krwi aktywuje lokalne procesy metaboliczne i lokalne właściwości ochronne tekstylia. Wraz z tym zmniejsza się obrzęk okołonerwowy i przywraca uciśnioną wrażliwość dotykową w obszarach miejscowego bólu.
Sprzęt i ogólne instrukcje wykonywania zabiegów
Do zabiegów stosuje się urządzenia „Delta-101 (-102, -103)”, „Eliman-401”, „Bion”, „Neuron”, „Impuls-4” itp. Podczas zabiegów elektrody są stosowane i naprawiane
w obszarze projekcji ogniska bólu. Zgodnie z zasadą ich umiejscowienia wyróżnia się elektroanalgezję obwodową, gdy elektrody umieszcza się w obszarach bólu, punktach wyjścia odpowiednich nerwów lub ich wypustkach, a także w strefach refleksogennych oraz elektroanalgezję odcinkową, w której umieszcza się elektrody w rejonie punktów przykręgowych na poziomie odpowiedniego odcinka kręgosłupa. Najczęściej stosuje się dwa rodzaje elektroanalgezji o krótkich impulsach. W pierwszym przypadku stosuje się impulsy prądowe o częstotliwości 40-400 Hz o mocy do 5-10 mA, powodujące szybką (2-5 min) analgezję odpowiedniego metameru, która trwa co najmniej 1-1,5 godziny W przypadku ekspozycji na punkty biologicznie aktywne (BAP) należy stosować impulsy prądowe do 15-30 mA, dostarczane z częstotliwością 2-12 Hz. Hipoalgezja rozwija się w ciągu 15-20 minut i wychwytuje oprócz obszaru wpływów i sąsiednich metamerów.
Parametry prądów pulsacyjnych są dawkowane w zakresie amplitudy, częstości powtarzalności i współczynnika wypełnienia, z uwzględnieniem stadium rozwoju zespołu bólowego. Wraz z tym brane jest pod uwagę pojawienie się u pacjenta uczucia hipoalgezji. Podczas zabiegu pacjent nie powinien mieć wyraźnych migotania mięśni w miejscu umiejscowienia elektrod. Czas ekspozycji - 20-30 minut; zabiegi przeprowadza się do 3-4 razy dziennie. Czas trwania kursu zależy od skuteczności uśmierzania bólu.
Wskazaniami do leczenia są zespoły bólowe u pacjentów z chorobami układu nerwowego (rwa kulszowa, zapalenie nerwu, nerwobóle, bóle fantomowe) oraz narządu ruchu (zapalenie nadkłykcia, zapalenie stawów, zapalenie kaletki, skręcenie, kontuzje sportowe, złamania kości).
Przeciwwskazania:
obecna nietolerancja;
Ogólne przeciwwskazania do fizjoterapii;
Ostry ból pochodzenia trzewnego (napad dławicy piersiowej, zawał mięśnia sercowego, kolka nerkowa, bóle porodowe);
Choroby błon mózgowych (zapalenie mózgu i zapalenie pajęczynówki);
nerwice;
Ból psychogenny i niedokrwienny;
Ostry ropny proces zapalny;
zakrzepowe zapalenie żył;
Ostre dermatozy;
Obecność fragmentów metalu w strefie uderzenia.
terapia diadynamiczna
Terapia diadynamiczna (DDT) to metoda elektroterapii polegająca na ekspozycji na prąd impulsowy niskiej częstotliwości o stałym kierunku o kształcie półsinusoidalnym z wykładniczą krawędzią spływu o częstotliwości 50 i 100 Hz w różnych kombinacjach.
DDT ma działanie przeciwbólowe. Działanie przeciwbólowe DDT wynika z procesów zachodzących na poziomie rdzenia kręgowego i mózgu. Podrażnienie rytmicznym prądem impulsowym duża liczba zakończenia nerwowe prowadzą do pojawienia się rytmicznie uporządkowanego strumienia doprowadzających impulsów. Ten przepływ blokuje przechodzenie impulsów bólowych na poziomie galaretowatej substancji rdzenia kręgowego. Działanie przeciwbólowe DDT ułatwia także odruchowe pobudzenie układów endorfinowych rdzenia kręgowego, resorpcja obrzęków i zmniejszenie ucisku pni nerwowych, normalizacja procesów troficznych i krążenia krwi oraz eliminacja niedotlenienia w tkanki.
Bezpośredni wpływ DDT na tkanki ciała niewiele różni się od wpływu prądu galwanicznego. Reakcja poszczególnych narządów, ich układów i organizmu jako całości wynika z pulsacyjnego charakteru dostarczanego prądu, który zmienia stosunek stężeń jonów na powierzchni błon komórkowych, wewnątrz komórek oraz w przestrzeniach międzykomórkowych. W wyniku zmiany składu jonowego i polaryzacji elektrycznej zmienia się dyspersja koloidalnych roztworów komórek i przepuszczalność błon komórkowych, wzrasta intensywność procesów metabolicznych i pobudliwość tkanek. Zmiany te są wyraźniejsze w pobliżu katody. Miejscowe zmiany w tkankach, a także bezpośredni wpływ prądu na receptory powodują rozwój reakcji segmentowych. Na pierwszy plan wysuwa się przekrwienie pod elektrodami, spowodowane rozszerzeniem naczyń krwionośnych i zwiększonym przepływem krwi. Ponadto pod wpływem DDT rozwijają się reakcje wywołane impulsami prądowymi.
Ze względu na zmieniające się stężenie jonów na powierzchni błon komórkowych zmienia się dyspersja białek cytoplazmatycznych oraz stan funkcjonalny komórki i tkanki. Na szybka zmiana stężenie jonów zmniejsza włókno mięśniowe (przy małej sile prądu - napina się). Towarzyszy temu wzrost przepływu krwi do wzbudzonych włókien (i do każdego innego organu roboczego) oraz intensyfikacja procesów metabolicznych.
Krążenie krwi jest również wzmocnione w obszarach ciała unerwionych z tego samego odcinka rdzenia kręgowego, w tym w regionie symetrycznym. Zwiększa to przepływ krwi do obszaru wpływu, a także odpływ żylny, poprawia zdolność resorpcji błon śluzowych jam (opłucnej, maziowej, otrzewnowej).
Pod wpływem DDT normalizuje się ton głównych naczyń i poprawia się krążenie oboczne. DDT wpływa na funkcje żołądka (wydzielniczą, wydalniczą i ruchową), poprawia funkcję wydzielniczą trzustki, stymuluje produkcję glikokortykoidów przez korę nadnerczy.
Prądy diadynamiczne uzyskuje się przez jedno- i dwupółfalowe prostowanie przemiennego prądu sieciowego o częstotliwości 50 Hz. Aby zmniejszyć adaptację do wpływów i zwiększyć skuteczność leczenia, zaproponowano kilka rodzajów prądu, reprezentujących sekwencyjną zmianę prądów o częstotliwości 50 i 100 Hz lub naprzemienną tych ostatnich z przerwami.
Półsinusoidalny prąd półfalowy ciągły (OH) o częstotliwości 50 Hz ma wyraźną właściwość drażniącą i miostymulującą, aż do skurczu mięśnia tężcowego; powoduje duże nieprzyjemne wibracje.
Pełnofalowy ciągły prąd półsinusoidalny (DN) o częstotliwości 100 Hz ma wyraźne właściwości przeciwbólowe i wazoaktywne, powoduje drganie włókienkowe mięśni i niewielkie drgania rozproszone.
Prąd rytmiczny półfalowy (RR), którego impulsy przeplatają się z przerwami o równym czasie trwania (1,5 s), ma najbardziej wyraźny efekt miostymulacyjny podczas impulsów prądowych, w połączeniu z okresem całkowitego rozluźnienia mięśni podczas przerwy.
Prąd modulowany przez krótki okres (KP) jest szeregową kombinacją prądów ON i DN następujących równych działek (1,5 s). Alternacja znacznie ogranicza przystosowanie do ekspozycji. Ten prąd najpierw ma działanie neuromiostymulujące, a po 1-2 minutach - działanie przeciwbólowe; powoduje, że pacjent doświadcza naprzemiennie dużych i miękkich delikatnych wibracji.
Prąd modulowany przez długi okres (DP) - jednoczesna kombinacja impulsów prądu OH o czasie trwania 4 s i
czas trwania aktualnej DN 8 s. Działanie neuromiostymulujące takich prądów maleje, ale stopniowo narastają efekty przeciwbólowe, rozszerzające naczynia krwionośne i troficzne. Odczucia pacjenta są podobne do tych w poprzednim trybie ekspozycji.
Prąd półfalowy (SW) - seria impulsów prądu półfalowego o amplitudzie, która wzrasta od zera do wartości maksymalnej w ciągu 2 s, utrzymuje się na tym poziomie przez 4 s, a następnie spada do zera w ciągu 2 s . Całkowity czas trwania wysyłając impuls o długości 8 s, czas trwania całego okresu wynosi 12 s.
Prąd pełnofalowy (DV) - seria impulsów prądu pełnofalowego o amplitudzie zmieniającej się w taki sam sposób, jak prąd OB. Całkowity czas trwania tego okresu również wynosi 12 sekund.
Prąd diadynamiczny ma zdolność wejściową, co determinuje jego zastosowanie w technikach elektroforeza lecznicza(diadynamoforeza). Poddając się prądowi galwanicznemu pod względem ilości podawanego leku, przyczynia się do jego głębszej penetracji, często nasilając jego działanie. Diadynamoforezę najlepiej przepisać, gdy dominuje zespół bólowy.
Sprzęt i ogólne instrukcje wykonywania zabiegów
Do wykonywania procedur DDT wykorzystywane są urządzenia generujące impulsy o różnym czasie trwania, częstotliwości i kształcie z różnym czasem trwania przerw między impulsami, takie jak „Tonus-1 (-2, -3)”, „SNIM-1”, „Diadynamiczny DD-5A” itp.
Podczas zabiegu DDT hydrofilowe podkładki elektrod o wymaganej wielkości zwilża się ciepłą wodą z kranu, wyciska, w kieszeniach podkładek lub na nich umieszcza się metalowe płytki. Elektrody kubkowe są umieszczone w obszarze najbardziej widocznym ból a podczas zabiegu trzymaj ręką uchwyt uchwytu elektrycznego. Na bolesny punkt umieszcza się elektrodę, połączoną z ujemnym biegunem aparatu - katodą; kolejna elektroda o tym samym obszarze jest umieszczona obok pierwszej w odległości równej lub większej jej średnicy. W przypadku elektrod o różnych obszarach, mniejsza elektroda (aktywna) jest umieszczona na punkcie bólu, większa (obojętna) jest umieszczona na znacznej
odległość (w proksymalnym pniu lub kończynie nerwu). W przypadku DDT na obszarze małych stawów dłoni lub stopy jako elektrodę aktywną można zastosować wodę: jest ona wypełniona kąpielą szklaną lub ebonitową, a kąpiel jest połączona z biegunem ujemnym aparatu przez elektrodę węglową .
W zależności od ciężkości procesu patologicznego, stadium choroby, reaktywności pacjenta (właściwości tkanki do zróżnicowanej reakcji na działanie bodźca zewnętrznego; w tym przypadku działanie czynnika fizjoterapeutycznego lub zmiana w środowisku wewnętrznym organizmu), indywidualne cechy problemy cielesne i terapeutyczne do rozwiązania, stosuje się ten lub inny rodzaj DDT, a także ich kombinację. Aby zmniejszyć uzależnienie i stopniowo zwiększać intensywność ekspozycji, na tę samą część ciała stosuje się 2-3 rodzaje prądu DDT.
Aktualna siła dobierana jest indywidualnie, biorąc pod uwagę subiektywne odczucia pacjenta (niewielkie mrowienie, pieczenie, uczucie ześlizgiwania się elektrody, wibracje, przerywany skurcz lub skurcz mięśni w dotkniętym obszarze). W przypadku zespołu bólowego DDT dobierana jest aktualna siła, aby pacjent odczuwał wyraźną bezbolesną wibrację (od 2-5 do 15-30 mA). Podczas zabiegu odnotowuje się uzależnienie od działania DDT; należy to wziąć pod uwagę i, jeśli to konieczne, zwiększyć intensywność oddziaływania. Czas trwania zabiegu to 4-6 minut w jednym obszarze, łączny czas ekspozycji to 15-20 minut. Przebieg leczenia obejmuje 5-10 codziennych zabiegów.
Wskazania do zabiegu:
Objawy neurologiczne osteochondrozy kręgosłupa z zespołami bólowymi (lumbago, rwa kulszowa, zespół korzeniowy), zaburzeniami motorycznymi i naczyniowo-troficznymi;
Neuralgia, migrena;
Choroby i urazy układu mięśniowo-szkieletowego, zapalenie mięśni, artroza, zapalenie okołostawowe;
Choroby układu pokarmowego (wrzód trawienny żołądka i dwunastnicy, zapalenie trzustki);
Przewlekłe choroby zapalne przydatków macicy;
nadciśnienie tętnicze początkowe etapy. Przeciwwskazania:
obecna nietolerancja;
Ogólne przeciwwskazania do fizjoterapii;
Ostry procesy zapalne(ropny);
zakrzepowe zapalenie żył;
Nieutrwalone złamania;
Krwotoki w jamie i tkance;
Zerwania mięśni i więzadeł.
Techniki terapeutyczne
Terapia diadynamiczna w leczeniu neuralgii nerwu trójdzielnego
Stosowane są małe okrągłe elektrody. Jedna elektroda (katoda) jest instalowana w miejscu wyjścia jednej z gałęzi nerwu trójdzielnego, druga - w obszarze napromieniania bólu. Pod wpływem aktualnego DN 20-30 s, a następnie aktualnego KP przez 1-2 minuty. Obecna siła jest stopniowo zwiększana, aż pacjent poczuje wyraźną bezbolesną wibrację; przebieg leczenia obejmuje do sześciu codziennych zabiegów.
Terapia diadynamiczna w leczeniu migreny
Pozycja pacjenta leży na boku. Pod wpływem okrągłych elektrod na ręcznym uchwycie. Katoda jest zainstalowana 2 cm za rogiem żuchwa w rejonie górnego szyjnego węzła współczulnego anoda jest o 2 cm wyższa. Elektrody są umieszczone prostopadle do powierzchni szyi. Zastosuj aktualną DN przez 3 min; aktualna siła jest stopniowo zwiększana, aż pacjent poczuje wyraźną wibrację. Uderzenie odbywa się z dwóch stron. Kurs składa się z 4-6 codziennych zabiegów.
Terapia diadynamiczna bólów głowy związanych ze stanem hipotensyjnym, miażdżycą naczyń mózgowych (według V.V. Sinitsina)
Pozycja pacjenta leży na boku. Użyj małych podwójnych elektrod na uchwycie ręcznym. Elektrody umieszcza się w okolicy skroniowej (na poziomie brwi), tak aby tętnica skroniowa znajdowała się w przestrzeni międzyelektrodowej. Prąd KP jest przykładany przez 1-3 minuty, po czym następuje zmiana polaryzacji przez 1-2 minuty. Podczas jednego zabiegu naprzemiennie leczy się prawą i lewą tętnicę skroniową. Zabiegi wykonywane są codziennie lub co drugi dzień, przebieg leczenia składa się z 10-12 zabiegów.
Terapia diadynamiczna na obszar woreczek żółciowy
Elektrody płytkowe są umieszczone w następujący sposób: aktywna elektroda (katoda) o powierzchni 40-50 cm2 jest umieszczona na obszarze projekcji pęcherzyka żółciowego z przodu, druga elektroda (anoda) o wielkości 100- 120 cm 2 jest umieszczony poprzecznie na plecach.
Zastosuj OB w trybie pracy stałym lub zmiennym (w tym drugim czas trwania okresu wynosi 10-12 s, czas narastania krawędzi natarcia i opadania krawędzi spływu 2-3 s). Obecna siła jest zwiększana, aż pod elektrodami zaczną się wyraźne skurcze mięśni przedniej ściany brzucha. Czas trwania zabiegu to 10-15 minut dziennie lub co drugi dzień, przebieg zabiegu składa się z 10-12 zabiegów.
Terapia diadynamiczna na mięśnie przednie ściana jamy brzusznej Elektrody o powierzchni 200-300 cm 2 umieszcza się na ścianie brzusznej (katoda) oraz w odcinku lędźwiowo-krzyżowym (anoda). Parametry DDT: prąd OB w trybie ciągłym; aktualna siła jest zwiększana do momentu pojawienia się wyraźnych skurczów ściany brzucha, czas ekspozycji wynosi 10-12 minut. Przebieg leczenia obejmuje do 15 zabiegów.
Terapia diadynamiczna na krocze
Elektrody o powierzchni 40-70 cm 2 są ułożone w następujący sposób:
Nad stawem łonowym (anoda) i na kroczu (katoda);
Nad stawem łonowym i w okolicy krocza pod moszną (biegunowość zależy od celu ekspozycji);
Nad stawem łonowym (katoda) i na odcinku lędźwiowo-krzyżowym (anoda).
Parametry DDT: prąd półfalowy w przemiennym trybie pracy, czas trwania okresu 4-6 s. Możliwe jest stosowanie rytmu synkopowanego w naprzemiennym trybie pracy. Przy dobrej tolerancji siła prądu jest zwiększana, aż pacjent poczuje wyraźną wibrację. Czas trwania zabiegu do 10 minut dziennie lub co drugi dzień, przebieg zabiegu obejmuje do 12-15 zabiegów.
Wpływ terapii diadynamicznej na genitalia kobiety
Elektrody o powierzchni 120-150 cm 2 umieszcza się poprzecznie nad stawem łonowym oraz w okolicy krzyżowej. Parametry DDT: DN z odwróceniem polaryzacji - 1 min; CP - 2-3 minuty każdy, DP - 2-3 minuty każdy. Zabiegi przeprowadzane są codziennie lub co drugi dzień. Przebieg leczenia składa się z 8-10 zabiegów.
Terapia diadynamiczna chorób stawu barkowego
Elektrody płytkowe umieszcza się poprzecznie na przedniej i tylnej powierzchni stawu (katoda znajduje się w miejscu projekcji bólu).
Parametry DDT: DV (lub DN) - 2-3 min, CP - 2-3 min, DP -
3 min. Z bólem pod obiema elektrodami w połowie ekspozycji
Dla każdego rodzaju prądu polaryzacja jest odwrócona. Obecna siła jest zwiększana, aż pacjent poczuje wyraźną, bezbolesną wibrację. Kurs jest zalecany 8-10 procedur wykonywanych codziennie lub co drugi dzień.
Terapia diadynamiczna na stłuczenia lub skręcenia stawu
Okrągłe elektrody umieszcza się po obu stronach stawu w najbardziej bolesnych punktach. Pod wpływem prądu DN przez 1 min, a następnie - KP przez 2 min w kierunku do przodu i do tyłu. Obecna siła jest zwiększana, aż pacjent poczuje najbardziej wyraźną wibrację. Procedury przeprowadzane są codziennie. Przebieg leczenia składa się z 5-7 zabiegów.
stymulacja elektryczna
Stymulacja elektryczna to metoda terapeutycznego narażenia na prądy pulsacyjne o niskiej i podwyższonej częstotliwości, stosowana w celu przywrócenia czynności narządów i tkanek, które utraciły swoją normalną funkcję, a także zmiany stanu funkcjonalnego mięśni i nerwów. Zastosuj oddzielne impulsy; seria składająca się z kilku impulsów, a także impulsów rytmicznych naprzemiennych z określoną częstotliwością. Charakter wywołanej reakcji zależy od:
Intensywność, konfiguracja i czas trwania impulsów elektrycznych;
Stan funkcjonalny aparatu nerwowo-mięśniowego. Czynniki te są ze sobą ściśle powiązane.
oparte na elektrodiagnostyce, pozwalające na dobór optymalnych parametrów prądu pulsującego do stymulacji elektrycznej.
Stymulacja elektryczna utrzymuje kurczliwość mięśni, poprawia krążenie krwi i procesy metaboliczne w tkankach, zapobiega rozwojowi atrofii i przykurczów. Zabiegi przeprowadzane w odpowiednim rytmie i przy odpowiedniej sile prądu wytwarzają strumień impulsów nerwowych, które dostają się do ośrodkowego układu nerwowego, co z kolei pomaga przywrócić funkcje ruchowe.
Wskazania
Najszerzej stosowana stymulacja elektryczna w leczeniu schorzeń nerwów i mięśni. Choroby te obejmują różne niedowłady i porażenia mięśni szkieletowych, jako wiotkie, spowodowane zaburzeniami obwodowego układu nerwowego.
my i rdzeń kręgowy (zapalenie nerwu, konsekwencje poliomyelitis i urazy kręgosłupa z urazem rdzenia kręgowego) oraz spastyczne, po udarze. Stymulacja elektryczna jest wskazana w przypadku afonii z powodu niedowładu mięśni krtani, niedowładu mięśni oddechowych i przepony. Stosuje się go również w przypadku zaniku mięśni, zarówno pierwotnego, powstałego w wyniku urazów nerwów obwodowych i rdzenia kręgowego, jak i wtórnego, powstałego w wyniku długotrwałego unieruchomienia kończyn w wyniku złamań i operacji osteoplastycznych. Stymulacja elektryczna wskazana jest w stanach atonicznych mięśni gładkich narządów wewnętrznych (żołądek, jelita, pęcherz moczowy). Metodę stosuje się przy krwawieniu atonicznym, zapobieganiu pooperacyjnej zakrzepicy żył, zapobieganiu powikłaniom podczas długotrwałej bezczynności fizycznej, zwiększeniu wydolności sportowców.
Stymulacja elektryczna ma szerokie zastosowanie w kardiologii. Pojedyncze wyładowanie elektryczne wysokiego napięcia (do 6 kV), tzw. defibrylacja, jest w stanie przywrócić pracę zatrzymanego serca i wyprowadzić pacjenta z zawałem serca ze stanu śmierci klinicznej. Wszczepialne miniaturowe urządzenie (stymulator), które dostarcza rytmiczne impulsy do mięśnia sercowego pacjenta, zapewnia długotrwałą efektywną pracę serca w przypadku zablokowania jego dróg przewodzenia.
Przeciwwskazania
Przeciwwskazania obejmują:
kamienie żółciowe i nerkowe;
Ostre procesy ropne w narządach jamy brzusznej;
Spazmatyczny stan mięśni.
Elektrostymulacja mięśni twarzy jest przeciwwskazana w przypadku zwiększonej pobudliwości, a także wczesne znaki przykurcze. Elektrostymulacja mięśni kończyn jest przeciwwskazana w przypadku zesztywnienia stawów, zwichnięć przed ich redukcją, złamań kości przed ich konsolidacją.
Ogólne instrukcje wykonywania zabiegów
Procedury stymulacji elektrycznej są dozowane indywidualnie w zależności od siły prądu drażniącego. Podczas zabiegu pacjent powinien odczuwać intensywne, widoczne, ale bezbolesne skurcze mięśni. Pacjent nie powinien odczuwać dyskomfortu. Brak skurczów mięśni lub bolesnych odczuć wskazuje zła lokalizacja elektrody lub nieadekwatność przyłożonego prądu. Czas trwania procedury
ry jest indywidualny i zależy od ciężkości procesu patologicznego, liczby dotkniętych mięśni i metody leczenia.
W fizjoterapii stymulacja elektryczna wykorzystywana jest głównie do działania na uszkodzone nerwy i mięśnie, a także na mięśnie gładkie ścian narządów wewnętrznych.
Elektrodiagnostyka
Elektrodiagnostyka to metoda, która pozwala określić stan funkcjonalny obwodowego aparatu nerwowo-mięśniowego za pomocą niektórych form prądu.
Kiedy nerw lub mięsień jest podrażniony prądem, zmienia się ich aktywność bioelektryczna i powstają reakcje kolców. Zmieniając rytm stymulacji można wykryć stopniowe przejście od pojedynczych skurczów do tężca zębatego (kiedy mięsień ma czas na częściowe rozluźnienie i ponowne skurczenie się pod działaniem kolejnego impulsu prądu), a następnie do pełnego tężca (gdy mięsień w ogóle się nie rozluźnia z powodu częstego powtarzania impulsów prądu). Te reakcje aparatu nerwowo-mięśniowego podrażnione prądami stałymi i pulsacyjnymi stanowiły podstawę klasycznej elektrodiagnostyki i stymulacji elektrycznej.
Głównym zadaniem elektrodiagnostyki jest oznaczenie ilościowe i zmiany jakościowe reakcje mięśni i nerwów na podrażnienie przez tężcowy i przerywany prąd stały. Wielokrotne badania elektrodiagnostyczne pozwalają ustalić dynamikę procesu patologicznego (przywrócenie lub pogłębienie zmiany), ocenić skuteczność leczenia i uzyskać niezbędne informacje do rokowania. Ponadto prawidłowa ocena stanu pobudliwości elektrycznej aparatu nerwowo-mięśniowego umożliwia dobranie optymalnych parametrów prądu do stymulacji elektrycznej.
Stymulacja elektryczna utrzymuje kurczliwość i napięcie mięśni, poprawia krążenie krwi i metabolizm w dotkniętych chorobą mięśniach, spowalnia ich atrofię i przywraca wysoką labilność aparatu nerwowo-mięśniowego. Podczas stymulacji elektrycznej na podstawie danych elektrodiagnostycznych dobierany jest kształt prądu pulsującego, częstość powtarzania impulsów oraz regulowana jest ich amplituda. Jednocześnie osiągane są wyraźne bezbolesne rytmiczne skurcze mięśni. Czas trwania użytych impulsów wynosi 1-1000 ms. Obecna siła mięśni dłoni i twarzy to
3-5 mA, a dla mięśni barku, podudzia i uda - 10-15 mA. Głównym kryterium adekwatności jest uzyskanie wyizolowanego, bezbolesnego skurczu mięśnia o maksymalnej sile pod wpływem prądu o minimalnej sile.
Sprzęt i ogólne instrukcje wykonywania zabiegów
Do elektrodiagnostyki stosuje się aparat Neuropulse. W elektrodiagnostyce stosuje się:
Przerywany prąd stały o prostokątnym czasie trwania impulsu 0,1-0,2 s (z przerwaniem ręcznym);
Prąd tetanizujący z impulsami trójkątnymi, częstotliwość 100 Hz i czas trwania impulsu 1-2 ms;
Prostokątny prąd impulsowy i wykładniczy prąd impulsowy z regulowaną częstotliwością impulsów w zakresie 0,5-1200 Hz i czasem trwania impulsu regulowanym w zakresie 0,02-300 ms.
Badanie pobudliwości elektrycznej przeprowadza się w ciepłym, dobrze oświetlonym pomieszczeniu. Mięśnie badanego obszaru i zdrowej (symetrycznej) strony powinny być maksymalnie rozluźnione. Podczas prowadzenia elektrodiagnostyki jedną z elektrod (prowadnik, powierzchnia 100-150 cm2) z zwilżoną podkładką hydrofilową umieszcza się na mostku lub kręgosłupie i łączy z anodą urządzenia. Druga elektroda, uprzednio pokryta ściereczką hydrofilową, jest okresowo zwilżana wodą. W procesie elektrodiagnostyki elektroda referencyjna jest umieszczana w punkcie motorycznym badanego nerwu lub mięśnia. Punkty te odpowiadają rzutowi nerwów w miejscu ich najbardziej powierzchownego położenia lub miejscom, w których nerw ruchowy wchodzi do mięśni. Na podstawie studia specjalne R. Erb in późny XIX w. skompilowane tabele wskazujące typową lokalizację punktów motorycznych, w których mięśnie kurczą się przy najniższej sile prądu.
Do mioneurostymulacji stosuje się urządzenia Miorhythm i Stimul-1. Przy lekko wyraźnych uszkodzeniach nerwów i mięśni do stymulacji elektrycznej stosuje się również urządzenia do terapii DDT i amplipulse (w trybie wyprostowanym). Stymulacja narządów wewnętrznych odbywa się za pomocą urządzenia „Endoton-1”.
Urządzenie „Stimulus-1” generuje trzy rodzaje prądów pulsacyjnych. Do stymulacji elektrycznej tym urządzeniem stosuje się elektrody płytkowe z hydrofilowymi podkładkami różnej wielkości,
a także elektrody taśmowe o specjalnej konstrukcji. Dodatkowo na rękojeści zastosowano elektrody z przerywaczem wciskanym. Lokalizacja punktów jest odnotowywana przez lekarza podczas elektrodiagnostyki.
Do elektrycznej stymulacji nerwów i mięśni z ciężkim zmiany patologiczne stosuje się technikę bipolarną, w której dwie równe elektrody o powierzchni 6 cm2 umieszcza się w następujący sposób: jedna elektroda (katoda) – w punkcie motorycznym, druga (anoda) – w obszarze przejście mięśnia do ścięgna w odcinku dystalnym. W technice bipolarnej obie elektrody umieszcza się wzdłuż stymulowanego mięśnia i mocuje bandażem tak, aby skurcz mięśnia był niezakłócony i widoczny. Podczas stymulacji elektrycznej pacjent nie powinien odczuwać nieprzyjemnego bólu; po skurczu mięśni musi odpocząć. Im większy stopień uszkodzenia mięśni, tym rzadziej dochodzi do skurczów (od 1 do 12 skurczów na minutę), tym dłuższy odpoczynek po każdym skurczu. W miarę przywracania ruchów mięśni częstotliwość skurczów jest stopniowo zwiększana. Przy aktywnej stymulacji, gdy prąd jest włączany jednocześnie z próbą wywołania przez pacjenta wolicjonalnego skurczu mięśni, liczba i czas trwania impulsów są regulowane przez ręczny modulator.
Aktualna siła jest regulowana podczas zabiegu, osiągając wyraźne, bezbolesne skurcze mięśni. Obecna siła zmienia się w zależności od grupy mięśni - od 3-5 mA do 10-15 mA. Czas trwania zabiegu oraz przebieg elektrycznej stymulacji mięśni zależy od charakteru zmiany mięśniowej i jej nasilenia. Zabiegi przeprowadzane są 1-2 razy dziennie lub co drugi dzień. Przebieg leczenia to 10-15 zabiegów.
Wskazania do elektrostymulacji:
niedowład wiotki i porażenie związane z uszkodzeniem nerwu, swoistym lub nieswoistym zapaleniem nerwu, uszkodzenia toksyczne nerwowe, zwyrodnieniowe-dystroficzne choroby kręgosłupa;
Niedowład centralny i porażenie związane z upośledzeniem krążenie mózgowe;
Zanik mięśni z przedłużającą się bezczynnością fizyczną, bandaże unieruchamiające;
Histeryczny niedowład i paraliż;
Pooperacyjny niedowład jelit, różne dyskinezy żołądka, jelit, dróg żółciowych i dróg moczowych, kamienie moczowodu;
Stymulacja mięśni w celu poprawy obwodowego krążenia tętniczego i żylnego, a także drenażu limfatycznego;
Powiększanie i wzmacnianie masa mięśniowa sportowcy. Przeciwwskazania:
obecna nietolerancja;
Ogólne przeciwwskazania do fizjoterapii;
Ostre procesy zapalne;
Przykurcz mięśni mimicznych;
Krwawienie (z wyjątkiem dysfunkcyjnej macicy);
Złamania kości przed unieruchomieniem;
Zwichnięcia stawów przed redukcją;
Zesztywnienie stawów;
Złamania kości przed ich konsolidacją;
kamica żółciowa;
zakrzepowe zapalenie żył;
Stan po ostre naruszenie krążenie mózgowe (pierwsze 5-15 dni);
Szew nerwu, naczynie w pierwszym miesiącu po operacji;
niedowład spastyczny i paraliż;
Zaburzenia rytmu serca (migotanie przedsionków, dodatkowy skurcz wielotopowy).
Przerywane (impulsowe) prądy mają również właściwości lecznicze. W przeciwieństwie do galwanizacji, prądy pulsacyjne dostarczane są pacjentowi w postaci oddzielnych impulsów, tj. „wstrząsów” (lub „porcji”), naprzemiennie z przerwami.
Terapia diadynamiczna - ekspozycja na stały pulsujący prąd elektryczny o częstotliwości 50 i 100 Hz. Metodę zaproponował francuski lekarz P. Bernard, który nazwał ten prąd diadynamicznym (czasami prądy te nazywane są również prądami Bernarda).
Prądy diadynamiczne, napotykając dużą oporność naskórka i pobudzające zewnętrzne receptory (receptory skóry, które odbierają podrażnienie), powodują pieczenie i przekrwienie pod elektrodami. Charakterystycznym efektem klinicznym terapii diadynamicznej jest działanie przeciwbólowe.
Stymulacja elektryczna polega na zastosowaniu prądu elektrycznego w celu pobudzenia lub wzmocnienia aktywności nerwów ruchowych oraz skurczu mięśni szkieletowych i gładkich. Zastosowanie prądów pulsacyjnych wynika z faktu, że czułość włókien nerwowych skóry i mięśni szkieletowych, szacowana przez progową siłę prądu wzbudzającego, jest około 3 razy wyższa dla prądów pulsacyjnych w porównaniu z prądami stałymi.
W kosmetologii stymulacja elektryczna ma ograniczone zastosowanie, ponieważ przy wysokich częstotliwościach często dochodzi do przedłużonego skurczu mięśni - tężca, co jest dość bolesne dla pacjenta. Wiele więcej szerokie zastosowanie w kosmetologii znalazła terapię mikroprądową, pozbawioną tej wady.
Terapia mikroprądowa jest złożoną metodą ekspozycji z terapeutycznymi i cel kosmetyczny na ciele z modulowanymi prądami impulsowymi o małej mocy (mikroampery) i niskim napięciu o różnych charakterystykach częstotliwościowych. Oddziałując na skórę, tkankę mięśniową i drogi limfatyczne, terapia mikroprądowa stymuluje mięśnie i tworzy trwały efekt liftingu.
Metoda przeznaczona do korekcji niechirurgicznej zmiany związane z wiekiem owal twarzy, wygładzenie zmarszczek, leczenie cellulitu, drenaż limfatyczny, nasilenie procesów metabolicznych w skórze i mięśniach. Rzadziej terapia mikroprądowa jest stosowana w leczeniu bólu, depresji i bezsenności.
Główna różnica między terapią mikroprądową a elektromiostymulacją polega na tym, że te pierwsze metody są bardziej skuteczne, gdy działają bezpośrednio na komórki, podczas gdy ta druga jest bardziej preferowana do stymulacji mięśni. w odróżnieniu masaż klasyczny metody terapii mikroprądowej mają zastosowanie nawet przy poważnych urazach skóra, będąc prawie jedyną metodą radzenia sobie z obrzękiem w takich przypadkach.
Naprzemienne uciskanie i rozluźnianie włókien mięśniowych pod wpływem mikroprądów działa jak pompa - po ściśnięciu naczynia krwionośne i limfatyczne między włóknami mięśniowymi zamykają się, podczas gdy rozluźniają się, przeciwnie, światło naczyń włosowatych otwiera się i ponownie wypełniają. Następstwa takiego drenażu limfatycznego utrzymują się około jednego dnia.
Mikroprądy są skuteczne w walce ze zmarszczkami. Nie powodują późniejszego zwiotczenia skóry i pogorszenia zmarszczki mimiczne w przypadku braku powtarzających się narażeń. Aby jednak całkowicie wyeliminować problem, konieczne jest: wystarczająco procedury terapii mikroprądowej. Prostota metody, niewielka ilość przeciwwskazań, wysoka wydajność zadecydowała o powszechnym zastosowaniu i dużej popularności tej metody w medycynie estetycznej.
Elektrolipoliza jest jedną z opcji wpływu prądu pulsacyjnego lub prądu o niskiej częstotliwości na tkankę tłuszczową.
W przypadku zastosowania prądów impulsowych do obszary problemowe stosowane są elektrody skórne. Jeśli stosuje się prądy o niskiej częstotliwości, to do podskórnego tkanka tłuszczowa wprowadzono cienkie, długie jednorazowe elektrody igłowe. Stosować od 8 do 14 igieł, wstrzyknięcie czasem niedostrzegalne, czasem trochę nieprzyjemne. Odczucia podczas samego zabiegu są w przybliżeniu takie same jak podczas miostymulacji. Wyniki elektrolipolizy to:
- wzrost aktywności metabolicznej i zmniejszenie masy tłuszczowej komórek;
- wzrost temperatury w leczonym obszarze;
- usprawnienie procesów krążenia w tkankach, czyli pobudzenie krążenia kapilarnego i późniejsza regeneracja normalne warunki odżywienie tkanek, pobudzenie przepływu limfy i ostateczne usunięcie wszystkich produktów rozpadu w wyniku zwiększonej diurezy;
- poprawa napięcia mięśniowego i ujędrnienie skóry.
W ostatnie lata w fizjoterapii coraz częściej stosuje się prądy pulsacyjne o niskiej częstotliwości, które charakteryzują się nie ciągłym, ale okresowym przepływem prądu do elektrod. W zależności od kształtu impulsów rozróżnia się kilka rodzajów przerywanych prądów o niskiej częstotliwości.
1. Prąd pulsacyjny o spiczastym kształcie (prąd tetanizujący) o częstotliwości 100 Hz. Służy do elektrodiagnostyki i elektrostymulacji.
2. Prąd impulsowy o kształcie prostokątnym o częstotliwości od 5 do 100 Hz. Używany do wywoływania elektrosnu.
3. Impulsowy prąd wykładniczy (płynnie narastający i szybciej opadający przebieg prądu) o częstotliwości od 8 do 80 Hz. Służy do elektrodiagnostyki i elektrogimnastyki.
4. Prądy diadynamiczne (prostowane impulsowe prądy sinusoidalne lub prądy Bernarda) o częstotliwości 50 i 100 Hz. Wyróżnia się następujące główne rodzaje prądów diadynamicznych:
- a) jednofazowy (jednookresowy w aparacie SNIM-1) prąd stały o częstotliwości 50 Hz;
- b) prąd stały dwufazowy (push-pull) o częstotliwości 100 Hz;
- c) prąd modulowany przez krótkie okresy: rytmiczna zmiana prądu jedno- i dwufazowego co sekundę;
- d) prąd modulowany przez długie okresy: doprowadzenie prądu jednofazowego naprzemiennie z doprowadzeniem prądu dwufazowego do elektrod;
- e) prąd jednofazowy w „rytmie omdlenia”: prąd jest podawany przez 1 s, naprzemiennie z przerwą o tym samym czasie trwania.
Prądy diadynamiczne służą do zwalczania bólu, poprawy krążenia krwi i procesów metabolicznych w tkankach (głównie prądy modulowane przez krótkie i długie okresy), elektrogimnastyki (prądy w „rytmie omdlenia”) oraz elektroforezy niektórych substancji leczniczych (stałe dwufazowe obecny).
5. Sinusoidalne prądy modulowane zaproponowane przez profesora V.G. Yasnogorodsky'ego przylegają do tej samej grupy czynników fizycznych: prąd przemiennyśredniej częstotliwości (5000 Hz) sinusoidalny, modulowany impulsami o niskiej częstotliwości (od 10 do 150 Hz). Dzięki zastosowaniu średniej częstotliwości, modulowane prądy sinusoidalne nie napotykają znacznego oporu ze strony tkanek powierzchniowych (w przeciwieństwie do prądów diadynamicznych) i są w stanie oddziaływać na tkanki głębokie (mięśnie, zakończenia nerwowe i włókna, naczynia krwionośne itp.). Pokrętła sterujące dostępne na urządzeniach pozwalają dowolnie regulować główne parametry modulowanego prądu o niskiej częstotliwości: głębokość modulacji, częstotliwość i czas trwania impulsów, czas trwania przerw między nimi, natężenie prądu. Istnieją 4 rodzaje prądów modulowanych sinusoidalnie:
- prąd ze stałą modulacją (PM) - ciągłe dostarczanie tego samego typu modulowanych impulsów o wybranej częstotliwości modulacji (od 10 do 150 Hz);
- przemienność modulowanych oscylacji z wybraną częstotliwością modulacji z przerwami (stosunek czasu trwania impulsu do czasu trwania pauzy jest również ustawiany arbitralnie) - rodzaj działania oprogramowania (wysyłanie - pauza);
- naprzemienność modulowanych oscylacji o dowolnej częstotliwości i niemodulowanych średnia częstotliwość 5000 Hz (rodzaj pracy PN: wysyłanie modulowanych oscylacji i częstotliwości nośnej);
- naprzemienne oscylacje modulowane o dowolnej częstotliwości (od 10 do 150 Hz) i oscylacje modulowane o zadanej częstotliwości 150 Hz (IF - częstotliwości ruchome).
Leczenie prądami modulowanymi sinusoidalnie nazywa się terapią amplipulsową (uważamy za zasadne użycie innego terminu - terapia synmodularna). Terapia Amplipulse służy do zwalczania bólu, poprawy krążenia krwi, eliminacji zaburzeń troficznych, elektrycznej stymulacji mięśni oraz w ostatnie czasy- oraz do elektroforezy leków (amplipulsoforeza).
Prądy impulsowe o niskiej częstotliwości w oddziale neurologicznym służą do wykonywania następujących zadań:
- elektryczna stymulacja mięśni;
- zmniejszenie zaburzeń snu i wzmocnienie procesów hamujących w korze mózgowej poprzez leczenie elektrosnem;
- walczyć przeciwko zespół bólowy, eliminacja zaburzeń krążenia i troficznych;
- wprowadzenie za pomocą impulsowego prądu substancji leczniczych (elektroforeza).
Demidenko T.D., Goldblat Yu.V.
„Fizjoterapia prądami impulsowymi w chorobach neurologicznych” i inne
