Équipement pour une salle de massage dans une clinique pour enfants. Toilette ombilicale. Équipement de la salle de vaccination par les spécialistes de MedMart LLC
Equipement de la salle de vaccination établissement pour enfants doit être effectué conformément à l'ordre du ministère de la Santé et développement social RF n° 366n datée du 16 avril 2012. Cette page vous aidera à choisir équipement nécessaire, meubles, outils et matériaux, sans violer les exigences et les normes établies.
Que comprennent les normes des salles de vaccination ?
La salle de vaccination d'un établissement pour enfants, comme tout autre établissement, nécessite un nettoyage, une désinfection et une ventilation quotidiens. Son équipement comprend du matériel de nettoyage, ainsi qu'une lampe germicide dont les performances doivent correspondre à la taille de la pièce. Parmi les meubles, la présence de :
- . bureau du médecin;
. cabinet médical;
. table à langer;
. divans pour mesures thérapeutiques et diagnostiques;
. tableau infirmière;
. au moins 2 chaises.
La norme d'équipement de la salle de vaccination pour l'agrément comprend un lave-mains, un distributeur savon liquide et d'autres produits d'hygiène. Compte tenu de l'orientation des locaux, il est nécessaire de créer un niveau de sécurité approprié pour les enfants et le personnel médical. À ces fins, il existe des conteneurs pour l'élimination des déchets médicaux. Le stockage des vaccins et des thermomètres est effectué dans un réfrigérateur, qui fait également partie de la norme d'équipement d'une salle de vaccination dans une école, un internat, une maison de bébé et d'autres institutions pour enfants.
Une attention particulière doit être portée aux outils et aux matériaux. Leur liste comprend des seringues jetables avec des aiguilles, des élastiques, des pincettes, des coussins chauffants, des coussinets stériles et bien plus encore. Vous devez comprendre que l'équipement et l'agrément de la salle de vaccination doivent aller de pair. Pour obtenir une autorisation officielle, vous devez vous conformer non seulement à la liste des articles, mais également à leur quantité. Ainsi, par exemple, un bureau dans une institution pour enfants devrait comprendre 4 plateaux en forme de rein, 2 ciseaux et 5 pincettes.
Équipement de la salle de vaccination par les spécialistes de MedMart LLC
Avec notre aide, vous pouvez préparer rapidement et surtout avec compétence les locaux pour une nouvelle licence. Lors de la collecte des stocks, nous sommes guidés par les ordonnances, règles et réglementations en vigueur sur le territoire de la Fédération de Russie. La coopération avec la société "MedMart" offrira la possibilité de choisir des produits dans chaque poste, en s'adaptant à caractéristiques individuelles les locaux et les capacités financières de l'organisation.
Avec l'équipement "MedMart" de n'importe quel cabinet médical devient simple et clair !
Commande de marchandises pour l'équipement d'une salle de vaccination dans une institution pour enfants
Cette page contient tous les équipements et outils nécessaires pour équiper la salle de vaccination, préparer les locaux pour la procédure d'autorisation. Pour commander tous les produits nécessaires, vous devez :
- 1. Suivez les liens de tous les articles.
2. Sélectionnez dans chaque catégorie ouverte les produits qui conviennent en termes de coût, de type et d'autres caractéristiques.
3. Ajoutez le modèle sélectionné à la commande en cliquant sur le bouton "Ajouter au panier" situé dans la fiche produit. Après cela, l'inscription "Ajouté" devrait apparaître.
4. Cliquez sur l'icône "Panier" en haut de la page du site.
5. Vérifiez la liste de tous les produits, si nécessaire, ajoutez-en d'autres en rouvrant le catalogue ou la page de l'armoire d'équipement.
6. Appuyez sur le bouton "Passer une commande", puis créez une application en choisissant les articles nécessaires et en remplissant les champs proposés par le système.
7. Attendre un appel du responsable de la boutique en ligne
Si des actions sur notre site vous ont causé des difficultés, appelez le numéro vert 8 800 500 84 27 au téléphone ligne directe ou commandez un appel en utilisant le formulaire de commentaires.
1. Bureau de l'infirmière
2. Chaise d'infirmière
3. Chaise à vis
6. Table de chevet
9. Divan médical
10. Tableau de traitement
12.Éviers ;
14. Matériel de nettoyage :
Seau de nettoyage
Seau de lavage des murs
Seau de nettoyage de vitres
16. Désinfectants
17. Détergents
Documentation salle de vaccination
1. Cahier de quartzisation de l'armoire.
2. Carnet de nettoyage général
3. Journal des rendez-vous de la salle de vaccination.
4. Cahier pour le nettoyage quotidien.
5. Cahier de contrôle de la température dans les réfrigérateurs.
6. Carnet de prélèvement sanguin intraveineux pour analyse biochimique.
7. Registre des prélèvements sanguins intraveineux pour HbSAg.
8. Cahier pour enregistrer les prélèvements sanguins intraveineux pour le groupe sanguin et le facteur Rh.
9. Registre des prélèvements sanguins intraveineux à RW.
10. Cahier d'enregistrement des prélèvements sanguins intraveineux pour l'infection par le VIH.
11. Journal des rendez-vous.
12. Journal du prof comptable. vaccins : DTC, ADS, ADS-m,
13. Journal du prof comptable. vaccinations : rougeole, oreillons, rubéole.
14. Journal de vaccination contre la poliomyélite.
15. Registre des vaccinations contre l'hépatite.
16. Journal des réactions de Mantoux.
Journal comptable BCG., BCG-m.
Registre de vaccination contre la varicelle.
Revue de vaccination contre Haemophilus influenzae.
Médicaments (Médicaments) de la salle de vaccination
Dans la clinique, le travail avec les médicaments, leur comptabilité, leur stockage et leur consommation se déroule conformément aux instructions et aux ordres du ministère de la Santé de la RSFSR.
Tous les médicaments sont divisés en trois groupes : « A », « B » et « Liste générale ». Selon la méthode d'application, les médicaments sont divisés en: parentéral, interne et externe.
Au groupe "A" relater narcotique et toxique fonds qui sont stockés au miel principal. sœurs dans un coffre-fort en métal sous clé et abattues au sol. Sur la paroi intérieure de la porte du coffre-fort se trouve une liste de stupéfiants et agents toxiques, leurs doses quotidiennes et uniques plus élevées.
Tous puissant les fonds sont au groupe "B" , stockés dans des armoires verrouillables marquées : sur mur arrière lettre "B" rouge sur fond blanc. La liste "B" comprend 14 groupes de médicaments, déterminés par le mécanisme d'action :
1. Antibiotiques
2. Sulfamides
3. Quelques préparations digitales
4. Analgésiques
5. Antispasmodiques
6. Hypotendu
7. Sédatifs
8. Les somnifères
9. Hormonale
10. Diurétiques
11. Anticonvulsivants
12. Antiarythmique
13. Stimulants du SNC
14. Centre respiratoire passionnant.
Dans les armoires sont disposés selon le mécanisme d'action, selon l'application. Interne signifie séparément de parentéral.
Médicaments "liste générale" rangé dans des armoires avec une inscription à l'intérieur : sur fond blanc en lettres noires "liste générale".
Les parentéraux sont stockés séparément des internes et externes médicaments disposés selon le mécanisme d'action.
Sur la base de l'ordonnance n ° 523, tous les médicaments doivent être en emballage original, avec un nom clair, une série et une date d'expiration. Couler, couler, recoller, transférer d'un emballage à l'autre est interdit. Les médicaments colorants, odorants et inflammables sont stockés séparément les uns des autres. Les médicaments qui doivent être protégés de la lumière sont stockés dans des récipients en verre foncé. Médicaments nécessitant des régime de température sont conservés au réfrigérateur.
Les désinfectants sont stockés séparément des médicaments de tous les groupes.
pansements, produits en caoutchouc, les instruments médicaux sont stockés séparément.
Les produits biologiques, les sérums, les vaccins sont conservés au réfrigérateur à une température de +2 à +8 degrés Celsius.
sujet comptabilité quantitative soumis à l'alcool, qui est pris en compte dans le miel principal. sœurs. L'alcool est délivré au bureau à la demande du miel de vaccination. sœur et est écrit dans un cahier pour obtenir de l'alcool.
2.4 Fournir soin d'urgence au bureau, il existe un style spécial pour les soins d'urgence:
1. Insuffisance cardiovasculaire
3. Choc anaphylactique
4. Syndrome hyperthermique.
5. Asthme bronchique.
La quantité de travail effectué dans la salle de vaccination.
Dans la salle de vaccination, ils font
▪ sous-cutané,
▪ intramusculaire et
▪ intraveineux
injections au jet.
Les procédures sont prescrites soit par des pédiatres locaux, soit par des spécialistes étroits.
Après l'injection, une trace de la manipulation est faite dans la feuille de rendez-vous et le carnet de vaccination.
Dans la salle de vaccination, à des jours spécialement désignés, des prélèvements sanguins par voie intraveineuse sont effectués à des fins de recherche : RW, infection par le VIH, HbSAg et analyse biochimique.
2.6 Essence et objectifs de l'immunoprophylaxie.
Immunité - c'est la surveillance immunologique de l'organisme, sa manière de se protéger contre divers antigènes porteurs de signes d'informations génétiquement étrangères.
La pénétration (ou l'introduction lors de la vaccination) d'antigènes microbiens ou viraux provoque réponse immunitaire , qui est une réaction très spécifique du corps.
le rôle principal dans le développement de l'immunité acquise appartient aux cellules du système lymphoïde- Lymphocytes T et B .
D'autres populations cellulaires et des facteurs protecteurs non spécifiques (lysozyme, complément, interféron, properdine...) interviennent également dans les réactions immunitaires.
Travaux de greffage
Les travaux de vaccination sont effectués conformément au plan.
Il existe des documents réglementant la vaccination :
1. la loi fédérale N ° 157 de 1998 "Sur l'immunoprophylaxie des maladies infectieuses".
2. Arrêté n° 9 du 16.01. 2009.
Toutes les vaccinations préventives sont planifiées strictement selon le calendrier national. vaccins préventifs,
Contrôle de la mise en œuvre des vaccinations et enregistrement en temps opportun des exemptions médicales.
2.7.1 Calendrier vaccinal :
Nouveau-nés (dans les 24 premières heures) - Hépatite B V1n.
4-7 jours V BCG (M)
3 mois V1 DTP + V1 poliomyélite + V2 hépatite B
4,5 mois V2 DTC + V2 poliomyélite.
6 mois DTP V3 + Poliomyélite V3 + Hépatite V3 + Infection hémophile V1.
7 mois infection hémophilique V2p.
12 mois V rougeole, V oreillons, V rubéole.
18 mois R1 DTC + R1 poliomyélite Rp. infection hémophilique
20 mois Poliomyélite R2.
24 mois Vp.varicelle + Vp.infection pneumococcique
6 ans R rougeole, R oreillons, R rubéole
7 ans R BCG (réalisé non infecté par Mycobacterium tuberculosis, tuberculine - enfants négatifs) + R2 ADS-M
13 ans V rubéole (filles n'ayant jamais été vaccinées ou n'ayant reçu qu'un seul vaccin), V (filles) p virus du papillome humain, V hépatite (non vaccinées auparavant)
14 ans R2 BCG (réalisé sur des enfants indemnes de Mycobacterium tuberculosis, tuberculino-négatifs non vaccinés à 7 ans)
R3 ADS-M, R3 poliomyélite.
2.7.2 POUR PLUS D'INFORMATIONS sur la réaction de Mantoux et l'hépatite virale B.
1. Réaction de Mantoux chaque année.
2. Hépatite virale B :
◦ 1 régime - 0 -3 mois. -6 mois
Les enfants nés de mères porteuses du virus de l'hépatite B ou de patientes atteintes d'hépatite virale B au troisième trimestre de la grossesse sont vaccinés contre l'hépatite B selon le schéma 0-1-2-12 mois.
La vaccination contre la gératite B à 13 ans et les enfants à partir de 1 an est réalisée préalablement non vaccinée
◦ selon le schéma 2 0-1 mois-6 mois.
3. En l'absence de BCG, RMantu deux fois par an.
4. Jusqu'à 2 mois de BCG sans Mantoux.
Appliqué dans le cadre du calendrier national de vaccination (hors BCG), vous pouvez saisir simultanément avec différentes seringues dans différentes parties du corps ou à intervalles de 1 mois.
3. Système de contrôle des infections, sécurité des infections des patients et du personnel médical.
Chaque établissement médical dispose d'un système de contrôle des infections, qui est réglementé par des ordonnances.
Le système de contrôle des infections comprend un ensemble de mesures sanitaires et épidémiologiques qui empêchent de manière fiable l'émergence et la propagation des infections nosocomiales.
Pour prévenir l'infection des patients et du personnel médical, un régime sanitaire anti-épidémique est strictement observé dans la salle de vaccination, et les règles d'asepsie et d'antisepsie sont strictement respectées.
Asepsie - un ensemble de mesures visant à empêcher l'entrée de micro-organismes dans la plaie lors d'opérations, de procédures diagnostiques et thérapeutiques.
Antiseptiques - un ensemble de mesures visant à limiter et à détruire l'infection qui a pénétré dans la plaie.
Il existe des méthodes :
1. méthode mécanique . C'est le traitement chirurgical primaire des bords et du fond de la plaie, le lavage.
2. Méthode physique - drainage de la plaie.
3. méthode chimique - l'utilisation de peroxyde d'hydrogène, de médicaments bactériostatiques.
4. méthode biologique - l'utilisation de sérums, de vaccins, d'enzymes et d'antibiotiques.
Traitement à la main.
1. Les mains sont lavées deux fois avec du savon, rincées abondamment eau chaude et séchez avec une serviette propre ou une serviette en papier.
2. Les mains sont désinfectées avec une solution d'alcool éthylique à 70 %.
3. Les mains sont traitées avec des antiseptiques cutanés
Traitement des instruments
Après utilisation, les outils sont trois étapes de traitement :
1. Désinfection
2. Traitement de pré-stérilisation
3. Stérilisation
Désinfection est un ensemble de mesures visant à la destruction des agents pathogènes pathogènes et conditionnellement pathogènes.
Définition et étiologie
L'anaphylaxie est un syndrome d'hypersensibilité aiguë potentiellement mortelle. Tout médicament peut provoquer une anaphylaxie.
Les raisons les plus courantes :
les piqûres d'insectes,
substances médicinales(antibiotiques, notamment pénicillines et anesthésiques,
Il convient de noter qu'il n'y a pas de dose-dépendance du choc anaphylactique. La voie d'administration joue un rôle (les injections intraveineuses sont les plus dangereuses).
Clinique et pathogenèse
Le tableau clinique du choc anaphylactique est varié, en raison de la défaite d'un certain nombre d'organes et de systèmes corporels. Les symptômes se développent généralement dans les minutes suivant l'exposition à l'agent causal et culminent dans l'heure qui suit.
Plus l'intervalle entre le moment où l'allergène pénètre dans le corps et le début de l'anaphylaxie est court, plus la image clinique. Le plus grand pourcentage décès le choc anaphylactique se produit lorsqu'il se développe 3 à 10 minutes après l'entrée de l'allergène dans le corps.
Les symptômes comprennent :
Peau et muqueuses : urticaire, démangeaisons, œdème de Quincke.
Système respiratoire: stridor, bronchospasme, asphyxie.
Le système cardiovasculaire: diminution aiguë de la pression artérielle due à une vasodilatation périphérique et à une hypovolémie, tachycardie, ischémie myocardique.
Système digestif: douleurs abdominales, vomissements, diarrhée.
Syndrome convulsif avec perte de connaissance.
Il faut différencier un choc anaphylactique d'un infarctus (infarctus, arythmies), grossesse extra-utérine(à l'état collaptoïde en combinaison avec douleurs aiguës bas-ventre), coups de chaleur, etc.
Thérapie
Le traitement est divisé par urgence en mesures primaires et secondaires.
Activités principales
Adrénaline 0,1% - 0,5 ml / m. Les injections sont mieux faites dans partie supérieure corps, comme le muscle deltoïde. S'il n'y a pas de réponse, la dose peut être répétée après 5 minutes. Les injections intramusculaires, contrairement aux injections intraveineuses, sont sans danger. Pour l'administration intraveineuse, 1 ml d'adrénaline à 0,1 % est dilué dans 10 ml de sérum physiologique et injecté lentement en 5 minutes (risque d'ischémie myocardique). En cas de choc profond et de mort clinique, l'adrénaline est administrée par voie intraveineuse sans dilution.
perméabilité voies respiratoires: aspiration du secret, si nécessaire, introduire un conduit d'air. Effectuez une inhalation d'oxygène à 100 % à un débit de 10-15 l/min.
infusion de liquide. Tout d'abord, il est injecté dans un flux (250-500 ml en 15-30 minutes), puis goutte à goutte. Une solution isotonique de chlorure de sodium 1000 ml est utilisée en premier, puis de la polyglucine 400 ml est ajoutée. Bien que solutions colloïdales remplir le lit vasculaire plus rapidement, il est plus sûr de commencer avec des solutions cristalloïdes, car les dextrans eux-mêmes peuvent provoquer une anaphylaxie.
Événements secondaires
Prednisolone IV 90-120 mg, répéter toutes les 4 heures si nécessaire.
Diphénhydramine : in / in lentement ou / m 20-50 mg (2-5 ml de solution à 1%). Si nécessaire, répétez après 4-6 heures. Les antihistaminiques sont mieux prescrits après la restauration de l'hémodynamique, tk. ils peuvent abaisser la tension artérielle.
Bronchodilatateurs. Les inhalations de bêta2-agonistes par nébulisation (salbutamol 2,5-5,0 mg, répéter au besoin), l'ipratropium (500 mcg, répéter au besoin) peuvent être utiles chez les patients sous traitement bêta-bloquant. Eufillin (dose initiale : IV 6 mg/kg) est utilisé comme médicament de réserve chez les patients souffrant de bronchospasme. Eufillin, en particulier en association avec l'adrénaline, peut provoquer des arythmies, il n'est donc prescrit que si nécessaire.
Événements supplémentaires
Donnez au patient une position horizontale avec les jambes surélevées (pour augmenter le retour veineux) et un cou redressé (pour rétablir la perméabilité des voies respiratoires).
Retirer (si possible) le facteur causal (piqûre d'insecte) ou absorption lente (garrot veineux au-dessus du site d'injection/morsure pendant 30 minutes, appliquer de la glace).
Prévision
Environ 10 % des réactions anaphylactiques se terminent par la mort. Le soulagement d'une réaction aiguë ne signifie pas encore une issue favorable. Peut-être le développement de la deuxième vague de baisse de la pression artérielle après 4 à 8 heures (écoulement diphasique). Tous les patients après soulagement d'un choc anaphylactique doivent être hospitalisés pendant une période d'au moins 1 semaine pour observation.
La prévention
Toute réaction allergique, même urticaire limitée, doit être traitée pour prévenir l'anaphylaxie. Parmi les antihistaminiques de dernière génération, le plus efficace est la claritine, qui s'utilise une fois par jour. Parmi les médicaments antiallergiques complexes, les médicaments de choix sont le fenistil et la clarinase.
Ne vous impliquez pas dans la polypharmacie, observez les patients après les injections du patient pendant 20 à 30 minutes. Prenez toujours une histoire allergique.
le personnel médical doivent être spécialement formés pour les soins d'urgence en cas de choc anaphylactique et le traitement d'affections similaires.
Dans toutes les salles de vaccination, il est nécessaire d'avoir un style spécial pour le soulagement de l'anaphylaxie.
COIFFAGE POUR SOINS D'URGENCE POUR CHOC ANAPHILACTIQUE
(possibilité de configuration)
Chlorhydrate d'adrénaline 0,1% - 1,0 (FROID) 10 ampoules
Sulfate d'atropine 0,1% - 1,0 (Liste A, SAFE) 10 ampoules
Glucose 40% - 10.0 10 ampoules
Digoxine 0,025% - 1,0 (Liste A, SAFE) 10 ampoules
Dimédrol 1% - 1.0 10 ampoules
Chlorure de calcium 10% - 10,0 10 ampoules
Cordiamine 2.0 10 ampoules
Lasix (furosémide) 20 mg - 2.0 10 ampoules
Mezaton 1% - 1.0 10 ampoules
Chlorure de sodium 0,9% - 10,0 10 ampoules
Chlorure de sodium 0,9% - 400,0 ml / ou 250,0 ml 1 flacon / ou 2 flacons
Poliglukine 400.0 1 flacon
Prednisolone 25 ou 30 mg - 1.0 10 ampoules
Tavegil 2.0 5 ampoules
Eufillin 2,4% - 10,0 10 ampoules
Système pour perfusion intraveineuse goutte à goutte 2 pcs.
Seringues jetables 5.0 ; 10,0 ; 20,0 pour 5 pièces.
Lingettes alcoolisées jetables 1 paquet
Bande de caoutchouc 1 pièce.
Gants en caoutchouc 2 paires
Pack de glace (FROID) 1 pc.
ALGORITHME D'ACTION
1. Arrêtez d'injecter le médicament qui a provoqué le choc, si l'aiguille est dans la veine, ne la retirez pas et effectuez un traitement à travers cette aiguille; en cas de morsure d'hyménoptères - retirez la piqûre.
2. Marquez le moment où l'allergène pénètre dans le corps, l'apparition des plaintes et les premières manifestations cliniques réaction allergique.
3. Allongez le patient avec des membres inférieurs, tournez la tête sur le côté, poussez vers l'avant mâchoire inférieure pour empêcher la rétraction de la langue et l'aspiration du vomi. Retirez les prothèses existantes.
4. Évaluer l'état du patient, les plaintes. Mesurer le pouls la pression artérielle(PB), température. Évaluer la nature de l'essoufflement, la prévalence de la cyanose. Examiner la peau et les muqueuses. Avec une diminution de la pression artérielle de 20% de la norme d'âge - suspecter le développement d'une réaction anaphylactique.
5. Fournir un accès air frais Ou donner de l'oxygène.
6. Appliquer un garrot au-dessus de l'injection du médicament, si possible (toutes les 10 minutes, desserrer le garrot pendant 1 minute, temps total application d'un garrot pas plus de 25 minutes).
7. Mettez un sac de glace sur le site d'injection.
8. Toutes les injections doivent être faites avec des seringues et des systèmes qui n'ont pas été utilisés pour administrer d'autres médicaments afin d'éviter un choc anaphylactique récurrent.
9. Lorsqu'un médicament allergique est injecté dans le nez ou les yeux, rincez-les à l'eau et faites couler une solution à 0,1% d'adrénaline 1 à 2 gouttes.
10. Pour l'administration sous-cutanée du médicament qui a provoqué le choc, hachez le site d'injection en croix avec 0,3 à 0,5 ml de solution d'adrénaline à 0,1% (1 ml de solution d'adrénaline à 0,1% diluée dans 3 à 5 ml de sérum physiologique).
11. Avant l'arrivée du médecin, préparez le système pour perfusion intraveineuse avec 400 ml de solution saline.
12. Sur ordre du médecin, injectez lentement 1 ml de solution d'adrénaline à 0,1 % diluée dans 10-20 ml de solution saline par voie intraveineuse. S'il est difficile de ponctionner une veine périphérique, l'introduction d'adrénaline dans tissus mous zone sublinguale.
13. Introduire un bolus intraveineux, puis égoutter les glucocorticoïdes (90-120 mg de prednisolone).
14. Injecter une solution de diphenhydramine 1 % à la dose de 2,0 ml ou une solution de tavegil 2,0 ml par voie intramusculaire.
15. En cas de bronchospasme, injecter par voie intraveineuse de l'aminophylline 2,4 % - 5-10 ml.
16. En cas d'affaiblissement de la respiration, injecter s/c cordiamine 25% - 2,0 ml.
17. En cas de bradycardie, injecter par voie sous-cutanée du sulfate d'atropine 0,1 % - 0,5 ml.
9. ANNEXE 2 Description de l'emploi infirmière de la salle de vaccination :
9.1.1 JE. Dispositions générales
POUR activité professionnelle comme du miel. la sœur de la salle de vaccination a droit à une infirmière ayant au moins trois ans d'expérience dans un hôpital, qui possède une catégorie de qualification, un certificat dans la spécialité "Nursing in Pediatrics" et a été formée sur le lieu de travail.
Nomination et révocation la sœur de la salle de vaccination est réalisée par le médecin-chef sur proposition du chef. département, médecine senior sœur du département et en accord avec le chef mielleux. infirmière hospitalière.
Chéri. la sœur de la salle de soins est directement subordonnée au chef de clinique et au médecin-chef. sœurs.
9.1.2 II. Responsabilités
L'infirmière vérifie le nombre de flacons de vaccin pour la journée de travail, contrôle la température dans le réfrigérateur et note les lectures dans un journal. L'infirmière dépense préparation psychologique enfant pour la vaccination. Dans l'histoire du développement, il enregistre l'admission du médecin à la vaccination, les intervalles entre les vaccinations et leur respect du calendrier de vaccination individuel. Enregistre la vaccination dans le carnet de vaccination (formulaire n° 063/an), le registre des vaccinations préventives (formulaire n° 064/an) et dans l'historique du développement de l'enfant (formulaire n° 112/an) ou dans le dossier individuel de l'enfant carte (formulaire n° 026 /y). Effectue les vaccinations et donne des conseils aux parents sur la garde des enfants.
L'infirmière reçoit des vaccins, des médicaments. Responsable de l'utilisation et de l'élimination des préparations bactériennes. Respecte les règles de conservation des vaccins pendant la vaccination et les règles de traitement des outils de vaccination. Responsable du régime sanitaire et hygiénique de la salle de vaccination.
Au cours de la journée de travail, l'infirmier détruit tous les vaccins restants dans des flacons ouverts, consigne dans le carnet d'enregistrement la quantité de vaccins utilisée et récapitule (nombre de doses restantes), vérifie et consigne la température des réfrigérateurs.
Chaque mois, l'infirmière établit un rapport sur le travail de vaccination.
1. Organisation du travail selon ce manuel, horaire de travail horaire.
2. Organisation de la salle de vaccination selon la norme.
3. Respect des exigences d'étiquetage des articles à des fins médicales.
4. Une gestion claire et opportune dossiers médicaux. Soumission en temps opportun rapport sur les manipulations effectuées pour le mois, le semestre, l'année.
5. Préparer le bureau pour le travail.
6. Perfectionnement dans les méthodes d'exécution des procédures préventives, thérapeutiques, diagnostiques, sanitaires et hygiéniques, des manipulations et de leur mise en œuvre moderne et de haute qualité.
7. Respect strict de la technologie de prélèvement sanguin pour tous les types de tests de laboratoire.
8. Transport rapide et correct du matériel d'essai vers les services du laboratoire.
9. Notification en temps opportun au médecin traitant des complications des manipulations, du refus du patient d'effectuer des manipulations.
10. Assurer la disponibilité et l'exhaustivité de la trousse de premiers soins pour les soins d'urgence, la fourniture de premiers soins d'urgence.
11. Contrôle de la stérilité du matériel et des instruments médicaux reçus, respect des conditions de stockage des produits stériles.
12. Passage régulier et opportun du miel. examen, examen pour RW, HbSAg, infection par le VIH, portage de staphylocoque doré pathogène.
13. S'assurer du bon ordre et de l'état sanitaire de la salle de vaccination.
14. Décharge et réception en temps opportun du miel principal. infirmières nécessaires au travail des médicaments, des outils, des systèmes, de l'alcool, du miel. outils, articles médicaux destination.
15. Garantir une comptabilité, un stockage et une utilisation appropriés des médicaments, de l'alcool et du miel. outils, articles médicaux destination.
16. Respecter une dignité. lumière du travail de promotion de la santé et de prévention des maladies, plaidoyer mode de vie sain vie.
17. Amélioration constante niveau professionnel connaissances, compétences et aptitudes. Amélioration opportune.
9.1.3 III. Droits
1. Reçu information nécessaire pour remplir ses obligations professionnelles.
2. Faire des suggestions à la direction pour améliorer le travail du miel. infirmières de la salle de vaccination et l'organisation des soins infirmiers dans la clinique.
3. Exigences de la fourniture principale m / s en temps opportun des médicaments nécessaires au travail, miel. outils, formulaires.
4. L'exigence du senior m/s de fournir les vaccins en temps opportun ;
5. Exigence de l'hôtesse, fourniture en temps opportun de l'équipement souple et dur nécessaire, des désinfectants, des détergents et des nettoyants.
6. Améliorer vos qualifications de la manière prescrite, réussir la certification, recertifier afin d'attribuer une catégorie de qualification.
7. Participation à la vie publique de la clinique.
9.1.4 IV. Responsabilité
L'infirmier de la salle de vaccination pour manquement à ses devoirs professionnels, de comptabilité, de stockage et d'utilisation des médicaments est responsable en vertu de la législation en vigueur.
Quel est ton genre
1. homme
2. femme
1. 20 -30
2. 30-40
3. 40-55
Au-dessus de 55
Éducation
1. secondaire spécial
2. supérieur incomplet
4. Veuillez indiquer combien d'années vous avez consacrées à la médecine (expérience de travail) ?
1. 5 ou moins
2. il y a une première
3. il y a plus haut
Qu'est-ce qui vous a amené à la médecine
2. volonté d'aider les malades
ANNEXE 4 Tableau des réponses au Questionnaire.
| Numéro de question | Numéro de réponse | Numéro de réponse - 2 | Numéro de réponse | Numéro de réponse | Numéro de réponse |
| 1. | |||||
| 2. | |||||
| 3. | |||||
| 4. | |||||
| 5. | |||||
| 6. | |||||
| 7. | |||||
| 8. | |||||
| 9. | |||||
| 10. | |||||
| 11. | |||||
| 12. | |||||
| 13. | |||||
| 14. | |||||
| 15. | |||||
| 16. | |||||
| 17. | |||||
| 18. | |||||
| 19. | |||||
| 20. |
Quel est ton genre
1. homme
2. femme
1. 20 -30
2. 30-40
3. 40-55
4. au-dessus de 55
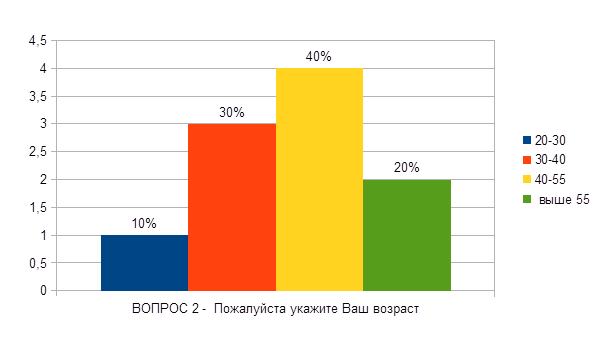
Éducation
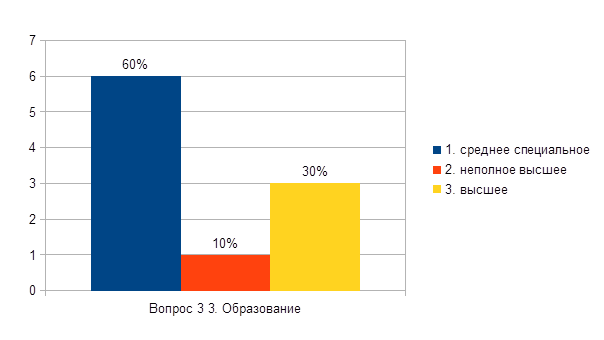
1. secondaire spécialisé
2. supérieur incomplet
3. plus haut
Qu'est-ce qui vous a amené à la médecine
2. désir d'aider les malades
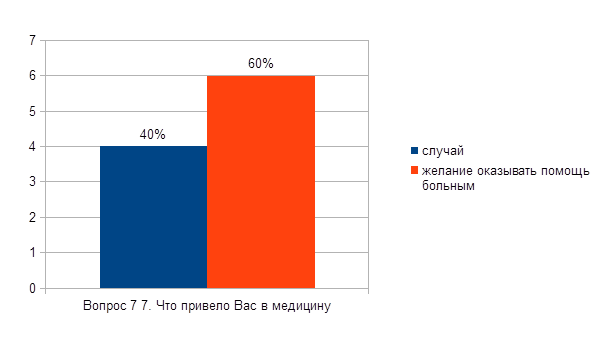
Références - sites
1. https://ru.wikipedia.org/wiki/
2. http://www.homfo.ru/stat/neotlozhnaya_pomosch/
Liste des abréviations
MOI QUI
L'Organisation mondiale de la santé voit le jour le 7 avril 1948. Siège de l'OMS à Genève.
II. BCG
Le BCG (Bacillus Calmette - Guerin ou Bacillus Calmette-Guérin, BCG) est un vaccin antituberculeux préparé à partir d'une souche d'un bacille tuberculeux bovin vivant affaibli (lat. Mycobacterium bovis BCG), qui a pratiquement perdu sa virulence pour l'homme, étant spécialement cultivé en un milieu artificiel.
III. PAO
Le DTC (abréviation internationale DTP) est un vaccin combiné contre la diphtérie, le tétanos et la coqueluche.
IV. HbSAg
Le virus de l'hépatite B est un virus contenant de l'ADN de la famille des hépadnavirus, l'agent causal de l'hépatite virale B. Dans le monde, selon diverses estimations, de 3 à 6 % des personnes sont infectées par le virus de l'hépatite B. Le portage du le virus ne s'accompagne pas nécessairement d'hépatite
VII. VIH
Le virus de l'immunodéficience humaine est un rétrovirus du genre lentivirus qui provoque une maladie à progression lente - l'infection par le VIH.
VIII. sida
Le syndrome d'immunodéficience acquise (SIDA, en anglais AIDS) est une affection qui se développe sur fond d'infection par le VIH et se caractérise par une baisse du nombre de lymphocytes CD4+, de multiples infections opportunistes, des maladies non infectieuses et tumorales. Le SIDA est le stade ultime de l'infection par le VIH.
IX. test de Mantoux
Une méthode de recherche qui évalue la réaction du corps à l'ingestion d'un antigène de l'agent causal de la tuberculose. De plus, la réaction de Mantoux est utilisée pour confirmer le diagnostic de tuberculose et comme test de contrôle pour évaluer l'efficacité du traitement.
X. Ministère de la Santé de la RSFSR.
MINISTERE DE LA SANTE DE LA RSFSR
Glossaire
II. Polyclinique
Une institution médicale et préventive spécialisée hautement développée qui fournit des espèces de masse soins médicaux(pour la prévention et le traitement des maladies) à la population vivant sur le territoire de son activité.
Immunoprophylaxie
III. Désinfection
La désinfection est un ensemble de mesures visant à la destruction des agents pathogènes. maladies infectieuses et la destruction des toxines sur les objets environnementaux.
IV. Stérilisation
Stérilisation (microbiologie) - libération totale diverses substances, articles, produits alimentairesà partir de micro-organismes vivants.
V. Immunité
L'immunité (lat. immunitas - libération, se débarrasser de quelque chose) est la capacité système immunitaire débarrasser le corps des objets génétiquement étrangers.
VI. réponse immunitaire
La réponse immunitaire est une réaction coopérative complexe à plusieurs composants du système immunitaire de l'organisme, induite par un antigène et visant à son élimination. Le phénomène de réponse immunitaire sous-tend l'immunité.
Equiper la salle de vaccination d'un inventaire solide
1. Bureau de l'infirmière
2. Chaise d'infirmière
3. Chaise à vis
4. Armoire médicale pour solutions stériles et médicaments
5. Tables d'outils pour la préparation et les procédures ;
6. Table de chevet
7. 2 réfrigérateurs pour le stockage des vaccins ;
3. Réfrigérateur pour stocker les médicaments ;
9. Divan médical
10. Tableau de traitement
11.Armoire à médicaments pour les soins d'urgence et syndromiques
12.Éviers ;
13. Collecteur d'ordures (seau émaillé avec couvercle)
14. Matériel de nettoyage :
Seau de nettoyage
Seau de lavage des murs
Seau de nettoyage de vitres
Récipient pour laver les appareils de chauffage
15. Appareils d'irrigation des. moyens (nettoyage général)
16. Désinfectants
17. Détergents
CONSIGNE #1
1. GÉNÉRAL
2. ÉQUIPEMENT
2.1. Mobilier médical :
divan médical;
table à langer;
table pour une infirmière;
fauteuil médical;
2.2. Hygromètres.
2.5. Médicaments en ampoules (flacons).
aiguilles d'injection;
seringues avec aiguilles;
serviettes en gaze;
boules de coton et de gaze;
pansements auto-adhésifs.
bandages médicaux;
sparadrap médical.
2.12. Autres dispositifs médicaux :
garrot veineux;
boîtes de stérilisation;
portoirs pour tubes à essai.
tonomètre avec un phonendoscope;
l'expandeur buccal est stérile ;
le porte-langue est stérile ;
lunettes ou écran de protection.
CONSIGNE #2
CONSIGNE #3
PRÉPARATION AU TRAVAIL
CONSIGNE #4
SECONDAIRE TRAITEMENT DU NOUVEAU-NE,
CONSIGNE #5
TOILETTE BÉBÉ
1. GÉNÉRAL
La toilette du nouveau-né est effectuée deux fois par jour (le matin avant la première tétée et le soir). La toilette d'un nouveau-né comprend des soins pour la peau, les muqueuses, les résidus de cordon ombilical (plaie ombilicale). Pendant toilette du matin Le nouveau-né est pesé et la température corporelle est mesurée. L'infirmière est obligée d'expliquer à la mère le but de la manipulation, de former et de surveiller la bonne exécution.
2. ÉQUIPEMENT
2.1. Mobilier et matériel médical :
table à langer avec chauffage;
table de manipulation (mobile si nécessaire);
tableau des mesures de désinfection ;
berceau pour un nouveau-né;
chauffage radiant.
2.2. LS (déversement individuel) :
huile de vaseline stérile;
2.4. Instruments médicaux réutilisables stériles :
2.5. Matériel de pansement stérile :
boules de coton;
bâtonnets de coton.
2.6. Autres dispositifs médicaux :
les couches sont stériles;
les couches jetables.
CO - blouse médicale, bonnet médical ;
gants;
tablier.
2.8. Conteneurs :
"N° 3" ou "Méthode physique. Pansement";
"N° 4" ou "Méthode physique. Gants".
2.9. Capacité "Emballage".
2.10. Produits sanitaires :
serviette.
2.11. Équipement sanitaire:
lavabo;
seau à pédales ;
conteneur "Couche".
3. TECHNIQUE
ÉTAPE PRÉPARATOIRE
3.1. Lavez et séchez vos mains.
3.3. Désinfecter le tablier, les surfaces des tables de manipulation, la table à langer, les balances. S'il y a une table à langer "non stérile" supplémentaire pour libérer l'enfant des couches sales, désinfectez sa surface de travail.
emballages individuels avec du matériel stérile - boules de coton, cotons-tiges;
huile de vaseline stérile;
eau stérile (solution de chlorure de sodium à 0,9 % stérile) ;
solution de peroxyde d'hydrogène 3%;
solution de permanganate de potassium 5%;
3.6. Informez la mère de l'enfant de la manipulation à venir.
3.7. Allumez le chauffage radiant.
3.9. Vérifiez la date de stérilisation des couches, ouvrez l'emballage stérile, étalez les couches sur la table à langer. Étalez une couche pour sécher la peau.
3.10. Ouvrez le robinet d'eau et réglez sa température.
SCÈNE PRINCIPALE
3.11. Retirer le médaillon. Déballez le bébé dans le berceau (ou sur une table à langer "non stérile"). Dépliez la couche intérieure sans toucher la peau du bébé.
3.12. Avant tout contact avec peau et muqueuses de l'enfant pour effectuer une antisepsie hygiénique de la peau des mains.
3.13. Vérifiez le texte du médaillon et des bracelets.
3.14. Prendre l'enfant conformément au sous-paragraphe 3.17. Instructions #4. Les garçons avec un petit poids corporel du berceau peuvent être pris d'une autre manière: avec le 1er doigt et la paume, saisissez la ceinture scapulaire et poitrine avant et côtés; Avec les 2e, 3e, 4e et 5e doigts de la main, saisissez la poitrine par derrière. Retournez l'enfant face contre terre. Dans ce cas, le nouveau-né est couché avec la face avant du torse sur le tiers inférieur de l'avant-bras de l'infirmière.
3.15. Laver l'enfant sous l'eau courante. Les filles sont lavées d'avant en arrière pour éviter la contamination et l'infection des voies urinaires. Les garçons sont lavés des fesses au périnée.
3.17. Placez la couche dans le seau à pédale, couche mouillée et les couches laissées dans le berceau (ou sur une table « non stérile ») dans le contenant « Couches ».
3.18. Effectuer une antisepsie hygiénique de la peau des mains. Mettez des gants.
3.19. Toilette le cordon ombilical ( plaie ombilicale) conformément à l'instruction n° 5.1. (n° 5.2.).
3.20. Gérer:
yeux en un mouvement du coin externe à l'arête du nez séparés boules de coton humidifié avec de l'eau stérile (solution stérile de chlorure de sodium à 0,9 %) ;
si nécessaire, voies nasales avec flagelles humidifiés avec de l'huile de vaseline stérile (solution stérile de chlorure de sodium à 0,9%). Les voies nasales droite et gauche sont nettoyées avec des mouvements de rotation en alternance avec des flagelles individuels. Profondeur d'introduction des flagelles 1 - 1,5 cm ;
visage avec une boule de coton avec de l'eau stérile (solution stérile de chlorure de sodium à 0,9%). Le traitement doit être effectué dans l'ordre suivant : front, joues et, enfin et surtout, la peau autour de la bouche ;
chez un enfant en crise sexuelle, les organes génitaux externes avec une boule de coton avec de l'eau stérile (solution stérile de chlorure de sodium à 0,9 %) ;
peau se plie symétriquement de haut en bas avec une boule de coton avec de l'huile de vaseline. Une boule de coton est tenue dans la main pendant le traitement. Avec une balle, traitez les plis de la moitié supérieure du corps, avec l'autre - les plis de la moitié inférieure du corps. Enfin, la troisième balle, plis inguinaux de haut en bas et région interfessière de bas en haut .
3.21. Mettez une couche, emmaillotez un bébé, mettez un médaillon.
3.22. Désinfectez la surface du matelas du berceau.
3.23. Couvrir le matelas avec une couche.
3.24. Mettez le bébé au lit.
LA DERNIÈRE ÉTAPE
3.25. Désinfectez la surface de la table à langer et du tablier après la toilette de chaque enfant.
3.26. Retirez les gants, placez-les dans le récipient n° 4 ou « Méthode physique. Gants".
3.27. Lavez et séchez vos mains.
INSTRUCTIONS №5.1
TOILETTE DU RESTE OMBILICAL
1. ÉQUIPEMENT
2. TECHNIQUE
ÉTAPE PRÉPARATOIRE
SCÈNE PRINCIPALE
2.3. Augmenter reste de cordon vers le haut, en saisissant le clip en plastique avec votre main.
2.4. Avec un résidu juteux, traitez la coupure avec un bâton stérile avec du coton imbibé d'un antiseptique contenant de l'alcool, comme porte d'entrée la plus probable de l'infection, puis dans un mouvement circulaire tout le reste de haut en bas vers la base. Traitez le résidu momifié de la base - le site du rejet à venir, de bas en haut.
2.5. Après avoir traité le résidu avec le même stick, traitez la peau qui l'entoure du centre vers la périphérie.
2.6. Avec un autre bâtonnet stérile avec du coton imbibé d'une solution de permanganate de potassium à 5 %, traiter le résidu de cordon ombilical dans le même ordre, sans toucher la peau de l'abdomen. Placer les bâtonnets utilisés dans le récipient "N°3" ou dans le récipient "Méthode physique. Pansement".
LA DERNIÈRE ÉTAPE
Voir sous-paragraphes 3.21.-3.27. Instructions #5.
INSTRUCTIONS №5.2
TOILETTE DE LA PLAIE OMBILIQUE
(fragment des toilettes d'un nouveau-né)
1. ÉQUIPEMENT
1.1. Préparer l'équipement conformément aux sous-paragraphes 2.1.-2.11. Instructions #5.
2. TECHNIQUE
ÉTAPE PRÉPARATOIRE
2.1. Conduire étape préparatoire conformément aux sous-paragraphes 3.1.-3.10. Instructions #5.
SCÈNE PRINCIPALE
2.2. Effectuer un désinfectant pour les mains et porter des gants.
2.3. Séparez les bords de l'anneau ombilical avec votre main.
2.4. Couvrir copieusement la plaie ombilicale avec une solution de peroxyde d'hydrogène à 3% à l'aide d'un compte-gouttes sur le flacon (pipette stérile ou coton-tige prélevé avec une pince à épiler stérile).
2.5. Après 20-30 sec. sécher la plaie en la trempant avec un coton-tige stérile.
2.6. Traiter avec un bâtonnet stérile avec du coton imbibé d'une solution de permanganate de potassium à 5%, uniquement la plaie, sans toucher la peau. Placer les bâtonnets utilisés dans le récipient "N°3" ou dans le récipient "Méthode physique. Pansement".
LA DERNIÈRE ÉTAPE
Voir sous-paragraphes 3.21.-3.27. Instructions #5. Lors de l'utilisation d'une pipette, effectuer les mesures de désinfection conformément au sous-paragraphe 3.4. Instructions #2.
CONSIGNE #6
SWADING UN NOUVEAU-NÉ
(dans une maternité)
1. GÉNÉRAL
Dans une maternité, l'emmaillotage est effectué avant chaque tétée à l'aide de sous-vêtements stériles. Pour les nouveau-nés, nettoyez vêtements de maison, sous-vêtements et couches jetables.
Il existe plusieurs options pour emmailloter. Leur choix dépend de la maturité du nouveau-né.
2. ÉQUIPEMENT
2.1. Préparer l'équipement conformément aux sous-paragraphes 2.1., 2.6.-2.11. Instructions #5.
3. TECHNIQUE
ÉTAPE PRÉPARATOIRE
3.1. Lavez et séchez vos mains.
3.2. Portez un tablier et des gants.
3.3. Désinfectez le tablier, la surface de la table de manipulation, le matelas à langer. S'il y a une table à langer "non stérile" supplémentaire pour libérer l'enfant des couches sales, désinfectez sa surface de travail.
3.4. Enlever les gants, les mettre dans le récipient n°4 ou « Méthode physique. Gants".
3.5. Allumez la lampe chauffante.
3.6. Ouvrez le robinet d'eau et réglez sa température.
3.7. Informer la mère de l'enfant de la nécessité et de la nature de l'intervention.
3.8. Effectuer un désinfectant pour les mains.
3.9. Vérifiez la date de stérilisation des couches, ouvrez le sac à couches stérile.
3.10. Étalez 4 couches sur la table à langer : 1ère flanelle ; Pliez la 2ème couche en chintz en diagonale et posez-la pliée au-dessus du niveau de la 1ère couche de 15 cm (pour faire un foulard) ou pliez-la en deux dans la longueur et posez-la au-dessus du niveau de la 1ère couche pour faire un "chapeau" ; 3ème couche en coton ; Pliez la 4e couche (faite de flanelle douce) en quatre longs rectangles; des couches jetables peuvent être utilisées à la place. Étalez une couche pour sécher la peau.
Avec une température de l'air insuffisante dans la salle, 1 à 2 couches supplémentaires sont utilisées, pliées quatre fois et placées dans un «losange» après la 2e ou la 3e couche.
Pour faire un «chapeau», le bord plié de la couche doit être replié de 15 cm.Pliez les coins supérieurs de la couche en les reliant au centre. Pliez plusieurs fois le bord inférieur jusqu'au bord inférieur du "casquette". Poser au niveau du bord supérieur de la 1ère couche.
SCÈNE PRINCIPALE
3.11. Retirer le médaillon.
3.12. Déballez le bébé dans le berceau (ou sur une table à langer "non stérile"). Dépliez la couche intérieure sans toucher la peau du bébé.
3.13. Avant tout contact avec la peau de l'enfant, effectuez un antiseptique hygiénique de la peau des mains.
3.14. Vérifiez le texte du médaillon et des bracelets.
3.15. Rincez l'enfant sous l'eau courante si nécessaire.
3.16. Séchez la peau du bébé avec une couche stérile, d'abord en poids, puis à nouveau sur la table à langer.
3.17. Placez la couche mouillée et les couches laissées dans le berceau (ou sur la table « non stérile ») dans le contenant « Couche », la couche dans le seau à pédale.
3.18. Effectuer une antisepsie hygiénique de la peau des mains.
3.19. Passez la 4ème couche entre les jambes de l'enfant, placez son bord supérieur sous l'aisselle d'un côté ou fixez la couche à usage unique.
3.20. Avec le bord de la 3ème couche du même côté, couvrez et fixez l'épaule, le devant du torse de l'enfant et l'aisselle de l'autre côté. Si une couche à usage unique a été utilisée, placez le coin inférieur de la couche entre le torse et les bras du nouveau-né. Couvrez et fixez la deuxième épaule de l'enfant avec le bord supérieur opposé de la couche. Séparez les pieds l'un de l'autre avec son bord inférieur. Enroulez sans serrer l'excédent de couche par le bas et posez-le entre les pieds de l'enfant.
3.21. Mettez un "bonnet" ou une écharpe fabriqués à partir de la 2ème couche.
3.22. Fixez toutes les couches précédentes et un "chapeau" (écharpe) avec la 1ère couche. Enroulez l'extrémité inférieure de celle-ci et faites un cercle autour du corps de l'enfant à 3-4 cm sous les mamelons et fixez-la sur le côté, en repliant le coin de la couche sur son bord étroitement étiré.
3.23. Mettez le médaillon.
LA DERNIÈRE ÉTAPE
Voir sous-paragraphes 3.22.-3.27. Instructions #5.
INSTRUCTIONS №7
CONSIGNE #8
CONSIGNE #9
Capacité "Emballage".
2.11. Produits sanitaires :
distributeur mural coudé avec antiseptique;
distributeur mural avec savon liquide au pH neutre;
serviette.
2.12. Équipement sanitaire:
lavabo;
seau à pédales ;
conteneur "Couche".
3. TECHNIQUE
ÉTAPE PRÉPARATOIRE
3.1. Lavez et séchez vos mains.
3.2. Portez un tablier et des gants.
3.3. Désinfectez le tablier, les surfaces des tables de manipulation, la table à langer.
3.4. Enlever les gants, les mettre dans le récipient n°4 ou « Méthode physique. Gants".
3.5. Préparez une table de manipulation (mobile si nécessaire) :
3.5.1. placer sur l'étagère du haut :
emballages avec du matériel stérile - boules de coton;
pincettes stériles (si nécessaire);
huile de vaseline;
outils cosmétiques soins de la peau;
eau bouillante(eau stérile, solution de chlorure de sodium à 0,9 %) ;
aspirateurs nasaux;
Vérifier la stérilité des emballages et la date de péremption des médicaments.
3.5.2. placer l'équipement sur l'étagère du bas conformément au sous-paragraphe 3.12.2 (3.13.2) de l'instruction no 3.
3.6. Informer la mère de l'enfant (représentant légal) de la nécessité et de la nature de la manipulation.
3.7. Étalez une couche sur la table à langer, préparez les vêtements. Étalez une couche pour sécher la peau, une couche.
SCÈNE PRINCIPALE
3.8. Effectuer une antisepsie hygiénique de la peau des mains.
3.9. Déshabillez le bébé dans le berceau, retirez la couche, roulez-la et jetez-la dans le seau à pédale.
3.10. Lavez l'enfant à l'eau tiède courante, en utilisant de préférence des nettoyants liquides pour bébé. La fille est emportée strictement dans le sens d'avant en arrière.
3.11. Séchez la peau avec des mouvements de buvardage, d'abord sur le poids, puis sur la table à langer, en tamponnant soigneusement les plis fessiers, inguinaux et poplités.
3.12. Placez la couche humide, les vêtements contaminés dans le conteneur "Couche".
3.13. Effectuer un désinfectant pour les mains et porter des gants.
3.14. Gérer:
yeux avec un mouvement du coin externe à l'arête du nez avec des boules de coton séparées humidifiées avec de l'eau bouillie (eau stérile);
si nécessaire, voies nasales avec des flagelles humidifiés avec de l'huile de vaseline (eau stérile, solution de chlorure de sodium à 0,9 %) ;
visage avec une boule de coton avec de l'eau bouillie (eau stérile). Si nécessaire, séchez le visage avec une balle sèche;
les plis cutanés avec des boules de coton avec de la crème hydratante pour bébé (autres produits de soin de la peau) dans l'ordre indiqué au sous-paragraphe 3.22. Instructions #4. La balle est tenue dans la main pendant le traitement. Si nécessaire, appliquez une crème protectrice spéciale bébé sous la couche.
3.15. Mettez une couche.
LA DERNIÈRE ÉTAPE
3.16. Habillez l'enfant.
3.17. Mettez le bébé au lit.
3.18. Désinfectez la surface de la table à langer, tablier après la toilette de chaque enfant.
3.19. Retirez les gants et placez-les dans le contenant #4 ou « Méthode physique. Gants".
3.20. Lavez et séchez vos mains.
INSTRUCTIONS №10
CONSIGNE #1
ÉQUIPEMENT ET PRÉPARATION AU TRAVAIL
SALLE DE SOINS DU SERVICE DE PÉDIATRIE
1. GÉNÉRAL
La salle de soins d'un établissement de santé doit répondre aux exigences des actes juridiques réglementaires techniques (ci-après dénommés TNLA) et comprend les locaux suivants:
pour prélever du sang dans une veine pour des études biochimiques et autres, effectuer des injections intraveineuses, préparer des perfusions intraveineuses ;
effectuer des injections intradermiques, sous-cutanées et intramusculaires;
pour l'enregistrement des patients et la tenue des dossiers médicaux.
Dans la salle de soins, le courant quotidien et nettoyage général avec désinfection ultérieure de l'air conformément aux exigences du TNLA.
Chaque travailleur médical doivent être munis d'équipements de protection individuelle (ci-après EPI), y compris des vêtements hygiéniques (ci-après CO). Les EPI utilisés dans les établissements de santé doivent être conformes aux exigences du TNLA pour les catégories concernées de dispositifs médicaux (ci-après dénommés DM).
Stockage des données personnelles et vêtements hygiéniques le personnel médical des établissements de santé doit être effectué séparément dans des sections isolées d'armoires individuelles à deux sections (l'une pour ranger les vêtements personnels, les effets personnels, les chaussures ; l'autre pour le CO, les chaussures amovibles).
Avant le début du quart de travail, le travailleur médical doit enlever vêtements d'extérieur, chaussures et placez-les dans le placard, retirez-les des mains Bijoux, se laver et se sécher les mains, mettre du CO et changer de chaussures.
2. ÉQUIPEMENT
2.1. Mobilier médical :
divan médical;
table à langer;
table de manipulation pour préparer et effectuer des injections et des perfusions intraveineuses;
table de manipulation mobile pour la préparation et la réalisation d'injections et de perfusions intraveineuses à l'extérieur de la salle de soins ;
table pour injections intraveineuses;
tableau des mesures de désinfection ;
table pour une infirmière;
fauteuil médical;
une armoire médicale pour le stockage des médicaments (ci-après dénommés médicaments) et des dispositifs médicaux ;
armoire métallique pour le stockage des médicaments de la liste "A", drogues et substances psychotropes.
2.2. Hygromètres.
2.3. Dispositifs de désinfection de l'air.
2.4. Chauffage radiant pour nouveau-nés "Chaleur radiante"
2.5. Médicaments en ampoules (flacons).
2.6. Eau stérile pour injection, solution de chlorure de sodium à 0,9% et autres en ampoules (flacons) pour la préparation de solutions médicamenteuses.
2.7. Instruments médicaux stériles à usage unique :
aiguilles d'injection;
seringues avec aiguilles;
systèmes de perfusion et de transfusion ;
systèmes de vide pour prélèvement de sang veineux;
cathéters veineux périphériques.
2.8. Instruments médicaux réutilisables stériles :
2.9. Instruments médicaux réutilisables non stériles :
2.10. Matériel de pansement stérile :
serviettes en gaze;
boules de coton et de gaze;
pansements auto-adhésifs.
2.11. Matériel de pansement, non stérile :
bandages médicaux;
sparadrap médical.
2.12. Autres dispositifs médicaux :
étiquettes (autocollants) pour le marquage de contenants et récipients, emballages pour déchets médicaux et emballages à d'autres fins (ci-après étiquettes (autocollants));
rouleau ou oreiller procédural pour la ponction veineuse;
garrot veineux;
bouchons jetables stériles pour cathéters veineux périphériques;
conducteurs infusion stérile jetable;
récipient pour chauffer des solutions d'huile de médicaments en ampoules;
thermomètre pour mesurer la température de l'eau dans le réservoir;
récipient doseur pour le dosage du concentré agent chimique désinfection;
conteneurs pour le transport d'échantillons de matériel biologique;
boîtes de stérilisation;
serviettes en calicot grossier (couche) stériles;
serviettes en calicot grossier propres sous le garrot;
lingettes en calicot grossier ou en gaze jetables ou désinfectées pour le traitement de surface (ci-après dénommées lingettes pour le traitement de surface);
tubes à essai jetables avec bouchons;
couteau à ampoule et autres outils pour ouvrir les ampoules et les flacons;
sacs jetables pour l'emballage des déchets médicaux (ci-après sacs pour déchets médicaux);
sacs à usage unique pour la collecte du CO et du linge contaminé matériel biologique(ci-après sacs de collecte de CO et de linge) ;
trépieds médicaux pour effectuer des perfusions intraveineuses;
portoirs pour tubes à essai.
2.13. Dispositifs médicaux et médicaments pour les soins médicaux d'urgence :
appareil de ventilation manuelle des poumons (sac Ambu) inclus ;
conduit d'air (set) jetable stérile ;
aspirateur médical électrique;
tonomètre avec un phonendoscope;
l'expandeur buccal est stérile ;
le porte-langue est stérile ;
ensembles de médicaments complétés conformément à la TNLA :
pour les soins médicaux d'urgence;
pour les soins médicaux en cas de contact d'urgence avec le matériel biologique du patient ;
pour les soins médicaux en cas d'empoisonnement avec un désinfectant chimique.
CO - blouse médicale, bonnet médical ;
gants de protection, gants stériles;
masque médical ou respirateur;
lunettes ou écran de protection.
2.15. Antiseptique, y compris contenant de l'alcool pour le traitement du champ d'injection (ci-après dénommé antiseptique).
2.16. Désinfectants chimiques :
moyens chimiques de désinfection d'urgence pour ampoules (flacons), surfaces externes de dispositifs médicaux (table à langer, table de manipulation, divan médical, etc.);
concentré chimique désinfectant;
solution de travail d'un désinfectant chimique (n'ayant pas d'effet fixant) dans un récipient pour laver et désinfecter les dispositifs médicaux, désinfectant les surfaces extérieures des dispositifs médicaux.
2.17. Récipients (réservoirs) pour effectuer des mesures de désinfection (avec un plateau perforé, une oppression et un couvercle) marqués :
"N° 1" - pour laver les seringues, autres dispositifs médicaux dans une solution de travail d'un désinfectant chimique (ci-après dénommé conteneur "N° 1");
"N° 2" - pour la désinfection dans la solution de travail d'un désinfectant chimique pour le temps d'exposition des seringues, autres dispositifs médicaux à traiter (ci-après conteneur "N° 2");
"N° 3" - pour la désinfection dans la solution de travail d'un désinfectant chimique lors de l'exposition des pansements, EPI (à l'exception des gants) et autres dispositifs médicaux à détruire (ci-après conteneur "N° 3");
"N ° 4" - pour la désinfection dans la solution de travail d'un désinfectant chimique lors de l'exposition des gants (ci-après conteneur "N ° 4").
2.18. Récipient avec couvercle, non perforant avec un coupe-aiguille jetable, marqué « Dispositifs médicaux aigus » pour la collecte et la désinfection des aiguilles d'injection, des seringues avec une aiguille intégrée (soudée) et d'autres dispositifs médicaux aigus (ci-après dénommés le récipient « Dispositifs médicaux aigus » dispositifs").
2.19. Récipients (récipients) avec couvercles marqués "Méthode physique" indiquant le nom des dispositifs médicaux pour la collecte séparée des seringues, pansements, gants et autres dispositifs médicaux lorsqu'ils sont utilisés dans un établissement de santé méthode physique désinfection (ci-après conteneurs "Méthode physique").
2.20. Récipient (récipient) imperméable, marqué "Ampoules et flacons vides de médicaments" pour la collecte des ampoules et flacons vides de médicaments (ci-après récipient "Ampoules et flacons vides de médicaments").
2.21. Récipient (récipient) marqué "Plastique" pour la collecte de produits en plastique non contaminés par du matériel biologique (ci-après dénommé le récipient "Plastique").
