Hémangiome capillaire : causes, symptômes, traitement. Hémangiome capillaire : causes, symptômes, diagnostic et traitement.
L'hémangiome, formé à partir de capillaires dans n'importe quel organe, est une formation focale bénigne sous la forme d'une tumeur, plus courante que les autres types de cette pathologie.
La principale différence entre l'hémangiome capillaire et tous les autres néoplasmes similaires réside dans la localisation spécifique des cellules vasculaires et du stroma très développé.
Le danger de la formation vasculaire est qu'à mesure qu'elle progresse, elle peut perturber le fonctionnement de l'organe dans lequel elle est localisée.
DANS dans ce cas sont violés Fonctionnalité foie.
Dans de très rares cas, une tumeur peut muter en une tumeur maligne. Ainsi, dès l'apparition des premiers symptômes, vous devez immédiatement demander l'aide d'un spécialiste qualifié.
Types d'hémangiomes hépatiques
Selon les structures histologiques, l'hémangiome hépatique est divisé en deux types principaux :
- Formation caverneuse. Il s'agit d'une tumeur bénigne caractérisée par le développement de vaisseaux veineux et la formation de cavités remplies de plasma.
- Formation capillaire. Présenté sous forme de plexus choroïdes petite taille avec formation possible de cavités.
Hémangiome capillaire
Les spécialistes qui étudient la nature de l'apparition du gamangiome capillaire du foie ont tendance à croire que son développement commence même dans période prénatale et continue après la naissance. Les causes de cette pathologie sont inconnues.
Symptômes du développement de la maladie
La majorité des patients chez lesquels une tumeur capillaire a été détectée n'ont présenté aucune plainte ni inconfort.

Le plus souvent, cette pathologie est découverte complètement par hasard lors du diagnostic d’autres pathologies.
La tumeur en développement ne provoque aucune gêne ni syndrome douloureux, localisé dans la zone de l'hypocondre droit.
Dans les cas où la formation commence à progresser et se transforme en un organe, la fonctionnalité de l'organe endommagé est inhibée et, par conséquent, les symptômes correspondants apparaissent.
L'hémangiome peut également se faire sentir en cas de complications.
Facteurs prédisposant au développement d'une pathologie
Étant donné que la cause exacte du développement d'une pathologie telle que l'hémangiome n'a pas encore été identifiée, il existe un certain nombre de facteurs dont l'influence peut conduire au développement d'une pathologie :

Quand consulter un médecin ?
Vous devez demander l'aide d'un médecin immédiatement après l'apparition des premiers symptômes incompréhensibles et inconnus. Cela peut être le signe d’un état pathologique plus grave.
La meilleure option pour toute personne est de subir un examen annuel de l'ensemble du corps. Il est nécessaire d'identifier toute pathologie ayant une évolution cachée et asymptomatique.
Cela vous permettra de vous protéger et, si nécessaire, de recevoir un traitement adéquat à temps.
Diagnostique
Pour détecter les néoplasmes vasculaires dans le foie, utilisez méthodes suivantes recherche:
Traitement
Le traitement de l'hémangiome hépatique est toujours une question difficile pour les médecins, car dans la plupart des cas, la nutrition de la formation provient de plusieurs vaisseaux artériels. Par conséquent, toute intervention chirurgicale s'accompagne d'hémorragies massives.
L'opération est réalisée dans les cas où la tumeur répond à tous les critères d'évaluation :
Le traitement le plus couramment utilisé pour les hémangiomes est radiothérapie. Ce traitement n'est indiqué chez l'adulte que dans des cas exceptionnels, car il peut provoquer complication grave- le mal des rayons.
Le traitement médicamenteux du néoplasme vasculaire implique utilisation à long terme médicaments hormonaux dont l'action vise à arrêter le développement des cellules tumorales et la cicatrisation de la zone touchée. Les médecins prescrivent également des bêta-bloquants, qui stabilisent la pression intravasculaire.
Prévisions et conclusions
Il y a trois étapes principales dans la formation de l'hémangiome :
- Stade de prolifération. La tumeur progresse rapidement, en règle générale, la durée de ce stade ne dépasse pas 10 à 12 mois ;
- Étape de repos. Le plus souvent, elle se caractérise par des modifications mineures du néoplasme et dure environ un an et demi ;
- Étape d'involution. Pendant cette période, l'hémangiome commence à rétrécir.
L'hémangiome capillaire est une tumeur bénigne qui se développe à partir de petites capillaires vasculaires. Le plus souvent, une telle tumeur est congénitale ; parfois, la tumeur survient au cours de la première semaine de vie. À quel point la maladie est-elle dangereuse ? Quelles méthodes de traitement existent pour l’hémangiome capillaire ?
Types d'hémangiome capillaire
- Vue des étoiles Il s’agit d’un petit gonflement pointillé rouge qui s’élève au-dessus de la peau.
- Aspect pinéal est une tumeur très saillante ressemblant à une tumeur rouge vif.
- Vue caverneuse C'est une tumeur hémisphérique limitée.
- Vue ponctuelle apparaît sous la forme de petites taches rondes rouge vif.
- Vue ramifiée est une tumeur molle et nodulaire.
- Vue plate se développe en rose ou tache rouge vif. Lorsque vous appuyez dessus, il commence à pâlir.
- Espèces racémeuses est la plus dangereuse, elle provoque une petite tumeur contenant de nombreuses veines épaisses.
Causes de l'hémangiome capillaire
Aujourd'hui, les scientifiques n'ont pas encore complètement clarifié la raison du développement d'un hémangiome capillaire bénin, qui n'évolue pas en tumeur maligne. Il s'agit très probablement d'une anomalie congénitale.
Parfois, un hémangiome capillaire peut se former sur le foie. La raison principale est – déséquilibre hormonal. La formation est de petite taille, bien que dans certaines situations, l'hémangiome puisse se développer rapidement.
Symptômes de l'hémangiome capillaire
La formation capillaire est le plus souvent diagnostiquée chez les nourrissons. Assez souvent, en 3 ans, un hémangiome peut d'abord diminuer en taille puis disparaître complètement. Comme montré pratique médicale, l’éducation indépendante de l’enfant disparaît à l’âge de 5 ans. Dans certaines situations, l'hémangiome commence à se développer rapidement et affecte les tissus voisins.
Le plus courant est le capillaire, qui apparaît sous la forme d'un canal vasculaire. tache de naissance, mais avec le temps, elle s'étend à la moitié du visage. La tache a l'air moche et gêne le patient.
Chez les nouveau-nés, l'hémangiome peut être présent différents lieux, mais apparaît le plus souvent sur la tête et le cou. On ne sait pas comment une tumeur bénigne va croître et se développer. C'est dangereux lorsque l'hémangiome commence à se développer activement.
Si un hémangiome capillaire apparaît dans la région du nez, des oreilles, des yeux ou de la bouche, non seulement il se gâte apparence, mais conduit également à Problèmes sérieux avec la vision, l'audition, la respiration. Dans cette situation, il est nécessaire de consulter d’urgence un médecin afin d’éviter des complications graves.
Diagnostic de l'hémangiome capillaire
Le médecin examine complètement le patient et remarque des néoplasmes. Pour clarifier le diagnostic, une échographie est réalisée, elle peut être déterminée avec précision dans le temps :
- Où se situe la tumeur ?
- Quelle est la structure de la tumeur ?
- Quelle est la taille de la tumeur ?
En cas de tumeur étendue, une angiographie est réalisée. Si le médecin soupçonne un hémangiome rénal, le spécialiste prescrira une échographie, une radiographie ou une tomodensitométrie. Le patient doit également subir une analyse d’urine et de sang.
La résonance magnétique et la tomodensitométrie sont utilisées pour diagnostiquer l'hémangiome vertébral capillaire. L'hémangiome capillaire du foie peut être découvert par scintigraphie.
Important! En cas d'hémangiome hépatique capillaire, il est interdit de réaliser une biopsie, sinon tout peut mal finir.
Pour diagnostiquer un hémangiome capillaire du foie, il est nécessaire de surveiller l’état du patient pendant trois mois. Parfois, l'hémangiome entraîne de graves complications.
Méthodes de traitement et de prévention de l'hémangiome capillaire
Pour éviter l'apparition différentes entités vous devez respecter les recommandations suivantes :
- Surveillez ce que vous mangez.
- Non localisé pendant longtemps dans le soleil.
- Consultez un généticien en temps opportun.
Si vous avez un petit hémangiome sur la peau, il n’est pas nécessaire de le traiter. Le médecin décide de l'ablation si un hémangiome étendu apparaît sur le visage.
Les hémangiomes ponctuels sont éliminés par électrothermocoagulation. Gardez à l'esprit qu'après la procédure, il se peut que vous vous retrouviez avec un petit défaut cosmétique.
Si un hémangiome caverneux apparaît sur le visage, une sclérothérapie alcoolique est utilisée pour s'en débarrasser. Dans le cas d'un hémangiome combiné, la cryothérapie est d'abord réalisée et une partie de la peau est retirée, puis la sclérothérapie est utilisée pour la partie sous-cutanée.
Laser pour le traitement de l'hémangiome capillaire
Supprimer tumeur bénigne, utilisez un laser. Il n'est pas seulement procédure efficace, après cela, il n'y a ni cicatrices ni cicatrices. Un autre avantage est que la procédure prend peu de temps.
Que faire si un hémangiome capillaire commence à se développer ?
- La tumeur est irradiée aux rayons X. Il devient visible à quel point la tumeur diminue considérablement en taille et, après un certain temps, elle meurt complètement.
- L'embolisation consiste à bloquer les vaisseaux sanguins. Après la procédure, la tumeur meurt.
Veuillez noter que le traitement ne peut être choisi que par votre médecin traitant sur la base des tests effectués.
Attention! Il y a des cas où traitement chirurgical impossible car l'hémangiome capillaire est étendu. Dans ce cas, un traitement hormonal peut être prescrit (la prednisolone est le plus souvent prescrite). Cette méthode de traitement permet d'arrêter le développement de la tumeur et d'assécher le réseau vasculaire pathologique.
Ainsi, il s’agit d’une tumeur bénigne qui ne se transforme pas en tumeur maligne. Malgré cela, la pathologie viole image familière la vie, car cela gâche l'apparence. Dans cette situation, vous ne devez pas vous soigner vous-même ; consultez immédiatement un médecin. Sur la base de l'examen, il sélectionnera pour vous le traitement thérapeutique nécessaire.
Caractère, différant par la structure, la structure et les tissus à partir desquels ils sont formés. Par exemple, les hémangiomes se développent à partir de tissus vasculaires.
Description de ce qu’est un hémangiome ?
De telles formations appartiennent à des processus tumoraux de nature non cancéreuse, causée par des anomalies veineuses d'origine congénitale. Une telle tumeur peut se développer dans n’importe quel endroit doté d’un réseau vasculaire.
L'hémangiome se caractérise par une absence de tendance à devenir malin, mais ces tumeurs peuvent se développer rapidement et se reformer après. intervention chirurgicale. En raison d'une croissance incontrôlée, l'auto-propagation des dommages à organes voisins et des tissus, la formation d'hémorragies extrêmement dangereuses.
Causes d'apparition chez les enfants et les adultes
Il n'existe pas d'informations fiables sur les facteurs provoquant l'hémangiome chez l'adulte, bien qu'il existe de nombreuses hypothèses et hypothèses expliquant les facteurs et les mécanismes de formation de processus tumoraux individuels.
Il est absolument prouvé qu’il n’y a aucun lien entre les mutations et le développement de l’éducation. La théorie généralement acceptée de l'apparition de l'hémangiome est considérée comme un facteur viral-infectieux qui survient au moment de la grossesse avant la 12e semaine.
L'essentiel est qu'au cours du premier trimestre, la formation se produit système circulatoire, et l'effet toxique des virus conduit à la formation d'hémangiomes intraorganiques ou superficiels dès la petite enfance ou à l'âge adulte.
La photo montre un hémangiome plat de la peau du visage chez un nouveau-né
Chez l'adulte, ces processus tumoraux sont activés en raison d'un facteur traumatique ou à la suite d'un processus de formation de thrombus.
Types
Il existe plusieurs types d'hémangiome. Selon la localisation de la tumeur, elles sont divisées en :
- Formations cutanées, qui sont généralement situés dans les couches épidermiques superficielles. Des formations tumorales similaires appartiennent aux variétés hémangiosales inoffensives, c'est pourquoi, en règle générale, elles ne sont pas touchées. Cependant, s'il est proche des organes visuels ou auditifs, sur le visage, le dos ou le périnée, son retrait est nécessaire pour éviter des modifications irréversibles et un dysfonctionnement des organes voisins ;
- Formations musculo-squelettiques apparaissant sur la colonne vertébrale, les muscles ou les tissus articulaires. Ces tumeurs sont légèrement plus graves, mais pas au point de devoir être retirées immédiatement après leur détection. En règle générale, des mesures chirurgicales sont instaurées lorsqu'un hémangiome de cette nature devient responsable de problèmes de formation du squelette des enfants;
- Processus hémangiotiques parenchymateux concentré dans les testicules vessie, parenchyme hépatique, surrénalien ou rénal, cérébral ou pancréatique. De telles tumeurs nécessitent une ablation immédiate, car elles sont lourdes de lésions intraorganiques ou de saignements.
Conformément à la structure histologique, les hémangiomes sont classés selon des caractéristiques morphologiques en variétés telles que tumeur simple ou capillaire, formations combinées, veineuses ou mixtes, etc.
De plus, l'hémangiome peut être sénile et infantile. Forme infantile Les hémangiomes sont plus fréquents chez les nouveau-nés et sont généralement localisés dans la région de la tête ou du cou. Extérieurement, l'hémangiome infantile ressemble à une tache rougeâtre qui disparaît de manière autonome vers 7 à 9 ans environ.
Les hémangiomes séniles sont également appelés hémangiomes séniles. De telles formations ressemblent à des bosses rouge cramoisi qui sont confondues avec des grains de beauté. Mais avec un grain de beauté, l'hémangiome sénile présente des différences structurelles, car la tumeur hémangiosale est constituée de structures veineuses.
Capillaire
Cette forme hémangiosale est considérée comme l'un des processus tumoraux les plus courants. L'hémangiome capillaire est caractérisé par une localisation peu profonde dans les couches épithéliales supérieures. La structure de la tumeur est représentée par un groupe de nombreux capillaires reliés aux parois et entrelacés. De telles formations ont une prédisposition à la germination pénétrante.
Ces tumeurs se situent principalement sur la tête et le cou. Ils peuvent occuper de grandes surfaces, provoquant un inconfort esthétique pour le patient.
Photo hémangiome capillaire sur le cuir chevelu
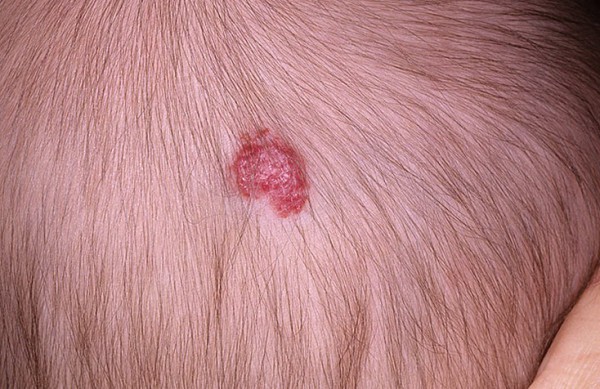
Lorsqu'une pression est appliquée sur un tel hémangiome, un blanchissement rapide de la tumeur peut être observé. Il s'agit d'une tache asymétrique aux bords irréguliers, ayant une teinte violacée-bleuâtre ou rose rougeâtre. Ces tumeurs sont sujettes aux ulcérations, même si elles ne sont pratiquement pas malignes.
Caverneux
Une telle tumeur est concentrée dans tissu sous-cutané, formé à partir de vaisseaux plus gros que la forme de formation capillaire. Cela ressemble à un gonflement violet saillant formé à partir d’une collection veineuse. Hémangiome caverneux ne peut se développer que dans le tissu sous-cutané et les organes internes ou les tissus musculaires sont très rarement touchés. Trouvé sur la peau des cuisses et des fesses.
Photo d’un hémangiome caverneux sur le cou d’un enfant
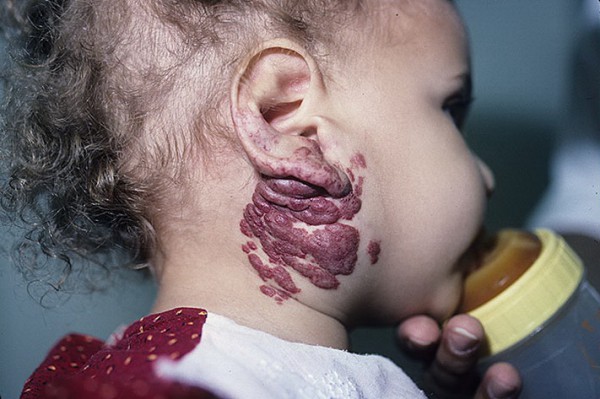
De telles formations peuvent être de nature diffuse ou limitée. Les hémangiomes diffus ont des bords flous et occupent une grande surface sous la forme de multiples formations de différentes tailles. Les tumeurs limitées se distinguent par une démarcation claire des autres zones.
Combiné
Les hémangiomes de nature combinée sont un mélange caverneux-capillaires; ces formations sont situées sous la peau dans les tissus et dans les couches épidermiques. L'hémangiome se forme sur des surfaces intraorganiques, sur les os du crâne, de l'os frontal ou de la peau. Cette tumeur est plus spécifique aux patients adultes.
Racemotique
Cette variété est relativement rare. L'hémangiome racémoïde est également appelé ramifié. Le plus souvent, ces néoplasmes sont situés sur les extrémités et parties poilues têtes. Ils consistent en des vaisseaux sanguins tordus et entrelacés. Les experts considèrent généralement un tel néoplasme comme un hémangiome caverneux.
Mixte
Un terme similaire désigne une tumeur constituée de tissus vasculaire, nerveux, lymphoïde et conjonctif. Le groupe de ces formations comprend les angioneuromes, les angiofibromes, les gemlinfangiomes et d'autres tumeurs. Les données cliniques de telles formations sont déterminées par le type de tissu prédominant.
Veineux
L'hémangiome veineux est souvent appelé tumeur des lèvres séniles ou lac veineux car cette formation se retrouve généralement sur le visage des personnes âgées. Les experts suggèrent que le rayonnement UV a une influence importante sur le développement de telles tumeurs.
Extérieurement, l'hémangiome veineux ressemble à une papule douce violet foncé ou bleuâtre d'un diamètre ne dépassant pas un centimètre. Cette formation est généralement située sur la lèvre inférieure.
La photo montre clairement à quoi ça ressemble hémangiome veineux de la peau chez un adulte
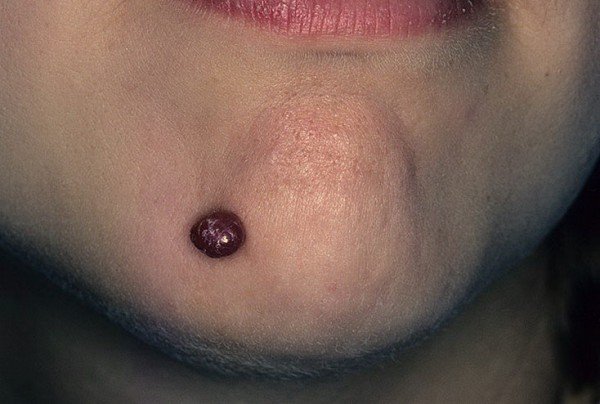
La tumeur ne provoque qu’un inconfort esthétique. Lorsqu'il est pressé, l'hémangiome veineux prend un aspect presque incolore, car il présente une structure de cavité à paroi mince et est rempli de sang.
Taille de la tumeur vasculaire
Les paramètres de l'hémangiome varient en fonction du type de formation tumorale. Il existe des tumeurs veineuses de plusieurs millimètres ou centimètres.
Symptômes et localisation
Le tableau clinique des hémangiomes vasculaires dépend de nombreux facteurs tels que les critères d'âge, la localisation de l'hémangiome et la profondeur de son infiltration dans les tissus.
Hémangiome cutané
Une telle tumeur veineuse est située sur n'importe quelle partie du corps, les manifestations symptomatiques ne dépendent donc pas du fait que la tumeur soit située sur la zone du visage ou sur la fesse. En général, le néoplasme peut être caractérisé par les caractéristiques suivantes :
- À la surface de la peau, il y a une légère élévation, qui peut être de n'importe quelle nuance de rouge (du rose clair au violet). Les caractéristiques hémangiosales de couleur sont influencées par le nombre de vaisseaux qui composent la tumeur ;
- Avec infiltration de la tumeur dans les profondeurs de la peau, diverses sortes changements pathologiques causée par un apport sanguin insuffisant aux tissus - augmentation de la pilosité ou des ulcérations, microfissures ou hypersudation. N'importe lequel de ces signes peut provoquer un saignement d'hémangiome ;
- À l'emplacement de la tumeur, il y a un léger gonflement des tissus environnants et de la douleur ;
- Lorsqu'elle est pressée, la formation a une consistance dense, ce qui indique l'absence de tendance à la malignité. Une structure molle indique une prédisposition à augmenter de taille dans un avenir proche ;
- Autour de l'hémangiome, des zones de paresthésie peuvent se former, où des engourdissements ou des fourmillements sont ressentis.
Lorsqu'une formation vasculaire est située à proximité des organes visuels ou auditifs, de la cavité nasale ou de la trachée, le risque augmente troubles fonctionnels ou un dysfonctionnement de ces organes.
Corps
Le tableau clinique des tumeurs vasculaires du corps est presque identique à celui des tumeurs cutanées. Ses symptômes sont également associés à une formation rouge et gonflée qui provoque un inconfort douloureux.
De telles formations peuvent être localisées dans les zones où elles seront blessées (zone des épaules, aisselles, glandes mammaires, sur les doigts, ceinture, etc.). De tels dommages entraînent une violation de l'intégrité de la tumeur, des fissures, des saignements et la formation d'ulcères à leur surface.
Si la formation se développe rapidement, elle peut alors subir une infiltration dans les côtes et les tissus musculaires, ce qui entraînera des perturbations dans ces organes.
Sur le visage, la tête, les jambes, les lèvres et le nez
Une telle localisation des tumeurs vasculaires est observée assez souvent dans la pratique clinique. Le principal symptôme de telles formations est le gonflement, teinte rougeâtre, douleur dans la zone de la tumeur.
Photo d'un hémangiome vasculaire sur la lèvre d'un adulte
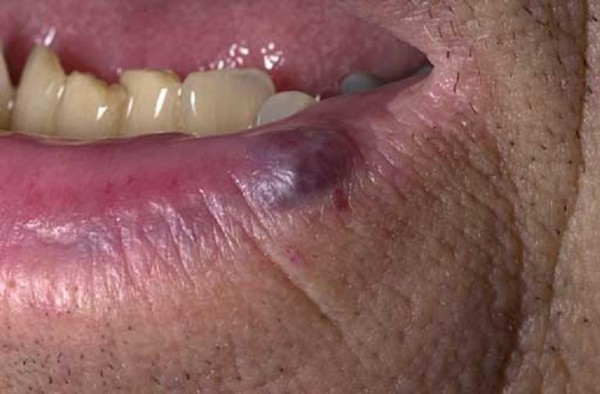
Une telle localisation est dangereuse en raison de la localisation trop rapprochée des formations par rapport aux organes les plus importants tels que le cerveau, les orbites oculaires, les oreilles, les paupières, etc.
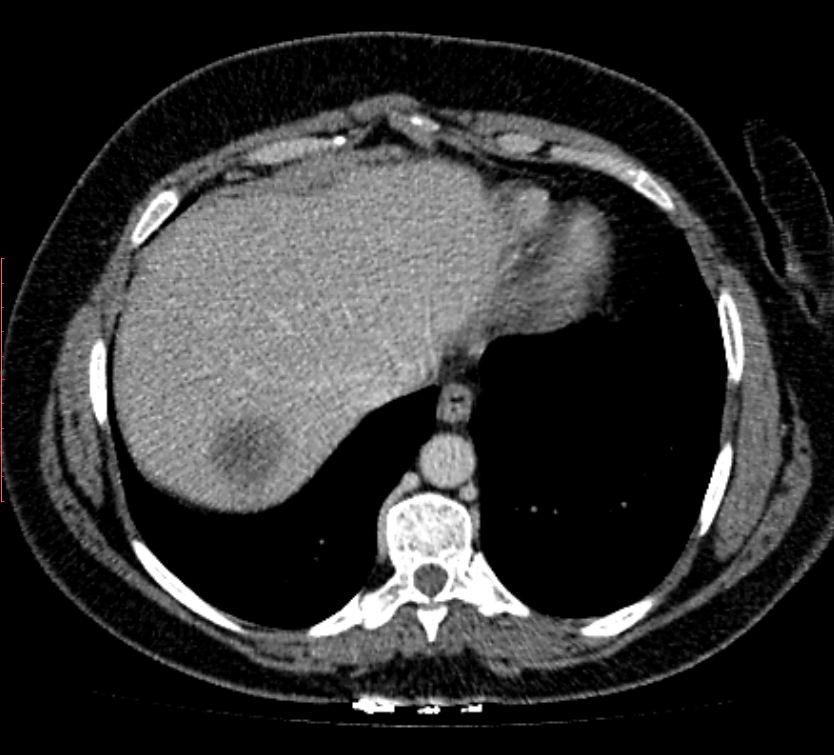
Foie
En règle générale, une telle localisation de l'hémangiome passe longtemps inaperçue et se développe de manière asymptomatique. Habituellement, la vésicule biliaire est détectée par hasard lors d’une échographie, d’une IRM ou d’une tomodensitométrie du foie. Une tumeur similaire est plus fréquente chez les femmes âgées de 35 à 50 ans.
Colonne vertébrale
Principes généraux de traitement
La même approche thérapeutique est appliquée aux patients de tout âge, en fonction uniquement de la localisation et des propriétés de l'hémangiome. Si l'éducation n'appartient pas au groupe avec risque élevé complications, elle est alors surveillée, car ces tumeurs sont sujettes à l'autolimitation.
De manière générale, le traitement est indiqué :
- Lorsqu'il est situé près des yeux ou avec un effet négatif sur la vision ;
- S'il y a des ulcérations ;
- Lorsque la tumeur est localisée système respiratoire ou à proximité immédiate de celui-ci, etc.
La tumeur est principalement surveillée. Si cela commence à se compliquer, ils recourent alors à des actions actives. Le traitement de la tumeur est possible en utilisant plusieurs méthodes conservatrices et chirurgicales.
Parmi les méthodes conservatrices utilisées :
- Prendre des médicaments à base de propranolol ou de timolol - Propranobène, Anaprilin
- Lubrifier la tumeur avec du jus de chélidoine fraîchement pressé. Cours – 2 semaines ;
- Mouiller l'hémangiome avec une solution sulfate de cuivre(1 cuillère à soupe par verre d'eau). Cours – 10 jours ;
- Compresses quotidiennes au kombucha. Cours – 3 semaines.
Comment se débarrasser d'une tumeur à la rate
Le traitement traditionnel de l'hémangiome localisé dans la rate implique une splénectomie, conduisant à une guérison absolue.
Comment traiter les maladies de la langue
L'hémangiome de la langue peut être traité de plusieurs manières :
- Cautérisation;
- Traitement au laser;
- Cryothérapie ;
- Sclérose;
- Ablation chirurgicale traditionnelle.
Dans la plupart des cas cliniques, l’hémangiome de la langue n’est pas préoccupant.
La tumeur peut-elle disparaître d’elle-même ?
Avec la croissance et le développement de l'enfance, le développement inverse de l'hémangiome avec son auto-élimination ultérieure est possible. Si la tumeur caverneuse n'est pas sujette à la croissance, elle peut disparaître vers l'âge de 5 à 7 ans, il est donc préférable de choisir une approche attentiste dans un tel cas clinique. Si la tumeur commence à se développer rapidement, un traitement chirurgical est alors nécessaire.
Quel médecin dois-je contacter ?
Les tactiques thérapeutiques sont choisies par des spécialistes : pédiatre, chirurgien, dermatologue, etc.
Cette vidéo expliquera les raisons du développement de l'hémangiome et son traitement :
Avez-vous aimé l'article? Partagez avec vos amis sur les réseaux sociaux :
En contact avec
Camarades de classe
Et abonnez-vous aux mises à jour du site sur
L'hémangiome capillaire est une tumeur bénigne constituée d'un entrelacs de capillaires. Entre les vaisseaux se trouvent des cavités également remplies de sang.
Ce type de tumeur est assez courant, mais les raisons de sa formation ne sont pas encore élucidées. Le plus souvent, un hémangiome se forme sur la peau. On le trouve aussi sur les murs les organes internes qui possèdent un large réseau capillaire (cœur, foie, cerveau).
Dans la plupart des cas, l'hémangiome capillaire est une anomalie congénitale, mais il existe des variantes d'hémangiomes acquis.
La principale caractéristique de la maladie est son imprévisibilité. La tumeur peut se résoudre d’elle-même ou commencer à progresser jusqu’à atteindre des tailles gigantesques, affectant les tissus et organes voisins.
Causes
La plupart des experts conviennent que l'hémangiome capillaire est pathologie intra-utérine. Ses raisons peuvent être :
- hormonothérapie pour la mère pendant la grossesse,
- maladie infectieuse de la mère au cours des 12 premières semaines de grossesse,
- hypoxie provoquée par diverses pathologies de la femme enceinte,
- blessures à la naissance et postnatales.
Chez l'enfant, la formation d'hémangiomes acquis est possible. Ils se développent pour les raisons suivantes :
- des contusions et des blessures graves,
- traitement incontrôlé
- longue évolution des maladies infectieuses et virales,
- traitement inadéquat aux hormones,
- maladies auto-immunes,
- pathologie du système cardio-vasculaire,
- exposition à des facteurs cancérigènes.
Symptômes
Chez les enfants de moins de 3 ans, une croissance rapide d'un néoplasme bénin se produit le plus souvent.
Les jeunes parents peuvent déterminer eux-mêmes la présence d'hémangiomes superficiels. Par changements externes peau, selon le type de tumeur, les éléments suivants peuvent apparaître sur la peau des enfants :
- des varicosités avec une tache rouge lisse au milieu,
- plusieurs points lumineux plats qui pâlissent lorsqu'on appuie dessus,
- tumeurs pinéales de couleur rouge vif, atteignant des tailles importantes,
- néoplasmes ressemblant à des grottes nettement définis, de couleur rose ou rouge,
- points forme ronde diverses nuances rouge et rose.
Avec le développement d'hémangiomes des organes internes chez les enfants, les éléments suivants peuvent être observés :
- humeur maussade,
- perte d'appétit,
- mauvais rêve,
- foie hypertrophié,
- nausées Vomissements,
- faiblesse,
- augmentation de la température corporelle.
À un âge plus avancé, les enfants peuvent se plaindre de douleurs.
Diagnostic de l'hémangiome capillaire chez un enfant
Pour confirmer le diagnostic ou identifier une pathologie des organes internes, un certain nombre de procédures de diagnostic sont nécessaires.
- anamnèse de la grossesse et de l'accouchement de la mère,
- examen externe de la peau du bébé,
- palpation du foie et d'autres organes internes,
- Échographie des organes internes,
- Résonance magnétique ou tomodensitométrie,
- biopsie d'une zone endommagée de la peau ou des muqueuses.
Complications
L'hémangiome est une tumeur bénigne, pour cette raison, en cas de traitement opportun le pronostic est le plus favorable. Cependant, en cas de traitement retardé ou inadéquat, un certain nombre de complications sont possibles :
- dommages à de nombreux tissus et organes,
- transition d'une tumeur de bénigne à maligne avec les conséquences qui en découlent,
- problèmes cosmétiques,
- difficultés psychologiques dues à l'apparence,
- détérioration du fonctionnement des organes et systèmes individuels,
- hémorragie interne,
- état septique,
- ulcères gastroduodénaux des organes et tissus affectés,
- la mort.
Traitement
Que pouvez-vous faire
Les parents doivent surveiller attentivement leur comportement et conditions générales votre bébé. Si des tumeurs apparaissent, et surtout si elles grossissent, il faut consulter un pédiatre.
En aucun cas vous ne devez vous soigner vous-même ou tenter d'éliminer les tumeurs apparues.
Lors du diagnostic de traitement efficace et pour minimiser les conséquences, les parents devraient :
- respecter pleinement toutes les recommandations médicales,
- n'utilisez pas de méthodes de médecine traditionnelle,
- continuer à allaiter le plus longtemps possible,
- protégez votre bébé des situations stressantes,
- minimiser le risque de blessure,
- Renforcez votre système immunitaire de toutes les manières possibles.
Que fait un docteur
Le plus souvent, entre la naissance et l'âge de 3 ans, la maladie se développe rapidement ou s'auto-élimine. C’est pour cette raison que les médecins choisissent une approche attentiste. Le traitement n'est prescrit que si la tumeur augmente fortement.
Le parcours thérapeutique peut comprendre un ou plusieurs points :
- prendre des corticostéroïdes,
- une cure de médicaments cytostatiques,
- l'hormonothérapie,
- application de bandages compressifs,
- l'utilisation de gels et crèmes topiques,
- ablation de la tumeur.
Exactement le même traitement peut être indiqué à un âge plus avancé, si les tumeurs existantes sont étendues et constituent un défaut esthétique visible.
La prévention
Pour prévenir l'hémangiome chez son bébé, une mère doit suivre un certain nombre de recommandations pendant la grossesse :
- plomb image saine vie,
- traiter toutes les maladies existantes en temps opportun et sous la supervision de médecins,
- prend des vitamines,
- protéger l'enfant des situations stressantes,
- ne pas être sous l’influence de facteurs cancérigènes.
Après la naissance d'un enfant, afin d'éviter le développement d'une pathologie ou son apparition, il est important :
Armez-vous de connaissances et lisez un article informatif utile sur la maladie de l'hémangiome capillaire chez les enfants. Après tout, être parents, c'est étudier tout ce qui contribuera à maintenir le degré de santé de la famille autour de « 36,6 ».
Découvrez ce qui peut causer la maladie et comment la reconnaître à temps. Trouvez des informations sur les signes qui peuvent vous aider à identifier une maladie. Et quels tests aideront à identifier la maladie et à poser un diagnostic correct.
Dans l'article, vous lirez tout sur les méthodes de traitement d'une maladie telle que l'hémangiome capillaire chez les enfants. Découvrez quels devraient être les premiers secours efficaces. Comment traiter : choisir médicaments ou méthodes traditionnelles?
Vous apprendrez également à quel point un traitement intempestif de l'hémangiome capillaire chez les enfants peut être dangereux et pourquoi il est si important d'en éviter les conséquences. Tout sur la façon de prévenir l'hémangiome capillaire chez les enfants et de prévenir les complications.
UN parents attentionnés se trouvera sur les pages de service informations complètes sur les symptômes de l'hémangiome capillaire chez les enfants. En quoi les signes de la maladie chez les enfants de 1, 2 et 3 ans diffèrent-ils des manifestations de la maladie chez les enfants de 4, 5, 6 et 7 ans ? Quelle est la meilleure façon de traiter l’hémangiome capillaire chez les enfants ?
Prenez soin de la santé de vos proches et restez en forme !
Hémangiome- il s'agit d'un enfant bénin, se développant à partir de cellules de tissu vasculaire, et représentant une tumeur volumineuse constituée de nombreux petits vaisseaux ( capillaires). L'enfant naît soit avec un hémangiome ( dans 30% des cas), ou se développe dans les premières semaines de la vie.
La plupart croissance intensive est observé au cours des six premiers mois de la vie d’un enfant, après quoi les processus de croissance ralentissent ou s’arrêtent complètement, et le processus de développement inverse peut commencer. Dans les cas plus graves, l'hémangiome peut continuer à se développer à un âge plus avancé, augmenter en taille et se développer dans les organes et tissus voisins, avec leur destruction ultérieure. Cela entraîne à la fois un défaut esthétique grave et un dysfonctionnement divers organes et des systèmes, qui peuvent avoir les conséquences les plus néfastes.
L'hémangiome est assez courant et survient chez un nouveau-né sur dix. Elle apparaît trois fois plus souvent chez les filles que chez les garçons. Les zones les plus fréquemment touchées sont le visage, le cou et le cuir chevelu ( jusqu'à 80 % de tous les hémangiomes cutanés).
Faits intéressants
- Le nombre d'hémangiomes chez un enfant peut varier de un ou deux à plusieurs centaines.
- Ils se présentent sous la forme de petits hémangiomes ( 2 à 3 mm), et énorme ( jusqu'à plusieurs mètres de diamètre).
- Les hémangiomes chez l'adulte sont détectés extrêmement rarement et sont une conséquence de leur guérison incomplète dans l'enfance.
- Les petits hémangiomes peuvent disparaître d'eux-mêmes vers l'âge de cinq ans.
- L'hémangiome est caractérisé par la croissance la plus agressive parmi toutes les tumeurs bénignes.
Causes de l'hémangiome
 Aujourd'hui, la science n'a pas d'opinion claire sur les causes de l'hémangiome. On sait que le développement de cette tumeur est associé à une perturbation du processus de formation vasculaire au cours de la période.
Aujourd'hui, la science n'a pas d'opinion claire sur les causes de l'hémangiome. On sait que le développement de cette tumeur est associé à une perturbation du processus de formation vasculaire au cours de la période. Formation de vaisseaux fœtaux
Au cours de la croissance du fœtus dans l'utérus, les premiers vaisseaux sanguins commencent à se former à la fin de la 3ème semaine de développement embryonnaire à partir d'un tissu embryonnaire spécial - le mésenchyme. Ce processus est appelé angiogenèse.Selon le mécanisme de développement vasculaire, on distingue :
- angiogenèse primaire;
- angiogenèse secondaire.
Caractérisé par la formation de capillaires primaires ( les vaisseaux sanguins les plus petits et les plus fins) directement du mésenchyme. Ce type de formation de vaisseaux n'est caractéristique que pour période au début développement embryonnaire. Les capillaires primaires ne contiennent pas de sang et sont constitués d'une seule couche de cellules endothéliales ( dans le corps adulte, les cellules endothéliales tapissent la surface interne des vaisseaux sanguins).
Angiogenèse secondaire
Elle se caractérise par la croissance de nouveaux vaisseaux à partir de vaisseaux déjà formés. Ce processus est déterminé génétiquement et est également contrôlé par des facteurs de régulation locaux.
Ainsi, avec le développement d'un organe et l'augmentation de sa masse, les sections les plus profondes commencent à manquer d'oxygène ( hypoxie). Cela déclenche un certain nombre de processus intracellulaires spécifiques, qui entraînent la libération d'une substance spéciale - le facteur de croissance endothélial vasculaire ( VEGF, facteur de croissance endothélial vasculaire).
Ce facteur, agissant sur l'endothélium des vaisseaux déjà formés, active sa croissance et son développement, ce qui entraîne la formation de nouveaux vaisseaux. Cela entraîne une augmentation de l’oxygène délivré aux tissus, ce qui inhibe la production de VEGF. Ainsi, l’angiogenèse est contrôlée pendant plus étapes tardives développement fœtal et après la naissance.
Il est important de noter que les tissus fœtaux ont une capacité prononcée à se remettre de divers types de blessures et de dommages. À la suite d'une blessure, même la plus mineure ( compression, rupture petit vaisseau et hémorragies) les processus de guérison sont activés, y compris l'angiogenèse secondaire avec le développement ultérieur possible d'hémangiomes.
Théories sur l'apparition de l'hémangiome
Aujourd'hui, il existe plus d'une douzaine de théories tentant d'expliquer les mécanismes d'apparition et de développement des hémangiomes, mais aucune d'entre elles n'est en mesure de couvrir de manière indépendante tous les aspects de cette maladie.Les plus plausibles et scientifiquement étayés sont :
- la théorie des cellules parasites ;
- fissure ( fendu) théorie;
- théorie placentaire.
La théorie la plus moderne et scientifiquement étayée, selon laquelle l'hémangiome résulte d'une violation du développement des capillaires du mésenchyme. Au cours de l'embryogenèse, des accumulations de vaisseaux sanguins immatures se forment dans les organes ( capillaires), qui se transforment ensuite en veines et artères. Après la formation d'un organe, une certaine quantité de tissu vasculaire immature inutilisé peut y rester et disparaître avec le temps.
Sous l'influence de certains facteurs ce processus est perturbé, de sorte que l'involution capillaire n'est pas observée, mais, au contraire, on note une activation de leur croissance. Ceci peut expliquer la naissance d’enfants atteints d’hémangiome, ou son apparition dans les premières semaines de la vie d’un enfant. Il devient également clair que cette tumeur peut se former dans presque tous les tissus du corps.
Théorie des fissures
Aux premiers stades du développement de l'embryon, on distingue les fentes dites embryonnaires dans la zone du crâne - l'emplacement futur des organes sensoriels ( yeux, oreilles, nez) et l'ouverture de la bouche. À la septième semaine, les vaisseaux sanguins et les nerfs qui participent à la formation des organes se développent dans ces espaces.
Selon la théorie des fissures, l'hémangiome survient chez le fœtus à la suite d'un développement altéré des primordiums vasculaires dans ces zones. Ceci explique la localisation plus fréquente de ces néoplasmes au niveau des ouvertures naturelles du visage ( autour de la bouche, des yeux, du nez, des oreilles), cependant, le mécanisme de développement des hémangiomes dans d'autres zones de la peau reste inexpliqué ( sur le torse et les membres) et dans les organes internes.
Théorie placentaire
On suppose que les cellules endothéliales du placenta pénètrent dans la circulation sanguine du fœtus et sont retenues dans ses organes et tissus. Pendant développement intra-utérin les facteurs maternels inhibant l'angiogenèse ne permettent pas au tissu vasculaire de se développer activement, cependant, après la naissance, leur effet cesse et une croissance intensive de l'hémangiome commence.
Mécanisme d'apparition de l'hémangiome
Malgré la diversité des théories, elles ont en commun la présence de tissu vasculaire embryonnaire immature dans la peau et dans d’autres organes, là où il ne devrait normalement pas être présent. Cependant, cela ne suffit pas au développement d'un hémangiome. Le principal facteur qui déclenche le processus de croissance capillaire et de formation de tumeurs est l'hypoxie tissulaire ( manque d'oxygène).Donc différent conditions pathologiques conduisant à une perturbation de l'apport d'oxygène au fœtus ou au nouveau-né sont des facteurs de risque potentiels de survenue d'un hémangiome. Ces données ont été confirmées par de nombreuses études scientifiques.
L’apparition d’un hémangiome peut être favorisée par :
- Grossesse multiple. Lorsque deux fœtus ou plus se développent, la probabilité d'avoir des enfants atteints d'hémangiome augmente.
- Insuffisance fœtoplacentaire. Caractérisé par un apport insuffisant d'oxygène ( et d'autres substances) au fœtus en raison d'une violation de la structure ou de la fonction du placenta.
- Traumatisme lors de l'accouchement. Lorsqu'un enfant passe par le canal génital, les tissus de la tête sont assez fortement comprimés, ce qui perturbe la circulation sanguine normale. Long ( ou au contraire trop vite), un canal génital étroit ou grande taille le fœtus peut provoquer le développement d'une hypoxie locale avec la formation ultérieure d'un hémangiome au niveau du cuir chevelu et du visage.
- Éclampsie. Cette condition se développe pendant ou pendant l'accouchement et se caractérise par une élévation prononcée de la mère avec une possible perte de conscience et, à la suite de quoi l'apport d'oxygène à travers le placenta jusqu'au fœtus est perturbé.
- Fumer pendant la grossesse. Lorsqu'une partie des poumons est remplie de fumée de tabac, la quantité d'oxygène entrant dans le corps diminue. Si le corps maternel est capable de tolérer cette condition relativement facilement, alors dans le corps fœtal, l'hypoxie peut provoquer croissance améliorée tissu capillaire et développement d'un hémangiome.
- Intoxication. Impact de divers risques professionnels, ainsi que l'abus d'alcool pendant la grossesse augmentent le risque d'avoir un enfant atteint d'hémangiome.
- L'âge de la mère. Il a été scientifiquement prouvé que l'accouchement après 40 ans est associé à risque accru la présence de diverses anomalies du développement chez le fœtus, notamment des néoplasmes vasculaires.
- Prématurité.À partir de 20 à 24 semaines de grossesse, un surfactant est produit dans les poumons du fœtus, une substance spéciale sans laquelle la respiration pulmonaire est impossible. Une quantité suffisante ne s'accumule qu'à la 36e semaine de grossesse, donc la respiration se déroule dans Bébés prématurés sont perturbés, ce qui conduit à une hypoxie tissulaire.
Développement d'un hémangiome
Particularité de ces néoplasmes est une nature clairement échelonnée de leur évolution.Dans le processus de développement des hémangiomes, on distingue :
- Une période de croissance intense. Caractéristique des premières semaines ou mois après l'apparition de l'hémangiome et, en règle générale, s'arrête à la fin de la première année de vie ( des exceptions sont possibles). Extérieurement, la tumeur est de couleur rouge vif, augmentant constamment en diamètre, ainsi qu'en hauteur et en profondeur. Le taux de croissance varie dans des limites variables - d'insignifiant à très prononcé ( quelques millimètres par jour). Cette période le plus dangereux du point de vue du développement de complications ( ulcération de la tumeur, germination dans les organes voisins et leur destruction).
- Période d’arrêt de croissance. Dans la plupart des cas, à la fin de la première année de vie, la croissance du néoplasme vasculaire s'arrête et jusqu'à l'âge de 5 à 6 ans, elle augmente légèrement, correspondant à la croissance de l'enfant.
- Période de développement inverse. Dans environ 2 % des cas, une disparition spontanée complète de l’hémangiome est observée. Quelque temps après l'arrêt de la croissance ( en mois ou en années) la surface de la tumeur devient moins brillante et peut s'ulcérer. Le réseau capillaire disparaît progressivement, qui est remplacé soit Peau normal (pour les petits hémangiomes superficiellement localisés), ou du tissu cicatriciel ( en cas de formations volumineuses se développant dans les couches profondes de la peau et des tissus sous-cutanés).
Types d'hémangiomes
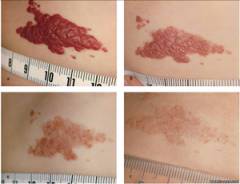 En fonction de la nature de la croissance, de la structure et de la localisation de l'hémangiome, la méthode de traitement est choisie. Par conséquent, lors du diagnostic, il est également nécessaire de déterminer le type de tumeur.
En fonction de la nature de la croissance, de la structure et de la localisation de l'hémangiome, la méthode de traitement est choisie. Par conséquent, lors du diagnostic, il est également nécessaire de déterminer le type de tumeur. Selon la structure, il y a :
- Capillaire ( simple) hémangiomes. Ils surviennent dans 96 % des cas et représentent un réseau capillaire dense de couleur rouge vif ou pourpre foncé, s'élevant au-dessus de la surface et se développant en couches profondes. Ce formulaire compte stade initial développement de la maladie et se caractérise par la formation intensive de nouveaux capillaires, susceptibles de germer dans les tissus environnants et de détruire ces derniers.
- Hémangiomes caverneux. Est-ce que le résultat la poursuite du développement hémangiomes capillaires. Au cours du processus de croissance et d'augmentation de taille, à la suite du débordement de sang des capillaires, certains d'entre eux se dilatent et se rompent, suivis d'une hémorragie dans le tissu de l'hémangiome. La conséquence de ce processus est la formation de petites cavités remplies de sang ( caverne), surface intérieure qui sont tapissés de tissu endothélial.
- Hémangiomes combinés. L'hémangiome combiné est classé comme un stade de transition de la forme capillaire à la forme caverneuse. C'est une tumeur dans laquelle il existe une alternance de tissu capillaire immature avec des cavités remplies de sang ( cavernes). L'augmentation de la taille de la tumeur est principalement due à la formation de nouveaux capillaires, qui subissent ensuite également une transformation en cavités, jusqu'au remplacement complet de l'hémangiome.
- Hémangiomes cutanés. Se produit dans 90% des cas. Ils peuvent être simples ou multiples, de type capillaire ou caverneux.
- Hémangiomes des organes internes. Presque toujours accompagné de multiples hémangiomes cutanés. Peut varier selon la structure et la forme. Les dommages les plus courants et les plus dangereux sont ceux du foie, des os et des muscles.
À quoi ressemblent les hémangiomes sur la peau ?
Les hémangiomes peuvent toucher n’importe quelle partie de la peau, mais sont le plus souvent observés au niveau du visage, du cou et du cuir chevelu. Leur aspect varie selon la structure.| Hémangiome sur la peau | Description détaillée | Photo |
| Hémangiome capillaire | Il s'agit d'une formation volumétrique indolore de consistance élastique, s'élevant de plusieurs millimètres au-dessus de la surface de la peau. Les bords sont inégaux, nettement délimités peau saine, qui est pratiquement inchangé. La surface est grumeleuse, lobée, de couleur rouge vif ou pourpre foncé. Lorsqu’une pression est appliquée, la tumeur peut pâlir légèrement et retrouver sa couleur d’origine une fois la pression supprimée. | 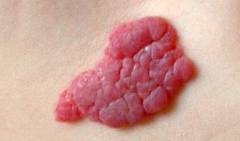 |
| Hémangiome caverneux dans la zone du visage | Formation volumétrique et indolore, dépassant totalement ou partiellement au-dessus de la surface de la peau ( souvent, l'hémangiome est situé plus profondément et seule une petite partie s'élève au-dessus de la peau). Les bords sont inégaux, nettement délimités de la peau intacte. La surface est gonflée et rugueuse. Lorsqu'elle est pressée, la formation s'effondre et peut devenir légèrement pâle. Lorsque la pression cesse, la tumeur retrouve progressivement sa taille et sa couleur d’origine. | 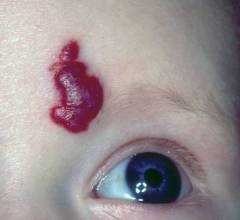 |
| Hémangiome caverneux de la jambe (forme sous-cutanée) | La majeure partie de la tumeur est située dans les tissus plus profonds ( dans la graisse sous-cutanée, dans les muscles) et atteint des tailles importantes. La zone touchée est élargie ( en comparaison avec une zone saine symétrique du corps). De nombreux capillaires sont visibles à la surface de la peau. Une fois pressé, la consistance ferme et élastique de la tumeur est déterminée. | 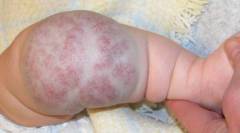 |
| Hémangiome combiné de la main (forme cutanée) | Elle se caractérise par une formation répandue et volumineuse de couleur rouge vif, s'élevant au-dessus de la surface de la peau. Les zones touchées n'ont pas de limites claires, à certains endroits il y a une transition vers des couches plus profondes de la peau. La surface est inégale, bosselée. À certains endroits, il y a des tubercules plus proéminents de couleur pourpre foncé, qui s'effondrent lorsqu'on les appuie ( cavernes). | 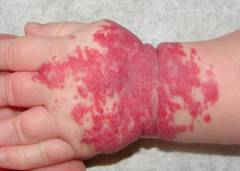 |
Diagnostic de l'hémangiome
 Malgré le fait que l'hémangiome appartient à tumeurs bénignes, sa croissance intensive peut s'accompagner d'un défaut esthétique grave ( lorsqu'il est localisé au visage, à la tête, au cou). De plus, lorsqu'elle est localisée dans les organes internes, cette tumeur peut conduire à leur destruction, mettant en danger la santé humaine, voire la vie.
Malgré le fait que l'hémangiome appartient à tumeurs bénignes, sa croissance intensive peut s'accompagner d'un défaut esthétique grave ( lorsqu'il est localisé au visage, à la tête, au cou). De plus, lorsqu'elle est localisée dans les organes internes, cette tumeur peut conduire à leur destruction, mettant en danger la santé humaine, voire la vie. Le diagnostic et le traitement des hémangiomes sont réalisés par un chirurgien pédiatrique qui, si nécessaire, peut faire appel à d'autres spécialistes.
Le processus de diagnostic comprend :
- examen par un médecin;
- études instrumentales;
- recherche en laboratoire;
- consultations avec d'autres spécialistes.
Examen par un médecin
Si, à la naissance ou au cours des premières semaines de la vie, une tache rouge apparaît sur la peau de l'enfant, dont la taille augmente rapidement, vous devez consulter un médecin dès que possible, car les hémangiomes se caractérisent souvent par une croissance très rapide et destructrice.Quelles questions le chirurgien va-t-il poser ?
- Quand l’éducation est-elle apparue ?
- La taille de la tumeur change-t-elle ( combien et sur quelle période)?
- Un traitement a-t-il été utilisé et a-t-il été efficace ?
- Les parents ou grands-parents de l’enfant ont-ils eu des hémangiomes et si oui, quelle a été leur évolution ?
- Examinez attentivement les tumeurs et les zones environnantes.
- Examinez la structure de la tumeur en détail à la loupe.
- Détermine la consistance de la formation, la nature des changements lorsqu'on appuie dessus.
- Changera la taille de la tumeur ( pour déterminer l'intensité de la croissance lors des visites ultérieures).
- Examinez soigneusement toute la peau de l'enfant afin d'identifier les hémangiomes non détectés auparavant.
Etudes instrumentales
Habituellement, le diagnostic de l'hémangiome ne pose aucune difficulté et le diagnostic est posé sur la base d'une enquête et d'un examen minutieux. Les méthodes de diagnostic instrumentales sont utilisées pour identifier les lésions des organes internes, ainsi que lors de la planification de l'ablation chirurgicale d'une tumeur.Dans le diagnostic instrumental des hémangiomes, les éléments suivants sont utilisés :
- thermométrie;
- thermographie;
- échographie;
- biopsie.
Une méthode de recherche qui permet de mesurer et de comparer la température de certaines zones de la peau. À cette fin, un dispositif spécial est utilisé - un thermocouple, composé de deux électrodes connectées à un capteur électrique. L'une des électrodes est installée à la surface de la tumeur, la seconde sur une zone symétrique mais non affectée de la peau. Le capteur vous permet de déterminer la différence de température avec une précision de 0,01ºС.
L'hémangiome, étant un réseau dense de capillaires, est mieux approvisionné en sang que la peau normale, par conséquent, la température dans la zone decette tumeur sera légèrement plus élevée. Une augmentation de la température de 0,5 à 1 °C par rapport à la peau non affectée indique croissance active tumeurs.
Thermographie Une méthode de recherche sûre, rapide et peu coûteuse qui permet d'identifier les zones de la peau avec température élevée. Le principe de la méthode repose sur les mêmes phénomènes que la thermométrie.
Une méthode de recherche sûre, rapide et peu coûteuse qui permet d'identifier les zones de la peau avec température élevée. Le principe de la méthode repose sur les mêmes phénomènes que la thermométrie.
Le patient est assis devant une caméra infrarouge spéciale qui enregistre le rayonnement thermique de la surface de la peau pendant un certain temps. Après traitement numérique des informations reçues, une carte thermique de la zone étudiée apparaît sur le moniteur, sur laquelle les lésions les plus chaudes sont affichées en rouge et les lésions relativement froides en bleu.
Contrairement à la thermométrie, qui permet de déterminer la température uniquement à la surface de la tumeur, la thermographie fournit des informations plus précises sur la propagation de l'hémangiome et permet de déterminer plus clairement ses limites, souvent situées en profondeur dans les tissus mous.
Échographie (Ultrason)
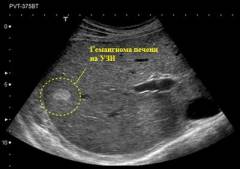 L'examen échographique est une méthode sûre et sans contre-indications qui permet de déterminer la présence de formations occupant de l'espace dans les organes internes, ainsi que d'identifier la présence de cavités dans les hémangiomes cutanés et sous-cutanés. Les appareils à ultrasons modernes sont assez compacts et faciles à utiliser, ce qui vous permet d'effectuer la procédure de diagnostic directement chez le médecin.
L'examen échographique est une méthode sûre et sans contre-indications qui permet de déterminer la présence de formations occupant de l'espace dans les organes internes, ainsi que d'identifier la présence de cavités dans les hémangiomes cutanés et sous-cutanés. Les appareils à ultrasons modernes sont assez compacts et faciles à utiliser, ce qui vous permet d'effectuer la procédure de diagnostic directement chez le médecin.
La méthode est basée sur le principe de l'échogénicité - la capacité de divers tissus du corps à réfléchir les ondes sonores, et le degré de réflexion varie en fonction de la densité et de la composition du tissu. Les ondes réfléchies sont enregistrées par des capteurs spéciaux et, après traitement informatique, une image de l'organe étudié est formée sur le moniteur, reflétant la densité et la composition de ses différentes structures.
Les indications de l'échographie sont :
- détermination de la structure de l'hémangiome ( caverneux ou capillaire);
- déterminer la profondeur de l'hémangiome ;
- suspicion d'hémangiomes des organes internes ( foie, rein et autres localisations).
- clarification de la taille de la tumeur lors de la planification d'une intervention chirurgicale.
- Composant capillaire de l'hémangiome. Représente de petites zones d'échogénicité moyenne ou accrue ( un réseau dense de capillaires reflète les ondes sonores dans une plus grande mesure que les tissus environnants), avec une structure hétérogène et des contours flous.
- Composant caverneux. Une caverne est une cavité remplie de sang. La densité du sang, et, par conséquent, sa capacité à réfléchir les ondes sonores, est inférieure à celle d'un réseau capillaire dense, donc en échographie, les cavités sont définies comme des zones d'échogénicité réduite ( sur fond de réseau capillaire hyperéchogène), rond ou forme ovale, tailles de 0,1 à 8 à 10 millimètres.
Tomodensitométrie ( CT)
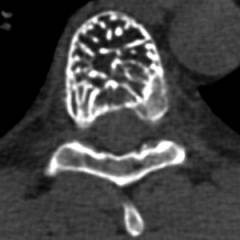 Une méthode moderne de haute précision qui vous permet d'identifier des tumeurs d'organes internes d'une taille allant de plusieurs millimètres.
Une méthode moderne de haute précision qui vous permet d'identifier des tumeurs d'organes internes d'une taille allant de plusieurs millimètres.
L’essence de la méthode réside dans la capacité des tissus à absorber les rayons X qui les traversent. Pour mener l'étude, le patient s'allonge sur une table rétractable spéciale du tomodensitomètre et est placé à l'intérieur de l'appareil. Un appareil spécial commence à tourner autour de lui, émettant des rayons X qui, lorsqu'ils traversent les tissus du corps, sont partiellement absorbés par ceux-ci. Le degré d'absorption dépend du type de tissu ( la capacité maximale d'absorption des rayons X est observée dans le tissu osseux, alors qu'ils traversent presque entièrement les espaces aériens et les cavités).
Les rayons traversant le corps sont enregistrés par un appareil spécial et, après traitement informatique, une image détaillée et claire de tous les organes et tissus de la zone étudiée apparaît sur le moniteur.
Il ne faut pas oublier que la réalisation tomodensitométrie combiné à la réception d'une certaine dose de rayonnement, et donc au rendez-vous cette étude doit être strictement justifié.
Les indications du scanner sont :
- suspicion d'hémangiome du foie et d'autres organes;
- données échographiques inexactes ;
- planifier l'ablation chirurgicale de l'hémangiome ( afin de clarifier la taille de la tumeur et l’implication des organes voisins).
- Hémangiome hépatique ( et d'autres organes internes). Représente l'éducation densité réduite, de forme ronde ou ovale avec des bords inégaux et une structure hétérogène.
- Hémangiome des os. Puisque le tissu osseux absorbe autant que possible les rayons X, son image tomodensitométrique normale sera la plus dense ( blanc ). Lorsque l'hémangiome se développe, le tissu osseux est détruit et remplacé par un réseau capillaire, ce qui entraîne une diminution de la densité osseuse et des zones plus sombres sont notées dans leur projection, correspondant à l'étendue de la tumeur. Les résultats de la destruction du tissu osseux peuvent être enregistrés.
- tôt enfance (en raison d'une forte exposition aux radiations);
- claustrophobie ( peur des espaces confinés);
- présence de maladies tumorales ( Peut être Influence négative CT scan en cours);
- présence de structures métalliques ( prothèses, implants) dans le domaine de la recherche.
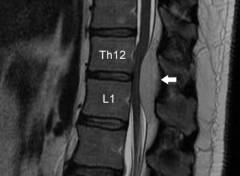 Haute précision moderne méthode de diagnostic, permettant un examen détaillé de la structure de la colonne vertébrale et moelle épinière. Réaliser une IRM est absolument sûr et inoffensif ; la seule contre-indication est la présence de pièces métalliques dans le corps humain ( implants, prothèses).
Haute précision moderne méthode de diagnostic, permettant un examen détaillé de la structure de la colonne vertébrale et moelle épinière. Réaliser une IRM est absolument sûr et inoffensif ; la seule contre-indication est la présence de pièces métalliques dans le corps humain ( implants, prothèses).Le principe de l'imagerie par résonance magnétique est le même que celui de la tomodensitométrie, mais à la place des rayons X, on utilise le phénomène de résonance nucléaire, qui se manifeste lorsque le corps humain est placé dans un fort champ électromagnétique. En conséquence, les noyaux atomiques sont libérés certain type l'énergie, qui est enregistrée par des capteurs spéciaux et, après traitement numérique, est présentée sur le moniteur comme une image des structures internes du corps.
Les principaux avantages de l'IRM par rapport à la tomodensitométrie sont l'absence de rayonnement et une image plus claire des tissus mous du corps ( nerfs, muscles, ligaments, vaisseaux sanguins).
Les indications de l'IRM de la colonne vertébrale sont :
- Suspicion de compression de la moelle épinière par une tumeur. De telles suspicions peuvent être causées par la présence de multiples hémangiomes sur la peau, associés à un développement progressif. symptômes cliniques lésion de la moelle épinière ( sensibilité altérée et fonctions motrices bras, jambes et autres parties du corps).
- Planifier une intervention chirurgicale pour enlever une tumeur.
- Données inexactes avec d’autres méthodes de recherche.
- Croissance de l'hémangiome dans les corps vertébraux. Dans le même temps, leur structure osseuse est endommagée, partiellement ou totalement remplacée par du tissu capillaire.
- Le degré de compression de la moelle épinière par la tumeur. Une formation vasculaire est identifiée qui fait saillie dans la lumière du canal rachidien et comprime la moelle épinière ou s'y développe ( dans ce cas, le tissu médullaire au niveau de la lésion n'est pas détecté).
- Le degré d'invasion tumorale dans l'appareil ligamentaire de la colonne vertébrale.
Cette méthode vous permet de déterminer le plus précisément possible la structure et la taille de l'hémangiome et d'évaluer l'implication des organes et tissus voisins.
L'essence de la méthode consiste à injecter un agent de contraste spécial dans la veine ou l'artère à partir de laquelle la tumeur est alimentée en sang. Cette procédure est réalisée sous le contrôle du scanner ou de l'IRM, ce qui permet d'évaluer la vitesse et l'intensité de la propagation du produit de contraste dans le réseau capillaire de l'hémangiome.
L'angiographie est une méthode de diagnostic assez dangereuse, elle n'est donc prescrite que dans des cas extrêmes, lorsqu'il est nécessaire de déterminer le plus précisément possible la taille de la tumeur ( lors de la planification opérations chirurgicales au niveau du visage, de la tête et du cou).
Les contre-indications absolues à l'angiographie sont :
- à un agent de contraste ;
- et/ou .
 Cette étude comprend un prélèvement intravitale de tissus corporels en vue d'un examen ultérieur de leur structure et de leur composition cellulaire au microscope.
Cette étude comprend un prélèvement intravitale de tissus corporels en vue d'un examen ultérieur de leur structure et de leur composition cellulaire au microscope. La réalisation d’une biopsie comporte certains risques, dont le plus dangereux est le saignement. De plus, le diagnostic peut être confirmé sans cette étude, la seule indication justifiée d'une biopsie est donc la suspicion de dégénérescence maligne de l'hémangiome.
Les premiers signes de malignité de l'hémangiome peuvent être :
- Modification de la surface tumorale – perturbation de la structure habituelle, croissance intensive en hauteur et en profondeur, ulcération ou desquamation.
- Changement de cohérence – la structure devient hétérogène, des zones plus denses apparaissent.
- Changement de couleur - Des zones brunes ou noires plus foncées apparaissent.
- Changements dans les zones cutanées voisines - des signes d'inflammation apparaissent ( rougeur, gonflement, douleur, fièvre locale).
- Biopsie incisionnelle. Le plus couramment utilisé pour prélever un hémangiome cutané. Dans des conditions stériles après traitement de la tumeur et des tissus environnants alcool éthylique Une anesthésie locale est réalisée sur la zone à partir de laquelle le matériel doit être prélevé. Un scalpel est utilisé pour exciser une certaine zone de la peau, qui doit inclure le tissu tumoral et la peau intacte adjacente.
- Biopsie à l'aiguille. Plus souvent utilisé pour collecter du matériel provenant des organes internes ( foie, rate, muscles et os). Sous contrôle échographique, un jeu creux spécial aux bords tranchants est inséré directement dans le tissu tumoral, les parties périphériques et centrales de la tumeur pénétrant dans l'aiguille.
Matériel obtenu par biopsie ( biopsie), est placé dans un tube stérile et envoyé au laboratoire, où, après un traitement et une coloration spéciaux, il est produit examen microscopique la structure et la composition cellulaire de la tumeur, et une comparaison est faite avec des zones intactes de la peau.
Tous les hémangiomes enlevés chirurgicalement, doit également être envoyé pour examen histologique sans faute.
Recherche en laboratoire
Méthodes de laboratoire les études ne sont pas très informatives dans le processus de diagnostic des hémangiomes et sont plus souvent utilisées pour identifier les complications de la maladie, ainsi que pour surveiller l’état du patient pendant le traitement.Le plus informatif est ( UAC), bien que ses modifications ne soient pas spécifiques et puissent survenir dans d'autres maladies.
Le sang est prélevé le matin à jeun. Après un prétraitement à l'alcool, la peau Annulaire il est percé avec une aiguille spéciale jusqu'à une profondeur de 2 à 4 mm, après quoi plusieurs millilitres de sang sont prélevés dans une pipette.
Les changements caractéristiques dans l'UAC sont :
- Thrombocytopénie. Une affection caractérisée par une diminution de la quantité dans le sang en raison de leur destruction accrue dans le tissu hémangiome, qui se manifeste cliniquement par une augmentation des saignements de la peau et des muqueuses.
- Anémie. Quantité réduite dans le sang. est une conséquence des saignements et des hémorragies causés par.
Consultations avec d'autres spécialistes
Pour aider au diagnostic, ainsi qu'en cas de diverses complications les hémangiomes, chirurgien pédiatrique Une consultation avec des spécialistes d’autres domaines de la médecine peut être nécessaire.Le processus de diagnostic peut impliquer :
- Oncologue – si une dégénérescence maligne de la tumeur est suspectée.
- Dermatologue – avec ulcération d'hémangiomes ou en présence de lésions cutanées concomitantes.
- Spécialiste des maladies infectieuses – avec le développement d'un processus infectieux dans la zone de l'hémangiome.
- Hématologue – avec le développement de complications du système sanguin ( thrombocytopénie et/ou anémie sévères).
Traitement des hémangiomes
 Auparavant, il était recommandé pour les hémangiomes de l'enfant. tactique d'attente Cependant, des données de recherche récentes indiquent le contraire : plus le traitement de la maladie commence tôt, moins les complications et les effets résiduels peuvent se développer.
Auparavant, il était recommandé pour les hémangiomes de l'enfant. tactique d'attente Cependant, des données de recherche récentes indiquent le contraire : plus le traitement de la maladie commence tôt, moins les complications et les effets résiduels peuvent se développer. Cette affirmation est due à la croissance imprévisible et souvent rapide de la tumeur, qui est relativement court instant peut augmenter plusieurs fois et se développer dans les organes et tissus voisins. En faveur commencer le plus tôt possible le traitement est également attesté par des données de recherche statistique, selon lesquelles seulement 2 % des hémangiomes cutanés subissent un développement inverse complètement indépendant et dans plus de 50 % des cas des défauts cosmétiques visibles subsistent sur la peau ( cicatrisation).
Dans le traitement des hémangiomes, les éléments suivants sont utilisés :
- méthodes de retrait physique ;
- méthode chirurgicale d'ablation;
- thérapie médicamenteuse.
Méthodes physiques pour éliminer les hémangiomes
DANS ce groupe comprend des méthodes d'impact physique sur le tissu d'hémangiome, entraînant sa destruction et son élimination ultérieure.À méthodes physiques se rapporter:
- cryodestruction;
- irradiation laser;
- thérapie sclérosante;
- électrocoagulation;
- thérapie par rayons X à focalisation rapprochée.
Il est utilisé pour éliminer les hémangiomes cutanés superficiels ou peu profonds, dont la taille ne dépasse pas 2 cm de diamètre. L'essence de la méthode est d'exposer la tumeur à de l'azote liquide dont la température est de -196 °C. Dans ce cas, le tissu tumoral est congelé, tué et rejeté, puis remplacé par du tissu normal. L'ablation de grosses tumeurs peut entraîner la formation de cicatrices étendues, qui représentent un défaut esthétique grave.
Les principaux avantages de cette méthode sont :
- destruction de haute précision du tissu tumoral ;
- Dommages minimes aux tissus sains;
- relative indolore;
- risque minime saignement;
- récupération rapide après la procédure.
L'ensemble de la procédure prend quelques minutes, après quoi la zone de l'hémangiome est traitée avec une solution de permanganate de potassium et le patient peut rentrer chez lui. Habituellement, 2 à 3 séances de cryothérapie sont nécessaires avec des pauses de 3 à 5 jours. Une fois le traitement terminé, la zone où se trouvait l'hémangiome doit être traitée avec du vert brillant pendant 7 à 10 jours jusqu'à ce qu'une croûte dense se forme. La guérison complète se produit en un mois.
Irradiation laser
Méthode moderneélimination des hémangiomes cutanés superficiels et profonds d'un diamètre allant jusqu'à 2 cm à l'aide d'un laser.
Les principaux effets du rayonnement laser sont :
- destruction thermique des tissus irradiés ( carbonisation et évaporation);
- coagulation du sang dans les vaisseaux exposés au laser ( prévient les saignements);
- stimulation du processus de restauration des tissus normaux;
- prévention de la formation de cicatrices.
Une croûte dense se forme au site d'exposition, qui se décolle d'elle-même au bout de 2 à 3 semaines. Une petite cicatrice peut se former en dessous ( à grandes tailles hémangiome à distance).
Thérapie sclérosante
Cette méthode peut être utilisée pour éliminer les hémangiomes plus gros situés sur la peau ou dans les organes internes. Le principe de la méthode repose sur la capacité cautérisante et coagulante de certains substances chimiques, qui sont injectés dans le tissu de l'hémangiome, provoquant la destruction des vaisseaux sanguins et des cavités, suivie de leur remplacement par du tissu cicatriciel.
Actuellement, 70 % d'alcool est utilisé pour durcir les hémangiomes. L'intervention doit être réalisée par un chirurgien expérimenté dans des conditions stériles. La zone de peau autour de l'hémangiome est injectée avec une solution de novocaïne ( dans le but de soulager la douleur), après quoi 1 à 10 ml d'alcool sont injectés dans le tissu tumoral à l'aide d'une seringue ( en fonction de la taille de la tumeur).
Après 2 à 3 heures, une inflammation et un gonflement des tissus apparaissent au site d'injection et après 2 à 3 jours, la zone de l'hémangiome s'épaissit et devient douloureuse. La procédure est répétée plusieurs fois avec une pause de 7 à 10 jours. La disparition complète de l'hémangiome est observée entre 3 mois et 2 ans après la fin du traitement.
Électrocoagulation
Une méthode de destruction du tissu tumoral par exposition à des impulsions à haute fréquence courant électrique. Lorsqu'il est exposé au courant sur des tissus vivants, augmentation rapide leurs températures atteignent plusieurs centaines de degrés, suivies de destructions, de carbonisations et de rejets de masses mortes.
Le principal avantage de cette méthode est le risque minime de saignement, puisque hautes températures conduire à la coagulation du sang dans les vaisseaux alimentant l'hémangiome et la sclérose ( cicatrisation) leur lumière.
À l'aide d'un couteau électrique, vous pouvez éliminer les hémangiomes superficiels et intradermiques, et l'électrocoagulation peut être utilisée comme méthode auxiliaire pour ablation chirurgicale tumeurs.
Thérapie aux rayons X à focalisation rapprochée
Il s'agit d'une exposition locale aux rayons X sur les tissus de l'hémangiome, ce qui entraîne la destruction des capillaires tumoraux. La radiothérapie est rarement utilisée comme méthode indépendante traitement de l'hémangiome et est plus souvent utilisé en période préopératoire pour réduire la taille de la tumeur, ce qui réduira le volume de l'opération.
L'impact des rayons X sur le corps, en particulier sur les enfants, est associé à un certain nombre de Effets secondaires, dont le plus dangereux est la possibilité de développer une tumeur maligne. À cet égard, la radiographie rapprochée est utilisée dans des cas extrêmement rares, lorsque les autres méthodes de traitement sont inefficaces.
Méthode chirurgicale pour éliminer les hémangiomes
En tant que méthode de traitement indépendante, elle est utilisée pour les petites formations cutanées superficielles situées dans les zones du corps où cicatrice postopératoire moins significatif en termes cosmétiques ( chez les hommes dans le dos, les jambes).Pendant l'opération, sous anesthésie générale La totalité de la tumeur et 1 à 2 mm de peau saine environnante sont retirés. Lorsque l'hémangiome est localisé dans les tissus plus profonds et les organes internes, l'étendue de l'opération est déterminée par la taille de la tumeur et le degré de germination dans l'organe affecté.
Assez souvent, des méthodes de traitement conservatrices sont utilisées pendant la période préopératoire ( thérapie médicamenteuse, ), ce qui entraîne une réduction de la taille de la tumeur, ce qui réduit le volume de la chirurgie et provoque moins de blessures aux organes voisins ( muscles, os).
Traitement médicamenteux des hémangiomes
Jusqu'à récemment, le traitement médicamenteux n'était pratiquement pas utilisé dans le traitement des hémangiomes. Cependant Recherche scientifique dernières années ont découvert que certains médicaments ont un effet bénéfique sur l'évolution de la maladie, en ralentissant le processus de croissance et en réduisant la taille de la tumeur.Cependant, la disparition complète de l'hémangiome suite à seulement thérapie médicamenteuse observé seulement dans 1 à 2% des cas, donc cette méthode le traitement est le plus souvent utilisé comme étape préparatoire avant l'ablation chirurgicale ou physique de la tumeur.
| Nom du médicament | Mécanisme d'action | Conseils d'utilisation et doses |
| Propranolol | Le médicament bloque certains récepteurs vasculaires ( Récepteurs B2-adrénergiques), qui affecte l'hémangiome. L'action du propranolol est due à :
| Pris oralement. La dose initiale est de 1 mg par kilogramme de poids corporel par jour, divisée en deux prises ( le matin et le soir). S'il n'y a aucun effet ( se manifeste par un ralentissement de la croissance de l'hémangiome et une réduction de sa taille) la dose peut être augmentée jusqu'à 3 mg/kg/jour. La durée du traitement est de 6 mois. Pendant le traitement, il est nécessaire de surveiller chaque semaine les performances du système cardiovasculaire ( mesurer la pression artérielle, fréquence cardiaque, conduite). |
| Prednisolone | Stéroïde médicament hormonal, dont l'effet est dû à l'activation de la formation de tissu cicatriciel dans la zone de l'hémangiome. En conséquence, les capillaires sont comprimés, le flux sanguin à travers eux s’arrête, ils se vident et se détruisent, remplacés par du tissu cicatriciel. Les effets de la prednisolone sont :
| Prendre par voie orale après les repas avec un verre d'eau.
|
| Vincristine | Un médicament antitumoral dont l'effet est dû au blocage des processus de division cellulaire, ce qui ralentit et arrête la croissance de l'hémangiome. Le médicament a une masse Effets secondaires, et n'est donc prescrit que lorsque les autres médicaments sont inefficaces. | Administré par voie intraveineuse, une fois par semaine, à la dose de 0,05 à 1 mg par mètre carré superficie du corps. Pendant le traitement, il est nécessaire de surveiller régulièrement la composition du sang périphérique ( conduire analyse générale du sang au moins 2 fois par mois). |
Conséquences de l'hémangiome
 Si le traitement de l'hémangiome est démarré de manière incorrecte et inopportune, un certain nombre de complications peuvent se développer et constituer une menace pour la santé et la vie humaines.
Si le traitement de l'hémangiome est démarré de manière incorrecte et inopportune, un certain nombre de complications peuvent se développer et constituer une menace pour la santé et la vie humaines. Les complications les plus graves de l’hémangiome sont :
- germination et destruction des organes voisins;
- destruction des muscles, des os, de la colonne vertébrale ;
- compression et/ou destruction de la moelle épinière ( avec le développement de la paralysie);
- destruction des organes internes ( foie, reins, rate et autres);
- ulcération et attachement de l'hémangiome ;
- malignité;
- thrombocytopénie et anémie ;
- défaut esthétique ( les hémangiomes non traités et leurs cicatrices peuvent persister toute la vie).
- localisation originale de la tumeur ;
- vitesse et nature de la croissance ;
- l'heure du début du traitement ;
- adéquation des mesures de traitement.
